Ligament jajnika. Građa i funkcija jajnika u žena. Opskrba krvlju unutarnjih genitalnih organa
Jajnici imaju ogroman utjecaj na reproduktivni sustav i cijelo tijelo žene u cjelini. Ove uparene žlijezde mogu kontrolirati menstrualni ciklus, i što je najvažnije, omogućuju vam da zatrudnite i rodite dijete. Jednako važna endokrina funkcija regulira razinu hormona proizvodnjom potrebne količine hormona.
Međutim, možete to učiniti sami. Ne obvezujte se, ali s druge strane, pomozite sebi. Kad umreš, moći ćeš se nositi s ovom bolešću. IZ normalna težina ponovno tijelo, ponekad se ovulacija i plodnost temelje sami na sebi, liječenje zahtijeva manje ili više nije potrebno.
Dugotrajna kronična anovulacija uzrokovana povećanim rizikom od raka endometrija, raka jajnika i raka dojke. Rak jajnika. Žene imaju dva jajnika - jajašca veličine badema i derivate ženskih spolnih hormona - s obje strane maternice. Rak jajnika je stanje u kojem stanice jajnika izmiču kontroli i stvaraju tumore. To je treći najčešći uzrok smrti kod žena od raka. U Litvi ih 22 oboli, a 16 umre od 100.000.
Anatomske značajke
Jajnici se nazivaju parne žlijezde, koje su važna komponenta ženskog reproduktivnog sustava. Ti su organi smješteni paralelno jedan s drugim desno i lijevo od maternice unutar male zdjelice. Ako su jajnici normalni, oni su u obliku slični jajetu, blago spljošteni sprijeda i razlikuju se po bogatoj ljubičasto-plavoj nijansi.
Posljednjih godina te su brojke u stalnom porastu. Vjerojatnost oporavka od raka jajnika veća je što se bolest ranije dijagnosticira. Nažalost, ovu je bolest teško otkriti u ranoj fazi, pa se obično dijagnosticira kada se već proširila na druge organe.
Kako je rak jajnika? Simptomi raka jajnika nisu specifični i nalikuju simptomima bolesti gastrointestinalni trakt i Mjehur, pa ga je vrlo teško dijagnosticirati u ranim fazama. Jedan od glavnih simptoma ove bolesti su uporni ili stalno rastući simptomi. Prema nedavnim studijama, žene s rakom jajnika češće nego inače pate od bolova u zdjelici, pritiska, osjećaja punoće i žeđi u trbuhu, hitnog mokrenja. Ostali simptomi raka jajnika uključuju opće probavne probleme, mučninu, nakupljanje plinova, zatvor ili proljev, učestalo ili malo mokrenje, gubitak apetita, neobjašnjiv gubitak težinu ili visinu, bol tijekom spolnog odnosa, uporan umor i bol u donjem dijelu leđa.
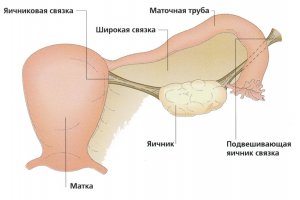
Tijekom mjesečni ciklus s vremenom se na površini jajnika pojavljuju blagi ožiljci – zaostali fenomen nakon žuto tijelo. Težina jajnika doseže prosječno 7 grama, duljina mu je od 24 mm, a širina do 29 mm. Tijekom života, parametri svakog od jajnika će se promijeniti. Jajnici su fiksirani ligamentima u području zdjelice. Glavni ligamenti jajnika su suspenzorni ligament i mezenterij (nastavak širokog ligamenta maternice).
Obično liječnici mogu dijagnosticirati rak jajnika unutar tri mjeseca od pojave simptoma. Više od 75% pacijenata nalazi već uznapredovali karcinom jajnika, tj. prosječni životni vijek im je manji od 2-3 godine. Tumor jajnika potječe od promijenjenih malignih ili malignih stanica. Benigni tumori se ne šire. Stanice malignog tumora mogu se proširiti na susjedne ili bočne organe.
Uzroci raka jajnika su nepoznati. Smatra se da se rizik od razvoja raka jajnika povećava ranom menstruacijom i kasnom menopauzom. Obiteljska povijest raka jajnika, neplodnost, lijekovi za poticanje ovulacije, poremećaji trudnoće, pušenje i uporaba alkohola također povećavaju vjerojatnost razvoja bolesti. Rak jajnika je češći kod nerođenih žena. Obično pogađa starije žene. Vjeruje se da se vjerojatnost razvoja raka jajnika smanjuje nakon svakog poroda i dugo vremena tijekom dojenje.
Poput veličine, položaj parnih žlijezda može varirati. Na primjer, tijekom trudnoće, fetus koji raste podiže jajnike malo prema gore. U jajniku se fiziološki razlikuju lateralna i medijalna strana. U cijelom licu, svaka od strana je spojena na konveksnom rubu, gdje je fiksirana na mezenteriju. Na ovom mjestu je vidljivo korito, koje se naziva vratima jajnika. Kroz ovaj prolaz uvode se žile, živci, arterije, a također i vene.
Kako se dijagnosticira rak jajnika? Malformacije jajnika dijagnosticiraju se nakon pregleda kod ginekologa, ali se točna dijagnoza raka jajnika može postaviti samo laboratorijskim ispitivanjem uzoraka tkiva. Kako se liječi rak jajnika? U liječenju raka jajnika najčešće se koriste kirurške i kemoterapijske metode.
Ako želite zadržati bebu, a tumor je rano pronađen, kirurg može ukloniti samo oštećeni jajnik i jajovod. Takvi se zahvati rijetko izvode, a kemoterapija nakon operacije također može dovesti do neplodnosti. Međutim, neke žene mogu imati djecu nakon takvog tretmana.
Intrauterini razvoj jajnika u fetusu
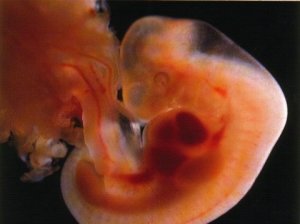
U embriju će se jajnici početi razvijati do drugog mjeseca trudnoće. Već desetog tjedna nakon začeća dijete ima više od milijun spolnih stanica. Njihov se broj smanjuje tijekom 35 godina reproduktivnog života djevojčice.
Ne samo jajnici i jajovodi, već i maternica i obližnji limfni čvorovi odgovorni su za veliki udio žena s rakom jajnika. Operacijom se uklanja što je više moguće kancerogenog tkiva. U idealnom slučaju, u tijelu ostaje manje od jednog kubičnog centimetra zaostalih stanica. Osim toga, tijekom operacije uzimaju se uzorci tkiva i trbušna tekućina, koji u studiji točnije određuju dijagnozu bolesti, stadij i potrebu za daljnjim liječenjem.
Kemoterapija se obično daje nakon operacije, ali se može dati i prije operacije. Ženama s rakom jajnika propisuju se lijekovi za ubijanje preostalih stanica raka. Prije početka kemoterapije procjenjuje se stadij bolesti, struktura tumorskih tkiva, učinkovitost operacije, stanje bolesnika, dob i druge bolesti od kojih obolijeva. U ovom slučaju odabiru se lijekovi, njihova doza, intervali i način primjene, broj tečajeva.
Fiziološki sastojci
Svaka od uparenih žlijezda ima nekoliko školjki:
- Vanjski sloj je germinativni epitel debljine jedne kuglice.
- Druga ljuska je izgrađena od vezivnog tkiva, odlikuje se posebnom gustoćom i sastavom proteina. Ti dijelovi čine stromu jajnika koja ima veliki broj vezivnih stanica.
Kemoterapija se obično daje intravenskom injekcijom karboplatina i paklitaksela. Kombinacija ovih lijekova je oko 80%. Pacijenti smanjuju tumor. Klinička ispitivanja su pokazala da je kombinacija ovih lijekova učinkovitija u liječenju raka nego što se ranije koristila, ali se provode istraživanja kako bi se pronašli novi tretmani.
Standardna intravenska kemoterapija koristi se u kombinaciji s injekcijom lijekovi u trbušnu šupljinu kroz kateter umetnut tijekom operacije za više intenzivno liječenje Rak. Koristeći ovu metodu, stanice raka su više izložene visoke razine djelatne tvari. Koristi se za liječenje stadija raka. Moguće nuspojave ovog tretmana uključuju bolove u trbuhu, mučninu, povraćanje, infekcije. Zbog ovih nuspojavežene ne mogu završiti cijeli tijek liječenja.
- Parenhim ovih žlijezda također je podijeljen u dva sloja. Unutrašnji sloj poznat je kao medula. Ispunjena je rahlim vezivnim tkivom u kojem se nalaze limfne i krvne žile. Sadrži Graafove vezikule i male folikule u razvoju. Prije ovulacijskog razdoblja, zreli folikul se pomiče na stijenku jajnika. Potpuno razvijena folikularna vrećica ispunjena je tekućinom i izvana okružena tekom. Jedan folikul može biti velik do dva centimetra. Osim tekućine u razvijenom folikulu nalazi se i jajašce, koje se nalazi na jajovodu.
Histološka građa parnih žlijezda
Trenutno se istražuju novi načini liječenja: novi lijekovi za kemoterapiju, cjepiva, geni i imunoterapija. Pronalaženjem gena koji mogu odrediti rak jajnika, moguće je osmisliti funkciju tih gena da specifično djeluju na lijek. Cista jajnika je novootkriveni patološki poremećaj u jajniku gdje se nakuplja sekret prirodne šupljine jajnika. Ciste su poput "dozatora" različite veličine okružene tankim slojem i ispunjene tekućinom. različite boje, prozirnost, zgušnjavanje, konzistencija i sastav.
Ciste mogu biti prisutne kako u jednom jajniku, tako iu oba jajnika istovremeno, jednom ili više njih. U osnovi, ciste jajnika su benigne i funkcionalne, tj. nastaje zbog poremećaja jajnika, a nakon određenog vremena sama od sebe, bez liječenja, nestaje bez traga.
Građa jajnika je složena zbog dinamičnosti ovog organa. Promjene u njemu nastaju pod utjecajem hormona u različitim fazama MC. Prva faza razvoja jajnika je genitalni greben, počinje se formirati do četvrtog tjedna razvoja fetusa na medijalnoj ravnini bubrega.
Na početno stanje organ se sastoji od celomskog epitela (naime, visceralnog lista splanhotoma) i mezenhima. U ovoj fazi još nema spolne razlike; ona se naziva indiferentna. Prve jasne razlike vidljive su bliže sedmom tjednu. Prije toga, uz genitalni valjak, pojavljuju se primarne zametne stanice - gonociti. Njihova citoplazma sadrži veliku količinu glikogena. Gonociti prolaze iz žumanjčane vrećice kroz mezenhim ili se krvlju prenose u spolni nabor, nakon čega se integriraju u epitelnu ploču.
U prvom dijelu menstrualnog ciklusa kad je žena još unutra menstrualno razdoblje, nekoliko folikula počinje padati u jajnik odjednom. To je tanka prozirna tvar ispunjena rubom jajnika, bliže površini jajnika. Ovulacija se događa 14. dana menstrualnog ciklusa: folikula nema, tekućina u njemu teče u trbušnu šupljinu, a vezice unutar folikula unutar jajne stanice. Tada se u jajnicima folikula nalazi hibridna struktura, nejasna rubna lutka čiji je promjer sličan promjeru zrelog folikula.
S početkom novog ciklusa novi folikuli ponovno počinju padati u jajnike i sve počinje. Sve su to normalne promjene na jajnicima žene tijekom života od puberteta do menopauze. Postoji nekoliko vrsta cista jajnika s obzirom na njihove uzroke i strukturu. Folikularne ciste igraju ulogu u smanjenoj aktivnosti jajnika i smanjuju proizvodnju estrogena u jajniku. Osim folikula koji stimuliraju hormone, u jajniku se pojavljuje i raste jedna ili više folikularnih cista.
Važno! U to vrijeme se pojavljuje prva razlika između spolnih žlijezda muškarca i žene. Formiraju se jajonosne kuglice, novotvorine koje imaju par oogonija okruženih pločastim epitelnim stanicama. Nastaju i primordijalni folikuli koji se sastoje od spolne stanice. Malo kasnije će se formirati medula i korteks.
Žuta cista nastaje kada je nakon ovulacije formirana folikularna šupljina ispunjena ne samo lutealno žutim membranama, već i serozna tekućina. Povećanje proizvodnje luteinizirajućeg hormona u šupljini šupljine spolne žlijezde potiče rast i rast kavernoznog tijela.
Cikalne ciste pojavljuju se u jajniku s trofoblastnom bolešću s vrlo visokom hormonskom koncentracijom humanog korionskog gonadotropina u tijelu. Preokcipitalna cista je cista koja se ne nalazi u jajniku, već se nalazi u blizini jajnika između rasprostranjene lepezaste sluznice maternice s obje strane maternice. Preokcipitalna cista raste iz embrionalnog razdoblja bubrega klijanja ostataka tkiva - tzv jajnika, koji se nalazi u širem ligamenta maternice između jajnika i jajovoda.
Tijekom razdoblja intrauterinog razvoja u uparenim žlijezdama završit će reprodukcija oogeneze i započet će faza rasta, koja se smatra najdužom (nekoliko godina). Ovogonij će se razviti u oocite prvog reda. Iz mezenhima će nastati intersticijske stanice, albuginea i stroma vezivnog tkiva.
Struktura parnih žlijezda odrasle žene
Dermoidna cista počinje s ostacima različitih tkiva preostalih iz embrionalnog razdoblja. Rak jajnika je kronična bolest koja se s pravom naziva „tihim ubojicom“ zbog čega svake godine umire mnogo žena. To je zato što ova vrsta raka nema specifične simptome, stoga se obično prekasno dijagnosticira, a pravo liječenje raka može se "uhvatiti" tek u prvom - drugom stadiju, dok se ne proširi. Nažalost, praksa pokazuje da se rak jajnika najčešće dijagnosticira u trećoj i četvrtoj fazi.
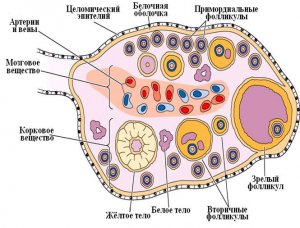
Izvana je organ prekriven mezotelom, ispod njega je omotač od elastičnog tkiva - proteinski sloj. Pod njim je kortikalna tvar, au sredini - medula.
Ispod je korteks, au središtu je medula. Medula se sastoji od rastresitog vezivnog tkiva, sadrži kimoične stanice koje proizvode androgene hormone. Korteks sadrži mnoge limfne i krvne žile, kao i živčanog tkiva. Njegovu bazu čini rastresito vezivno tkivo. Stroma pak sadrži mnogo različitih folikula, žutih i bijelih tijela, koji se razvijaju u različitim fazama menstrualnog ciklusa. Tijekom reproduktivne dobi jajnik razvija oocitu prvog reda u folikularnoj vrećici.
U bolesnika s rakom jajnika kirurgija, kemoterapije, no nakon liječenja više od polovice pacijenata se oporavi od bolesti i imaju razdoblje preživljenja kraće od pet godina. S obzirom da je rak jajnika bolest mladih žena, ovo predstavlja značajan gubitak za širu javnost. Svake godine u Litvi od raka jajnika oboli oko 400 žena.
Medicina napreduje i moderna terapija rak se može koristiti za pomoć ženskim jajnicima. Tijekom liječenja tijekom primarne terapije ili tijekom regenerativne bolesti, preživljenje se povećava, vjerojatnost regeneracije se znatno smanjuje, a razdoblje bolesti se produljuje.
Video: Struktura ženskog reproduktivnog sustava
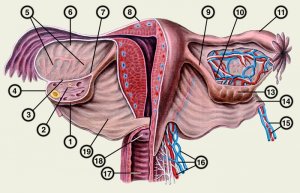
(ovaria) je parna ženska spolna žlijezda smještena u šupljini male zdjelice. U jajniku sazrijeva jajna stanica koja se u vrijeme ovulacije otpušta u trbušnu šupljinu i sintetiziraju se hormoni koji ulaze izravno u krvotok.
Anatomija jajnika:
Jajnik odrasle žene je ovalan, dug 2,5-3,5 cm, širok 1,5-2,5 cm, debeo 1-1,5 cm, težak 5-8 g. Desni jajnik uvijek je veći od lijevog. medijalna površina jajnika okrenut je prema zdjeličnoj šupljini, lateralni je povezan ligamentom koji drži jajnike s bočnom stijenkom male zdjelice. Stražnji rub jajnika je slobodan, prednji - mezenterični - fiksiran je naborom peritoneuma (mezenterij jajnika) na stražnji list širokog ligamenta maternice.Većina jajnik nije prekriven peritoneumom. U području mezenteričnog ruba jajnika nalazi se udubljenje kroz koje prolaze žile i živci - vrata jajnika. Jedan kraj jajnika (tubal) približava se lijevku jajovoda, drugi (uterini) povezan je s maternicom vlastitim ligamentom jajnika. Pored jajnika, između listova širokog ligamenta maternice, nalaze se rudimentarne formacije - epididimis jajnika (epooforon) i periovarija (parooforon).
Lijekovi za rak jajnika u vašoj povijesti registracije - dobre vijesti
Bolest se najčešće otkriva u već uznapredovalom stadiju, a usprkos svim primijenjenim tretmanima često se ponavlja.
- Početak bolesti je tajan, programi ne djeluju.
- Najviše učinkovito liječenje- kemoterapija s ciljanom terapijom.
- U 5-godišnjim godinama, samo 13%-22% relapsa događa se bez recidiva. pacijenata.
Krv u jajnike dolazi iz jajnih arterija (ogranci trbušne aorte) i jajnih ogranaka materničnih arterija.
Venska krv teče kroz istoimene vene, desna vena jajnika ulijeva se u donju šuplju venu, lijeva u lijevu bubrežnu venu. Limfna drenaža se provodi u lumbalnim i sakralnim limfnim čvorovima. Jajnik je inerviran iz spinalni čvorovi donji torakalni i lumbalni segment, trbušna aorta i donji hipogastrični pleksus.
Histologija jajnika:
U zrelom jajniku razlikuju se tri jasno omeđena dijela: vrata, kora i medula. U području vrata jajnika oko krvnih i limfnih žila, živčanih stabala, nalaze se vezivnotkivni elementi, mreža jajnika i stanice chyle koje izlučuju androgene. Uz hilum jajnika nalazi se medula, koja se sastoji od labavog vezivnog tkiva koje okružuje žile i živce.Iznad njega je kortikalna supstanca, koja zauzima 2/3 volumena jajnika. Okružen je albuginejom vezivnog tkiva i pokrovnim epitelom celomičnog porijekla. Stromu kortikalne supstance tvore elementi vezivnog tkiva i intersticijske stanice koje izlučuju androgene. Sadrži folikule (različitog stupnja zrelosti i atretične), žuta i bjelkasta tijela.
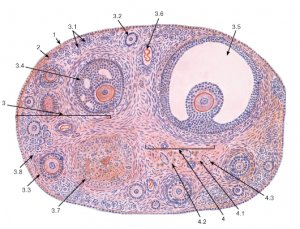
Prema stupnju razvoja razlikuju se primordijalni, preantralni (primarni), antralni (sekundarni) i preovulacijski (tercijarni) folikuli.
Primordijalni folikuli imaju promjer od 50 μm i sastoje se od oocite prvog reda - jajne stanice koja je ušla u profazu I mejotičke diobe - i sloja granuloznih stanica koji je okružuje. U preantralnim folikulima promjera 150-200 μm, oocita prvog reda okružena je s 2-4 sloja granuloznih stanica smještenih na bazalnoj membrani, oko kojih se nalaze pojedinačne teka stanice.
Antralni (sekundarni, veliki sazrijevajući) folikuli promjera 500 mikrona imaju šupljinu koja sadrži folikularnu tekućinu, u koju strši oviparni tuberkul - oocita prvog reda i granulozne stanice koje ga okružuju. Broj slojeva granuloza stanica u antralnim folikulima je veći nego u preantralnim, oko bazalne membrane nalazi se nekoliko slojeva teka stanica.
U predovulacijskim folikulima (graafian), čiji je prosječni promjer 20 mm, ovipozitni tuberkulum smješten je ekscentrično, granulozne stanice su hipertrofirane, sadrže lipidne inkluzije, sloj theca stanica je vaskulariziran. Količina folikularne tekućine u predovulatornom folikulu je 100 puta veća nego u antrumu. U stijenci predovulacijskog folikula nastaje avaskularna izbočina (tzv. stigma) koja puca, a jajna stanica izlazi u trbušnu šupljinu – ovulacija.
Tijekom ovulacije završava prva mejotička dioba jajne stanice – nastaje oocita drugog reda. Sazrijevanje jajašca je završeno nakon završetka II mejotske diobe u vrijeme oplodnje. Ako ne dođe do oplodnje, jajašce umire bez dovršene diobe.
Tijekom jednog menstrualnog ciklusa samo jedan folikul dovršava razvoj, naziva se dominantni. Folikuli koji nisu dosegli predovulacijski stadij podliježu regresiji (atreziji). Na mjestu ovuliranog folikula formira se žuto tijelo, čija je boja posljedica luteinizacije granuloznih stanica - nakupljanja lipidnih inkluzija u njima. Ako ne dođe do oplodnje, žuto tijelo je zamijenjeno vezivnim tkivom, što rezultira bjelkastim tijelom. Na mjestu prsnuća folikula nastaju ožiljci na tunici albuginei.
Ontogeneza i fiziologija:
Primarne spolne žlijezde polažu se u embriju u 3. tjednu. razvoj na unutarnjoj površini primarnih bubrega. Do 6-7 tjedana. spolne žlijezde nemaju spolne razlike (indiferentni stadij) i sastoje se od vanjskog (kortikalnog) epitelnog sloja unutarnjeg (moždanog) mezenhimskog sloja, oogonije - primarne ženske spolne stanice - nalaze se uglavnom u meduli. Od 7-8 tjedana u prenatalnom razvoju u embrija koji ima ženski set spolnih kromosoma (XX), počinje diferencijacija primarnih spolnih žlijezda u jajnike: njihova medula postaje tanja, povećava se debljina kortikalnog sloja iu njega se pomiču oogoniji.Oogoniji se intenzivno razmnožavaju mitozom. U njihovim jezgrama odvijaju se procesi koji pripremaju redukciju genetskog materijala, što rezultira stvaranjem oocita prvog reda. Od 12. tjedna oko oocita I. reda iz mezenhima nastaju primarne granulozne stanice – nastaju primordijalni folikuli.
U budućnosti se pojedinačni primordijalni folikuli razvijaju do antralnih. Broj primordijalnih folikula doseže maksimum u fetusu u 28. tjednu. U kasnijim razdobljima ontogeneze (do 5. godine postmenopauze), 98-99% folikula prolazi kroz atreziju. Do 20. tjedna intrauterini razvoj, formira se ovojna membrana, do 25. tjedna. formiranje morfoloških struktura Ya u osnovi završava.
Jajnici novorođene djevojčice su vretenastog oblika, težine 0,3-0,5 g, dužine 1,5 cm, širine 0,5 cm i debljine 0,1 cm, a površina im je glatka. Kortikalni sloj sadrži 700 tisuća - 1 milijun primordijalnih folikula. Pojedinačni folikuli dosežu antralni pa čak i predovulacijski stadij. Proces sazrijevanja folikula je kaotičan.
Do 8-10.godine života, masa jajnika doseže 2 g, broj primordijalnih folikula smanjuje se na 300-400 000. Značajan broj folikula doseže antralnu i preovulacijsku fazu, ali ovulacija se ne događa. U dobi od 12-14 godina počinju ciklički procesi rasta, sazrijevanja folikula, ovulacije i stvaranja žutog tijela, koji se ponavljaju nakon 21-32 dana, češće nakon 28 dana. Učestalost ovulacijskih menstrualnih ciklusa u prvoj godini nakon menarhe doseže 60-75%, za 16-18 - 92-98%. Do kraja puberteta, masa jajnika povećava se na 5-8 g zbog sazrijevanja folikula, broj primordijalnih folikula smanjuje se na 150-100 tisuća.
U reproduktivnom razdoblju života (16-45 godina), procesi rasta, sazrijevanja folikula i formiranja žutog tijela imaju jasnu cikličku prirodu. Ovulacija se događa u sredini menstrualnog ciklusa - u većini slučajeva 13-14. dana od početka razvoja dominantnog folikula. Kapilare rastu u šupljinu rasprsnutog folikula, fibroblasti prodiru, granulozne stanice podvrgavaju se luteinizaciji. Žuto tijelo dostiže svoj vrhunac 7 dana nakon ovulacije, u sljedećih 7 dana zamjenjuje ga vezivno tkivo. Od 40. godine života povećava se učestalost menstrualnih ciklusa bez ovulacije, ciklusa sa stvaranjem inferiornog žutog tijela, luteinizacija granuloznih stanica neovuliranog folikula.
U premenopauzi (u dobi od 45-50 godina) prevladavaju anovulatorni menstrualni ciklusi i ciklusi s perzistencijom neovuliranog folikula; povećavaju se procesi atrezije folikula, broj primordijalnih folikula smanjuje se na nekoliko tisuća. U postmenopauzi, veličina I. se smanjuje, njegova težina je oko 3 g, albuginea se smanjuje, kortikalna tvar postaje tanja, intersticijske stanice zamijenjene su vezivnim tkivom. Unutar 5 godina nakon menopauze u I. još uvijek se nalaze pojedinačni primordijalni i atreziruyuschie folikuli.
U prvih 8 tjedana trudnoće, corpus luteum se povećava zbog vaskularizacije, hipertrofije i luteinizacije granuloza stanica, u 8. tjednu. tijekom trudnoće, 3 puta je veći od žutog tijela koje nastaje tijekom menstrualnog ciklusa. Nakon 8 tjedana trudnoće počinje polagana regresija žutog tijela, do poroda je 3 puta manje od žutog tijela u fazi cvatnje. Sazrijevanje folikula prestaje početkom prvog tromjesečja trudnoće, podvrgnuti su atreziji u fazi antralnog folikula, dok se granulozne stanice luteiniziraju.
Glavni hormoni jajnika su estrogeni, progesteron i androgeni. Svi oni se sintetiziraju iz kolesterola pod utjecajem određenih enzima. Mjesto sinteze androgena u jajnicima su teka stanice; mala količina ovih hormona stvara se u intersticijskim stanicama strome korteksa jajnika. U zrelom jajniku androgeni su međuprodukt u sintezi estrogena. Estrogeni (estradiol odnosno estron) nastaju iz androgena (testosterona i androstenediona) u granuloznim stanicama dominantnog folikula. Progesteron se proizvodi u luteiniziranim granuloznim stanicama žutog tijela.
Estrogeni imaju širok raspon biološko djelovanje: pospješuju rast i razvoj vanjskih i unutarnjih spolnih organa, u pubertetu potiču rast mliječnih žlijezda, rast i sazrijevanje kostiju, osiguravaju formiranje kostura i preraspodjelu masnog tkiva prema ženski tip. Androgeni doprinose rastu i sazrijevanju kostiju, rastu dlakavosti pubisa i pazuha.
Estrogeni i progesteron uzrokuju cikličke promjene na sluznici maternice i rodnice, epitelu mliječnih žlijezda. Progesteron igra odlučujuću ulogu u pripremi maternice i mliječnih žlijezda za trudnoću, porod i dojenje. Spolni hormoni sudjeluju u vodi i metabolizam elektrolita. Estrogeni i progesteron imaju izraženo imunosupresivno svojstvo.
Hormonska funkcija jajnika mijenja se tijekom različitih razdoblja ontogeneze i određena je stupnjem morfološke zrelosti jajnika i sustava koji regulira njegovu hormonsku funkciju. U jajniku fetusa proizvodi se neznatna količina estrogena i androgena. Nakon rođenja, prije početka puberteta (8-10 godina), proizvodnja ovih hormona je vrlo niska, njihov sadržaj u krvnoj plazmi odgovara pragu osjetljivosti radioimunološke metode. U pubertetu, kada počinju ciklički procesi rasta i sazrijevanja folikula, povećava se sinteza estrogena i androgena. S početkom ovulacije i stvaranjem žutog tijela, u jajniku se luči progesteron.
U reproduktivnom razdoblju, hormonska funkcija jajnika doseže svoj vrhunac, sinteza spolnih hormona ima jasno izraženu cikličku prirodu i ovisi o fazi menstrualnog ciklusa.
U predmenopauzi se smanjuje stvaranje estrogena i progesterona, jer. većina folikula ne dosegne predovulacijski stadij, povećava se broj anovulatornih menstrualnih ciklusa i ciklusa s donjim žutim tijelom. U žena u postmenopauzi, estrogeni (uglavnom estron) se sintetiziraju u maloj količini izvan jajnika - u masnom tkivu, njihov sadržaj u krvnoj plazmi je ispod bazalne razine) žena reproduktivne dobi. Koncentracija progesterona u krvnoj plazmi kod žena u postmenopauzi je konstantno niska, sintetizira se u korteksu nadbubrežne žlijezde.
Izlučivanje estrogena i progesterona u prvih 6-8 tjedana. trudnoća u jajniku naglo raste, zatim se smanjuje, a hormonska "podrška" trudnoće od 12-14 tjedana. koju provodi posteljica.
Osim spolnih hormona, u jajniku se stvara inhibin - proteinski hormon koji inhibira otpuštanje folitropina iz prednje hipofize, te relaksin - biološki aktivna tvar koja opušta miometrij. U stanicama žutog tijela pronađen je oksitocin koji ima luteolitički učinak i pospješuje involuciju žutog tijela. Prostaglandini se također formiraju u jajniku, koji su uključeni u ovulaciju, osiguravajući rupturu stijenke folikula.
Regulaciju hormonalne funkcije jajnika provodi složeni višekomponentni neuroendokrini sustav, uključujući neurotransmitere - transmitere živčanih impulsa s viših odjela višeg istraživača (endogeni opijati, dopamin, norepinefrin, serotonin); oslobađajući hormoni ili gonadoliberini (luliberin-oslobađajući hormon lutropin, foliberin - oslobađajući hormon folitropin), koje luče živčane stanice hipotalamusa i potiču oslobađanje gonadotropnih hormona iz prednje hipofize: gonadotropni hormoni (lutropin i folitropin) i prolaktin, hormoni jajnika , prvenstveno estradiol, ovisno o količini koji mehanizmom povratne sprege stimulira ili inhibira oslobađanje gonadoliberina iz hipotalamusa i gonadotropnih hormona iz prednje hipofize, receptore za spolne i gonadotropne hormone u stanicama i tkivima reproduktivnog sustava (uključujući lutropin receptori na membrani theca stanica i folitropin receptori na membrani granuloza stanica); globulini koji vežu steroide su posebni proteini plazme koji kontroliraju pristup hormona njihovim receptorima (receptori stupaju u interakciju samo s hormonima koji nisu povezani sa specifičnim globulinima).
Gonadoliberini se izlučuju iz medijalne regije hipotalamusa u cirkoralnom (satnom) ritmu, duž procesa nervne ćelije ulaze u portalne vene hipofize i krvlju dopiru do njenog prednjeg režnja. Pod utjecajem gonadoliberina, gonadotropni hormoni (lutropin i folitropin) izlučuju se iz hipofize u određenom ritmu s maksimumom (ovulacijski vrh) u vrijeme najvećeg sadržaja estradiola u predovulatornom folikulu.
Gonadoliberini također doprinose povećanju proizvodnje inhibina u folikulima, što inhibira oslobađanje folitropina; stvaranje progesterona i smanjenje sinteze estradiola u granuloznim stanicama ovuliranog folikula, što opet potiče otpuštanje gonadotropnih hormona.
Metode pregleda jajnika:
Prije svega, proučite anamnezu. Saznajte u kojoj dobi je nastupila prva menstruacija (menarha), kako je teklo formiranje menstrualnog ciklusa. Važne informacije o funkciji rađanja. Tijekom općeg pregleda obraća se pozornost na prirodu tijela i rast kose, razvoj mliječnih žlijezda. Palpacijom mliječnih žlijezda utvrđuje se prisutnost ili odsutnost galaktoreje. Ginekološki pregled obuhvaća pregled vanjskih spolnih organa (građa, stupanj razvijenosti); vaginalno-abdominalne i rektalno-abdominalne studije, koje omogućuju, s tankim trbušnim zidom, određivanje veličine, oblika, konzistencije i pokretljivosti jajnika.Da bi se odredilo funkcionalno stanje jajnika, sadržaj lutropina, folitropina, prolaktina, estrogena, progesterona, androgena u krvnoj plazmi određuje se radioimunološkom metodom; količina estrogena, produkata razgradnje androgena (17-ketosteroida) i progesterona (pregnandiola) u dnevnoj mokraći; provoditi pretrage funkcionalne dijagnostike; proučavanje bazalne (rektalne) temperature, određivanje kariopiknotičkog indeksa, rastezljivost niti cervikalne sluzi, simptom zjenice itd. U nekim slučajevima ispituje se koncentracija hormona u krvi prije i nakon primjene farmakoloških lijekova koji stimuliraju odn. potiskuju funkciju hipotalamusa, hipofize, jajnika.
Odrediti veličinu, strukturu i položaj jajnika omogućuje metoda istraživanja - ultrazvučno skeniranje. Ovom metodom također je moguće pratiti dinamiku rasta dominantnog folikula i posredno prosuditi o nastaloj ovulaciji prema nestanku slike folikula i pojavi razine tekućine (echo-negative strip) u retrouterinu. prostor.
Pomoću laparoskopije možete vizualno procijeniti stanje I. i napraviti biopsiju. Rentgenski pregled u uvjetima pneumoperitoneuma, koji omogućuje razjašnjavanje veličine I. i maternice i određivanje njihovog omjera, trenutno se rijetko koristi zbog uvođenja visoko informativne i neinvazivne ultrazvučne metode u kliničku praksu.
Patologije jajnika:
Najviše česti simptomi patologije jajnika kod žena su poremećaj puberteta, amenoreja, disfunkcionalni krvarenje iz maternice, neplodnost, prekomjerna dlakavost, pretilost, bolovi u donjem dijelu trbuha.Razlikovati malformacije, disfunkciju jajnika, tumore i tumorske procese jajnika. Opaža se i apopleksija jajnika.
Malformacije:
Najveća vrijednost u kliničkoj praksi, malformacije jajnika imaju gonadalnu disgenezu - duboku nerazvijenost spolnih žlijezda (gonada) zbog kvantitativne i (ili) kvalitativne patologije spolnih kromosoma. Ovisno o prirodi kršenja kromosomski set(kariotip), značajke fenotipa i strukture gonada (prema ultrazvuku, laparoskopiji i biopsiji), razlikuju se 4 oblika disgeneze gonada: tipična, čista, izbrisana i mješovita. Tipičan oblik disgeneze gonada često se razvija s kariotipom 45X.Čisti oblik gonadne disgeneze javlja se s kariotipom 46XX ili 46XY. Spolne žlijezde su vlaknaste niti s elementima strome. Tjelesna građa bolesnika je interspolna, nema sekundarnih spolnih obilježja, rast je normalan. Nema malformacija karakterističnih za tipični oblik disgeneze gonada. Vanjski i unutarnji spolni organi nedovoljno su razvijeni.
U kariotipu 45X/46XX opaža se izbrisani oblik disgeneze gonada. Spolne žlijezde su oštro nerazvijeni jajnicib. (obično ne više od 1,5 cm duljine i 1 cm širine), koji se sastoji od vezivnog tkiva, elemenata strome, pojedinačnih primordijalnih i preantralnih folikula. Rast bolesnika je u granicama normale, tjelesna građa je interspolna, mliječne žlijezde su hipoplastične, piloza pubisa i pazuha vrlo slaba. Vanjsko spolovilo, vagina i maternica nedovoljno su razvijeni.
Mješoviti oblik disgeneze gonada javlja se s kariotipom 45X/46XY. S jedne strane, gonade su predstavljene fibroznom vrpcom, slično kao kod bolesnika s tipičnim oblikom disgeneze gonada, s druge strane, nerazvijenim elementima testisa. Tjelesna građa pacijenata često je interspolna. Često postoje malformacije karakteristične za tipični oblik disgeneze gonada. Vanjski i unutarnji spolni organi su nedovoljno razvijeni, klitoris je uvećan, stidne i pazušne dlake su oskudne.
Da bi se potvrdila dijagnoza disgeneze gonada i razjasnio njen oblik, provodi se genetsko testiranje, ultrazvučno skeniranje zdjeličnih organa, laparoskopija i biopsija gonada.
Kod čistih i mješovitih oblika disgeneze gonada, zbog visokog rizika od razvoja malignog tumora, indicirano je odstranjenje gonada. U svrhu supstitucije, kao i za prevenciju metaboličkih i trofičkih poremećaja u čistim, izbrisanim i mješovitim oblicima disgeneze gonada, provodi se ciklička hormonska terapija, uklj. a nakon operacije po istim principima kao kod Shereshevsky-Turnerovog sindroma.
Disfunkcija jajnika:
Kod kršenja funkcije jajnika razlikuju se anovulacija, sindromi iscrpljenosti i refraktorni jajnici; jatrogeni poremećaji funkcije jajnika.Anovulacija je najčešća. Nastaje kao posljedica poremećaja u bilo kojoj od karika u sustavu koji regulira funkciju jajnika: moždanoj kori, hipotalamusu, hipofizi itd. Anovulacija može biti povezana s takvim poremećajima rasta i sazrijevanja folikula kao što je atrezija folikula koji nisu dosegli predovulacijsku fazu; perzistencija folikula - nastavak rasta neovuliranog folikula do promjera 30-40 mm s nakupljanjem folikularne tekućine; cistična atrezija folikula sa stvaranjem policističnih jajnika, luteinizacija neovuliranog folikula.
S atrezijom (uključujući cističnu) i postojanošću folikula, sinteza progesterona u njemu naglo opada. Stvaranje estrogena tijekom atrezije folikula se smanjuje, s perzistencijom folikula, povećava se kako folikul raste. S cističnom atrezijom folikula u policističnim jajnicima povećava se sinteza androgena.
Klinički se anovulacija očituje neplodnošću i menstrualnim poremećajima - amenoreja, acikličko krvarenje iz maternice. Uz cističnu atreziju folikula, uz menstrualne nepravilnosti i neplodnost, često se razvija hirzutizam i pretilost. Za potvrdu anovulacije provode se funkcionalne dijagnostičke pretrage, ultrazvučni pregled jajnika i laparoskopija.
Sindrom iscrpljenosti jajnika (preuranjena menopauza) karakterizira intenzivna masovna atrezija folikula u žena mlađih od 35-38 godina. Javlja se kada je izložen raznim štetnim čimbenicima (infekcija, intoksikacija, gladovanje, stres), vjerojatno u pozadini kongenitalne inferiornosti folikularnog aparata ega.Veličina jajnika se smanjuje, albuginea se smanjuje, a pojedinačni primordijalni folikuli ostaju u kortikalna supstanca.
Klinički, sindrom gubitka jajnika očituje se sekundarnom amenorejom, neplodnošću, kao i znojenjem, valovima vrućine u glavi i gornjoj polovici tijela, palpitacijama i drugim znakovima karakterističnim za menopauzalni sindrom.
Dijagnoza se potvrđuje rezultatima hormonske studije (značajno povećanje sadržaja gonadotropnih hormona u krvi), laparoskopije i biopsije (folikuli u biopsiji jajnika obično su odsutni). Nadomjesna ciklička terapija provodi se hormonskim pripravcima jajnika, no suvremena sredstva ne mogu obnoviti hormonsku i generativnu funkciju jajnika.
Sindrom refraktornog jajnika - stanje u kojem je jajnik neosjetljiv na učinke gonadotropnih hormona - rijedak je u žena u trećem desetljeću života. Patogeneza nije dobro razjašnjena. Najčešća autoimuna teorija je da su receptori gonadotropnog hormona u jajniku blokirani specifičnim autoantitijelima.
Bolesnice imaju sekundarnu amenoreju, neplodnost, rijetka ispiranja toplina. Dijagnoza predstavlja značajne poteškoće. To potvrđuju podaci laparoskopije i histološki pregled biopsije jajnika. (makro i mikroskopski jajnici nisu promijenjeni, biopsija otkriva uglavnom primordijalne i preantralne folikule, nema preovulatornih folikula i žutog tijela), blagi porast razine gonadotropnih hormona u krvi.
Liječenje lijekovima koji stimuliraju funkciju jajnika obično nije učinkovito. Provodi se ciklička hormonska nadomjesna terapija. U nekim slučajevima moguće je obnoviti menstrualni ciklus.
Jatrogeni poremećaji funkcije jajnika uključuju sindrome hiperstimulacije i hiperinhibicije jajnika. Sindrom hiperstimulacije jajnika javlja se zbog predoziranja lijekovima koji stimuliraju ovulaciju (gonadotropni lijekovi, klomifen citrat) u prva 2-3 dana nakon povlačenja ili u pozadini njihove uporabe. Jajnici se povećavaju 3-5 puta. U njihovom tkivu stvaraju se višestruke folikularne ciste i ciste žutog tijela s hemoragičnim sadržajem, dolazi do oštrog edema strome jajnika s žarištima nekroze i krvarenja, mogući su razderoti i rupture albugineje jajnika.
Klinički se sindrom hiperstimulacije jajnika očituje kompleksom simptoma akutni abdomen: mučnina, povraćanje, bol u donjem dijelu trbuha, slabost, tahikardija, itd. U teškim slučajevima, tekućina se nakuplja u trbušnoj, pleuralnoj šupljini, pa čak iu perikardijalnoj šupljini, opaža se anurija.
Pacijenti podliježu hitnoj hospitalizaciji. U stacionarnim uvjetima intravenski se daju sredstva koja zadržavaju tekućinu u krvotoku (plazma, protein, albumin), dekstrani male molekularne težine, gemodez. Dodijelite glukokortikoide i antihistaminike, s povećanjem viskoznosti krvi - antikoagulanse. Pojava simptoma intraabdominalnog krvarenja zbog rupture jajnika ili njegove ciste indikacija je za operaciju - resekciju jajnika uz maksimalno očuvanje njegovog tkiva. Prognoza za pravodobno odgovarajuće liječenje je povoljna - funkcija jajnika je obnovljena.
Prevencija sindroma hiperstimulacije jajnika uključuje pažljiv odabir bolesnica koje će se liječiti gonadotropnim lijekovima i klomifencitratom; individualni odabir doza; dinamičko praćenje tijekom liječenja veličine dominantnog folikula pomoću ultrazvuka (promjer folikula ne smije biti veći od 21 mm); periodično praćenje sadržaja lutropina u krvi (ne smije biti veći od ovulacijskog vrha), kao i koncentracije estradiola u krvi i estrogena u urinu (dopušteno je premašiti odgovarajuće pokazatelje ovulnog vrha za ne više od 11/2-2 puta).
Sindrom hiperinhibicije jajnika karakterizira supresija folikulogeneze i ovulacije tijekom dugotrajne primjene estrogensko-progestinskih lijekova s antigonadotropnim svojstvima u kontracepcijske ili terapeutske svrhe. Jajnici su donekle smanjeni, albuginea im se malo zadeblja, zreli folikuli i žuto tijelo nisu otkriveni u kortikalnoj supstanci.
Menstruacija prestaje, ponekad se javlja galaktoreja. Dijagnoza se potvrđuje podacima hormonske studije, smanjenjem razine gonodotropnih hormona, povećanjem sadržaja prolaktina i oštrim smanjenjem razine progesterona u krvi.
S razvojem sindroma hiperinhibicije jajnika, estrogen-progestinski pripravci se otkazuju. U pravilu, u roku od 2-3 mjeseca. nakon prestanka njihova uzimanja dolazi do spontanog oporavka funkcije jajnika.Ako amenoreja traje dulje vrijeme propisuju se lijekovi koji pospješuju lučenje gonadotropnih hormona (klomifencitrat) ili gonadotropni lijekovi (pergonal, humani korionski gonadotropin) koji stimuliraju folikulogenezu i ovulaciju.
Kod galaktoreje uzrokovane hiperprolaktinemijom, nakon isključenja prolaktinoma (tumora hipofize), preporuča se Bromokriptin (Parlodel), koji potiskuje oslobađanje prolaktina. Prognoza je povoljna. Hormonalne i generativne funkcije jajnika obnovljene su u više od polovice žena.
Prevencija sindroma hiperinhibicije jajnika sastoji se u pažljivom odabiru lijekova za hormonsku kontracepciju. Poželjno je koristiti estrogensko-progestinske kontraceptive koji ne sadrže više od 0,03-0,035 mg estrogena, kao i dvofazne i trofazne lijekove.
Tumori jajnika:
Ni u jednom organu ljudskog tijela ne postoji takva histogenetska raznolikost tumora kao u jajniku. Trenutačno je histološka klasifikacija tumora koju su predložili stručnjaci SZO S.F. Serov, Scully (R.E. Scully) i Sobin (L. Sobin), uključujući procese slične tumorima.Histološka klasifikacija tumora jajnika:
(S.F. Serov, Scully, Sobin, 1977, skraćeno)I. Epitelni tumori
A. Serozni tumori (benigni, granični, maligni).
B. Mucinozni tumori (benigni, granični, maligni)
B. Endometrioidni tumori (benigni, granični, maligni).
D. Jasnoćelijski ili mezonefroidni tumori (benigni, granični, maligni)
D. Brennerovi tumori (benigni, granični, maligni)
E. Mješoviti epitelni tumori (benigni, granični, maligni)
II. Stromalni tumori spolne vrpce
A. Granulosa-stromalno-stanični
1. Granulozna stanica
2. Tekomi-fibromi (tekom, fibrom, neklasificirani tumori)
3. Mješoviti
B. Androblastomi (tumori iz Sertolijevih i Leydigovih stanica - derivati mezenhima)
1. Visoko diferenciran
2. Srednja diferencijacija
3. Nisko diferencirani
4. S heterološkim elementima
B. Ginandroblastom
III. Tumori lipidnih stanica
IV. tumori zametnih stanica
A. Disterminoma
B. Tumor endodermalnog sinusa
B. Embrionalni karcinom
G. poliembrioma
D. Korionepiteliom
E. Teratom (nezreo, zreo)
G. Mješoviti tumori zametnih stanica
V. Gonadoblastom (čisti, pomiješani s tumorima zametnih stanica)
VI. Tumori mekih tkiva koji nisu specifični za jajnike
VII. Neklasificirani tumori
VIII. Sekundarni (metastatski) tumori
IX. Procesi slični tumorima
A. Luteoma trudnoće
B. Hiperplazija i hipertekoza strome jajnika
B. Masivni edem jajnika
D. Folikularna cista i cista žutog tijela
D. Višestruke folikularne ciste (policistični jajnici)
E. Višestruke luteinizirane folikularne ciste i (ili) žuto tijelo
G. Endometrioza
Z. Površinske epitelne inkluzijske ciste
I. Jednostavne ciste
DO. Upalni procesi
L. Parovarijalne ciste
Većina tumora jajnika su epitelni. Od ostalih tumora češći su tumori strome zametnih stanica i spolne vrpce s hormonskom aktivnošću. Često se metastatski tumori razvijaju u jajniku.
Epitelni tumori:
Benigni epitelni tumori najčešći su tumori I. Osobito su česti serozni i mucinozni epitelni tumori koji se u kliničkoj praksi nazivaju cistome. Morfološki se razlikuju cistome glatkih stijenki i papilarne cistome.Serozni cistom glatke stijenke:
Serozni cistom glatke stijenke (serozni cistadenom, cilioepitelni cistom) je sferična jedno- ili višekomorna formacija s tankim zidovima, koja sadrži svijetlu opalescentnu tekućinu, obloženu iznutra trepljastim epitelom. U pravilu, tumor je jednostran, mali, ali postoje tumori čija masa doseže nekoliko kilograma.Papilarni serozni cistom:
Papilarni serozni cistom (papilarni serozni cistadenom) razlikuje se od glatkih stijenki po prisutnosti papilarnih izraslina na unutarnjoj površini, a ponekad i izvana. Često su zahvaćena oba jajnika, javljaju se priraslice na susjedne organe, ascites. Serozne cistome se češće razvijaju u pre i postmenopauzi.Mucinozni cistom:
Mucinozne cistome dobile su ime zbog sadržaja nalik sluzi. Tumori su u pravilu višekomorni, imaju režnjevitu površinu zbog izbočenih pojedinačnih komora i mogu doseći velike veličine. Kod papilarnih mucinoznih cistoma s rastom papila na površini tumora često se javlja ascites. Mucinozni cistomi obično se promatraju u dobi od 40-60 godina, papilarni tumori - u postmenopauzi.Brennerov tumor:
Brennerov tumor sastoji se od vezivnog tkiva jajnika i nalazi se u njemu raznih oblika područja epitelnih stanica. Razvija se, u pravilu, u pre i postmenopauzi. Drugi oblici epitelnih benignih tumora - endometrioidni (morfološki slični tumorima endometrija), svijetle stanice (koje uključuju svijetle stanice koje sadrže glikogen) i mješoviti - iznimno su rijetki.Kliničke manifestacije dobroćudnih epitelnih tumora jajnika uglavnom ovise o veličini i položaju tumora. Tumori čak i male veličine uzrokuju osjećaj težine i boli u donjem dijelu trbuha. Kada su mjehur i crijeva stisnuti, mokrenje i defekacija su poremećeni. Neke tumore karakterizira ascites.
Česta komplikacija je torzija peteljke tumora jajnika. Peteljku tumora čine istegnuti ligamenti (ligament koji visi jajnik, pravi ligament jajnika, dio stražnjeg lista širokog ligamenta maternice), u kojem se arterija jajnika i grane koje ga povezuju s uterinskom arterijom, limfnim žilama i živcima, često istegnuti jajovod također ulazi u peteljku tumora.
Torzija peteljke tumora jajnika javlja se kod naglih pokreta, promjena položaja tijela, fizičkog napora, često tijekom trudnoće, u postporođajno razdoblje. Torzija može biti potpuna ili djelomična. Uz potpunu torziju, cirkulacija krvi u tumoru je oštro poremećena, pojavljuju se krvarenja i nekroza, što je popraćeno pojavom simptoma akutnog abdomena: iznenadna oštra bol u trbuhu, mučnina, povraćanje, napetost mišića u prednjem trbušnom zidu, groznica, bljedilo, hladan znoj, tahikardija.
Tumor se povećava u veličini, moguća je njegova ruptura, infekcija s razvojem peritonitisa. Djelomična torzija stabljike tumora odvija se s manje izraženim simptomima, čiji intenzitet ovisi o stupnju promjena koje se javljaju u tumoru kao rezultat poremećene opskrbe krvlju. Perifokalna upala može dovesti do fuzije tumora s okolnim organima i tkivima.
Rjeđe je puknuće kapsule tumora jajnika, ponekad se javlja kao posljedica traume, grubog ginekološkog pregleda. Simptomi rupture kapsule tumora I. su iznenadna bol u abdomenu, šok uzrokovan intraabdominalnim krvarenjem. Serozne papilarne cistome su najčešće maligne. rjeđe mucinozni papilarni.
Dijagnoza tumora jajnika postavlja se na temelju podataka ginekoloških, ultrazvučnih i histoloških studija. Ginekološkim pregledom utvrđuje se povećanje jajnika. Od velike pomoći u dijagnozi, posebno kod malih tumora jajnika, je ultrazvuk, koji vam omogućuje točno određivanje veličine tumora, debljine kapsule, prisutnosti komora i papilarnih izraslina. Konačnu benignu prirodu tumora potvrđuju rezultati biopsije. U dijagnostičkim centrima koriste se posebne studije u svrhu preoperacije diferencijalna dijagnoza benigni i maligni tumori jajnika.
Liječenje dobroćudnih epitelnih tumora jajnika je kirurško, jer. bez obzira na veličinu tumora, postoji rizik od malignosti. Tijekom operacije provodi se hitan histološki pregled. tumorsko tkivo. S seroznim cistomom glatkih stijenki, volumen operacije ovisi o dobi pacijenta: kod mladih žena dopušteno je ljuštiti tumor, ostavljajući zdravo tkivo jajnika; u postmenopauzi je potrebna panhisterektomija - uklanjanje maternice i njegovi dodaci. Kod seroznih papilarnih cistoma, mucinoznih cistoma i Brennerovog tumora uklanja se zahvaćeni jajnik u žena reproduktivne dobi, au žena u postmenopauzi uklanjaju se maternica i njeni dodaci. Kada je peteljka tumora jajnika uvrnuta ili je tumorska kapsula puknuta, operacija se izvodi hitno.
Prognoza se utvrđuje nakon histološkog pregleda tumora, s pravodobnom operacijom je povoljna. Žene koje su operirane zbog seroznih papilarnih cista jajnika trebaju biti pod nadzorom ginekologa.
Maligni epitelni tumori (rak):
U gospodarski razvijenim zemljama Europe i Sjeverna Amerika Po učestalosti karcinom jajnika na drugom je mjestu po učestalosti zloćudnih tumora ženskih spolnih organa, a smrtnost od raka jajnika veća je nego od raka vrata maternice i maternice zajedno. Rak jajnika razvija se pretežno u žena krajem 4. i tek 5. desetljeća života.Patogeneza raka jajnika nije u potpunosti razjašnjena, ali su rezultati brojnih eksperimentalnih, epidemioloških, kliničkih i endokrinoloških studija bili temelj za hipotezu o hormonskoj ovisnosti ovog tumora. U bolesnika s rakom jajnika, povišene razine gonadotropnih hormona i estrogena u krvi, otkriva se nedostatak progesterona.
U cistadenokarcinomima jajnika, osobito u visokodiferenciranim endometrioidnim tumorima, često se određuju citoplazmatski estradiolni i progesteronski receptori, čiji broj određuje osjetljivost tumora na terapiju sintetskim progestinima i antiestrogenima. Rak jajnika može se kombinirati s karcinomima endometrija, dojke i desne polovice debelog crijeva (primarni multipli karcinom). U obiteljima bolesnika s rakom jajnika, endometrija, dojke i debelog crijeva uočena je nasljedna predispozicija za ove tumore.
Rizik od razvoja raka jajnika visok je u žena s menstrualnim nepravilnostima, neplodnošću, krvarenjem maternice u postmenopauzi, dugotrajnim cistama jajnika, miomima maternice, kroničnim upalne bolesti adneksa maternice, kao i kod operiranih u pre ili postmenopauzi zbog benignih tumora unutarnjih spolnih organa, koji izlaze iz jednog ili oba jajnika.
Histotip malignih epitelnih tumora jajnika može biti različit. Više od 90% svih malignih tumora Ya. su serozni, mucinozni i endometrioidni tumori. Rak jajnika je agresivan, brz rast i univerzalnu prirodu metastaza. Prevladava implantacijski put širenja tumora - metastaze duž parijetalnog i visceralnog peritoneuma, u rektouterinu šupljinu, veliki omentum i pleuru uz razvoj karcinomatoznog ascitesa i hidrotoraksa.
Limfogene metastaze (uglavnom u limfni čvorovi smještene oko abdominalnog dijela aorte i u ilijačnim limfnim čvorovima) otkrivaju se u 30-35% primarnih bolesnika. Hematogene metastaze u plućima i jetri određuju se relativno rijetko, samo u pozadini opsežne implantacije i limfogene diseminacije.
Za procjenu stupnja raširenosti raka jajnika koristi se klasifikacija po stadijima koju je predložila Međunarodna federacija ginekologa i opstetričara (FIGO) te klasifikacija prema TNM sustavu.
Klasifikacija raka jajnika koju je predložila Međunarodna federacija ginekologa i opstetričara:
Stadij I - tumor je ograničen na jajnike.Stadij Ia - tumor je ograničen na jedan jajnik, nema ascitesa, kapsula je netaknuta (i) - klijanje kapsule i (ili) njezino pucanje.
Stadij IV - tumor je ograničen na oba jajnika, kapsula je intaktna.
Stadij Ic - tumor je ograničen na jedan ili oba jajnika, postoji klijanje kapsule i (ili) njezino pucanje i (ili) utvrđen je ascites ili se stanice raka nalaze u ispiranju iz trbušne šupljine.
Stadij II - tumor zahvaća jedan ili oba jajnika s širenjem u zdjelicu.
Stadij IIa - širenje i (ili) metastaze u maternici i (ili) jajovodima.
Stadij llb - proširenje na druga tkiva zdjelice.
Stadij IIc - Ekspanzija je ista kao stadij IIa ili llv, ali postoji ascites ili stanice raka u abdominalnom ispirku.
Stadij III - proširen na jedan ili oba jajnika s metastazama u peritoneumu izvan zdjelice i (ili) metastazama u retroperitonealnim ili ingvinalnim limfnim čvorovima, velikom omentumu.
Stadij IV - proširen na jedan ili oba jajnika s udaljenim metastazama, uklj. u parenhimu jetre; prisutnost izljeva u pleuralnoj šupljini, u kojoj se stanice raka određuju citološkim pregledom.
TNM klasifikacija raka jajnika (revidirana 1981.)
T - primarni tumor
T0 - primarni tumor nije određen
T1 - tumor ograničen na jajnike:
T1a - tumor ograničen na jedan jajnik, nema ascitesa
T1a1 - na površini jajnika nema tumora, kapsula nije zahvaćena
T1a2 - tumor na površini jajnika i (ili) povreda integriteta kapsule
T1v - tumor je ograničen na dva jajnika, nema ascitesa:
T1v1 - na površini jajnika nema tumora, kapsula nije zahvaćena
T1v2 Otok na površini jednog ili oba jajnika i/ili zahvaćene kapsule
T1c Tumor je ograničen na jedan ili oba jajnika i postoje maligne stanice u ascitičnoj ili abdominalnoj tekućini
T2 - tumor zahvaća jedan ili oba jajnika i širi se na zdjelicu:
T2a Tumor s proširenjem i/ili metastazama u maternicu i/ili jedan ili oba jajovoda, ali bez zahvaćanja visceralnog peritoneuma i bez ascitesa
Tumor T2v zahvaća druga tkiva zdjelice i/ili visceralni peritoneum, ali nema ascitesa
T2c - tumor se širi na maternicu i (ili) na jedan ili oba jajovoda, druga tkiva zdjelice; maligne stanice se određuju u ascitnoj tekućini ili ispiranju iz trbušne šupljine
T3 - tumor utječe na jedan ili oba jajnika, proteže se na tanko crijevo ili omentum, ograničen na zdjelicu, ili intraperitonealne metastaze izvan zdjelice ili u retroperitonealnim limfnim čvorovima
N - regionalni limfni čvorovi
N0 - nema znakova oštećenja regionalnih limfnih čvorova
N1 - postoji lezija regionalnih limfnih čvorova
Nx - nedovoljno podataka za procjenu statusa regionalnih limfnih čvorova
M - udaljene metastaze
M0 - nema znakova udaljenih metastaza
M1 - postoje udaljene metastaze
Mx - nedovoljno podataka za određivanje udaljenih metastaza
Rak jajnika može neko vrijeme biti asimptomatski. Moguća slabost, bol u hipogastričnoj regiji. Napredovanjem tumorskog procesa pojavljuju se znaci ascitesa (povećanja abdomena), hidrotoraksa (kratkoća daha), poremećaja rada crijeva, smanjenja diureze i opće stanje. Ginekološki pregled u ranoj fazi razvoja tumora može otkriti blagi porast jednog ili oba jajnika. U kasnijim stadijima, u području dodataka maternice (u 70% slučajeva, lezija je bilateralna), određuju se tumorske mase heterogene konzistencije, guste, bezbolne: pokretljivost dodataka maternice je ograničena zbog fiksacije i priraslica, a tumor se palpira u rekto-uterinskoj šupljini.
Dijagnoza raka jajnika u ranim fazama razvoja je teška. Diljem svijeta 70-75% novootkrivenih pacijenata su osobe sa III i IV stadijem bolesti. Poteškoće u dijagnozi povezane su s asimptomatskim tijekom raka jajnika, odsutnošću patognomonskih znakova i podcjenjivanjem postojećih simptoma od strane pacijenata i liječnika.
Ascites se često pogrešno smatra manifestacijom zatajenja srca ili jetre, hidrotoraksa - kao rezultat pleuritisa, oteklina u području pupka (metastaze) pogrešno se smatra pupčanom kilom. Ginekolozi ponekad mjesecima promatraju bolesnice s rakom jajnika, pogrešno misleći na upalu dodataka maternice ili (uz fuziju tumora s maternicom) za subserozni miom maternice. Učestalost pogrešnih zaključaka raste ako se ne napravi rektovaginalni pregled.
Ultrazvučni pregled zdjeličnih organa od velike je pomoći u ranoj dijagnozi karcinoma jajnika. Ako se otkrije blago povećanje jajnika (više od 4 cm u juvenilnom razdoblju i postmenopauzi, više od 5 cm u reproduktivnoj dobi), indiciran je temeljit pregled, uključujući punkciju rektalno-uterinske šupljine nakon koje slijedi citološki pregled. punktata, laparoskopije i laparotomije. Tijekom laparotomije izvodi se ekspresna biopsija kako bi se razjasnio histotip tumora, temeljita revizija zdjeličnih i trbušnih organa, uključujući veći omentum, jetre i dijafragme, kako bi se utvrdio stupanj širenja procesa.
Specijalizirani istraživački centri također koriste kompjutoriziranu tomografiju i MRI introskopiju za dijagnosticiranje raka jajnika. Posljednjih godina predložena imunološka metoda za ranu dijagnostiku raka jajnika određivanjem antigena CA 125 u krvi nije dovoljno osjetljiva i specifična te se stoga ne može smatrati pouzdanim testom probira. Međutim, ako je prije liječenja određena visoka koncentracija navedenog antigena, tada ispitivanje njegove razine nakon operacije ili kemoterapije omogućuje procjenu početka remisije ili progresije bolesti.
Prije operacije preporučuje se rendgensko snimanje. prsa, intravenozna urografija, ehografija zdjelice, jetre i bubrega, fibrogastroskopija ili fluoroskopija želuca, sigmoidoskopija, kolonoskopija, rendgenski pregled debelog crijeva nakon uvođenja barijevog sulfata.
Liječenje karcinoma jajnika sastoji se u individualiziranoj primjeni kirurških, kemoterapijskih, zračnih, a posljednjih godina hormonalnih i imunoterapijskih metoda. Liječenje bolesnica s karcinomom jajnika I. i II. Optimalna operacija je uklanjanje maternice, njezinih dodataka i velikog omentuma. Nakon operacije indicirana je kemoterapija. U nekim klinikama uspješno se koristi terapija zračenjem - daljinsko zračenje zdjelice.
U stadiju III i IV raka jajnika, kompleksno liječenje se smatra adekvatnim, uključujući operaciju, kemoterapiju i (ili) daljinsko zračenje zdjelice i trbušne šupljine. U većine bolesnika poželjno je započeti liječenje kirurškim zahvatom, s ascitesom i hidrotoraksom - polikemoterapijom (po mogućnosti uvođenjem lijekova u trbušnu i pleuralnu šupljinu). Pri izvođenju operacije polaze od principa citoreduktivne kirurgije, tj. nastojati maksimizirati uklanjanje glavnih tumorskih masa i metastaza kako bi stvorili Bolji uvjeti za naknadnu kemoterapiju i radioterapija. U tu svrhu izvodi se supravaginalna amputacija ili ekstirpacija maternice s odstranjivanjem njezinih dodataka, velikog omentuma i pojedinačnih metastatskih čvorova.
Monokemoterapija (propisivanje ciklofosfamida, tiofosfamida, fluorouracila, metotreksata ili drugog antitumorskog sredstva) učinkovita je u 35-65% bolesnika, omogućuje remisiju u trajanju od 10 do 14 mjeseci. Najbolji rezultati postižu se polikemoterapijom u kojoj se često koriste kombinacije ciklofosfamida, metotreksata i fluorouracila ili ciklofosfamida, adriamicina i cisplatina. Polikemoterapija traje najmanje 1 godinu. Nakon toga se odlučuje o pitanju druge laparotomije, što omogućuje objektivnu potvrdu remisije i prekid kemoterapije, za izvođenje druge citoreduktivne operacije: kako bi se razjasnio daljnji plan liječenja.
Jedan od obećavajućih smjerova u liječenju uznapredovalog raka jajnika je zračenje zdjelice i trbušne šupljine nakon operacije tehnikom "pokretnih traka", zbog čega se povećava petogodišnja stopa preživljenja bolesnica s rakom jajnika III. do 40%. Razvijaju se tehnike za korištenje monoklonskih protutijela povezanih s radionuklidima, koje omogućuju razjašnjavanje lokalizacije i opsega širenja progresivnog tumora i, u isto vrijeme, provođenje selektivnog citotoksičnog učinka.
Posljednjih godina, u vezi s otkrićem citoplazmatskih receptora progesterona i estradiola u adenokarcinomima jajnika za liječenje pacijenata s rakom jajnika, počeli su koristiti hormonski pripravci. Kombinacija sintetskih progestina (na primjer, oksiprogesteron kapronat) s antiestrogenima (tamoksifen) prepoznata je kao najprikladnija. Hormonska terapija ne zamjenjuje tradicionalne metode liječenja, već ih nadopunjuje, a najučinkovitija je u bolesnika s visokodiferenciranim endometrioidnim adenokarcinomom. Imunoterapija za rak Ya.-a još je u fazi kliničkih ispitivanja, obećavajuća područja su uporaba LAK-stanica (aktiviranih limfokina ubojica), intraabdominalna primjena interleukina 2 i rekombinantnog a-interferona.
Prognoza karcinoma jajnika ovisi o biološkim svojstvima tumora (histotip, stupanj diferencijacije, sadržaj estradiolnih i progesteronskih receptora), proširenosti procesa i adekvatnosti liječenja. Stopa 5-godišnjeg preživljenja za stadij I raka jajnika je 60-70%; Stadij II - 40-50%, stadij III - 10-40%, stadij IV - 2-7%. Unatoč poboljšanju svih komponenti kombiniranog liječenja, ovi pokazatelji nemaju tendenciju značajnog povećanja.
Stoga je ključ problema raka jajnika razvoj novih pristupa njegovoj ranoj dijagnozi. Važno je identificirati žene s rizičnim čimbenicima za razvoj raka jajnika, koje trebaju biti pod nadzorom ginekologa (pregledi najmanje jednom u 6 mjeseci) i po potrebi pregledati u bolničkim uvjetima. Pravi način prevencije raka jajnika je pravovremeno otkrivanje i kirurško liječenje benignih tumora ovog organa.
Granični epitelni tumori jajnika zauzimaju srednji položaj između benignih i malignih tumora. Zbog činjenice da granični epitelni tumori I. imaju znakove malignosti, neki ih autori nazivaju karcinomima niskog stupnja. Međutim, prognostička procjena ovih tumora nije u potpunosti razjašnjena.
Dijagnoza graničnog epitelnog tumora jajnika postavlja se histološkim pregledom brojnih dijelova tumora. Kirurško liječenje: ekstirpacija maternice s dodacima i omentektomija. Za mlade žene koje žele zadržati rađajuća funkcija, dopušteno je ukloniti tumor jajnika i velikog omentuma. Ako se utvrdi klijanje tumorske kapsule ili implantacijske metastaze, nakon operacije provodi se nekoliko tečajeva polikemoterapije.
tumori zametnih stanica:
Među tumorima zametnih stanica jajnika češći su zreli teratomi (dermoidne ciste) - benigni tumori, koji se sastoji od različitih tkiva tijela u fazi završene diferencijacije (koža, masno tkivo, kosa, živčano tkivo, kosti zuba), zatvorenih u masu nalik sluzi i prekrivenih gustom kapsulom debelih stijenki. Tumor je obično jednostran, raste sporo, ne doseže velike veličine. Nalazi se, u pravilu, kod mladih žena i djevojaka u pubertetu.Kliničke manifestacije su uzrokovane veličinom tumora. Često se javlja torzija peteljke tumora, praćena simptomima akutnog abdomena. Prilikom ginekološkog pregleda dermoidne ciste se palpiraju lateralno i anteriorno od maternice. Kirurško liječenje - uklanjanje tumora, ostavljajući zdravo tkivo jajnika. Prognoza je povoljna.
Na najčešće germinogene maligni tumori jajnici uključuju disgerminom, nezreli teratom i korionepiteliom.
Disgerminom:
Histogeneza disgerminoma nije dobro razjašnjena. Tumor je u većini slučajeva jednostran, njegova veličina znatno varira, često tumor raste u kapsulu i spaja se s okolnim tkivima. U tkivu tumora često se uočavaju krvarenja. Tumor se sastoji od velikih, dobro definiranih stanica s velikim jezgrama. Ponekad se određuje multinuklearnim divovskim stanicama tipa Pirogov-Langhansovih stanica, limfocitnom infiltracijom strome. Metastaze nastaju pretežno limfogenim putem.Dysgerminoma se razvija kod djevojčica i mladih žena. Klinički se može manifestirati bolovima u donjem dijelu trbuha, ponekad (na primjer, s krvarenjem u tumor) akutnim. Dijagnoza se temelji na rezultatima ginekoloških, ultrazvučnih i histoloških studija.
U mladih pacijenata s malim tumorom koji ne proklija kapsulu, dopušteno je uklanjanje zahvaćenog jajnika i većeg omentuma, nakon čega slijedi kemoterapija (6-8 g ciklofosfamida po kuri). U sljedeće 3 godine preporučuje se profilaktička kemoterapija. U drugim slučajevima, izvršite radikalna operacija(uklanjanje maternice s privjescima) i kemoterapija. Prognoza za adekvatno liječenje je relativno povoljna.
Nezreli teratom:
Nezreli teratomi sadrže nediferencirane elemente koji potječu iz sva tri zametna lista. Razvijaju se kod mladih žena, karakterizirani su brzim rastom i malignim tijekom. Metastaziraju u limfne i krvne žile. Prvi simptomi su bol u donjem dijelu trbuha, slabost, često ascites. Dijagnoza se, kao i kod drugih tumora jajnika, postavlja na temelju rezultata ginekoloških, ultrazvučnih i histoloških studija. Kirurško liječenje (uklanjanje maternice i njezinih dodataka) nakon čega slijedi polikemoterapija. Prognoza je nepovoljna.Stromalni tumori spolne vrpce:
Stromalni tumori spolne vrpce klasificirani su kao tumori koji proizvode hormone. Dijele se na feminizirajuće (izlučuju letrogene) i virilizirajuće (izlučuju androgene).Feminizirajući tumori jajnika:
Feminizirajući tumori jajnika uključuju tumore granuloznih stanica, teka stanica (tekom) i miješane tumore (granuloza stanica). Tumor granuloznih stanica razvija se iz granuloznih stanica atrezizirajućih folikula jajnika. Stromalni tumor spolne vrpce obično je jednostran, promjer mu varira od 0,2-0,3 cm do 20 cm (češće ne prelazi 10 cm). Tumor je prekriven gustom glatkom kapsulom, meke je teksture, na rezu sadrži cistične šupljine, čvrste strukture, često obojene žućkasto (luteinizacija) i žarišta krvarenja.Kacelularni tumor nastaje iz kacelija, ne doseže velike veličine (obično njegov promjer nije veći od 8 cm), ima gustu teksturu, često ponavlja oblik jajnika. Na rezu u tumoru strome spolne vrpce utvrđuju se čvrste strukture intenzivne žute boje. Tumori granuloza stanica sastoje se od granuloza stanica i teka stanica.
Sva tri tipa feminizirajućih tumora jajnika često se razvijaju u žena u postmenopauzi, rjeđe u prvom desetljeću života prije početka menarhe. U reproduktivnoj dobi ovi se tumori rijetko javljaju. Mnoge bolesnice s feminizirajućim tumorima maternice imaju miome maternice, folikularne ciste jajnika i različite hiperplastične procese u endometriju (žljezdano cistična hiperplazija, atipična hiperplazija, adenokarcinom).
Kliničke manifestacije feminizirajućih tumora jajnika ovise o dobi u kojoj se razvijaju. U djevojčica u prvom desetljeću života, prerano spolni razvoj: povećavaju se vanjski i unutarnji spolni organi, mliječne žlijezde: pojavljuju se stidne dlake; počinje aciklički iscjedak sličan menstrualnom.
U žena reproduktivne dobi javlja se acikličko krvarenje iz maternice, slično disfunkcionalnom. U postmenopauzi se zbog hiperplastičnih promjena u endometriju pojavljuje iscjedak nalik menstrualnom, zbog hiperestrogenizma uočavaju se znakovi "pomlađivanja": povećava se turgor kože, bujaju mliječne žlijezde, nestaju atrofične promjene na unutarnjim i vanjskim spolnim organima, pojavljuje se libido.
Većina feminizirajućih tumora jajnika (75-80%) su benigni. Ali čak iu nedostatku histoloških znakova malignosti, metastaze se mogu pojaviti na seroznom pokrovu trbušnih organa, parijetalnom peritoneumu, omentumu i recidivima tumora 5-30 godina nakon uklanjanja.
Dijagnoza feminizirajućeg tumora jajnika u djevojčica u prvom desetljeću života i žena u postmenopauzi nije teška zbog karakterističnih kliničkih simptoma. Potvrđuje se otkrivanjem povećanog jajnika (više od 4 cm na ultrazvučnom pregledu). Pomoćna dijagnostička vrijednost je otkrivanje razine estrogena u krvi i urinu koje su znatno veće od dobne norme, što ukazuje na autonomno lučenje ovih hormona.
U reproduktivnoj dobi feminizirajući tumor jajnika potrebno je razlikovati od bolesti koje se manifestiraju krvarenjem iz maternice, osobito acikličkih: disfunkcionalnog krvarenja iz maternice, mioma maternice, vanjske i unutarnje endometrioze. Moguće je posumnjati na feminizirajući tumor I. u prisutnosti rekurentnih hiperplastičnih procesa u endometriju kod žena s disfunkcionalnim krvarenjem iz maternice, osobito u slučaju neučinkovite hormonske terapije. Od odlučujućeg značaja u dijagnozi je ultrazvuk, koji omogućuje određivanje veličine i strukture jajnika.
Liječenje feminizirajućih tumora jajnika je kirurško. Kod djevojaka i mladih žena može se odstraniti samo zahvaćeni jajnik, au menopauzi i postmenopauzi potrebna je panhisterektomija.
Prognoza se utvrđuje nakon histološkog pregleda tumora. S obzirom na mogućnost relapsa i metastaza u dugom razdoblju nakon operacije, pacijentice trebaju biti pod nadzorom ginekologa-onkologa tijekom cijelog života.
Virilizirajući tumori jajnika:
Virilizirajući tumori jajnika - androblastomi - nastaju iz Sertolijevih i (ili) Leydigovih stanica. Tumor Sertolijevih stanica je benigni tumor sastavljen od visoko diferenciranih stanica. Uz androgene izlučuje i estrogene. što dovodi do pojave na pozadini virilizacije neoštro izraženih hiperplastičnih procesa u endometriju. Tumor obično ne prelazi 10 cm u promjeru, okružen je gustom kapsulom, na rezu ima lobiranu čvrstu strukturu, žućkaste boje.Tumor iz Sertolijevih i Leydigovih stanica u pravilu je malen (ne veći od 5-6 cm u promjeru), mekan, nema kapsulu, na rezu nalikuje nezrelim ili kriptorhidnim testisima. Tumor može biti maligni ili benigni, ovisno o stupnju svoje diferenciranosti. Tumori Leydigovih stanica su rijetki. Razvija se u području vrata jajnika u obliku ograničene, bez kapsule, žućkaste u dijelu čvora promjera ne većeg od 10 cm, u većini slučajeva je benigna.
Androblastomi su češći kod mladih žena. Klinička slika je posljedica sposobnosti tumora da luče androgene pod čijim utjecajem dolazi do defeminizacije. žensko tijelo: menstruacija je poremećena, a potom prestaje, klitoris se povećava, dlakavost poprima virilne značajke (muški tip dlakavosti na licu, trupu, udovima), glas postaje grublji, kod starijih žena često se javlja ćelavost. U pravilu, prvi simptom bolesti kod žena reproduktivne dobi je oligomenoreja, zatim se javlja amenoreja.
Slični simptomi javljaju se i kod adrenoblastoma (hipernefroma) - tumora jajnika iz ektopičnog tkiva kore nadbubrežne žlijezde koji se javlja u reproduktivnoj dobi, rijetko prije početka puberteta i u postmenopauzi.
Dijagnoza virilizirajućeg tumora jajnika potvrđuje se ultrazvukom koji otkriva povećanje jajnika, kao i povišenu razinu testosterona u krvi i 17-ketosteroida u mokraći koja ostaje visoka i nakon primjene deksametazona.
Diferencijalna dijagnoza virilizirajućih tumora jajnika s adrenogenitalnim sindromom i virilizirajućih tumora nadbubrežnih žlijezda temelji se na rezultatima tomografije nadbubrežnih žlijezda u uvjetima pneumoretroperitoneuma, kompjutorizirana tomografija i ultrazvuk.
Liječenje virilizirajućih tumora jajnika je kirurško: odstranjivanje zahvaćenog jajnika ili (nad 50 godina) odstranjivanje maternice i njezinih dodataka.
Prognoza se utvrđuje nakon histološkog pregleda tumora. Nakon operacije simptomi virilizacije nestaju, kod žena reproduktivne dobi obnavlja se menstrualni ciklus.
Metastatski tumori:
U jajniku su češće metastaze karcinoma gastrointestinalnog trakta, dojke i endometrija. Najveći klinički značaj je metastatski tumor Krukenberg, koji se sastoji od krikoidnih stanica sa mukoznim sadržajem i strome "poput sarkoma". Veličina Krukenbergovog tumora često je višestruko veća od primarnog žarišta raka, koji ponekad ostaje neprepoznat do trenutka otkrivanja tumora u jajniku.Primarni tumor nalazi se češće u želucu, rjeđe u nekom drugom organu gastrointestinalnog trakta. U 70-90% slučajeva Krukenbergov tumor je bilateralan. Po kliničkim manifestacijama sličan je primarnom raku jajnika. U nekih bolesnika opaža se amenoreja, što je povezano s prisutnošću hormonski aktivnih luteiniziranih stromalnih stanica u tumoru. Dijagnoza se potvrđuje rezultatima histološkog pregleda tumora i otkrivanjem primarnog fokusa u drugom organu. Liječenje i prognoza ovise o osnovnoj bolesti.
Tumorski procesi:
Najčešće folikularna cista jajnika i cista žutog tijela, parovarijalna cista, endometrioidna cista jajnika, višestruke folikularne ciste jajnika ili policistični jajnici; oophoritis - upala jajnika, koja se često kombinira s upalom jajovoda i prati stvaranje konglomerata nalik tumoru - tubo-ovarijalna formacija.Drugi tumorski procesi jajnika - hiperplazija i hipertekoza streme, masivni edem, jednostavne ciste, površinske epitelne inkluzijske ciste i, posebno, luteom trudnoće - su rijetki. Višestruke luteinizirane folikularne ciste i žuto tijelo svrstavaju se u jatrogene bolesti koje su posljedica primjene neadekvatno velikih doza lijekova koji stimuliraju ovulaciju.
Folikularna cista jajnika:
Folikularna cista jajnika nastaje kao rezultat nakupljanja folikularne tekućine u neovuliranom folikulu, češće se opaža tijekom puberteta i kod mladih žena. To je jednokomorna formacija tankih stijenki, čiji promjer rijetko prelazi 8 cm.Kako cista raste, stanice koje oblažu unutarnju površinu njezine stijenke atrofiraju. Male folikularne ciste obložene granuloznim stanicama imaju umjerenu hormonsku aktivnost.Folikularne ciste promjera do 4-6 cm često se klinički ne manifestiraju. Kod hormonski aktivnih cista moguća je hiperestrogenija i njome uzrokovane menstrualne nepravilnosti: acikličko krvarenje iz maternice u žena reproduktivne dobi ili preuranjeni spolni razvoj u djevojčica u prvom desetljeću života. S promjerom folikularne ciste od 8 cm ili više, može doći do torzije stabljike ciste, praćene poremećajem cirkulacije krvi i nekrozom tkiva jajnika i (ili) rupturom ciste. U tim slučajevima razvija se slika akutnog abdomena.
Dijagnoza folikularne ciste jajnika temelji se na kliničke manifestacije, podaci ginekoloških i ultrazvučnih pregleda. Prilikom ginekološkog pregleda (vaginalno-abdominalnog, rektalno-abdominalnog) ispred i bočno od maternice palpira se tumorolika tvorba čvrsto-elastične konzistencije glatke površine, u većini slučajeva pokretna, nebolna. Na ultrazvučnom pregledu folikularna cista je jednokomorna zaobljena formacija s tankim zidovima i homogenim sadržajem.
Bolesnici s folikularnim cistama promjera do 8 cm podliježu dinamičkom promatranju s ponovljenim ultrazvuk. U pravilu, unutar 11/2-2 mjeseca. cista se povlači. Da bi se ubrzao, koriste se estrogensko-gestenski pripravci (ovidon, non-ovlon, bisekurin i dr.) od 5. do 25. dana menstrualnog ciklusa tijekom 2-3 ciklusa.
Kod promjera folikularne ciste od 8 cm ili više indicirano je ljuštenje ciste i šivanje njezine stijenke ili resekcija jajnika. Posljednjih godina ove se operacije izvode tijekom laparoskopije. Uz torziju nogu ciste jajnika, ruptura jajnika. operacija se provodi hitno, u slučaju poremećaja cirkulacije u jajniku, uklanja se. Prognoza je povoljna.
Cista žutog tijela:
Na mjestu neregresiranog žutog tijela nastaje cista žutog tijela u čijem se središtu, kao posljedica poremećaja cirkulacije, nakuplja hemoragična tekućina. Promjer ciste obično ne prelazi 6-8 cm.Cista žutog tijela, u pravilu, je asimptomatska i prolazi kroz regresiju unutar 2-3 mjeseca.Komplikacije su torzija stabljike ciste i ruptura ciste kao posljedica krvarenja u njezinoj šupljini, praćena slikom akutnog abdomena. Ginekološkim pregledom se utvrđuje tumorski proces u jajniku, koji na ultrazvučnom pregledu ima istu strukturu kao folikularna cista, ponekad se u cisti žutog tijela otkriva sitna suspenzija (krv).
Bolesnice s asimptomatskim malim cistama žutog tijela (do 6-8 cm u promjeru) ginekolog promatra 2-3 mjeseca. Kod većih cista, kao i kod puknuća ciste ili torzije njezinih krakova, provodi se kirurško liječenje. Izljev ciste i šivanje njezine stijenke, resekcija jajnika unutar zdravih tkiva posljednjih godina provodi se tijekom laparoskopije. Kod nekrotičnih promjena na jajniku s torzijom nožice ciste radi se laparotomija i odstranjenje jajnika.
Hiperplazija strija jajnika:
Hiperplazija strume jajnika i hipertekoza su hiperplastični procesi. Hiperplazija streme jajnika opaža se uglavnom kod žena starijih od 50 godina. Karakterizira ga žarišna ili difuzna proliferacija stanica streme jajnika, u kojima se stvaraju androgeni, koji se tijekom aromatizacije pretvaraju u estrogene (estron i estradiol). Povećane razine estrogena, neuobičajene za dob, često uzrokuju hiperplaziju endometrija i krvarenje iz maternice (obično se ponavlja).Prilikom ginekološkog pregleda uočava se lagano difuzno povećanje jednog ili oba jajnika, često veličina jajnika ostaje normalna. Na ultrazvučnom pregledu duljina jajnika ne prelazi 5 cm, širina je 3 cm, struktura jajnika je homogena i hiperehogena.
Dijagnoza se postavlja samo na temelju rezultata histološkog pregleda jajnika. Od posebne važnosti u dijagnozi su indikacije rekurentne hiperplazije endometrija, koja nije podložna hormonskoj terapiji. Zbog činjenice da kod hiperplazije strome jajnika postoji visok rizik od razvoja raka endometrija, preporučuje se operacija - uklanjanje jednog ili oba jajnika. Uz hipertekozu i hiperplastičnu stromu jajnika stvaraju se žarišne nakupine luteiniziranih stanica, makroskopskim pregledom jajnika na rezu izgledaju kao žućkasta žarišta.
