Tratamiento de la fibrilación auricular. Formas paroxísticas, persistentes y permanentes de fibrilación auricular y su tratamiento. síndrome de apnea del sueño
La patología es una forma de arritmia cardíaca, cuando en lugar de emisiones de sangre normales, se llevan a cabo contracciones rápidas, no rítmicas y caóticas. Tal trastorno puede causar patologías hemodinámicas graves, entonces, ¿qué tipo de enfermedad es la fibrilación auricular? ¿Es peligroso que lo sepan todas las personas que padecen enfermedades cardiovasculares?
Hoy en día, la arritmia está determinada en muchas personas, ya que es raro que una persona moderna no esté sujeta a situaciones estresantes, estrés emocional y psicológico. Hay formas de arritmia, como la arritmia sinusal, que no son peligrosas para los humanos; cuando se detectan, rara vez se requiere un tratamiento específico. Pero otras condiciones arrítmicas no son tan inofensivas.
¿Por qué es peligrosa la fibrilación auricular? En primer lugar, un posible paro cardíaco, ya que con la contractilidad auricular rápida, la actividad ventricular también se resiente. Por ello, es importante saber en qué casos se puede requerir atención médica debido al cuadro patológico que se ha presentado.
Descripción de la fibrilación auricular
La fibrilación debe entenderse como una actividad contráctil frecuente, cuando todo el corazón o sus partes individuales están excitadas por impulsos caóticos descoordinados. Fibrilación auricular (FA)- esta es la definición de una frecuencia cardíaca superior a 150 por minuto, mientras que el foco patológico de excitación está en las aurículas. En tales casos, la taquicardia supraventricular es de 250 a 700 latidos por minuto y la taquicardia ventricular es un poco menor, de 250 a 400 latidos por minuto.
La fibrilación auricular se basa en la transmisión de impulsos cíclicos. Debido a la influencia de varios factores (, infecciones)
en el tejido muscular del corazón, se forman áreas con un sistema de conducción perturbado. Cuantos más, mayor es el riesgo de desarrollar fibrilación. Si un impulso llega a tal sitio, no se puede transmitir más, por lo que regresa y conduce a la contractilidad de los cardiomiocitos ya pasados.
Transmisión de impulso normal
Fibrilación auricular

En algunos casos, se crean focos patológicos a partir de las células del corazón, que comienzan a generar un impulso. Si hay muchos focos de este tipo, el trabajo del corazón se vuelve descoordinado y caótico. No importa cómo se creen los impulsos patológicos en las aurículas, no llegan completamente a los ventrículos, por lo que estos últimos no se contraen tan rápido como la parte auricular de las fibras.
Síntomas de la fibrilación auricular
El cuadro clínico depende en gran medida de la gravedad de los trastornos hemodinámicos. En su ausencia, el curso de la enfermedad puede ser asintomático. Las manifestaciones graves pueden causar consecuencias irreversibles que conducen a la insuficiencia cardíaca.
Los episodios de fibrilación auricular, expresados en paroxismos, pueden ir acompañados de:
- Dolor de pecho;
- latidos cardíacos frecuentes;
- micción frecuente.
La aparición de dificultad para respirar, mareos, debilidad indica un desarrollo . En casos severos, se observan estados semiconscientes y de desmayo.
Déficit de pulso- una de las características de la fibrilación. Si se escucha un latido frecuente en la parte superior del corazón, cuando se compara con el pulso en la muñeca, se determina una falta de pulsación. Esto sucede debido a la eyección insuficiente de sangre del ventrículo izquierdo, a pesar de los frecuentes latidos del corazón.
Tromboembolismo, más a menudo expresado como un accidente cerebrovascular, puede ser el primer signo de fibrilación auricular en aquellos pacientes que no se quejaron o sintieron ataques raros de paroxismo.
Causas de la fibrilación auricular
En la mayoría de los casos, la FA se desarrolla en el contexto. En primer lugar está, que contribuye a la formación de focos patológicos que generan impulsos extraordinarios. Mucha influencia en el desarrollo de la arritmia tiene insuficiencia cardíaca y defectos cardíacos adquiridos, en los que la hemodinámica se ve significativamente afectada.
Los niños también pueden desarrollar fibrilación auricular. La razón de esto son las malformaciones congénitas: un ventrículo, comunicación interauricular, operaciones asociadas con los plásticos de las válvulas.
Signos electrocardiográficos de fibrilación auricular:
- la onda P está ausente en todas las derivaciones;
- se determinan las ondas f de fibrilación;
- se observan diferentes distancias entre los RR.

Si hay signos de fibrilación, pero no fue posible corregirlos en un ECG estándar, se realiza un monitoreo Holter.
ecocardiografía- se hace con el fin de identificar violaciones orgánicas. Estos pueden ser defectos valvulares o recientes, "transferidos a las piernas". Además, con la ayuda de Echo-KG, se determinan las dimensiones de las aurículas que, en caso de patología, pueden violarse. Este método de diagnóstico le permite "ver" formaciones trombóticas en las aurículas, aunque el Echo-KG transesofágico proporciona más información sobre esta patología.
Radiografía de los órganos del tórax- ayuda a determinar la expansión de las cámaras del corazón, evalúa el estado de los vasos principales.
Análisis de sangre, con la ayuda de la cual se determina el nivel de las principales hormonas secretadas por la glándula tiroides (triyodotironina, tiroxina) y la glándula pituitaria (hormona estimulante de la tiroides).
Complicaciones de la fibrilación auricular
Insuficiencia cardiaca aguda- se desarrolla si el paciente tiene otra patología cardiovascular además de la FA. Si el paciente no tiene comorbilidad, no se observan trastornos agudos.
Accidente cerebrovascular isquémico- se desarrolla como resultado de coágulos de sangre de la aurícula izquierda que ingresan a los vasos del cerebro. La complicación se presenta con una frecuencia del 6% anual, mientras que en su mayoría afecta a pacientes con patología no reumática. Por ello, es muy importante llevar a cabo la prevención del tromboembolismo con el tratamiento adecuado.
Tratamiento de la fibrilación auricular
Las áreas clave de la terapia para la FA son las siguientes:
- Control de la frecuencia cardíaca: lleva a cabo la restauración del ritmo sinusal, después de lo cual lo apoyan con la prevención de recaídas.
- Control de la frecuencia cardíaca: la fibrilación persiste, pero con la ayuda de medicamentos, la frecuencia cardíaca se ralentiza.
El tratamiento anticoagulante se utiliza para prevenir el desarrollo de tromboembolismo.
Control de frecuencia cardiaca
El ritmo sinusal se restaura de dos maneras:
- Cardioversión eléctrica- un procedimiento bastante doloroso, pero al mismo tiempo efectivo. Para aliviar el dolor, se administran sedantes o se realiza anestesia general. Los desfibriladores-cardioversores son bifásicos y monofásicos. Los primeros son más potentes y, por lo tanto, ofrecen una descarga más pequeña con una consecución más rápida del resultado deseado. Los dispositivos monofásicos ofrecen una descarga más pequeña, por lo que se utiliza más energía para lograr el efecto deseado.
- Cardioversión farmacológica- se basa en el uso de fármacos antiarrítmicos en forma de amiodarona, nibentan, procainamida, propafenona.
Si el paciente tiene FA taquisistólica, la frecuencia cardíaca disminuye a 100-90 veces por minuto. Para hacer esto, use tabletas de metoprolol (bloqueadores beta) o verapamilo (antagonista del calcio). Para prevenir el tromboembolismo se prescribe warfarina (un anticoagulante indirecto), que se toma tanto antes como después del procedimiento durante tres a cuatro semanas.
Control de frecuencia cardiaca
Se basa en el uso de medicamentos, con la ayuda de los cuales la frecuencia cardíaca desciende a 110 por minuto en un estado de calma. Los medicamentos se toman de diferentes grupos de acción y se combinan en regímenes de tratamiento.
- cardiotónico (digoxina);
- antagonistas del calcio (verapamilo, diltiazem);
- bloqueadores beta-adrenérgicos (carvedilol, metoprolol).
La amiodarona se prescribe en caso de tratamiento ineficaz con los medicamentos anteriores. Tiene un efecto antiarrítmico pronunciado, pero se debe tener precaución en personas menores de 18 años, ancianos, durante el embarazo y la presencia de patología concomitante en forma de asma bronquial, hígado e insuficiencia cardíaca crónica.
Ablación con catéter de radiofrecuencia
Se lleva a cabo para aliviar la condición del paciente en ausencia del efecto de la terapia con medicamentos. Existen varios métodos de intervención quirúrgica:
- La ablación de los orificios de las venas pulmonares es efectiva en el 70% de los casos, aunque no ha sido suficientemente estudiada para su uso generalizado.
- "Laberinto": efectivo en el 50% de los casos, se realiza para crear un camino único para la señal eléctrica. La metodología está en estudio.
- La ablación del foco patológico y la unión AV es efectiva en el 50%, mientras que la ablación del nódulo AV está justificada en el caso de FA crónica.
- Cirugía a corazón abierto: es razonable tratar la FA si la cirugía se debe a otra enfermedad cardiovascular.
Vídeo: fibrilación auricular
Atención de emergencia para la fibrilación auricular
La isoptina se administra primero por vía intravenosa. Si no se detiene el ataque, se administra mezaton con novocainamida, mientras se controlan la presión arterial y el electrocardiograma (el ensanchamiento del complejo ventricular es un signo de suspensión de la administración de medicamentos).
En la atención de emergencia, se usan bloqueadores beta (obzidan) y ATP (la mayoría de las veces con formas nodulares). También es posible presentar en forma de tabla la elección del fármaco para detener un ataque de FA.

La propafenona debe tomarse por primera vez solo bajo supervisión médica, ya que es posible una fuerte caída de la presión arterial.
La falta de resultados por el uso de medicamentos empuja a la cardioversión. Otras indicaciones para el procedimiento son:
- la duración de la fibrilación es de 48 horas o más;
- el paciente tiene alteraciones hemodinámicas en forma de presión arterial baja, forma descompensada de insuficiencia cardíaca.
Sin falta, se prescribe un anticoagulante de acción directa: heparina (de bajo peso molecular o no fraccionada).
Prevención secundaria de la fibrilación auricular
La prevención del desarrollo de la recurrencia de la enfermedad se denomina prevención secundaria de la FA. Con base en diversos estudios, se determinó que el ritmo cardíaco correcto se mantiene durante un año en un promedio del 40% de los pacientes. Las aurículas suelen recordar las arritmias, por lo que es necesario esforzarse mucho para evitar que vuelvan. En primer lugar, debes seguir estas recomendaciones:
- Es necesario llevar a cabo la terapia de las enfermedades básicas que complican el curso de la fibrilación.
- Tome medicamentos antiarrítmicos y ajústelos a tiempo con una disminución en la efectividad del tratamiento.
- Abstenerse de beber alcohol, ya que cada 10 gramos ingeridos diariamente aumenta en un 3% el riesgo de infarto de miocardio.

Video: fibrilación auricular: patogenia, diagnóstico, tratamiento
La fibrilación auricular se distingue por tipos, que dependen de varios criterios: la duración del episodio, la frecuencia de las contracciones de los ventrículos del músculo cardíaco, la naturaleza de las ondas individuales. La presencia de clasificaciones apropiadas es de particular valor en términos de diagnóstico de trastornos del corazón.
Clasificación por duración del episodio
Según la duración, se distinguen los siguientes tipos de fibrilación auricular:
- Primero descubierto. Esta forma se diagnostica si las manifestaciones de la desviación se detectan por primera vez, independientemente de la gravedad o la presencia de un cuadro clínico. El ataque dura 10-15 minutos.
- paroxístico. La violación del ritmo cardíaco es recurrente y se detiene espontáneamente. Por lo general, el ataque dura dos días o menos. Este tipo de fibrilación auricular no se caracteriza por la duración de los episodios y no supera los siete días. En la mayoría de los casos, el fenómeno se observa durante 1 o 2 días, pero su duración mínima es de 3 minutos. Con esta forma, como con la anterior, existe la posibilidad de restauración espontánea del ritmo cardíaco.
- Persistente. Este tipo de fibrilación difiere en duración: un ataque puede durar más de 7 días seguidos. Con formas persistentes a largo plazo, los síntomas de desviaciones se observan durante más de doce meses.
- Constante. Este formulario existe desde hace mucho tiempo. El cuadro clínico de la FA persistente está determinado por períodos de convulsiones recurrentes. La forma permanente de fibrilación auricular es especial: en este caso, no es posible restablecer el ritmo. Se están tomando medidas para controlar los indicadores de frecuencia cardíaca.
Clasificación según el criterio de la frecuencia de contracciones de los ventrículos
Según el factor de frecuencia de las contracciones ventriculares, se distinguen las siguientes formas de patología:
- taquisistólica. En este caso, los ventrículos reciben más impulsos de los necesarios, por lo que la frecuencia del pulso supera los 100 latidos por minuto.
- bradisistólica. Con esta forma, la frecuencia cardíaca está dentro del rango normal o reducida (menos de 60 latidos por minuto) y el pulso permanece normal.
- Normosistólica. Los ventrículos de esta forma se reducen con una frecuencia lo más cercana posible a la norma (de 60 a 100 latidos por minuto).
Con cambios en la naturaleza de la actividad física, así como dependiendo del grado de estrés emocional, varias variantes de la patología, clasificadas según la frecuencia de contracción de los ventrículos del corazón, pueden reemplazarse entre sí.
Clasificación por la naturaleza de las ondas F
Las ondas F en el electrocardiograma representan el potencial de acción total del músculo cardíaco, que se produce durante la estimulación eléctrica.
Según este criterio, se distinguen los siguientes tipos de fibrilación:
- Onda grande. En el ECG en este caso, se observan dientes grandes y raros de fibrilación auricular. Esta forma de fibrilación auricular generalmente se observa en defectos del músculo cardíaco, lo que provoca una sobrecarga auricular.
- Fibra pequeña. En el ECG, se observan ondas frecuentes y pequeñas de fibrilación auricular, que suele ser característica de la cardiosclerosis.
Clasificación sintomática (escala EHRA)
El Symptom Score (EHRA) es una herramienta clínica que evalúa los síntomas durante los episodios de fibrilación auricular. Ayuda a determinar el curso de la terapia para un paciente que sufre de arritmia.
En función de este criterio, se distinguen los siguientes tipos de FP:
- EHRA I - este valor indica la ausencia de síntomas;
- EHRA II: en este caso, la gravedad de los síntomas de la desviación es leve, por lo que no se altera la actividad diaria del paciente;
- EHRA III: el cuadro clínico es pronunciado, los síntomas son tan graves que se alteran las actividades diarias del paciente;
- EHRA IV es el indicador más grave, ya que indica la presencia de síntomas que conducen a la discapacidad del paciente, que no solo limita, sino que detiene por completo la actividad diaria del paciente.

El diagnóstico de formas de fibrilación auricular se realiza de acuerdo con los resultados obtenidos durante el ECG. A menudo, se requiere una monitorización de ECG a largo plazo para confirmar el diagnóstico, que puede durar de 1 a 7 días.
La diferencia entre fibrilación y aleteo auricular
Muchos identifican estos conceptos, pero en realidad estos son dos estados diferentes que son característicos de. La diferencia entre ellos radica en el mecanismo de acción:
- con aleteo, las fibras miocárdicas se contraen lentamente;
- durante las fibrilaciones, los impulsos que se suministran al miocardio son de naturaleza caótica y contribuyen a que sus fibras comiencen a contraerse demasiado rápido y al azar.
La fibrilación auricular y el aleteo son manifestaciones de la fibrilación auricular, que representa un peligro particular para la salud del paciente. En particular, esta patología puede causar trombosis y embolia pulmonar, el desarrollo de un accidente cerebrovascular.
Estas condiciones surgen bajo la influencia de factores tales como:
- enfermedad cardíaca valvular;
- patologías congénitas o adquiridas del músculo cardíaco;
- enfermedad coronaria.
La fibrilación auricular, que se expresa en fibrilación o aleteo auricular, también es causada por patologías que no están asociadas a disfunciones del músculo cardíaco. Entonces, esta condición puede ser provocada por tumores de las glándulas suprarrenales, hiperfunción de la glándula tiroides, obesidad y diabetes mellitus.
Otro factor que puede causar fibrilación y aleteo auricular es el abuso de alcohol.
Clasificación del aleteo auricular
El aleteo auricular es un fenómeno que, al igual que la fibrilación, puede manifestarse de diferentes formas.
La clasificación principal es la siguiente división de patología:
- Flutter auricular típico, o del primer tipo. En este caso, se observan los siguientes cambios: la onda patológica de excitación se dirige en sentido contrario a las agujas del reloj, hacia arriba del tabique interauricular. Después de eso, se dirige a la pared posterior de la aurícula derecha. Además, el impulso pasa por alto la desembocadura de la vena cava superior, alcanza su posición inicial, después de lo cual se reanuda el ciclo.
- Flutter auricular atípico del segundo tipo. En este caso, el paso de un impulso patológico excluye el istmo.

Desde un punto de vista clínico, existen dos tipos principales de aleteo auricular:
- . Un ataque de arritmia ocurre repentinamente, generalmente bajo la influencia de factores provocadores, y no dura mucho.
- forma permanente. En este caso, las alteraciones del ritmo cardíaco se observan de forma continua.
Las clasificaciones existentes de fibrilación y aleteo auricular facilitan el diagnóstico y el desarrollo de un curso de manejo de un paciente con fibrilación auricular. Las clasificaciones se basan en varios factores relacionados con la naturaleza de la manifestación de la patología.
La fibrilación auricular es un tipo de arritmia en la que las aurículas se contraen a una frecuencia de 350-700 por minuto, pero solo una parte de los impulsos llega a los ventrículos, lo que crea las condiciones previas para su actividad descoordinada y se expresa en la irregularidad del pulso. .
La fibrilación auricular se considera una de las variantes más comunes de las arritmias cardíacas. Ocurre en todas partes, principalmente entre personas de edad madura y anciana, y con los años, la probabilidad de arritmia solo aumenta. La patología no solo tiene una gran importancia socio-médica por el alto riesgo de complicaciones graves y muerte, sino también económica, ya que requiere importantes costes materiales para su prevención y tratamiento.
Según las estadísticas, la fibrilación auricular representa hasta el 2% de todas las arritmias cardíacas, y el número de pacientes crece constantemente debido al envejecimiento general de la población mundial. A los 80 años, la prevalencia de fibrilación auricular alcanza el 8%, y en los hombres, la patología se manifiesta antes y con más frecuencia que en las mujeres.
La fibrilación auricular muy a menudo complica la insuficiencia cardíaca crónica, que a su vez afecta a la mayoría de las personas con enfermedad de las arterias coronarias. Al menos una cuarta parte de los pacientes con insuficiencia circulatoria crónica ya tienen un diagnóstico establecido de fibrilación auricular. El efecto combinado de estas enfermedades provoca un agravamiento mutuo del curso, la progresión y un pronóstico grave.
Otro nombre común para la fibrilación auricular es fibrilación auricular, es más común entre los pacientes, pero los profesionales médicos también lo usan activamente. La experiencia acumulada en el tratamiento de esta patología permite no solo eliminar la arritmia, sino también prevenir oportunamente los paroxismos de la fibrilación auricular y sus complicaciones.

formación ordenada de impulsos en el nódulo sinusal, desencadenando una contracción cardíaca en la norma (izquierda) y actividad eléctrica caótica en la fibrilación auricular (derecha)
Diagnóstico y signos electrocardiográficos de fibrilación auricular
Si se sospecha fibrilación ventricular, incluso si el ataque ocurrió solo según el paciente, y en el momento del examen se había detenido, necesidad de realizar un examen completo. Para hacer esto, el médico pregunta en detalle sobre la naturaleza de las quejas y los síntomas, el momento de su aparición y la conexión con el estrés, averigua si el paciente sufre de alguna otra patología cardíaca o de otro tipo.
Las exploraciones por sospecha de fibrilación ventricular se pueden realizar de forma ambulatoria, aunque en el caso de un paroxismo primario, la ambulancia preferirá llevar al paciente al hospital tras realizarle un electrocardiograma que confirme la presencia de una arritmia.
La fibrilación auricular en el ECG tiene una serie de rasgos característicos:
- La desaparición de la onda P por falta de coordinación de las contracciones auriculares;
- Ondas f, que caracterizan las contracciones de fibras individuales y que tienen un tamaño y forma variables;
- Intervalos RR de diferente duración con complejo ventricular sin cambios.

Para confirmar la fibrilación auricular, al menos una derivación de ECG debe tener cambios típicos. Si en el momento del estudio el ataque ha cesado, se ofrecerá al paciente un control diario.
La ecocardiografía puede detectar defectos valvulares, trombos intraauriculares, focos de cambios estructurales en el miocardio. Además de los estudios cardíacos, se muestran pruebas de hormonas tiroideas, función hepática y renal.
Video: Lección de ECG para arritmias, fibrilaciones y aleteos no sinusales
Principios del tratamiento de la fibrilación auricular
A la hora de planificar el tratamiento de la fibrilación auricular, el médico se enfrenta a una elección: intentar conseguir la vuelta al ritmo correcto, o mantener la arritmia, pero con una frecuencia cardíaca normal. Estudios recientes muestran que ambas opciones de tratamiento son buenas y que el control del pulso, incluso en presencia de arritmia, mejora las tasas de supervivencia y reduce la incidencia de tromboembolismo como complicación.
El tratamiento de pacientes con fibrilación auricular tiene como objetivo eliminar los síntomas negativos de las arritmias y prevenir complicaciones graves. Hasta la fecha, se han adoptado y utilizado dos estrategias para el manejo de los pacientes:
- Control de frecuencia cardiaca- restauración del ritmo sinusal y prevención farmacológica de la recurrencia de la arritmia;
- Control de frecuencia cardiaca(frecuencia cardíaca) - la arritmia persiste, pero la frecuencia cardíaca se ralentiza.
Todas las personas con diagnóstico establecido de arritmia, independientemente de la estrategia elegida, reciben tratamiento anticoagulante para prevenir la formación de trombos auriculares, cuyo riesgo es muy alto en la fibrilación auricular, tanto permanente como durante el paroxismo. En función de las manifestaciones de arritmia, edad, comorbilidad, se elabora un plan de tratamiento de forma individual. Esto puede ser cardioversión, es obligatorio el mantenimiento de la frecuencia cardíaca objetivo con medicamentos, la prevención de episodios repetidos de fibrilación y síndrome tromboembólico.
Terapia anticoagulante
La fibrilación auricular se acompaña de un riesgo extremadamente alto de trombosis con embolia en un círculo grande y la manifestación de las complicaciones más peligrosas, en particular, accidente cerebrovascular embólico, por lo que es muy importante prescribir una terapia anticoagulante, acción directa o indirecta.
Las indicaciones para el nombramiento de anticoagulantes son:

La terapia anticoagulante incluye:
- Los anticoagulantes indirectos (warfarina, pradaxa) se prescriben durante mucho tiempo bajo el control de un coagulograma (INR generalmente 2-3);
- Agentes antiplaquetarios: ácido acetilsalicílico (trombo culo, aspririna cardio, etc.) en una dosis de 325 mg, dipiridamol;
- Heparinas de bajo peso molecular: se usan en situaciones agudas, antes de la cardioversión, reducen la duración de la estadía en el hospital.
Debe tenerse en cuenta que el uso prolongado de anticoagulantes puede causar efectos adversos en forma de sangrado, por lo tanto, a las personas con un mayor riesgo de tales complicaciones o una disminución de la coagulación según los resultados de un coagulograma se les debe recetar anticoagulantes. con extrema precaución.
una. estrategia de control del ritmo
La estrategia de control del ritmo implica el uso de agentes farmacológicos o cardioversión eléctrica para restaurar el ritmo correcto. En la forma taquisistólica de arritmia, antes de restablecer el ritmo correcto (cardioversión), es necesario reducir la frecuencia cardíaca, para lo cual se prescriben bloqueadores beta-adrenérgicos (metoprolol) o antagonistas del calcio (verapamilo). Además, la cardioversión requiere terapia anticoagulante obligatoria, porque el procedimiento en sí aumenta significativamente el riesgo de trombosis.
Cardioversión eléctrica
- procainamida;
- amiodarona;
- propafenona;
- Nibentan.
procainamida administrado por vía intravenosa, pero causa muchos efectos secundarios: dolor de cabeza, mareos, hipotensión, alucinaciones, cambios en la fórmula de los leucocitos, por lo que los expertos europeos lo excluyen de la lista de medicamentos para cardioversión. En Rusia y muchos otros países, la procainamida todavía se usa debido al bajo costo del medicamento.
propafenona Está disponible en forma de solución y tableta. Con una variante persistente de fibrilación y aleteo auricular, no tiene el efecto deseado, y también está contraindicado en enfermedades pulmonares obstructivas crónicas y es muy indeseable para prescribir a personas con isquemia miocárdica y contractilidad ventricular izquierda reducida.

amiodarona se produce en ampollas, se administra por vía intravenosa y se recomienda su uso en presencia de lesiones orgánicas del músculo cardíaco (cicatrices post-infarto, por ejemplo), lo cual es importante para la mayoría de los pacientes que padecen patología cardíaca crónica.
Nibentán está disponible como una solución para infusión intravenosa, pero solo puede usarse en unidades de cuidados intensivos, donde es posible el control del ritmo durante todo el día después de su administración, ya que el medicamento puede provocar arritmias ventriculares severas.
Las indicaciones para la cardioversión farmacológica son los casos en que se presenta por primera vez una fibrilación auricular o se presenta un paroxismo de arritmia con frecuencia cardíaca alta, que conduce a síntomas negativos e inestabilidad hemodinámica, no corregidos con medicamentos. Si la probabilidad de retención posterior del ritmo sinusal es pequeña, es mejor rechazar la cardioversión médica.
La cardioversión farmacológica es mejor cuando se inicia dentro de las 48 horas del inicio de la arritmia. Los principales medicamentos para las arritmias auriculares que ocurren en el contexto de la insuficiencia cardíaca congestiva se consideran amiodarona y dofetilida, que no solo son altamente efectivos, sino también seguros, mientras que el uso de novocainamida, propafenona y otros antiarrítmicos no es deseable debido a posibles efectos secundarios. .
La amiodarona se considera el medio más eficaz para restaurar el ritmo en la fibrilación auricular paroxística. Según los resultados de la investigación, con su ingesta de dos años por parte de pacientes con insuficiencia cardíaca crónica, la mortalidad general se reduce casi a la mitad, la probabilidad de muerte súbita, en un 54 %, y la progresión de la insuficiencia cardíaca, en un 40 %.
Los fármacos antiarrítmicos se pueden prescribir durante mucho tiempo para prevenir las interrupciones recurrentes del ritmo, pero en este caso, se debe tener en cuenta el alto riesgo de efectos secundarios junto con una eficacia relativamente baja. La cuestión de la conveniencia de la terapia a largo plazo se decide individualmente, y son preferibles para prescribir sotalol, amiodarona, propafenona, etatsizina.
b. Estrategia de control de tarifas
Al elegir una estrategia de control de la frecuencia cardíaca, no se recurre en absoluto a la cardioversión, pero se prescriben medicamentos que ralentizan la frecuencia cardíaca (metoprolol, carvedilol), (verapamilo, diltiazem), amiodarona con la ineficacia de los grupos anteriores.

El resultado de la estrategia elegida debe ser un pulso no superior a 110 por minuto en reposo. Si los síntomas son pronunciados, entonces la frecuencia cardíaca se mantiene a un nivel de hasta 80 latidos por minuto en reposo y no más de 110 con ejercicio moderado. El control del pulso reduce las manifestaciones de arritmias, reduce los riesgos de complicaciones, pero no previene la progresión de la patología.
en. Ablación con catéter

Con paroxismos raros de fibrilación auricular, que, sin embargo, ocurren con síntomas graves, se pueden implantar desfibriladores automáticos intraauriculares, que no previenen la arritmia, pero la eliminan de manera efectiva si ocurre.
Prevención de la recurrencia de la arritmia
La prevención de ataques repetidos de fibrilación auricular es muy importante, ya que en más de la mitad de los casos la arritmia reaparece al año siguiente de la cardioversión, y sólo en un tercio de los pacientes se puede mantener el ritmo sinusal.
El objetivo del tratamiento preventivo.- no solo para prevenir episodios repetidos de arritmia, sino también para retrasar el desarrollo de su variante permanente, cuando la probabilidad de embolia, progresión de insuficiencia cardíaca y muerte súbita aumenta significativamente.
Para prevenir un ataque de fibrilación auricular, se recomiendan 3 bloqueadores beta: bisoprolol, carvedilol y metoprolol. Para mantener la corrección del ritmo, es mejor prescribir amiodarona.
Los esquemas para la prevención de ataques recurrentes de fibrilación auricular también incluyen agentes hipolipemiantes (), que tienen un efecto cardioprotector, antiisquémico, antiproliferativo y antiinflamatorio. En pacientes con enfermedad coronaria crónica, las estatinas ayudan a reducir la probabilidad de recurrencia de la arritmia.
Alivio del paroxismo la fibrilación auricular siempre se lleva a cabo en caso de que ocurra de forma primaria. Para hacer esto, la cardioversión se realiza utilizando uno de los métodos descritos anteriormente, el tratamiento farmacológico con antiarrítmicos se prescribe en paralelo con la terapia anticoagulante. Especialmente importante es el uso de anticoagulantes para arritmias que duran más de dos días.
Uno de los presentadores responderá a su pregunta.
Las preguntas de esta sección están siendo respondidas actualmente por: Sazykina Oksana Yurievna, cardiólogo, terapeuta
Puede agradecer la ayuda de un especialista o apoyar el proyecto VesselInfo de manera arbitraria.
Fecha de publicación del artículo: 13/11/2016
Fecha de actualización del artículo: 06.12.2018
La fibrilación auricular (abreviada como FA) es el tipo más común de arritmia entre todos los trastornos del ritmo cardíaco.
Para el trabajo correcto y eficiente del corazón, el ritmo lo marca el nódulo sinusal. Esta es el área desde donde normalmente sale la señal al corazón para contraerse (es decir, se produce un impulso). En la fibrilación auricular, las contracciones (no los impulsos) son caóticas y provienen de diferentes partes de la aurícula. La frecuencia de estas contracciones puede alcanzar varios cientos por minuto. La frecuencia normal de las contracciones es de 70 a 85 latidos por minuto. Cuando los impulsos pasan a los ventrículos del corazón, la frecuencia de su contracción también aumenta, lo que provoca un fuerte deterioro de la condición.
Esquema de conducción de pulso

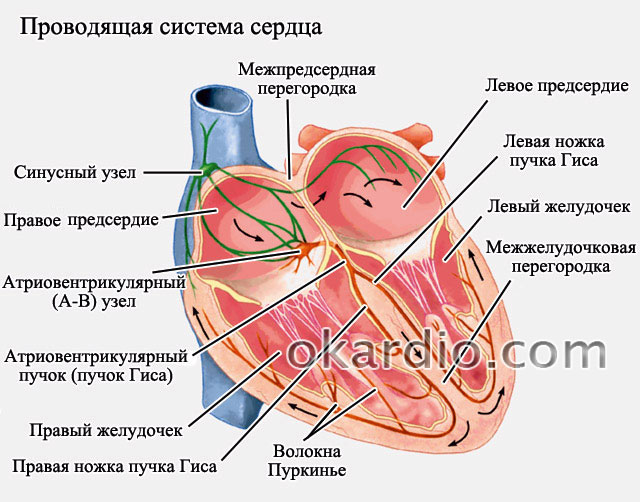
Cuando la frecuencia cardíaca es alta (más de 85 latidos por minuto), entonces se habla de la forma taquisistólica de fibrilación auricular. Si la frecuencia es baja (por debajo de 65 - 70 latidos por minuto), entonces hablan de una forma bradisistólica. Normalmente, la frecuencia cardíaca debe ser de 70 a 85 latidos por minuto; en esta situación, hablan de una forma normosistólica de fibrilación.
Los hombres se enferman con más frecuencia que las mujeres. El riesgo de desarrollar FA aumenta con la edad. A partir de los 60 años, este problema se encuentra en el 0,5% de todas las personas que acuden al médico, ya partir de los 75 años se detecta arritmia en una de cada diez personas.
Esta enfermedad es tratada por un cardiólogo, cirujano cardíaco o arritmólogo.
Según los datos oficiales presentados en las Recomendaciones de los cardiólogos rusos de 2012, la fibrilación auricular y la fibrilación auricular son conceptos idénticos.
¿Por qué es peligrosa la fibrilación?
Cuando las contracciones son caóticas, la sangre permanece más tiempo en las aurículas. Esto conduce a la formación de coágulos de sangre.
Grandes vasos sanguíneos emergen del corazón, que llevan sangre al cerebro, los pulmones y todos los órganos internos.
- Los trombos formados en la aurícula derecha a través de un gran tronco pulmonar ingresan a los pulmones y conducen a.
- Si se han formado coágulos de sangre en la aurícula izquierda, entonces, con el flujo de sangre a través de los vasos del arco aórtico, ingresan al cerebro. Esto conduce al desarrollo de un accidente cerebrovascular.
- En pacientes con fibrilación auricular, el riesgo de desarrollar un accidente cerebrovascular (accidente cerebrovascular agudo) es 6 veces mayor que sin alteraciones del ritmo.
 La formación de trombos en la aurícula izquierda conduce a un accidente cerebrovascular
La formación de trombos en la aurícula izquierda conduce a un accidente cerebrovascular Causas de la patología.
Los motivos suelen dividirse en dos grandes grupos:
Cardíaco.
Sin corazón.
En raras ocasiones, con una predisposición genética y anomalías en el desarrollo del sistema de conducción del corazón, esta patología puede ser una enfermedad independiente. En el 99% de los casos, la fibrilación auricular no es una enfermedad o síntoma independiente, sino que ocurre en el contexto de la patología subyacente.
1. Causas cardíacas
La tabla muestra la frecuencia con la que se presentan enfermedades cardíacas en pacientes con fibrilación auricular:
Entre todos los defectos, la fibrilación auricular se detecta con mayor frecuencia con defectos cardíacos mitrales o multivalvulares. La válvula mitral es la válvula que conecta la aurícula izquierda y el ventrículo izquierdo. Los defectos multivalvulares son la derrota de varias válvulas: mitral y (o) aórtica y (o) tricuspídea.
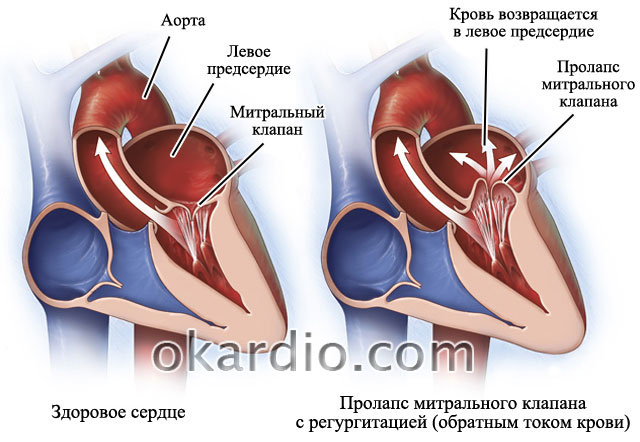 Cardiopatía mitral
Cardiopatía mitral Las combinaciones de enfermedades también pueden ser la causa. Por ejemplo, los defectos cardíacos pueden combinarse con enfermedad coronaria (enfermedad coronaria, angina de pecho) e hipertensión arterial (presión arterial alta).
La condición después de la cirugía cardíaca puede causar fibrilación auricular, porque después de la cirugía, puede ocurrir lo siguiente:
Cambios en la hemodinámica intracardíaca (por ejemplo, había una válvula mala, se implantó una buena, que comenzó a funcionar correctamente).
Desequilibrio electrolítico (potasio, magnesio, sodio, calcio). El equilibrio de electrolitos proporciona estabilidad eléctrica a las células del corazón
Inflamación (debido a puntos en el corazón).
2. Causas no cardíacas
El consumo de alcohol puede afectar el riesgo de fibrilación auricular. En un estudio realizado por científicos estadounidenses en 2004, se demostró que con un aumento en la dosis de alcohol por encima de los 36 gramos por día, el riesgo de desarrollar fibrilación auricular aumenta en un 34%. También es interesante que dosis de alcohol por debajo de esta cifra no afecten al desarrollo de FA.
La distonía vegetovascular es un complejo de trastornos funcionales del sistema nervioso. Con esta enfermedad, a menudo ocurre arritmia paroxística (una descripción de los tipos de arritmia se encuentra en el siguiente bloque).
Clasificación y síntomas de la FA
Existen muchos principios para clasificar la FP. La más cómoda y generalmente aceptada es la clasificación basada en la duración de la fibrilación auricular.
* Los paroxismos son convulsiones que pueden ocurrir y detenerse espontáneamente (es decir, de forma independiente). La frecuencia de los ataques es individual.
Síntomas característicos
Todos los tipos de fibrilación tienen síntomas similares. Cuando la fibrilación auricular ocurre en el contexto de la enfermedad subyacente, la mayoría de las veces los pacientes presentan las siguientes quejas:
- Palpitaciones (ritmo frecuente, pero con una forma bradisistólica, la frecuencia cardíaca, por el contrario, es baja, menos de 60 latidos por minuto).
- Interrupciones ("desvanecimiento" del corazón y luego sigue el ritmo, que pueden ser frecuentes o raras). Ritmo frecuente - más de 80 latidos por minuto, raro - menos de 65 latidos por minuto).
- Dificultad para respirar (respiración rápida y difícil).
- Mareo.
- Debilidad.
Si la fibrilación auricular existe durante mucho tiempo, se desarrolla edema en las piernas por la noche.
Diagnóstico
El diagnóstico de la fibrilación auricular no es difícil. El diagnóstico se establece sobre la base de un ECG. Para aclarar la frecuencia de las convulsiones y la combinación con otras alteraciones del ritmo, se realiza una especial (monitorización de ECG durante el día).
 Latido del corazón en el electrocardiograma. Haga clic en la imagen para agrandarla
Latido del corazón en el electrocardiograma. Haga clic en la imagen para agrandarla  El ECG se utiliza para diagnosticar la fibrilación auricular
El ECG se utiliza para diagnosticar la fibrilación auricular Tratamiento de la fibrilación auricular
El tratamiento está dirigido a eliminar la causa y/o prevenir complicaciones. En algunos casos, es posible restablecer el ritmo sinusal, es decir, curar la fibrilación, pero también sucede que no se puede restablecer el ritmo; en este caso, es importante normalizar y mantener el trabajo del corazón, para prevenir la desarrollo de complicaciones.
Para tratar con éxito la FA, debe: eliminar la causa que provocó las alteraciones del ritmo, conocer el tamaño del corazón y la duración del parpadeo.
Al elegir uno u otro método de tratamiento, primero se determina el objetivo (según la condición específica del paciente). Esto es muy importante, ya que de ello dependerán las tácticas y un conjunto de medidas.
Inicialmente, los médicos recetan medicamentos, en caso de ineficacia: terapia de impulsos eléctricos.
Cuando la terapia con medicamentos, electropulso, no ayuda, los médicos recomiendan (tratamiento especial con ondas de radio).
Tratamiento médico
Si se puede restaurar el ritmo, los médicos harán todo lo posible para hacerlo.
Los medicamentos que se usan para tratar la FA se presentan en la tabla. Estas recomendaciones son generalmente aceptadas para el alivio de la fibrilación auricular.
Terapia de electropulso
A veces, el tratamiento con medicamentos (intravenosos o en tabletas) se vuelve ineficaz y no se puede restablecer el ritmo. En tal situación, se lleva a cabo la terapia de electropulso: este es un método para influir en el músculo cardíaco con una descarga de corriente eléctrica.
 Terapia de electropulso
Terapia de electropulso Hay métodos externos e internos:
Externo se lleva a cabo a través de la piel y el pecho. Este método a veces se llama cardioversión. La fibrilación auricular se detiene en el 90% de los casos si el tratamiento se inicia de manera oportuna. En los hospitales de cirugía cardíaca, la cardioversión es muy eficaz y se utiliza a menudo para la arritmia paroxística.
Interno. Se inserta un tubo delgado (catéter) en la cavidad del corazón a través de las venas grandes del cuello o en la región de la clavícula. Se pasa un electrodo a través de este tubo (similar al cableado). El procedimiento se lleva a cabo en la sala de operaciones, donde, bajo el control de la radiografía, el médico puede evaluar visualmente en los monitores cómo orientar e instalar correctamente el electrodo.
Luego, con la ayuda del equipo especial que se muestra en la figura, se aplica una descarga y miran la pantalla. En la pantalla, el médico puede determinar la naturaleza del ritmo (ritmo sinusal recuperado o no). La fibrilación auricular persistente es el caso más común cuando los médicos utilizan esta técnica.
ablación por radiofrecuencia
Cuando todos los métodos son ineficaces y la fibrilación auricular empeora significativamente la vida del paciente, se recomienda eliminar el foco (que establece un ritmo incorrecto en el corazón) que es responsable del aumento de la frecuencia de las contracciones - ablación por radiofrecuencia (RFA) - tratamiento con ondas de radio.
 ablación por radiofrecuencia
ablación por radiofrecuencia Después de la eliminación del foco, el ritmo puede ser raro. Por lo tanto, la RFA se puede combinar con la implantación de un marcapasos artificial: un marcapasos (un pequeño electrodo en la cavidad del corazón). El ritmo del corazón a través del electrodo lo marcará un marcapasos, que se instala debajo de la piel en la zona de la clavícula.
¿Qué tan efectivo es este método? Si se realizó RFA en un paciente con FA paroxística, el ritmo sinusal se mantiene en el 64-86 % de los pacientes durante el año (datos de 2012). Si hubo una forma persistente, entonces la fibrilación auricular regresa en la mitad de los casos.
¿Por qué no siempre es posible restablecer el ritmo sinusal?
La razón principal por la que no se puede restablecer el ritmo sinusal es el tamaño del corazón y la aurícula izquierda.
Si, según la ecografía del corazón, el tamaño de la aurícula izquierda es de hasta 5,2 cm, entonces en el 95% es posible la restauración del ritmo sinusal. Así lo informan arritmólogos y cardiólogos en sus publicaciones.
Cuando el tamaño de la aurícula izquierda es mayor de 6 cm, la restauración del ritmo sinusal es imposible.
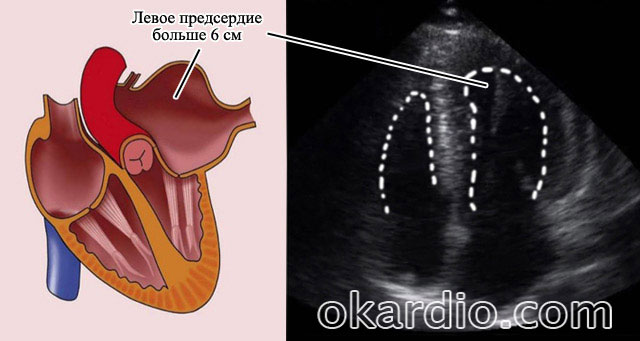 La ecografía del corazón muestra que el tamaño de la aurícula izquierda es más de 6 cm.
La ecografía del corazón muestra que el tamaño de la aurícula izquierda es más de 6 cm. ¿Por qué está pasando esto? Cuando esta parte del corazón se estira, se producen algunos cambios irreversibles: fibrosis, degeneración de las fibras miocárdicas. Tal miocardio (la capa muscular del corazón) no solo es incapaz de mantener el ritmo sinusal durante unos segundos, sino que, según los cardiólogos, no debería hacerlo.
Pronóstico
Si la fibrilación auricular se diagnostica de manera oportuna y el paciente cumple con todas las recomendaciones del médico, las posibilidades de restaurar el ritmo sinusal son altas: más del 95%. Estamos hablando de situaciones en las que el tamaño de la aurícula izquierda no supera los 5,2 cm y el paciente tiene una arritmia o un paroxismo de fibrilación auricular recién diagnosticados.
El ritmo sinusal, que puede restaurarse después de la RFA en pacientes con una forma persistente, persiste durante un año en el 50% de los casos (de todos los pacientes que se sometieron a cirugía).
Si la arritmia ha existido durante varios años, por ejemplo, más de 5 años, y el corazón tiene un tamaño "grande", las recomendaciones de los médicos son un tratamiento farmacológico que ayudará al trabajo de dicho corazón. El ritmo no se puede restaurar.
La calidad de vida de los pacientes con FA puede mejorar si se sigue el tratamiento recomendado.
Si la causa es el alcohol y el tabaquismo, basta con eliminar estos factores para que el ritmo vuelva a la normalidad.
La fibrilación auricular o atrial fibrilation se entiende como una violación del ritmo de las contracciones del corazón cuando se producen de forma caótica. Debido a la contracción inconsistente de las fibras musculares, la función de bombeo de las aurículas disminuye primero, luego la de los ventrículos y, como resultado, la de todo el órgano.
La patología cardíaca se considera una de las más comunes y suele desarrollarse en la edad adulta. La enfermedad puede ser causada por patologías cardíacas y otras enfermedades no relacionadas con el corazón.
Con una frecuencia cardíaca normal de 60-90 latidos por minuto, la condición patológica causa 300 y, en casos graves, 700 veces.
- ¡Toda la información en el sitio tiene fines informativos y NO es una guía para la acción!
- Darte un DIAGNÓSTICO PRECISO solo DOCTOR!
- Le pedimos amablemente que NO se automedique, pero reservar una cita con un especialista!
- ¡Salud para ti y tus seres queridos!
Muy a menudo, con la fibrilación, hay una discordancia en las contracciones de las aurículas y los ventrículos. La patología es peligrosa para el desarrollo de insuficiencia cardíaca, trastornos metabólicos debido al hecho de que la sangre no transporta completamente el oxígeno y los nutrientes a los tejidos y órganos.
El ritmo de contracción del corazón lo establece el nódulo sinusal. El impulso, generado, primero hace que se contraigan las aurículas derecha e izquierda, desde las cuales se bombea la sangre a los ventrículos, y después de su contracción continúa.
Durante la función cardíaca normal, el nódulo auriculoventricular, que es una barrera entre los ventrículos y las aurículas, no deja pasar más de 140-180 impulsos por minuto.
Con la patología de la fibrilación, el trabajo del nódulo sinusal se ve afectado. Los impulsos formados en las aurículas tienen una frecuencia de alrededor de 300. Esto no permite que las aurículas recolecten completamente la sangre y la empujen hacia los ventrículos.
Si no había ningún nódulo auriculoventricular, a los pocos minutos el paciente moría. El nodo retrasa el rizado excesivo, actuando como fusible.
Clasificación
Según la clasificación internacional según ICD-10, la forma crónica de fibrilación auricular se registra con el número I48.2. La patología en sí "Fibrilación (parpadeo) y aleteo auricular" con varias formas está codificada con el número I48.
Por lo tanto, la arritmia patológica se divide en dos tipos:
La patología no es terrible en sí misma, las complicaciones de la forma permanente de fibrilación auricular a la que conduce son peligrosas.
La frecuencia y los signos electrocardiográficos permiten clasificar la fibrilación auricular según tres criterios:
| forma bradisistólica |
|
| variante normosistólica | Se caracteriza por un ritmo normal, con un número de contracciones de 60 a 90 veces, lo que refleja el trabajo de un corazón sano. |
| Variante taquisistólica de una forma permanente de fibrilación auricular |
|
Si una persona no ha tenido tiempo de desarrollar una forma crónica, las variantes normosistólica y taquisistólica pueden reemplazarse entre sí, según los factores que provocan (estrés emocional, actividad física, medicamentos) que afectan la función del nódulo auriculoventricular.
La duración de la enfermedad y los signos clínicos permiten caracterizar la patología de varias formas:
Antes de que se establezca una forma permanente, el paciente sufre primero ataques paroxísticos y luego recaídas persistentes.
La fibrilación auricular también se clasifica según la naturaleza de las ondas que aparecen al examinar a un paciente mediante un ECG:
Grupo de riesgo
Más a menudo, la enfermedad ocurre en el contexto de otra patología cardiovascular:
- aumento de la presión;
- procesos inflamatorios en el corazón (miocarditis, pericarditis, cardiomiopatía);
- vicios;
- corazón pulmonar;
- después de intervenciones quirúrgicas en el órgano;
- otro.
La enfermedad también puede aparecer en personas con diabetes y otros trastornos metabólicos, enfermedades renales o pulmonares y patología tiroidea.
La fibrilación auricular a menudo ocurre en personas que abusan del alcohol o toman muchos medicamentos. Están en riesgo las personas que experimentan estrés constante y un gran esfuerzo físico, permanecen en habitaciones con alta temperatura del aire durante mucho tiempo.
Si una persona se electrocuta, también puede desarrollar fibrilación auricular.
Síntomas
El cuadro patológico puede ser asintomático, presentar signos leves de la enfermedad cuando no se alteran las actividades diarias del paciente, o cuadros graves que afecten el estilo de vida. Un paciente puede obtener una discapacidad si tiene signos graves de la enfermedad y está inactivo.
La fibrilación suele ir acompañada de:
- latidos rápidos;
- interrupciones en el trabajo del corazón;
- sensación de falta de aire y dificultad para respirar;
- mareos y debilidad general;
- oscurecimiento en los ojos;
- estado de desmayo;
- Dolor en el pecho;
- miedo o pánico.
En algunos casos, el paciente puede experimentar micción frecuente. Con una forma constante en un paciente, el pulso a menudo se vuelve arrítmico, en comparación con las contracciones del corazón, el número de sus latidos es mucho menor.
Cuando la forma paroxística se vuelve permanente con una complicación de insuficiencia cardíaca, se observan los síntomas correspondientes.
La forma crónica no es susceptible de terapia, la mayoría de las veces se lleva a cabo la prevención de complicaciones causadas por fibrilación auricular. Los accidentes cerebrovasculares y los ataques cardíacos ocurren debido a la formación de coágulos de sangre y el bloqueo de varias partes del sistema vascular.
Los coágulos de sangre ocurren porque partes del corazón no se contraen adecuadamente durante la fibrilación auricular. Cada 7 pacientes con fibrilación auricular desarrollan un ictus.
Si a una persona ya se le diagnostica estenosis mitral o miocardiopatía hipertrófica, en combinación con fibrilación auricular, tiene riesgo de insuficiencia cardíaca, lo que provocará asma y edema pulmonar, un aumento en varias partes del corazón.
En el contexto de la insuficiencia cardíaca, la patología puede causar un shock arritmogénico, cuando la presión del paciente cae bruscamente, pierde el conocimiento y se produce un paro cardíaco. Si la fibrilación auricular se convierte en patología ventricular, el corazón también puede detenerse.
Para prevenir el desarrollo de complicaciones, los pacientes deben tomar medicamentos constantemente. Con su ayuda, se controla la frecuencia cardíaca y se lleva a cabo la prevención del accidente cerebrovascular.
En el primer caso, el tratamiento se lleva a cabo con la ayuda de bloqueadores beta y antagonistas del calcio combinados.

Todos los medicamentos son recetados por un médico, su dosificación depende de la gravedad del curso de la enfermedad, el sexo y la edad del paciente.
Cuando la fibrilación auricular crónica provoca el desarrollo, cuando ocurre un ataque, el paciente necesita atención médica de emergencia, que debe ser brindada solo por especialistas.
