Нейрогуморальная регуляция репродуктивной функции женщины. Менструальный цикл и его регуляция
Изменения в женских органах репродукции с последующими выделениями кровянистого характера из влагалища – это и есть менструальный цикл. Уровни регуляции менструального цикла способны проявляться у разных женщин неодинаково, так как это зависит от индивидуальности организма.
Менструальный цикл устанавливается не сразу, а постепенно, он происходит на протяжении всего репродукционного периода жизни женщины. В большинстве случаев репродуктивный период начинается с 12–13 лет и заканчивается в 45–50 лет. Что касается продолжительности цикла, то он бывает от 21 до 35 дней. Длительность самой менструации – от трех до семи дней. Кровопотери при менструации равняются около 50–150 мл.
До сегодняшнего дня еще не полностью изучена кора головного мозга. Но замечен и подтвержден тот факт, что психические и переживания сильно сказываются на регулярности месячных. Стресс может вызывать как само кровотечение, которое появляется не по графику, так и задержку. Однако есть случаи, когда пострадавшие после аварии женщины находятся в продолжительной коме, а схема регулярности цикла не нарушается. То есть все зависит от индивидуальности организма.
Сегодня, по результатам многих исследований, специалисты могут утверждать, что регуляция цикла разделяется на уровни, их пять:
Уровень 1
Регуляция цикла представляется с помощью коры мозга. Она регулирует не только выделения, но и все процессы в целом. С помощью информации, поступающей с внешнего мира, определяется эмоциональное состояние. А также любые изменения обстановки тесно связаны с состоянием психики женщины.
Происхождение сильных хронических стрессов сильно влияет на появление овуляции и ее период. При негативном воздействии внешних факторов, происходит изменения в менструальном цикле. Примером может выступать аменорея, которая часто возникает у женщин в военное время.
Уровень 2
Гипоталамус участвует во втором уровне регуляции. Гипоталамусом называют совокупность чувствительных клеток, которые производят гормоны (либерин, а также рилизинг-фактор). Они оказывают действие на выработку другого вида гормонов, но уже аденогипофизом. Он находится в передней части гипофиза.
На активацию выработки нейросекретов и других гормонов, или ее торможение сильно влияет:
- нейротрансмиттеры;
- эндорфины;
- дофамин;
- серотонин;
- норадреналин.

В области гипоталамуса происходит активная выработка вазопрессина, окситоцина и антидиуретического гормона. Они вырабатываются задней долей гипофиза, называемой нейрогипофизом.
Уровень 3
Клетки передней доли гипофиза активно участвуют в третьем уровне регуляции. В тканях гипофиза вырабатывается определенное количество гонадотропных гормонов. Они стимулируют правильное гормональное функционирование яичников. Гормональная регуляция менструального цикла – это достаточно сложный процесс. В ней участвуют:
- лютеотропные гормоны (отвечают за активацию роста молочных желез, а также лактацию);
- лютеинизирующие гормоны (стимулируют развитие созревших фолликулов и яйцеклетки);
- гормоны, стимулирующие развитие фолликул (с их помощью растет и созревает фолликул).

За выработку гонадотропных гормональных веществ, отвечает аденогипофиз. Эти же гормоны отвечают за правильную работу половых органов.
Уровень 4
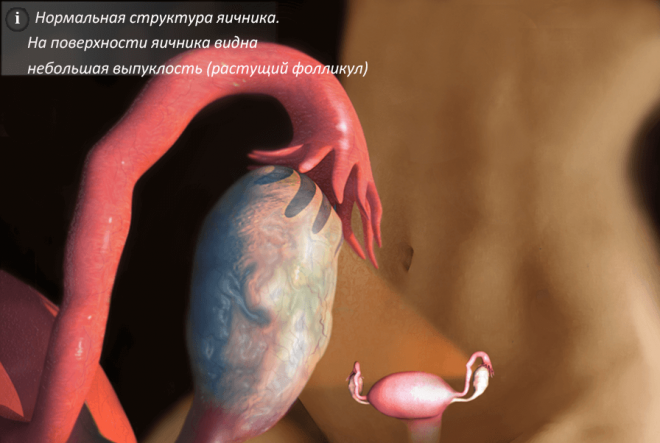
Яичники и их работа относятся к четвертому уровню регуляции. Как известно, что в яичниках созревает и высвобождается зрелая яйцеклетка (во время овуляции). И также происходит продуцирование половых гормонов.
Из-за действия фолликулостимулирующих гормонов – происходит развитие в яичниках главного фолликула с последующим выходом яйцеклетки. ФСГ способен стимулировать выработку эстрогена, который отвечает за процессы в матке, а также за правильную работу влагалища и молочных желез.

В процессе овуляции берет участие лютеинизирующий и фолликулостимулирующий гормоны для эффективной выработки прогестерона (данный гормон влияет на эффективность желтого тела).
Возникающие процессы в яичниках, происходят циклически. Их регуляция возникает в виде связей (прямых и обратных) с гипоталамусом и гипофизом. Например, если уровень ФСГ повышен, то возникает созревание и рост фолликула. Это увеличивает концентрацию эстрогенов.
При накоплении прогестерона происходит понижение выработки ЛГ. Выработка половых гормонов женщины при помощи гипофиза и гипоталамуса активирует процессы, происходящие в матке.
Уровень 5
Пятый уровень регуляции менструального цикла – последний уровень, где участвуют маточные трубы, непосредственно матка, ее трубы и ткани влагалища. В матке возникают своеобразные изменения при гормональном воздействии. Видоизменения происходят в самом эндометрии, но все зависит от фазы менструального цикла. По результатам многих исследований, выделяется четыре стадии цикла:
- десквамация;
- регенерация;
- пролиферация;
- секреция.
Если женщина имеет репродуктивный возраст, то выделение месячных должно происходить регулярно. Менструация, при нормальных условиях, должна быть обильной, безболезненной или с незначительным дискомфортом. Что касается продолжительности при 28–дневном цикле, то она равна 3-5 дней.
Фазы менструального цикла
При изучении женского организма доказано, что в нем есть определенное количество женских и мужских гормонов. Они называются андрогенами. В регуляции менструального цикла участвуют больше половые гормоны женщины. Каждый менструальный цикл – это подготовка организма к будущей беременности.
Существуют определенные количество фаз в менструальном цикле женщины:
Первая фаза
К первой фазе относят фолликулярную. Во время ее проявления происходит развитие яйцеклетки, при этом старый эндометрический слой отторгается – так начинаются месячные. В момент сокращения матки появляются болевые симптомы в нижней части живота.
В зависимости от особенностей организма, некоторые женщины имеют менструальный цикл в два дня, а другие целых семь. При первой половине цикла в яичниках развивается фолликул, со временем из него выйдет готовая к оплодотворению яйцеклетка. Этот процесс называется овуляцией. Рассматриваемая фаза имеет продолжительность от 7 до 22 дней. Это зависит от организма.

В первой фазе овуляция чаще происходит с 7 по 21 день цикла. Созревание яйцеклетки происходит на 14 день. Далее, яйцеклетка перемещается к трубам матки.
Вторая фаза
Появление желтого тела происходит во время второй фазы, как раз в послеовуляционный период. Фолликул, который лопнул – преображается в желтое тело, оно начинает вырабатывать гормоны, в их числе находится прогестерон. Он отвечает за беременность и ее поддержку.
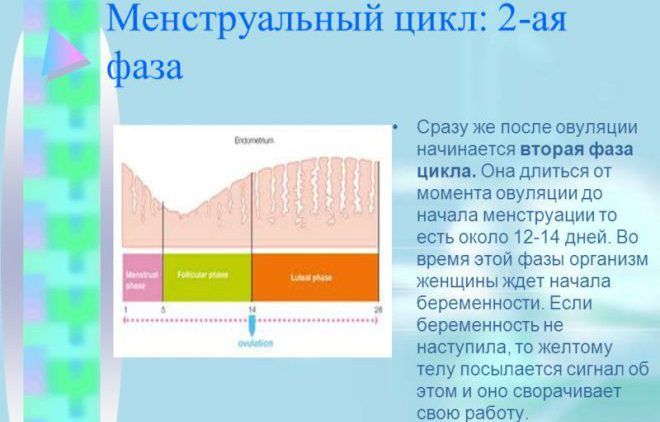
Во время второй фазы происходит утолщение эндометрия в матке. Так происходит подготовка к принятию оплодотворенной яйцеклетки. Верхний слой обогащается при помощи питательных веществ. Обычно, время этой фазы примерно 14 дней (первым считается день после овуляции). Если оплодотворение не происходит, то появляются выделения – месячные. Так подготовленный эндометрий выходит.
В большинстве случаев менструальный цикл начинается на первый день выделений. По этой причине менструальный цикл считается от первого дня появления выделений – до первого дня последующих месячных. При нормальных условиях, схема менструального цикла способна колебаться от 21 до 34 дней.
Если происходит встреча яйцеклетки и сперматозоида – возникает оплодотворение. Далее, яйцеклетка перемещается ближе к стенке матки, где находится толстый слой эндометрия, и прикрепляется к нему (врастает). Происходит возникновение плодного яйца. После этого, женский организм перестраивается и начинает вырабатывать гормоны в большом количестве, которые должны участвовать при своеобразном «выключении» менструального цикла на протяжении всего срока беременности.
При помощи естественного гормонального вмешательства, организм будущей мамы подготавливается к предстоящим родам.
Причины нерегулярного менструального цикла
Причины, которые вызывают нарушения месячных у женщины, бывают самыми разнообразными:
- после лечения гормональными лекарственными средствами;
- осложнения после заболеваний половых органов (опухоль яичников, маточная миома, эндометриоз);
- последствия сахарного диабета;
- последствия после абортов и самопроизвольных выкидышей;
- последствия хронических и острых общих инфекционных патологий, в том числе и инфекций, которые передаются при помощи половых актов;

- воспаления органов малого таза (эндометрит, сальпингоофорит);
- при неправильном расположении спирали внутри матки;
- осложнения после сопутствующих эндокринных заболеваний, связанных со щитовидной железой, надпочечниками;
- возникновение частых стрессовых ситуаций, психических травм, неправильного питания;
- нарушения внутри яичника (они бывают врожденными и приобретенными).
Нарушения бывают разными, все зависит от индивидуальности организма и его особенностей.
Связь менструации с овуляцией
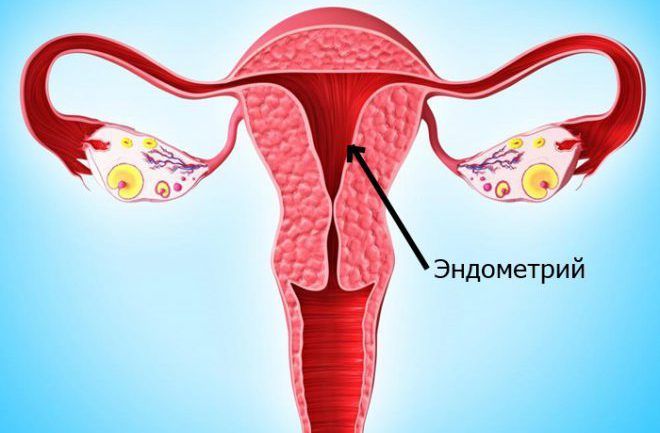
Внутренние моточные стенки покрыты особым слоем клеток, их совокупность называют эндометрием. При прохождении первой половины цикла, до возникновения овуляции – клетки эндометрия растут и делятся, пролиферируют. И уже к половине цикла эндометрический слой становится толстым. Стенки матки готовятся к принятию оплодотворенной яйцеклетки.
Во время происхождения овуляции, от действия прогестерона клетки изменяют свою функциональность. Процесс деления клеток прекращается и заменяется выделением особого секрета, облегчающего врастание оплодотворенной яйцеклетки – зиготы.
Если оплодотворение не произошло, а эндометрий сильно развит, то требуются большие дозы прогестерона. Если клетки не получают его, то начинается сужение сосудов. При ухудшении подпитки тканей – они отмирают. Ближе к концу цикла, 28 дню – сосуды лопаются, и появляется кровь. С ее помощью происходит вымывание эндометрия из полости матки.
Через 5–7 дней лопнувшие сосуды восстанавливаются и появляются свежий эндометрий. Менструальные выделения уменьшается и прекращаются. Все повторяется – это начало следующего цикла.
Аменорея и ее проявления
Аменорея способна проявляться отсутствием менструации на протяжении полугода, а то и больше. Есть два вида аменореи:
- ложная (большинство циклических изменений половой системы происходят, а кровотечения нет);
- истинная (сопровождается отсутствием циклических изменений не только в женской половой системе, но и в ее организме в целом).

При ложной аменорее нарушается отток крови, в этом случае может проявляться атрезия в разных стадиях. Осложнением может стать возникновение более сложных заболеваний.
Истинная аменорея бывает:
- патологическая;
- физиологическая.

При первичной патологической аменорее могут отсутствовать признаки менструации даже в 16 или 17 лет. При вторичной патологии – происходит прекращение месячных у женщин, у которых было все в порядке.
Признаки физиологической аменореи наблюдаются у девочек. Когда отсутствует активность системной связки гипофиз-гипоталамус. Но также физическая аменорея наблюдается во время беременности.
Современное учение о менструальной функции.
Регуляция менструальной функции.
Гонадотропные и яичниковые гормоны.
Морфологические изменения в яичниках и эндометрии.
Яичниковый и маточный цикл.
Тесты функциональной диагностики.
Периоды жизни женщины.
Влияние среды на развитие женского организма.
Правильнее говорить не о менструальном цикле, а о репродуктивной системе, которая подобно другим является функциональной системой (по Анохину, 1931), и проявляет функциональную активность только в детородном возрасте.
Функциональная система - это интегральное образование включающее центральные и периферические звенья и работающие по принципу обратной связи, с обратной афферентацией по конечному эффекту.
Все другие системы поддерживают гомеостаз, а репродуктивная система поддерживает воспроизводство - существование человеческого рода.
Функциональной активности система достигает к 16-17 годам. К 40 годам репродуктивная функция угасает, а к 50 годам угасает гормональная функция.
Менструальный цикл - это сложный, ритмически повторяющийся биологический процесс, подготавливающий организм женщины к беременности.
Во время менструального цикла в организме происходят периодические изменения, связанные с овуляцией и завершающиеся кровотечением из матки. Ежемесячные, циклически появляющиеся маточные кровотечения носят название менструации (от лат. menstruus – месячный или регул). Появление менструального кровотечения свидетельствует об окончании физиологических процессов, подготавливающих организм женщины к беременности и о гибели яйцеклетки. Менструация - это отторжение функционального слоя слизистой оболочки матки.
Менструальная функция - особенности менструальных циклов в течение определенного периода жизни женщины.
Циклические менструальные изменения начинаются в организме девочки в период полового созревания (от 7-8 до 17-18 лет). В это время созревает репродуктивная система, заканчивается физическое развитие женского организма - рост тела в длину, окостенение зон роста трубчатых костей; формируется телосложение и распределение жировой и мышечной ткани по женскому типу. Первая менструация (менархе) появляется обычно в возрасте 12-13 лет (±1,5-2 года). Циклические процессы и менструальные кровотечения продолжаются до 45-50 лет.
Поскольку менструация является наиболее выраженным внешним проявлением менструального цикла, его продолжительность условно определяют от 1-го дня прошедшей до 1-го дня следующей менструации.
Признаки физиологического менструального цикла:
двухфазность;
продолжительность не менее 21 и не более 35 дней (у 60% женщин - 28 дней);
цикличность, причем продолжительность цикла постоянна;
продолжительность менструации 2-7 дней;
менструальная кровопотеря 50-150 мл;
6) отсутствие болезненных проявлений и нарушений общего состояния организма.
Регуляция менструального цикла
Репродуктивная система организована по иерархическому принципу. В ней выделяют 5 уровней, каждый из которых регулируется вышележащими структурами по механизму обратной связи:
1) кора головного мозга;
2) подкорковые центры, расположенные преимущественно в области гипоталамуса;
3) придаток мозга - гипофиз;
4) половые железы - яичники;
5) периферические органы (маточные трубы, матка и влагалище, молочные железы).
Периферические органы, являются так называемыми органами-мишенями, так как благодаря наличию в них особых гормональных рецепторов наиболее четко реагируют на действие половых гормонов, вырабатываемых в яичниках во время менструального цикла. Гормоны взаимодействуют с цитозольными рецепторами, стимулируя синтез рибонуклеопротеидов (ц-АМФ), способствуют размножению или торможению роста клеток.
Циклические функциональные изменения, происходящие в организме женщины, условно объединены в несколько групп:
изменения в системе гипоталамус - гипофиз, яичниках (яичниковый цикл);
матке и в первую очередь в ее слизистой оболочке (маточный цикл).
Наряду с этим происходят циклические сдвиги во всем организме женщины, известные под названием менструальной волны. Они выражаются в периодических изменениях деятельности ЦНС, обменных процессов, функции сердечно-сосудистой системы, терморегуляции и др.
Первый уровень. Кора головного мозга.
В коре головного мозга локализация центра, регулирующего функцию половой системы, не установлена. Однако через кору головного мозга у человека, в отличие от животных, осуществляется воздействие внешней среды на нижележащие отделы. Регуляция осуществляется посредством амигалоидных ядер (расположенных в толще больших полушарий) и лимбической системы. В эксперименте – электрическое раздражение амигалоидного ядра вызывает овуляцию. В стрессовых ситуациях при перемене климата, ритма работы наблюдается нарушение овуляции.
Церебральные структуры, расположенные в коре головного мозга, воспринимают импульсы из внешней среды и передают их с помощью нейротрансмиттеров в нейросекреторные ядра гипоталамуса. К нейротрансмиттерам относятся дофамин, норадреналин, серотонин, индол и новый класс морфиноподобных опиоидных нейропептидов - эндорфины, энкефалины, донорфины. Функция - регулируют гонадотропную функцию гипофиза. Эндорфины подавляют секрецию ЛГ и снижают синтез дофамина. Налоксон – антагонист эндорфинов – приводит к резкому повышению секреции ГТ-РГ. Эффект опиоидов осуществляется за счет изменения содержания дофамина.
Второй уровень – гипофизарная зона гипоталамуса
Гипоталамус является отделом промежуточного мозга и при помощи ряда нервных проводников (аксонов) соединен с различными отделами головного мозга, благодаря чему осуществляется центральная регуляция его активности. Кроме того, гипоталамус содержит рецепторы для всех периферических гормонов, в том числе яичниковых (эстрогены и прогестерон). Следовательно, гипоталамус представляет собой своего рода передаточный пункт, в котором осуществляются сложные взаимодействии между импульсами, поступающими в организм из окружающей среды через ЦНС, с одной стороны, и влияниями гормонов периферических желез внутренней секреции - с другой.
В гипоталамусе располагаются нервные центры, обеспечивающие регуляцию менструальной функции у женщин. Под контролем гипоталамуса находится деятельность придатка мозга - гипофиза, в передней доле которого выделяются гонадотропные гормоны, оказывающие воздействие на функцию яичников, а также другие тропные гормоны, регулирующие активность ряда периферических эндокринных желез (кора надпочечников и щитовидная железа).
Система гипоталамус-гипофиз объединена анатомическими и функциональными связями и представляет собой целостный комплекс, который играет важную роль в регуляции менструального цикла.
Контролирующее действие гипоталамуса на переднюю долю аденогипофиза осуществляется посредством секреции нейрогормонов, представляющих собой низкомолекулярные полипептиды.
Нейрогормоны, стимулирующие освобождение тропных гормонов гипофиза, называются рилизинг-факторами (от release - освобождать), или либеринами . Наряду с этим существуют также нейрогормоны, ингибируюшие освобождение тропных нейрогормонов - статинами.
Секреция РГ-ЛГ генетически запрограммирована и происходит в определенном пульсирующем режиме с частотой 1 раз в час. Этот ритм называется цирхаральным (часовой).
Цирхоральный ритм подтвержден путем прямого измерения ЛГ в портальной системе ножки гипофиза и яремной вены у женщин с нормальной функцией. Эти исследования позволили обосновать гипотезу о запускающей роли РГ-ЛГ в функции репродуктивной системы.
Гипоталамус вырабатывает семь рилизинг-факторов, приводящих к освобождению в передней доле гипофиза соответствующих тропных гормонов:
соматотропный рилизинг-фактор (СРФ), или соматолиберин;
адренокортикотропный рилизинг-фактор (АКТГ-РФ), или кортиколиберин;
тиреотропный рилизинг-фактор (ТРФ), или тиреолиберин;
меланолиберин;
фолликулостимулируюший рилизинг-фактор (ФСГ-РФ), или фоллиберин;
лютеинизируюший рилизинг-фактор (ЛРФ), или люлиберин;
пролактиносвобождающий рилизинг-фактор (ПРФ), или пролактолиберин.
Из перечисленных рилизинг-факторов три последних (ФСГ-РФ, Л-РФ и П-РФ) имеют прямое отношение к осуществлению менструальной функции. С их помощью происходит освобождение в аденогипофизе трех соответствующих гормонов - гонадотропинов, так как они оказывают действие на гонады - половые железы.
Факторы, ингибирующие освобождение в аденогипофизе тропных гормонов, статины, к настоящему времени обнаружены только два:
соматотропининтибирующий фактор (СИФ), или соматостатин;
пролактинингибируюший фактор (ПИФ), или пролактостатин, имеющий непосредственное отношение к регуляции менструальной функции.
Гипоталамические нейрогормоны (либерины и статины) попадают в гипофиз через его ножку и портальные сосуды. Особенностью этой системы является возможность тока крови в ней в обе стороны, благодаря чему осуществляется механизм обратной связи.
Цирхоральный режим выделения РГ-ЛГ формируется в пубертатном возрасте и является показателем зрелости нейроструктур гипоталамуса. Определенная роль в регуляции выделения РГ-ЛГ принадлежит эстрадиолу. В преовуляторном периоде на фоне максимального уровня эстрадиола в крови величина выброса РГ-ЛГ значительно выше в раннюю фоликулиновую и лютеиновую фазу. Доказано, что тиролиберин стимулирует выделение пролактина. Дофамин тормозит выделение пролактина.
Третий уровень – передняя доля гипофиза (ФСГ ЛГ, пролактин)
Гипофиз - самая сложная по строению и в функциональном отношении эндокринная железа, состоящая из аденогипофиза (передняя доля) и нейрогипофиза (задняя доля).
Аденогипофиз секретирует гонадотропные гормоны, регулирующие функцию яичников и молочных желез: лютропин (лютеинизирующий гормон, ЛГ), фоллитропин (фолликулостимулирующий гормон, ФСГ), пролактин (ПрЛ) и так же соматотропин (СТГ), кортикотропин (АКТГ), тиротропин (ТТГ).
В гипофизарном цикле различают две функциональные фазы - фолликулиновую, с преобладающей секрецией ФСГ, и лютеиновую, с доминирующей секрецией ЛГ и ПрЛ.
ФСГ стимулирует в яичнике рост фолликула, пролиферацию гранулезных клеток, вместе с ЛГ стимулирует выделение эстрогенов, увеличивает содержание ароматаз.
Повышение выделения ЛГ при созревшем доминантном фолликуле вызывает овуляцию. Затем ЛГ стимулирует выделение прогестерона желтым телом. Рассвет желтого тела определяется дополнительным влиянием пролактина.
Пролактин совместно с ЛГ стимулирует синтез прогестерона желтым телом; основная его биологическая роль - рост и развитие молочных желез и регуляция лактации. Кроме этого он обладает жиромобилизующим эффектом и понижает АД. Повышение в организм пролактина ведет к нарушению менструального цикла.
В настоящее время обнаружено два типа секреции гонадотропинов: тонический , способствующий развитию фолликулов и продукции ими эстрогенов, и циклический , обеспечивающий смену фаз низкой и высокой концентрации гормонов и, в частности, их предовуляторный пик.
Четвертый уровень - яичники
Яичник - автономная эндокринная железа, своеобразные биологические часы в организме женщины, осуществляющие реализацию механизма обратной связи.
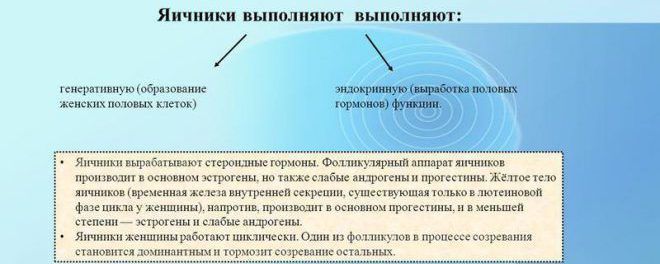
Яичник выполняет две основные функции - генеративную (созревание фолликулов и овуляция) и эндокринную (синтез стероидных гормонов – эстрогенов, прогестерона и в небольшом количестве андрогенов).
Процесс фолликулогенеза происходит в яичнике непрерывно, начинаясь в антенатальном периоде и заканчиваясь в постменопаузе. При этом до 90% фолликулов атрезируются и только небольшая часть их проходит полный цикл развития от примордиального до зрелого и превращается в желтое тело.
В обоих яичниках при рождении девочки содержится до 500 млн. примордиальных фолликулов. К началу подросткового периода вследствие атрезии их количество уменьшается вдвое. За весь репродуктивный период жизни женщины созревает только около 400 фолликулов.
Яичниковый цикл состоит из двух фаз - фолликулиновой и лютеиновой. Фолликулиновая фаза начинается после окончания менструации и заканчивается овуляцией; лютеиновая - начинается после овуляции и заканчивается при появлении менструации.
Обычно с начала менструального цикла до 7-го дня в яичниках одновременно начинают расти несколько фолликулов. С 7-го дня один из них опережает в развитии остальные, к моменту овуляции достигает в диаметре 20-28 мм, имеет более выраженную капиллярную сеть и носит название доминантного. Причины, по которым происходит отбор и развитие доминантного фолликула, пока не выяснены, но с момента его появления другие фолликулы прекращают свой рост и развитие. Доминантный фолликул содержит яйцеклетку, полость его заполнена фолликулярной жидкостью.
К моменту овуляции объем фолликулярной жидкости увеличивается в 100 раз, в ней резко возрастает содержание эстрадиола (E 2), подъем уровня которого стимулирует выброс ЛГ гипофизом и овуляцию. Фолликул развивается в I фазу менструального цикла, которая продолжается в среднем до 14-го дня, а затем происходит разрыв созревшего фолликула - овуляция.
Незадолго до овуляции происходит первый мейоз, т. е. редукционное деление яйцеклетки. После овуляции яйцеклетка из брюшной полости попадает в маточную трубу, в ампулярной части которой наступает второе редукционное деление (второй мейоз). После овуляции под влиянием преимущественного воздействия ЛГ наблюдаются дальнейшее разрастание гранулезных клеток и соединительнотканных оболочек фолликула и накопление в них липидов, что приводит к образованию желтого тела 1 .
Сам процесс овуляции представляет собой разрыв базальной мембраны доминантного фолликула с выходом яйцеклетки, окруженной лучистой короной, в брюшную полость и в дальнейшем - в ампулярный конец маточной трубы. При нарушении целости фолликула возникает небольшое кровотечение из разрушенных капилляров. Овуляция наступает в результате сложных нейрогуморальных изменений в организме женщины (повышается давление внутри фолликула, истончается его стенка под воздействием коллагеназы, протеолитических ферментов, простагландинов).
Последние, а также окситоцин, релаксин изменяют сосудистое наполнение яичника, вызывают сокращение мышечных клеток стенки фолликула. На процесс овуляции влияют и определенные иммунные сдвиги в организме.
Неоплодотворенная яйцеклетка через 12-24 ч погибает. После ее выброса в полость фолликула быстро врастают формирующиеся капилляры, гранулезные клетки подвергаются лютеинизации - образуется желтое тело, клетки которого секретируют прогестерон.
При отсутствии беременности желтое тело называется менструальным, стадия его расцвета продолжается 10-12 дней, а затем происходит обратное развитие, регрессия.
Внутренняя оболочка, гранулезные клетки фолликула, желтое тело под влиянием гормонов гипофиза продуцируют половые стероидные гормоны - эстрогены, гестагены, андрогены, метаболизм которых осуществляется преимущественно в печени.
Эстрогены включают три классические фракции - эстрон, эстрадиол, эстриол. Эстрадиол (Е 2) - наиболее активный. В яичнике и раннюю фолликулиновую фазу его синтезируется 60-100 мкг, в лютеиновую - 270 мкг, к моменту овуляции - 400-900 мкг/сут.
Эстрон (Е 1) в 25 раз слабее эстрадиола, его уровень от начала менструального цикла до момента овуляции возрастает с 60-100 мкг/сут до 600 мкг/сут.
Эстриол (Ез) в 200 раз слабее эстрадиола, является малоактивным метаболитом Е i и Е 2 .
Эстрогены (от oestrus - течка) при введении кастрированным самкам белых мышей вызывают у них течку - состояние, аналогичное наступающему у некастрированных самок при спонтанном созревании яйцеклетки.
Эстрогены способствуют развитию вторичных половых признаков, регенерации и росту эндометрия в матке, подготовке эндометрия к действию прогестерона, стимулируют секрецию шеечной слизи, сократительную активность гладкой мускулатуры половых путей; изменяют все виды обмена веществ с преобладанием процессов катаболизма; понижают температуру тела. Эстрогены в физиологическом количестве стимулируют ретикулоэндотелиальную систему, усиливая выработку антител и активность фагоцитов, повышая устойчивость организма к инфекциям; задерживают в мягких тканях азот, натрий, жидкость, в костях - кальций и фосфор; вызывают увеличение концентрации гликогена, глюкозы, фосфора, креатинина, железа и меди в крови и мышцах; снижают содержание холестерина, фосфолипидов и общего жира в печени и крови, ускоряют синтез высших жирных кислот. Под воздействием эстрогенов обмен веществ протекает с преобладанием катаболизма (задержка в организме натрия и воды, усиленная диссимиляция белков), а также наблюдается понижение температуры тела, в том числе базальной (измеряемой в прямой кишке).
Процесс развития желтого тела принято делить на четыре фазы: пролиферации, васкуляризации, расцвета и обратного развития. Ко времени обратного развития желтого тела начинается очередная менструация. В случае наступления беременности желтое тело продолжает развиваться (до 16 нед.).
Гестагены (от gesto - носить, быть беременной) способствуют нормальному развитию беременности. Гестагены, вырабатываемые главным образом желтым телом яичника, играют большую роль в циклических изменениях эндометрия, наступающих в процессе подготовки матки к имплантации оплодотворенной яйцеклетки. Под влиянием гестагенов подавляются возбудимость и сократительная способность миометрия при одновременном увеличении его растяжимости и пластичности. Гестагены вместе с эстрогенами играют большую роль во время беременности в подготовке молочных желез к предстоящей лактационной функции после родов. Под влиянием эстрогенов происходит пролиферация молочных ходов, а гестагены действуют главным образом на альвеолярный аппарат молочных желез.
Гестагены в противоположность эстрогенам обладают анаболическим эффектом, т. е. способствуют усвоению (ассимиляции) организмом веществ, в частности белков, поступающих извне. Гестагены обусловливают небольшое повышение температуры тела, особенно базальной.
Прогестерон синтезируется в яичнике в количестве 2 мг/сут в фолликулиновую фазу и 25 мг/сут. - в лютеиновую. Прогестерон - основной гестаген яичников, также яичники синтезируют 17а-оксипрогестерон, D 4 -прегненол-20-ОН-3, О 4 -прегненол-20-ОН-3.
В физиологических условиях гестагены уменьшают содержание аминного азота в плазме крови, увеличивают секрецию аминокислот, усиливают отделение желудочного сока, тормозят желчеотделение.
В яичнике продуцируются следующие андрогены: андростендион (предшественник тестостерона) в количестве 15 мг/сут, дегидроэпиандростерон и дегидроэпиандростерон-сульфат (также предшественники тестостерона) - в очень незначительных количествах. Малые дозы андрогенов стимулируют функцию гипофиза, большие - блокируют ее. Специфическое действие андрогенов может проявляться в виде вирильного эффекта (гипертрофия клитора, оволосение по мужскому типу, разрастание перстневидного хряща, появление acne vulgaris), антиэстрогенного эффекта (в малых дозах вызывают пролиферацию эндометрия и эпителия влагалища), гонадотропного эффекта (в малых дозах стимулируют секрецию гонадотропинов, способствуют росту, созреванию фолликула, овуляции, образованию желтого тела); антигонадотропного эффекта (высокая концентрация андрогенов в предовуляторном периоде подавляет овуляцию и вызывает в дальнейшем атрезию фолликула).
В гранулезных клетках фолликулов образуется также белковый гормон ингибин, тормозящий выделение ФСГ гипофизом, и белковые вещества местного действия - окситоцин и релаксин. Окситоцин в яичнике способствует регрессу желтого тела. В яичниках также образуются простагландины. Роль простагландинов в регуляции репродуктивной системы женщины заключается в участии в процессе овуляции (обеспечивают разрыв стенки фолликула за счет повышения сократительной активности гладкомышечных волокон оболочки фолликула и уменьшения образования коллагена), в транспорте яйцеклетки (влияют на сократительную активность маточных труб и воздействуют на миометрий, способствуя нидации бластоцисты), в регуляции менструального кровотечения (структура эндометрия к моменту его отторжения, сократительная активность миометрия, артериол, агрегация тромбоцитов тесно связаны с процессами синтеза и распада простагландинов).
В регрессе желтого тела, если не происходит оплодотворения, участвуют простагландины.
Все стероидные гормоны образуются из холестерина, в синтезе участвуют гонадотропные гормоны: ФСГ и ЛГ и ароматазы под влиянием которых из андрогенов образуются эстрогены.
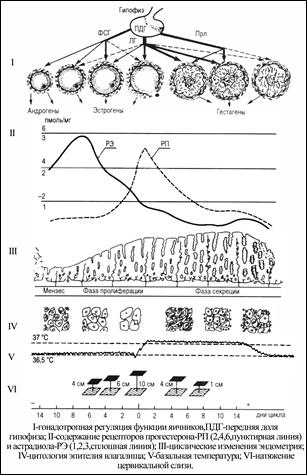
Все изложенные выше циклические изменения, происходящие в гипоталамусе, передней доле гипофиза и яичниках, в настоящее время принято обозначать как яичниковый цикл. В течение этого цикла осуществляются сложные взаимоотношения между гормонами передней доли гипофиза и периферическими половыми (яичниковыми) гормонами. Схематически эти взаимоотношения изображены на рис. 1, из которого видно, что наибольшие изменения в секреции гонадотропных и яичниковых гормонов происходят во время созревания фолликула, наступления овуляции а образования желтого тела. Так, ко времени наступления овуляции наблюдается наибольшая продукция гонадотропных гормонов (ФСГ и ЛГ). С созреванием фолликула, овуляцией и отчасти с образованием желтого тела связана продукция эстрогенов. К продукции гестагенов прямое отношение имеет образование и нарастание активности желтого тела.
Под влиянием указанных яичниковых стероидных гормонов изменяется базальная температура; при нормальном менструальном цикле отмечается ее отчетливая двухфазность. В течение первой фазы (до овуляции) температура несколько десятых долей градуса ниже 37°С. В течение второй фазы цикла (после овуляции) температура поднимается на несколько десятых градуса выше 37°С. Перед началом очередной менструации и в процессе ее базальная температура вновь падает ниже 37°С.
Система гипоталамус - гипофиз - яичники - универсальная, саморегулирующаяся суперсистема, существующая за счет реализации закона обратной связи.
Закон обратной связи является основным законом функционирования эндокринной системы. Различают его отрицательный и положительный механизмы. Практически всегда в течение менструального цикла работает отрицательный механизм, согласно которому небольшое количество гормонов на периферии (яичник) вызывает выброс высоких доз гонадотропных гормонов, а при повышении концентрации последних в периферической крови стимулы из гипоталамуса и гипофиза снижаются.
Положительный механизм закона обратной связи направлен на обеспечение овуляторного пика ЛГ, который вызывает разрыв зрелого фолликула. Пик этот обусловлен высокой концентрацией эстрадиола, продуцируемою доминантным фолликулом. Когда фолликул готов к разрыву (подобно тому, как повышается давление в паровом котле), открывается «клапан» в гипофизе и одномоментно выбрасывается в кровь большое количество ЛГ.
Закон обратной связи осуществляется по длинной петле (яичник - гипофиз), короткой (гипофиз - гипоталамус) и ультракороткой (гонадотропин-рилизинг-фактор - нейроциты гипоталамуса).
В регуляции менструальной функции большое значение имеет осуществление принципа так называемой обратной связи между гипоталамусом, передней долей гипофиза и яичниками. Принято рассматривать два типа обратной связи: отрицательную и положительную. При отрицательном типе обратной связи продукция центральных нейрогормонов (рилизинг-факторов) и гонадотропинов аденогипофиза подавляется гормонами яичников, вырабатываемыми в больших количествах. При положительном типе обратной связи выработка рилизинг-факторов в гипоталамусе и гонадотропинов в гипофизе стимулируется низким содержанием в крови яичниковых гормонов. Осуществление принципа отрицательной и положительной обратной связи лежит в основе саморегуляции функции системы гипоталамус - гипофиз - яичники.
Циклические процессы под влиянием половых гормонов происходят и в других органах-мишенях, к которым кроме матки относятся трубы, влагалище, наружные половые органы, молочные железы, волосяные фолликулы, кожа, кости, жировая ткань. Клетки этих органов и тканей содержат рецепторы к половым гормонам.
Эти рецепторы обнаружены во всех структурах репродуктивной системы, в частности в яичниках - в гранулезных клетках зреющего фолликула. Они определяют чувствительность яичников к гонадотропинам гипофиза.
В ткани молочной железы находятся рецепторы к эстрадиолу, прогестерону, пролактину, которые в конечном итоге регулируют секрецию молока.
Пятый уровень – ткани-мишени
Ткани-мишени - это точки приложения действия половых гормонов: половые органы: матка, трубы, шейка матки, влагалище, молочные железы, волосяные фолликулы, кожа, кости, жировая ткань. Цитоплазма этих клеток содержит строго специфические рецепторы к половым гормонам: эстрадиолу, прогестерону, тестостерону. Эти рецепторы есть в нервной системе.
Из всех органов мишеней наибольшие изменения происходят в матке.
В связи с процессом репродукции матка последовательно выполняет три основные функции: менструальную, необходимую для подготовки органа и особенно слизистой оболочки к беременности; функцию плодовместилища для обеспечения оптимальных условий развития плода и плодоизгоняющую функцию в процессе родов.
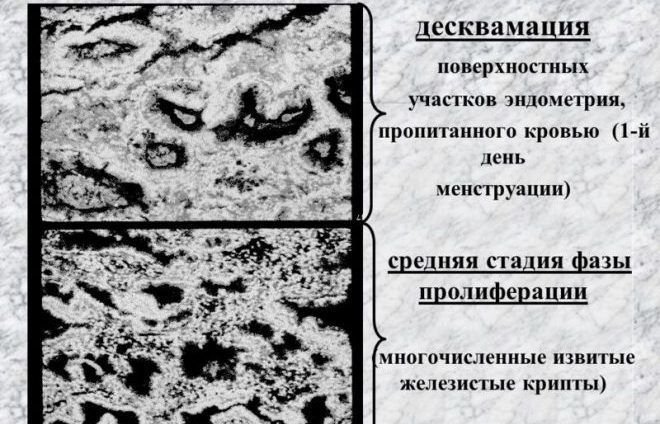
Изменения в строении и функции матки в целом, и особенно в строении и функции эндометрия, наступающие под воздействием яичниковых половых гормонов, носят название маточного цикла . В течение маточного цикла наблюдается последовательная смена четырех фаз циклических изменений в эндометрии:
1) пролиферации; 2) секреции; 3) десквамации (менструации); 4) регенерации. Первые две фазы рассматриваются как основные. Именно поэтому нормальный менструальный цикл принято называть двухфазным. Известной границей между указанными двумя основными фазами цикла является овуляция. Имеется четкая зависимость между изменениями, происходящими в яичнике до и после овуляции, с одной стороны, и последовательной сменой фаз в эндометрии - с другой (рис. 4).
Первая основная фаза пролиферации эндометрия начинается после завершения регенерации слизистой оболочки, отторгнувшейся во время предшествующей менструации. В регенерации участвует функциональный (поверхностный) слой эндометрия, который возникает из остатков желез и стромы базальной части слизистой оболочки. Начало указанной фазы непосредственно связано с возрастающим воздействием на слизистую оболочку матки эстрогенов, продуцируемых зреющим фолликулом. В начале фазы пролиферации железы эндометрия узкие и ровные (рис. 5, а). По мере нарастания пролиферации железы увеличиваются в размерах и начинают слегка извиваться. Максимально выраженная пролиферация эндометрия происходит к моменту полного созревания фолликула и овуляции (12-14 день 28-дневного цикла). Толщина слизистой оболочки матки к этому времени достигает 3-4 мм. На этом фаза пролиферации заканчивается.
![]()
Рис. 4. Взаимоотношения между изменениями в яичниках и слизистой оболочке матки в течение нормального менструального цикла.
1 - созревание фолликула в яичнике - фаза пролиферации в эндометрии; 2 - овуляция; 3 - образование и развитие желтого тела в яичнике - фаза секреции в эндометрии; 4 - обратное развитие желтого тела в яичнике, отторжение эндометрия - менструация; 5 - начало созревания нового фолликула в яичнике - фаза регенерации в эндометрии.
Вторая основная фаза секреции желез эндометрия начинается под влиянием быстро нарастающей активности гестагенов, вырабатываемых в возрастающем количестве желтым телом яичника. Железы эндометрия все больше извиваются и заполняются секретом (рис. 5, b). Строма слизистой оболочки матки отекает, ее пронизывают спирально извитые артериолы. В конце фазы секреции просветы желез эндометрия приобретают пилообразную форму с накоплением секрета, содержание гликогена и появление псевдодецидуальных клеток. Именно к этому времени слизистая оболочка матки оказывается полностью подготовленной к восприятию оплодотворенной яйцеклетки.
Если после овуляции не происходит оплодотворения яйцеклетки и соответственно не наступает беременность, желтое тело начинает претерпевать обратное развитие, что приводит к резкому снижению в крови содержания эстрогенов и прогестерона. Вследствие этого в эндометрии появляются очаги некроза и кровоизлияний. Затем функциональный слой слизистой оболочки матки отторгается и начинается очередная менструация, которая является третьей фазой менструального цикла - фазой десквамации , продолжающейся в среднем около 3-4 дней. Ко времени прекращения менструального кровотечения наступает четвертая (заключительная) фаза цикла - фаза регенерации , продолжающаяся 2-3 дня.
Описанные выше фазовые изменения в структуре и функции слизистой оболочки тела матки являются достоверными проявлениями маточного цикла.
Тяжело ли становиться девушкой? Нет. А вот следить за правильной работой женских органов и их функционированием – да. Женский организм — сложный механизм, который требует особого внимания. О том, что строение девушек и парней определенно имеют различия, знают все. А чем именно они различаются?
Менструальная функция — особенность женского организма
Понятное дело, что во время переходного возраста половые признаки обоих полов видоизменяются и выполняют разные функции. Гормональная система разная, физическая сила, фигура и даже мышление и функции. Но, давайте остановимся на нормальной выработке гормонов, которые и помогают девочкам стать девушками, и выполнять детородные функции и мальчикам перерасти в мужчин с соответствующими изменениями.
Гормоны
Присутствуют в теле человека с самого рождения. И только во время полового созревания они начинают больше влиять на изменения. Гормоны выделяются железами: гипофизом, яичниками (именно в переходном возрасте они участвуют более, чем остальные органы), надпочечники. Нервная система полностью изменяется. За регуляцией полового созревания следят и отвечают такие гормоны, как эстрогены и андрогены. Их производят яичники и надпочечники.
- Эстрогены вырабатываются яичниками. Благодаря им, рост грудной клетки, а именно молочных желез, увеличивается, кости таза, все женские половые органы начинают свой рост. При взаимодействии эстрогенов с другими гормонами происходит созревание яйцеклетки ежемесячно.
- Андрогены. Участвуют в изменениях волосяного покрова. Их функция следить за ростом волос в подмышечных впадинах, лобке, а также работой сальных желез. Из-за работы андрогенов у подростка появляются прыщи, угри, волосяной покров на голове быстрее становится жирным.
Андрогены ответственны за подростковые прыщи
Первая менструация (менархе)
Соединяясь в организме девушки, гормоны не только видоизменяют ее, они начинают выделять нужные элементы для правильной детородной функции – появление яйцеклеток. Гормональная система дает позывы гипофизу, который выделяет гипофизотропные гормоны. Происходит обратная связь, и появляются кровяные выделения – менструация. Сам механизм сложен и в нем участвует большое количество нервных клеток, гормонов, гипоталамус. С появлением первых месячных нельзя считать, что менструальный цикл и его регуляция в норме. В течение двух – трех лет происходит становление цикла, которое должно соответствовать определенным правилам. До истечения этого периода, цикл неустановившийся и не может служить темой для паники.
При правильном питании, нормальных физических нагрузках и жизненной позиции (не употреблять алкоголь, наркотики и табак) менструальный цикл будет стандартным, без лишних неудобств и физиологических особенностей и отклонений.
Как наладить цикл, если он нарушился
Как уже говорилось выше, в течение нескольких лет у девушек менструация не установлена. Нет определенной схемы и периодов начала и конца. Как наладить менструальный цикл? Рассмотрим уровни регуляции, которые тесно связаны между собой.
- Кора головного мозга является центром происходящего с половой системой. А именно, влияет на функции менструального цикла. Получая импульсы из внешней среды, передает их в гипоталамус.
- Гипоталамус — пусковой механизм. Как раз он запускает скопившиеся нервные клетки и помогает им формировать ядро, которое производит гормоны. Далее происходит их освобождение и синтез.
- Гипофиз. Железа сложная по своему строению, относится к эндокринной системе. Помогает синхронизировать все гормоны женского организма, а также заставляет регулировать сам процесс, происходящий в яичниках и в молочных железах. Различают две фазы: фолликулиновую и лютеиновую. Первая фаза стимулирует все процессы, связанные с работой яичника: развитие, созревание и дальнейшей функции фолликула – рождение желтого тела.
- Яичники. Органы, выполняющие основные функции менструального цикла, в которых созревает фолликул, происходит овуляция и производятся гормоны эстроген и прогестерон. Они необходимы для полноценной работы и выполнения обязанностей женского организма – деторождение. Фолликулы производятся в яичниках постоянно, без перерывов и остановок с момента менархе (или первой менструации) и до последней (период менопаузы или климакса). Не все фолликулы проходят процесс до конца, т.е. перевоплощаются в желтое тело. За один менструальный цикл может быть в одном яичнике несколько фолликулов и только один дойдет до фазы завершения.
- Одним из последних, но не менее важных является матка. В ней и происходит созревание яйцеклетки, которая по маточным трубам выходит из половых путей в виде кровяных выделений.
Кора головного мозга принимает и обрабатывает сигналы, связанные с менструальным циклом
Правильность течения месячных
Нейроэндокринная регуляция менструального цикла – что это? За течение менструального цикла и его правильность отвечает нейроэндокринная система. В ней находятся центральные отделы, эффекторные структуры и звенья, своего рода промежуточные. Правильность их работы можно определить по существующим параметрам менструального цикла.
- Разрыв между первым днем месячных и до начала следующих не должен быть менее 21 дня и не более 28 дней.
- Дни кровяных выделений не должны превышать более 7 дней, с системой нарастания на спад. Последние дни месячных обычно имеют мажущие выделения.
- В период менструации женщина не должна терять более 60 мл. Все, что выше установленных норм, является сбоем и нарушением менструального цикла.
Гормональная регуляция месячных устроена таким образом, что система строго следует запрограммированным функциям своих уровней. Нейроэндокринная регуляция менструального цикла может дать сбой, что приведет к последствиям. Надо заметить, что при удалении важных для деторождения органов можно начать употребление искусственных гормонов: прогестерона и эстрадиола. Замена в нейроэндокринной – не возможна.

Длительность месячных — 21-28 дней
Нейрогуморальная регуляция
Что такое нейрогуморальная регуляция? Нервная система плюс биологические вещества, такие, как кровь, играют огромную роль для слаженной работы организма. Такая совместимость реакций и процессов обусловлена нейрогуморальной регуляцией. Она помогает организму приспособиться к окружающей среде и благополучно бороться с ее неблагоприятными факторами.
Вместе с кровью разносятся необходимые в тот или иной момент гормоны. Что спасает женщину от преждевременного старения, для поддержания упругости кожи и попадания нужных элементов, гормонов в определенные участки головного мозга.
А, как уже было сказано, отвечают за функции, связанные с работой женских органов и менструального цикла.
Менструальный цикл и его нарушения.
Дисфункциональные маточные кровотечения.
Вопросы:
1. Менструальный цикл.
2. Нарушения менструального цикла.
3. ДМК - дисфункциональные маточные кровотечения.
Менструальный цикл.
Менструальный цикл – это ритмически повторяющийся биологический процесс, подготавливающий организм женщины к беременности.
Менструация – это ежемесячные, циклически появляющиеся маточные кровотечения. Первая менструация (менархе) чаще появляется в 12-13 лет (+/- 1,5-2 года). Менструация прекращается чаще в 45-50 лет.
Менструальный цикл условно определяют от первого дня предыдущей до первого дня следующей менструации.
Физиологический менструальный цикл характеризуется:
1. Двухфазностью.
2. Продолжительностью не менее 22 и не более 35 дней (у 60% женщин – 28-32 дня). Менструальный цикл продолжительностью менее 22 дней называется антепонирующий, более 35 дней – постпонирующий.
3. Постоянной цикличностью.
4. Продолжительностью менструации 2-7 дней.
5. Менструальной кровопотерей 50-150 мл.
6. Отсутствием болезненных проявлений и нарушений общего состояния организма.
Регуляция менструального цикла.
В регуляции менструального цикла участвует 5 звеньев:
Кора головного мозга.
Гипоталамус.
Гипофиз.
Яичники.
I. Экстрагипоталамические церебральные структуры воспринимают импульс из внешней среды и интерорецепторов и передают их с помощью нейротрансмиттеров (систему передатчиков нервных импульсов) в нейросекреторные ядра гипоталамуса.
К нейротрансмиттерам относятся: дофамин, норадреналин, серотонин, индол и новый класс морфиноподобных опиоидных нейропептидов – эндорфины, энкефалины, донорфины.
II. Гипоталамус играет роль пускового механизма. Ядра гипоталамуса вырабатывают гипофизарные гормоны (рилизинг-гормоны) – либерины.
Выделен, синтезирован и описан рилизинг-гормон лютеинизирующего гормона гипофиза (РГЛГ, люлиберин). РГЛГ и его синтетические аналоги обладают способностью стимулировать выделение как ЛГ, так и ФСГ гипофизом. Для гипоталамических гонадотропных либеринов принято единое название РГЛГ.
Рилизинг-гормоны через специальную сосудистую (портальную) кровеносную систему попадают в переднюю долю гипофиза.
Рис. Функциональная структура репродуктивной системы.
Нейротрансмиттеры (дофамин, норадреналин, серотонин; опиоидные пептиды;
β–эндорфины энкефалин); Ок–окситоцин; П–прогестерон; Э–эстрогены;
А–андрогены; Р–релаксин; И–ингибин.
III. Гипофиз – это третий уровень регуляции.
Гипофиз состоит из аденогипофиза (передняя доля) и нейрогипофиза (задняя доля).
Аденогипофиз секретирует тропные гормоны:
§ Гонадотропные гормоны:
¨ ЛГ – лютеинизирующий гормон
¨ ФСГ – фолликулостимулирующий гормон
¨ ПРЛ - пролактин
§ Тропные гормоны
¨ СТГ – соматотропин
¨ АКТГ – кортикотропин
¨ ТТГ – тиротропин.
Фолликулостимулирующий гормон стимулирует рост, развитие и созревание фолликула в яичнике. С помощью лютеинизирующего гормона фолликул начинает функционировать – синтезировать эстрогены, без ЛГ не происходит овуляции и образования желтого тела. Пролактин совместно с ЛГ стимулирует синтез прогестерона желтым телом, основная его биологическая роль – рост и развитие молочных желез и регуляция лактации. Пик ФСГ отмечается на седьмой день менструального цикла и овуляторный пик ЛГ – к четырнадцатому дню.
IV. Яичник выполняет две функции:
1) генеративную (созревание фолликулов и овуляция).
2) эндокринную (синтез стероидных гормонов – эстрогенов и прогестерона).
В обоих яичниках при рождении девочки содержится до 500 млн. примордиальных фолликулов. К началу подросткового периода вследствие атрезии их количество уменьшается вдвое. За весь репродуктивный период жизни женщины созревает только около 400 фолликулов.
Яичниковый цикл состоит из двух фаз:
1 фаза – фолликулиновая
2 фаза – лютеиновая
Фолликулиновая фаза начинается после окончания менструации и заканчивается овуляцией.
Лютеиновая фаза начинается после овуляции и заканчивается при появлении менструации.
С седьмого дня менструального цикла в яичнике одновременно начинают расти несколько фолликулов. С седьмого дня один из фолликулов опережает в развитии остальные, к моменту овуляции достигает в диаметре 20-28 мм., имеет более выраженную капиллярную сеть и носит название доминантного. Доминантный фолликул содержит яйцеклетку, полость его заполнена фолликулярной жидкостью. К моменту овуляции объем фолликулярной жидкости увеличивается в 100 раз, в ней резко возрастает содержание эстрадиола (Е 2), подъем уровня которого стимулирует выброс ЛГ гипофизом. Фолликул развивается в первую фазу менструального цикла, которая продолжается до 14-го дня, а затем происходит разрыв созревшего фолликула – овуляция.
Во время овуляции через образовавшееся отверстие выливается фолликулярная жидкость и выносит ооцит, окруженный клетками лучистой короны. Неоплодотворенная яйцеклетка через 12-24 часа погибает. После ее выброса в полость фолликула быстро врастают формирующиеся капилляры, гранулезные клетки подвергаются лютеинизации – образуется желтое тело, клетки которого синтезируют прогестерон. При отсутствии беременности желтое тело трансформируется в белесоватое тело. Стадия функционирования белесоватого тела равна 10-12 дням, а затем происходит обратное развитие, регрессия.
Гранулезные клетки фолликула продуцируют эстрогены:
– Эстрон (Е 1 )
– Эстрадиол (Е 2 )
– Эстриол (Е 3 )
Желтое тело продуцирует прогестерон:
Прогестерон подготавливает эндометрий и матку к имплантации оплодотворенной яйцеклетки и развитию беременности, а молочные железы – к лактации; подавляет возбудимость миометрия. Прогестерон обладает анаболическим действием и обуславливает повышение ректальной температуры во вторую фазу менструального цикла.
В яичнике синтезируются андрогены:
Андростендион (предшественник тестостерона) в количестве 15 мг/сут.
Дегидроэпиандростерон
Дегидроэпиандростерона сульфат
В гранулезных клетках фолликулов образуется белковый гормон ингибин, тормозящий выделение ФСГ гипофизом, и белковые вещества местного действия – окситоцин и релаксин. Окситоцин в яичнике способствует регрессу желтого тела. В яичнике также образуются простагландины, которые участвуют в овуляции.
V. Матка – это орган-мишень для гормонов яичника.
В маточном цикле выделяют 4 фазы:
1. Фаза десквамации
2.  Фаза регенерации
Фаза регенерации
3. Фаза пролиферации
4. Фаза секреции
Фаза пролиферации начинается регенерацией функционального слоя эндометрия и заканчивается к 14-му дню 28-дневного менструального цикла с полным развитием эндометрия. Она обусловлена влиянием ФСГ и эстрогенов яичника.
Фаза секреции продолжается с середины менструального цикла до начала очередной менструации. Если в данном менструальном цикле беременность не наступает, то желтое тело подвергается обратному развитию, это приводит к падению уровня эстрогенов и прогестерона. Возникают кровоизлияния в эндометрий; происходит его некроз и отторжение функционального слоя, т.е. наступает менструация (фаза десквамации ).
Циклические процессы под влиянием половых гормонов происходят и в других органах – мишенях, к которым относятся трубы, влагалище, наружные половые органы, молочные железы, волосяные фолликулы, кожа, кости, жировая ткань. Клетки этих органов и тканей содержат рецепторы к половым гормонам.
Нарушения менструального цикла:
Расстройства менструальной функции возникают при нарушениях ее регуляции на различных уровнях и могут быть обусловлены следующими причинами:
Заболеваниями и расстройствами функции нервной и эндокринной системы
1. патология периода полового созревания
2. психические и нервные заболевания
3. эмоциональные потрясения
Неполноценное питание
Профессиональные вредности
Инфекционные и соматические заболевания
Аменорея - это отсутсвие менструаций в течение 6 месяцев и более у женщин 16-45 лет.
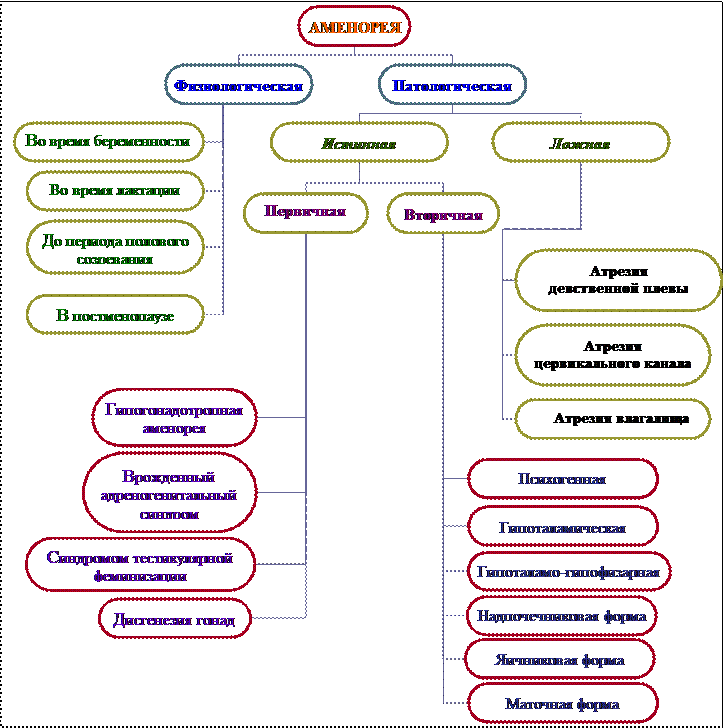
Физиологическая аменорея:
– во время беременности
– во время лактации
– до периода полового созревания
– в постменопаузе
Патологическая аменорея является симптомом многих генитальных и экстрагенитальных заболеваний.
– Истинная аменорея, при которой отсутствуют и менструация и циклические процессы в организме
– Ложная аменорея (криптоменорея) – отсутствие внешних проявлений, т.е. менструального кровотечения (при наличии циклических процессов в организме): это бывает при атрезии девственной плевы, цервикального канала, влагалища и других пороках развития женской половой системы.
Истинная аменорея (первичная и вторичная)
Первичная аменорея: - это отсутствие менструаций у девушки в возрасте 16 лет и старше (менструаций никогда не было).
æПервичная аменорея
1. гипогонадотропная аменорея.
Клиника:
У больных отмечаются евнухоидные признаки телосложения
Гипоплазия молочных желез с жировым замещением железистой ткани
Размеры матки и яичников соответствуют возрасту 2-7 лет
Лечение: гормонотерапия гонадотропными гормонами и циклическая терапия комбинированными оральными контрацептивами 3-4 месяца.
2. Первичная аменорея на фоне симптомов вирилизации – это врожденный адреногенитальный синдром (АГС) . При этом синдроме имеется генетически обусловленные нарушения синтеза андрогенов в коре надпочечников.
3. Первичная аменорея при нормальном фенотипе может быть обусловлена пороками развития матки, влагалища – синдромом тестикулярной феминизации.
Синдром тестикулярной феминизации – редкая патология (1 случай на 12000-15000 новорожденных). Входит в число моногенных мутаций – изменение одного гена приводит к врожденному отсутствию фермента 5α–редуктазы, превращающей тестостерон в более активный дегидротестостерон.
§ Кариотип у больных – 46 ху.
§ При рождении отмечается женский тип строения наружных половых органов
§ Влагалище короткое, слепое
§ Гонады у 1/3 больных расположены в брюшной полости, у 1/3 – в паховых каналах, а у остальных – в толще половых губ. Иногда наблюдается врожденная паховая грыжа, в которой содержится яичко.
§ Фенотип взрослых больных – женский.
§ Молочные железы развиты хорошо. Соски недоразвиты, слабовыражены околососковые поля. Половое и подмышечное оволосение не выявлено.
Лечение: хирургическое (удаление неполноценных тестикул) в возрасте 16-18 лет после завершения роста и развития вторичных половых признаков.
4. Дисгенезия гонад (генетически обусловленный порок развития яичников)
Из-за количественного и качественного дефекта половых хромосом не происходит нормальное развитие яичниковой ткани и на месте яичников формируются соединительнотканные тяжи, а это обуславливает резкую недостаточность половых гормонов.
Дисгенезия гонад имеет 3 клинические формы:
1) Синдром Шерешевского-Тернера
2) «Чистая» форма дисгенезии гонад
3) Смешанная форма дисгенезии гонад
Менструальный цикл - это комплекс сложных биологических процессов, происходящих в организме женщины, который характеризуется циклическими изменениями во всех звеньях репродуктивной системы и предназначен для обеспечения зачатия и развития беременности.
Менструация - циклическое непродолжительное маточное кровотечение, возникающее в результате отторжения функционального слоя эндометрия в конце двухфазного менструального цикла. Первый день менструации принимают за первый день менструального цикла.
Продолжительность менструального цикла составляет время между первыми днями двух последних менструаций и колеблется в норме от 21 до 36 дней, в среднем - 28 дней; длительность менструации - от 2 до 7 дней; объем кровопотери - 40-150 мл.
Физиология репродуктивной системы женщины
Нейрогуморальная регуляция репродуктивной системы организована по иерархическому принципу. В ней выделяют
пять уровней, каждый из которых регулируется вышележащими структурами по механизму обратной связи: кора головного мозга, гипоталамус, гипофиз, яичники, матка и другие ткани-мишени для половых гормонов.
Кора головного мозга
Высшим уровнем регуляции является кора головного мозга: специализированные нейроны получают информацию о состоянии внутренней и внешней среды, преобразуют ее в нейрогумо-ральные сигналы, которые через систему нейротрансмиттеров поступают в нейросенсорные клетки гипоталамуса. Функцию нейротрансмиттеров выполняют биогенные амины-катехола-мины - дофамин и норадреналин, индолы - серотонин, а также опиоидные нейропептиды - эндорфины и энкефалины.
Дофамин, норадреналин и серотонин осуществляют контроль над гипоталамическими нейронами, секретирующими гонадотропин-рилизинг-гормон (ГнРГ): дофамин поддерживает секрецию ГнРГ в аркуатных ядрах, а также тормозит выделение аденогипофизом пролактина; норадреналин регулирует передачу импульсов в пребиотические ядра гипоталамуса и стимулирует овуляторный выброс ГнРГ; серотонин контролирует циклическую секрецию лютеинизирующего гормона (ЛГ). Опиоидные пептиды подавляют секрецию ЛГ, угнетают стимулирующее действие дофамина, а их антагонист, налоксон, вызывает резкий подъем уровня ГнРГ .
Гипоталамус
Гипоталамус является одним из основных образований мозга, участвующих в регуляции вегетативных, висцеральных, трофических и нейроэндокринных функций. Ядра гипофизи-отропной зоны гипоталамуса (супраоптические, паравентри-кулярные, аркуатные и вентромедиальные) вырабатывают специфические нейросекреты, с диаметрально противоположным фармакологическим эффектом: рилизинг-гормоны, освобождающие тропные гормоны в передней доле гипофиза и стати-ны, ингибирующие их выделение.
В настоящее время известно 6 рилизинг-гормонов (РГ): гонадотропный РГ, тиреотропный РГ, адренокортикотропный РГ, соматотропный РГ, меланотропный РГ, пролактин-РГ и три статина: меланотропный ингибирующий гормон, соматот-
ропный ингибирующий гормон, пролактин-ингибирующий гормон.
ГнРГ высвобождается в портальный кровоток в пульсирующем режиме: 1 раз в 60-90 мин. Этот ритм называется цирхо-ральным. Частота выброса ГнРГ генетически запрограммирована. В течение менструального цикла он изменяется в небольших пределах: максимальную частоту регистрируют в преовулятор-ном периоде, минимальную - во II фазе цикла .
Гипофиз
Базофильные клетки аденогипофиза (гонадотропоциты) выделяют гормоны - гонадотропины, принимающие непо-средственное участие в регуляции менструального цикла; к ним относятся: фоллитропин, или фолликулостимулирующий гормон (ФСГ) и лютропин, или лютеинизирующий гормон (ЛГ); группа ацидофильных клеток передней доли гипофиза - лак-тотропоциты продуцируют пролактин (ПРЛ).
Секреция пролактина имеет циркадный ритм выделения.
Существуют два типа секреции гонадотропинов - тонический и циклический. Тоническое выделение гонадотропинов способствует развитию фолликулов и продукции ими эстрогенов; циклическое - обеспечивает смену фаз низкой и высокой секреции гормонов и, в частности, их предовуляторный пик .
Биологическое действие ФСГ: стимулирует рост и созревание фолликулов, пролиферацию клеток гранулезы; индуцирует образование рецепторов ЛГ на поверхности клеток гранулезы; повышает уровень ароматаз в зреющем фолликуле.
Биологическое действие ЛГ: стимулирует синтез андрогенов (предшественников эстрогенов) в тека-клетках; активирует действие простагландинов и протеолитических ферментов, которые приводят к истончению и разрыву фолликула; происходит лютеинизация клеток гранулезы (образование желтого тела); совместно с ПРЛ стимулирует синтез прогестерона в лютеини-зированных клетках гранулезы овулировавшего фолликула.
Биологическое действие ПРЛ: стимулирует рост молочных желез и регулирует лактацию; обладает жиромобилизующим и гипотензивным эффектом; в повышенных количествах ин-гибирует рост и созревание фолликула; участвует в регуляции эндокринной функции желтого тела.
Яичники
Генеративная функция яичников характеризуется цикли-ческим созреванием фолликула, овуляцией, выделением яйцеклетки, способной к зачатию, и обеспечением секреторных преобразований в эндометрии, необходимых для восприятия оплодотворенной яйцеклетки.
Основной морфофункциональной единицей яичников является фолликул. В соответствии с Международной гистологической классификацией (1994) выделяют 4 типа фолликулов: примордиальные, первичные, вторичные (антральные, полостные, пузырчатые), зрелые (преовуляторные, граафовы).
Примордиальные фолликулы образуются на пятом месяце внутриутробного развития плода (в результате мейоза в них содержится гаплоидный набор хромосом) и продолжают существовать всю жизнь женщины вплоть до наступления менопаузы и в течение нескольких лет после стойкого прекращения менструаций. К моменту рождения в обоих яичниках содержится около 300-500 тыс. примордиальных фолликулов, в дальнейшем их число резко снижается и к 40 годам составляет около 40-50 тыс. вследствие физиологической атрезии.
Примордиальный фолликул состоит из яйцеклетки, окруженной одним рядом фолликулярного эпителия; диаметр его не превышает 50 мкм.
Стадия первичного фолликула характеризуется усиленным размножением фолликулярного эпителия, клетки которого приобретают зернистое строение и образуют зернистый (гранулезный слой). Секрет,выделяющийся клетками этого слоя, скапливается в межклеточном пространстве. Величина яйцеклетки постепенно увеличивается до 55-90 мкм в диаметре.
В процессе формирования вторичного фолликула происходит растяжение жидкостью его стенок: овоцит в этом фолликуле уже не увеличивается (к данному моменту диаметр его составляет 100-180 мкм), однако диаметр самого фолликула возрастает и составляет 20-24 мм.
В зрелом фолликуле яйцеклетка, заключенная в яйценосный бугорок, покрыта прозрачной оболочкой, на которой зернистые клетки располагаются в радиальном направлении и образуют лучистый венец.
Овуляция
- разрыв зрелого фолликула с выходом яйце-клетки, окруженной лучистым венцом, в брюшную полость,
а в дальнейшем в ампулу маточной трубы. Нарушение целостности фолликула происходит в наиболее выпуклой и тонкой его части, именуемой стигмой.
У здоровой женщины в течение менструального цикла созревает один фолликул, причем за весь репродуктивный период овулирует около 400 яйцеклеток, остальные овоциты подвергаются атрезии. Жизнеспособность яйцеклетки сохраняется в течение 12-24 часов.
Лютеинизация представляет собой специфические преобразования фолликула в постовуляторном периоде. В результате лютеинизации (окрашивания в желтый цвет вследствие накопления липохромного пигмента - лютеина), размножения и разрастания клеток зернистой мембраны овулировавшего фолликула формируется образование, именуемое желтым телом. В тех случаях, когда оплодотворения не происходит, желтое тело су-ществует 12-14 дней и затем претерпевает обратное развитие.
Таким образом, яичниковый цикл состоит из двух фаз - фолликулиновой и лютеиновой. Фолликулиновая фаза начинается после менструации и заканчивается овуляцией; лютеиновая фаза занимает промежуток между овуляцией и началом менструации .
Гормональная функция яичников
Клетки гранулезной мембраны, внутренней оболочки фолликула и желтого тела в период своего существования выполняют функцию железы внутренней секреции и синтезируют три основных типа стероидных гормонов - эстрогены, гестагены, андрогены.
Эстрогены секретируются клетками зернистой мембраны, внутренней оболочки и, в меньшей степени, интерстициальны-ми клетками. В незначительном количестве эстрогены образуются в желтом теле, корковом слое надпочечников, у беременных - в плаценте. Основными эстрогенами яичника являются эстрадиол, эстрон и эстриол (преимущественно синтезируются первые два гормона). Активность 0,1 мг эстрона принята за 1 ME эстрогенной активности. По тесту Аллена и Дойзи (наименьшее количество препарата, вызывающее течку у кастрированных мышей) наибольшей активностью обладает эстрадиол, далее эстрон и эстриол (соотношение 1:7: 100).
Метаболизм эстрогенов. Эстрогены циркулируют в крови в свободном и связанном с белком (биологически неактивном) виде. Из крови эстрогены поступают в печень, где инактивируются путем образования парных соединений с серной и глюкуроновой кислотами, которые поступают в почки и выводятся с мочой.
Воздействие эстрогенов на организм реализуется следующим образом:
Вегетативное воздействие (строго специфично) - эстрогены оказывают специфическое действие на женские половые органы: стимулируют развитие вторичных половых признаков, вызывают гиперплазию и гипертрофию эндометрия и миометрия, улучшают кровоснабжение матки, способствуют развитию выводящей системы молочных желез;
- генеративное воздействие (менее специфично) - эстрогены стимулируют трофические процессы в период созревания фолликула, способствуют формированию и росту гранулезы, образованию яйцеклетки и развитию желтого тела - подготавливают яичник к воздействию гонадотропных гормонов;
- общее воздействие (неспецифично) - эстрогены в физиологическом количестве стимулируют ретикулоэн-дотелиальную систему (усиливают выработку антител и активность фагоцитов, повышая устойчивость организма к инфекциям), задерживают в мягких тканях азот, натрий, жидкость, в костях- кальций, фосфор. Вызывают увеличение концентрации гликогена, глюкозы, фосфора, креатинина, железа и меди в крови и мышцах; снижают содержание холестерина, фосфолипидов и общего жира в печени и крови, ускоряют синтез высших жирных кислот .
Гестагены секретируются лютеиновыми клетками желтого тела, лютеинизирующими клетками гранулезы и оболочек фолликула, а также корковым веществом надпочечников и плацентой. Основной гестаген яичников - прогестерон. Помимо прогестерона яичники синтезируют 17а-оксипрогестерон, D4-прегненол-20а-ОН-3, D4-прегненол-20в-ОН-3.
Эффекты гестагенов:
Вегетативное воздействие - гестагены оказывают влияние на половые органы после предварительной эстрогенной стимуляции: подавляют пролиферацию эндометрия, вызванную эстрогенами, осуществляют секреторные преобразования в эндометрии; при оплодотворении яйцеклетки гестагены подавляют овуляцию, препятствуют сокращению матки («протектор» беременности), способствуют развитию альвеол в молочных железах;
- генеративное воздействие - гестагены в малых дозах стимулируют секрецию ФСГ, в больших - блокируют как ФСГ, так и ЛГ; вызывают возбуждение терморегули-рующего центра, локализованного в гипоталамусе, что проявляется повышением базальной температуры;
- общее воздействие - гестагены в физиологических условиях уменьшают содержание аминного азота в плазме крови, увеличивают экскрецию аминокислот, усиливают отделение желудочного сока, тормозят отделение желчи.
Андрогени секретируются клетками внутренней оболочки фолликула, интерстициальными клетками (в незначительном количестве) и клеками сетчатой зоны коркового вещества надпочечников (основной источник). Основные андрогены яичников - андростендион и дегидроэпиандростерон, в малых дозах синтезируются тестостерон и эпитестостерон.
Специфическое действие андрогенов на репродуктивную систему зависит от уровня их секреции (малые дозы стимулируют функцию гипофиза, большие - ее блокируют) и может проявляться в виде следующих эффектов:
Вирильный эффект - большие дозы андрогенов вызывают гипертрофию клитора, оволосение по мужскому типу, разрастание перстневидного хряща, появление акне;
- гонадотропный эффект - малые дозы андрогенов стимулируют секрецию гонадотропных гормонов, способствуют росту и созреванию фолликула, овуляции, люте-инизации;
- антигонадотропный эффект - высокий уровень кон-центрации андрогенов в предовуляторном периоде подавляет овуляцию и в дальнейшем вызывает атрезию фолликула;
- эстрогенный эффект - в малых дозах андрогены вызывают пролиферацию эндометрия и эпителия влагалища;
- антиэстрогенный эффект - большие дозы андрогенов блокируют процессы пролиферации в эндометрии и приводят к исчезновению ацидофильных клеток во влагалищном мазке.
- общее воздействие - андрогены обладают выраженной анаболической активностью, усиливают синтез белка тканями; задерживают в организме азот, натрий и хлор, снижают выведение мочевины. Ускоряют рост костей и окостенение эпифизарных хрящей, увеличивают количество эритроцитов и гемоглобина.
Другие гормоны яичников: ингибин, синтезируемый зер-нистыми клетками, оказывает тормозящее воздействие на синтез ФСГ; окситоцин (обнаружен в фолликулярной жидкости, желтом теле) - в яичниках обладает лютеолитическим воздействием, способствует регрессу желтого тела; релаксин, образуется в клетках гранулезы и желтом теле, способствует овуляции, расслабляет миометрий.
Матка
Под влиянием гормонов яичников в миометрий и эндометрии наблюдаются циклические изменения, соответствующие фолликулиновой и лютеиновой фазам в яичниках. Для фолли-кулиновой фазы характерна гипертрофия клеток мышечного слоя матки, для лютеиновой - их гиперплазия. Функциональные изменения в эндометрии отражаются последовательной сменой стадий регенерации, пролиферации, секреции, десква-мации (менструации).
Фаза регенерации (3-4 день менструального цикла) короткая, характеризуется регенерацией эндометрия из клеток базального сдоя.
Эпителизация раневой поверхности происходит из краевых отделов желез базального слоя, а также из неотторг-нувшихся глубоких отделов функционального слоя.
Фаза пролиферации (соответствует фолликулиновой фазе) характеризуется преобразованиями, возникающими под влиянием эстрогенов.
Ранняя стадия пролиферации (до 7-8 дня менструального цикла): поверхность слизистой оболочки выстлана уплощенным цилиндрическим эпителием, железы имеют вид прямых или слегка извитых коротких трубок с узким просветом, эпителий желез однорядный, низкий, цилиндрический.
Средняя стадия пролиферации (до 10-12 дня менструального цикла): поверхность слизистой оболочки выстлана высоким призматическим эпителием, железы удлиняются, становятся более извитыми, строма отечна, разрыхлена.
Поздняя стадия пролиферации (до овуляции): железы становятся резко извитыми, иногда шпорообразными, просвет их расширяется, эпителий, выстилающий железы, многорядный, строма сочная, спиральные артерии достигают поверхности эндометрия, умеренно извиты.
Фаза секреции (соответствует лютеиновой фазе) отражает изменения, обусловленные воздействием прогестерона.
Ранняя стадия секреции (до 18 дня менструального цикла) характеризуется дальнейшим развитием желез и расширением их просвета, наиболее характерный признак этой стадии - появление в эпителии субнуклеарных вакуолей, содержащих гликоген.
Средняя стадия секреции (19-23 день менструального цикла) - отражает преобразования, характерные для периода расцвета желтого тела, т.е. периода максимальной гестагенной насыщенности. Функциональный слой становится более высоким, отчетливо разделяется на глубокий и поверхностный слои: глубокий - спонгиозный, губчатый; поверхностный - компактный. Железы расширяются, стенки их становятся складчатыми; в просвете желез появляется секрет, содержащий гликоген и кислые мукополисахариды. Спиральные артерии резко извиты, образуют «клубки» (наиболее достоверный признак, определяющий лютеинизирующий эффект). Структура и функциональное состояние эндометрия на 20-22 день 28-дневного менструального цикла представляют оптимальные условия для имплантации бластоцисты.
Поздняя стадия секреции (24-27 день менструального цикла): наблюдаются процессы, связанные с регрессом желтого тела и, следовательно, снижением концентрации продуцируемых им гормонов - нарушается трофика эндометрия, формируются дегенеративные его изменения.
Морфологически эндометрий регрессирует, появляются признаки его ишемии. При этом уменьшается сочность ткани, что приводит к сморщиванию стромы функционального слоя. Складчатость стенок желез уси-ливается. На 26-27 день менструального цикла в поверхностных зонах компактного слоя наблюдаются лакунарные расширения капилляров и очаговые кровоизлияния в строму; вследствие расплавления волокнистых структур появляются участки разъединения клеток стромы и эпителия желез. Подобное состояние эндометрия именуется «анатомической менструацией» и непосредственно предшествует клинической менструации.
Фаза кровотечения, десквамация (28-29 день менструального цикла). В механизме менструального кровотечения ведущее значение отводится нарушениям кровообращения, обусловленным длительным спазмом артерий (стаз, образование тромбов, ломкость и проницаемость сосудистой стенки, кровоизлияния в строму, лейкоцитарная инфильтрация). Итогом этих преобразований являются некробиоз ткани и ее расплавление. Вследствие расширения сосудов, наступающего после длительного спазма, в ткань эндометрия поступает большое количество крови, что приводит к разрыву сосудов и отторжению - деск-вамации - некротизированных отделов функционального слоя эндометрия, т.е. к менструальному кровотечению.
Ткани-мишени - точки приложения действия половых гормонов. К ним относятся: мозговая ткань, половые органы, молочные железы, волосяные фолликулы и кожа, кости, жировая ткань. Клетки этих органов и тканей содержат рецепторы к половым гормонам. Медиатором этого уровня регуляции репродуктивной системы является цАМФ, которая регулирует метаболизм в клетках тканей-мишеней в соответствии с потребностями организма в ответ на воздействие гормонов. К межклеточным регуляторам также относятся простагландины, которые образуются из ненасыщенных жирных кислот во всех тканях организма. Действие простагландинов реализуется через цАМФ.
Мозг- орган-мишень для половых гормонов. Половые гормоны через факторы роста могут влиять как на нейроны, так и на клетки глии. Половые гормоны влияют на формирование сигналов в тех областях ЦНС, которые участвуют в регуляции репродуктивного поведения (вентромедиальное, гипоталами-ческое и миндалевидное ядра), а также в областях, которые регулируют синтез и выделение гормонов гипофизом (в аркуат-ном гипоталамическом ядре и в преоптической области).
В гипоталамусе основной мишенью для половых гормонов являются нейроны, формирующие аркуатное ядро, в котором синтезируется ГнРГ, выделяющийся в импульсном режиме. Опиоиды могут оказывать возбуждающее и тормозящее влияние на ГнРГ-синтезирующие нейроны гипоталамуса. Эстрогены стимулируют синтез рецепторов к эндогенным опиоидам. в-эндорфин (в-ЭФ) - наиболее активный эндогенный опио-идный пептид, влияющий на поведение, вызывает аналгезию, участвует в терморегуляции и обладает нейроэндокринными свойствами. В постменопаузе и после овариоэктомии происходит снижение уровня р-ЭФ, что способствует возникновению приливов и повышенной потливости, а также изменению настроения, поведения, моницептивным нарушениям. Эстрогены возбуждают ЦНС через повышение чувствительности рецепторов к нейротрансммитерам в эстрогенчувствительных нейронах, приводящее к подъему настроения, повышенной активности и антидепрессивным эффектам. Низкие же уровни эстрогенов в менопаузе обусловливают развитие депрессии.
Андрогены также играют роль в сексуальном поведении женщины, эмоциональных реакциях и в когнитивной функ-ции. Дефицит андрогенов в менопаузе ведет к уменьшению лобкового оволосения, мышечной силы и снижению либидо.
Маточные трубы
Функциональное состояние маточных труб варьирует в зависимости от фазы менструального цикла. Так, в лютеиновой фазе цикла активируется реснитчатый аппарат мерцательного эпителия, возрастает высота его клеток, над апикальной частью которых скапливается секрет. Изменяется также тонус мышечного слоя труб: к моменту овуляции регистрируются урежение и усиление их сокращений, имеющих как маятниковый, так и вращательно-поступательный характер. Мышечная активность неравнозначна в различных отделах органа: перистальтические волны более характерны для дистальных отделов. Активация реснитчатого аппарата мерцательного эпителия, лабильность мышечного тонуса маточных труб в лютеиновой фазе, асинхронизм и разнохарактерность сократительной активности в различных отделах органа в совокупности детерминированы для обеспечения оптимальных условий транспорта гамет.
Кроме этого, в различные фазы менструального цикла изменяется характер микроциркуляции в сосудах маточных труб. В периоде овуляции вены, кольцеобразно охватывающие воронку и проникающие в глубь ее бахромок, переполняются кровью, вследствие чего усиливается тонус фимбрий и воронка, приближаясь к яичнику, охватывает его, что параллельно с другими механизмами обеспечивает поступление в трубу овулировавшей яйцеклетки. При прекращении застоя крови в кольцевых венах воронки последняя отодвигается от поверхности яичника.
Влагалище
В течение менструального цикла структура эпителия влагалища претерпевает пролиферативную и регрессивную фазы. Пролиферативная фаза соответствует фолликулиновой стадии яичников и характеризуется разрастанием, укрупнением и дифференциацией эпителиальных клеток. В период, соответствующий ранней фолликулиновой фазе, разрастание эпителия происходит, главным образом, за счет клеток базального слоя, к середине фазы увеличивается содержание промежуточных клеток. В предовуляторном периоде, когда эпителий влагалища достигает максимальной толщины - 150-300 мкм - наблюдается активация созревания клеток поверхностного слоя.
Регрессивная фаза соответствует лютеиновой стадии. В этой фазе разрастание эпителия прекращается, толщина его уменьшается, часть клеток подвергается обратному развитию. Заканчивается фаза десквамацией клеток большими и компактными группами.
Молочные железы в течение менструального цикла увеличиваются, начиная с момента овуляции и достигая максимума к первому дню менструации. Перед менструацией происходит усиление кровотока, увеличение содержания жидкости в соединительной ткани, развитие междолькового отека, расширение междольковых протоков, что и приводит к увеличению молочной железы.
Нейрогуморальная регуляция менструального цикла
Регуляция нормального менструального цикла осуществляется на уровне специализированных нейронов головного мозга, которые получают информацию о состоянии внутренней и внешней среды, преобразуют ее в нейрогормональные сигналы. Последние через систему нейротрансмиттеров поступают в нейросекреторные клетки гипоталамуса и стимулируют секрецию ГнРГ. ГнРГ через локальную кровеносную сеть гипоталамо-гипофизарной воротной системы проникает непос-редственно в аденогипофиз, где обеспечивает цирхоральное выделение и выброс гликопротеиновых гонадотропинов: ФСГ и ЛГ. Они поступают в яичники по кровеносной системе: ФСГ стимулирует рост и созревание фолликула, ЛГ - стероидогенез. Под влиянием ФСГ и ЛГ яичники продуцируют эстрогены и прогестерон при участии ПРЛ, которые, в свою очередь, обус-ловливают циклические преобразования в органах-мишенях: матке, маточных трубах, влагалище, а также в коже, волосяных фолликулах, костях, жировой ткани, головном мозге.
Функциональное состояние репродуктивной системы регулируется определенными связующими звеньями между составляющими ее подсистемами:
а) длинной петлей между яичниками и ядрами гипоталамуса;
б) длинной петлей между гормонами яичников и гипофизом;
в) ультракороткой петлей между гонадотропин-рилизинг-гормоном и нейроцитами гипоталамуса.
Взаимоотношения между этими подсистемами основаны на принципе обратной связи, которая имеет как отрицательный (взаимодействие типа «плюс-минус»), так и положительный (взаимодействие типа «плюс-плюс») характер. Гармоничность процессов, происходящих в репродуктивной системе, определяется: полноценностью гонадотропной стимуляции; нормальным функционированием яичников, особенно правильным протеканием процессов в граафовом пузырьке и формирующемся затем на его месте желтом теле; правильным взаимодействием периферического и центрального звеньев - обратной афферентацией.
Роль простагландинов в регуляции репродуктивной системы женщины
Простагландини представляют особый класс биологически активных веществ (ненасыщенные гидроксилированные жирные кислоты), которые обнаруживаются практически во всех тканях организма. Простагландини синтезируются внутри клетки и освобождаются в тех же клетках, на которые они действуют. Поэтому простагландини называют клеточными гормонами. В организме человека отсутствует запас простагландинов, так как они при поступлении в кровоток инактивируются за короткий период. Эстрогены и окситоцин усиливают синтез про-стагландинов, прогестерон и пролактин оказывают тормозящее воздействие. Мощным антипростагландиновым действием обладают нестероидные противовоспаданельные препараты.
Роль простагландинов в регуляции репродуктивной системы женщины:
1. Участие в процессе овуляции. Под воздействием эстрогенов содержание простагландинов в клетках гранулезы достигает максимума к моменту овуляции и обеспечивает разрыв стенки зрелого фолликула (простагландины повышают сократительную активность гладкомышечных элементов оболочки фолликула и уменьшают образование коллагена). Простагландинам также приписывается способность к лютеолизу - регрессу желтого тела.
2. Транспорт яйцеклетки. Простагландины оказывают влияние на сократительную активность маточных труб: в фолликулиновой фазе вызывают сокращение истми-ческого отдела труб, в лютеиновой - его расслабление, усиление перистальтики ампулы, что способствует проникновению яйцеклетки в полость матки. Кроме этого, простагландины воздействуют на миометрий: от трубных углов по направлению ко дну матки стимулирующий эффект простагландинов сменяется тормозящим и, таким образом, способствует нидации бластоцисты.
3. Регуляция менструального кровотечения. Интенсивность менструаций определяется не только структурой эндометрия к моменту его отторжения, но и сократительной активностью миометрия, артериол, агрегацией тромбоцитов.
Указанные процессы тесным образом связаны со степенью синтеза и деградации простагландинов.
