Yersinia pestis (чумная палочка). Бактерия "чумная палочка": описание, особенности и лечение инфекции Лабораторная диагностика чумы
Более половины населения Европы в Средние века (XIV век) выкосила чума, известная как черная смерть. Ужас этих эпидемий остался в памяти людей по прошествии нескольких веков и даже запечатлен в полотнах художников. Далее чума неоднократно посещала Европу и уносила человеческие жизни, пусть и не в таких количествах.
В настоящее время заболевание чума остается . Около 2 тыс. человек заражается ежегодно. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии. По мнению специалистов для появления черной смерти сегодня нет причин и условий.
Возбудитель чумы был открыт в 1894 году. Изучая эпидемии заболевания, русские ученые разработали принципы развития заболевания, его диагностику и лечение, была создана противочумная вакцина.
Симптомы чумы зависят от формы заболевания. При поражении легких больные становятся высокозаразными, так как инфекция распространяется в окружающую среду воздушно-капельным путем. При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Профилактика чумы включает в себя целый ряд мероприятий, ограничивающих распространение инфекции.
Чума является острым инфекционным зоонозным трансмиссивным заболеванием, которое в странах СНГ вместе с такими заболеваниями, как холера, туляремия и натуральная оспа считается (ООИ).
Рис. 1. Картина «Триумф смерти». Питер Брейгель.
Возбудитель чумы
В 1878 г. Г. Н. Минх и в 1894 г. А. Йерсен и Ш. Китазато, независимо друг от друга открыли возбудитель чумы. Впоследствии русские ученые изучили механизм развития заболевания, принципы диагностики и лечения, создали противочумную вакцину.
- Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу, которая имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям по всему организму.
- Возбудители чумы выделяют экзотоксины и эндотоксины. Экзо- и эндотоксины содержаться в телах и капсулах бактерий.
- Ферменты агрессии бактерий (гиалуронидаза, коагулаза, фибринолизин, гемолизин) облегчают их проникновение в организм. Палочка способна проникать даже через неповрежденные кожные покровы.
- В грунте чумная палочка не теряет свою жизнеспособность до нескольких месяцев. В трупах животных и грызунов выживает до одного месяца.
- Бактерии устойчивы к низким температурам и замораживанию.
- Возбудители чумы чувствительны к высоким температурам, кислой реакции среды и солнечным лучам, которые убивают их только за 2 — 3 часа.
- До 30 дней возбудители сохраняются в гное, до 3 месяцев — в молоке, до 50 дней — в воде.
- Дезинфицирующие вещества уничтожают чумную палочку за несколько минут.
- Возбудители чумы вызывают заболевание у 250 видов животных. Среди них составляют большинство грызуны. Подвержены заболеванию верблюды, лисицы, кошки и другие животные.

Рис. 2. На фото чумная палочка — бактерия, вызывающая чуму — Yersinia pestis.
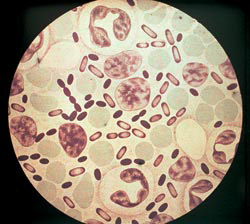
Рис. 3. На фото возбудители чумы. Интенсивность окраски анилиновыми красителями наибольшая на полюсах бактерий.
Php?post=4145&action=edit#
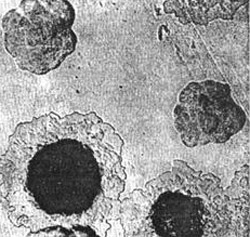
Рис. 4. На фото возбудители чумы — рост на плотной среде колонии. Вначале колонии похожи на битое стекло. Далее их центральная часть уплотняется, а периферия напоминает кружева.
Эпидемиология
Резервуар инфекции
Легко восприимчивы к чумной палочке грызуны (тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши) и животные (верблюды, кошки, лисицы, зайцы, ежи и др). Из лабораторных животных подвержены инфекции белые мыши, морские свинки, кролики и обезьяны.
Собаки никогда не болеют чумой, но передают возбудитель через укусы кровососущих насекомых — блох. Погибшее от заболевания животное перестает быть источником инфекции. Если грызуны, инфицированные чумными палочками, впали в спячку, то заболевание у них приобретает латентное течение, а после спячки они вновь становятся распространителями возбудителей. Всего насчитывается до 250 видов животных, которые болеют, а значит являются источником и резервуаром инфекции.

Рис. 5. Грызуны — резервуар и источник возбудителя чумы.
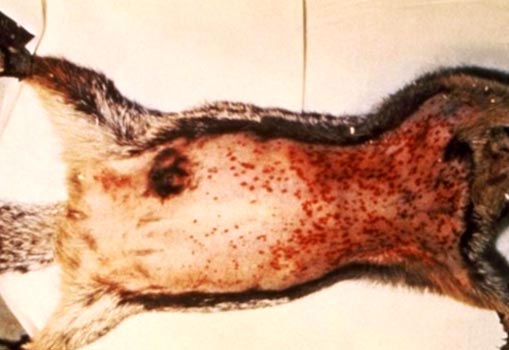
Рис. 6. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.

Рис. 7. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии.

Рис. 8. На фото черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др.
Пути заражения
- Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
- Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь).
- Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем.

Рис. 9. На фото блоха на коже человека.

Рис. 10. На фото момент укуса блохи.

Рис. 11. Момент укуса блохи.
Переносчики возбудителя
- Переносчиками возбудителей являются блохи (в природе существует более 100 видов этих членистоногих насекомых),
- Переносчиками возбудителей являются некоторые виды клещей.
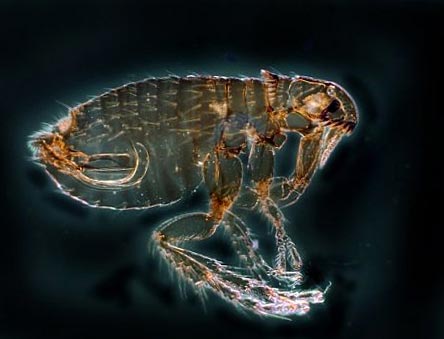
Рис. 12. На фото блоха – основной переносчик чумы. В природе существует более 100 видов этих насекомых.

Рис. 13. На фото сусликовая блоха – основной переносчик чумы.
Как происходит заражение
Заражение происходит через укус насекомого и втирание его фекалий и содержимого кишечника при срыгивании в процессе питания. При размножении бактерий в кишечной трубке блохи под воздействием коагулазы (фермента, выделяемого возбудителями) образуется «пробка», которая препятствует поступлению крови человека в ее организм. В результате чего блоха срыгивает сгусток на кожные покровы укушенного. Инфицированные блохи остаются высокозаразными в течение от 7 недель и до 1 года.

Рис. 14. На фото вид укуса блохи – пуликозное раздражение.
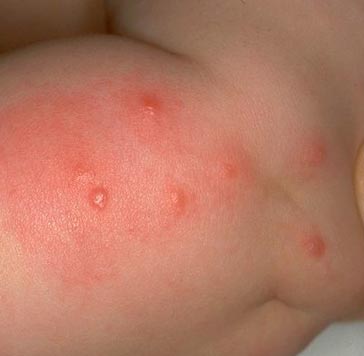
Рис. 15. На фото характерная серия укусов блохи.

Рис. 16. Вид голени при укусах блох.

Рис. 17. Вид бедра при укусах блох.
Человек, как источник инфекции
- При поражении легких больные становятся высокозаразными. Инфекция распространяется в окружающую среду воздушно-капельным путем.
- При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Механизмы развития чумы
Способность чумной палочки образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно с ней бороться, в результате чего возбудитель быстро размножается в органах и тканях человека и животного.
- Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны). На месте укуса насекомого развивается воспаление.
- Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию.
- В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
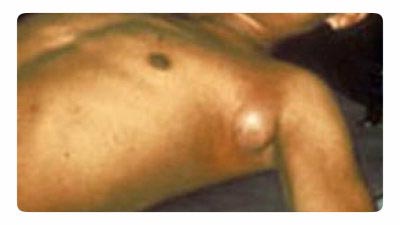
Рис. 18. На фото бубонная чума. Типичное увеличение лимфатического узла в подмышечной зоне.
Симптомы чумы
Болезнь проявляется после проникновения возбудителя в организм на 3 – 6 сутки (редко, но отмечены случаи проявления заболевания на 9 сутки). При попадании инфекции в кровь инкубационный период составляет несколько часов.
Клиническая картина начального периода
- Острое начало, большие цифры температуры и ознобы.
- Миалгии (мышечные боли).
- Мучительная жажда.
- Сильное проявление слабости.
- Быстрое развитие психомоторного возбуждения («очумелыми» называют таких больных). На лице появляется маска ужаса («маска чумы»). Реже отмечается заторможенность и апатия.
- Лицо становится гиперемированным и одутловатым.
- Язык густо обложен белым налетом («меловой язык»).
- На коже появляются множественные геморрагии.
- Значительно учащается сердечный ритм. Появляется аритмия. Падает артериальное давление.
- Дыхание становится поверхностным и учащенным (тахипноэ).
- Количество выделяемой мочи резко снижается. Развивается анурия (полное отсутствие выделения мочи).
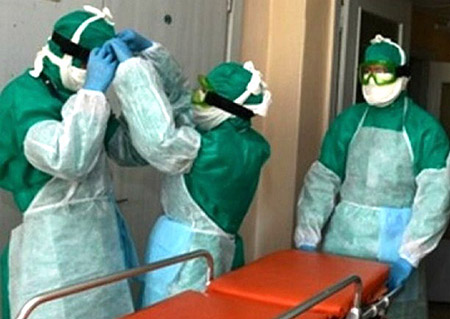
Рис. 19. На фото помощь больному чумой оказывается медиками, одетыми в противочумные костюмы.
Формы заболевания чумой
Локальные формы заболевания
Кожная форма
На месте укуса блохи или контакта с инфицированным животным на кожных покровах появляется папула, которая быстро изъязвляется. Далее появляется черный струп и рубец. Чаще всего кожные проявления являются первыми признаками более грозных проявлений чумы.
Бубонная форма
Самая частая форма проявления заболевания. Увеличение лимфоузлов проявляется вблизи места укуса насекомого (паховые, подмышечные, шейные). Чаще воспаляется один лимфоузел, реже – несколько. При воспалении сразу нескольких лимфоузлов образуется болезненный бубон. Вначале лимфоузел твердой консистенции, болезненный при пальпации. Постепенно он размягчается, приобретая тестообразную консистенцию. Далее лимфоузел либо рассасывается, либо изъязвляется и склерозируется. Из пораженного лимфатического узла инфекция может попасть в кровяное русло, с последующим развитием бактериального сепсиса. Острая фаза бубонной формы чумы длится около недели.

Рис. 20. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.
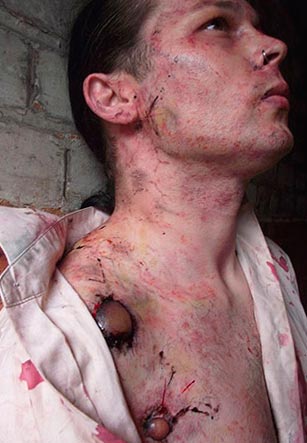
Рис. 21. На фото бубонная форма чумы — поражение шейных лимфоузлов. Множественные кровоизлияния в кожных покровах.

Рис. 22. На фото бубонная форма чумы.
Распространенные (генерализованные) формы
При попадании возбудителя в кровяное русло развиваются распространенные (генерализованные) формы чумы.
Первично-септическая форма
Если инфекция, минуя лимфоузлы, сразу попадает в кровь, то развивается первично-септическая форма заболевания. Молниеносно развивается интоксикация. При массивном размножении возбудителей в организме больного вырабатывается огромное число медиаторов воспаления. Это приводит к развитию синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Вторично-септическая форма заболевания
При распространении инфекции за пределы пораженных лимфоузлов и попадании возбудителей заболевания в кровяное русло развивается инфекционный сепсис, что проявляется резким ухудшением состояния больного, усилением симптомов интоксикации и развитием ДВС-синдрома. Развившийся инфекционно-токсический шок становится причиной гибели больного.

Рис. 23. На фото септическая форма чумы — последствия ДВС-синдрома.
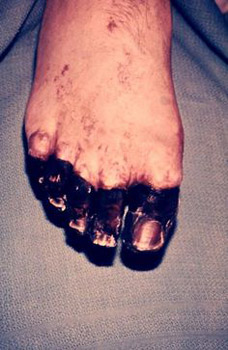
Рис. 24. На фото септическая форма чумы — последствия ДВС-синдрома.
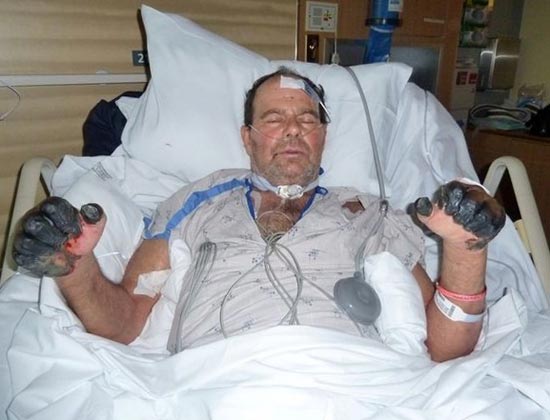
Рис. 25. 59-летний Пол Гэйлорд (житель города Портленд, штат Орегон, США). Бактерии чумы попали в его организм от бродячей кошки. В результате развившейся вторично-септической формы заболевания ему были ампутированы пальцы на руках и ногах.
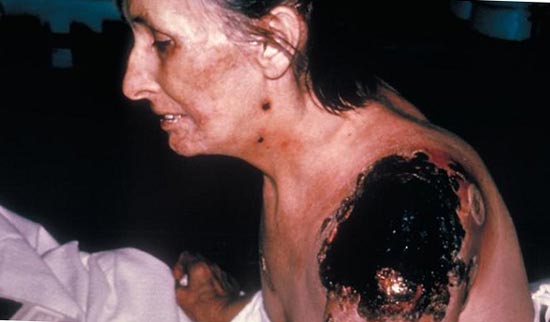
Рис. 26. Последствия ДВС-синдрома.
Внешнедиссеминированные формы заболевания
Первично-легочная форма
Легочная форма чумы является самой тяжелой и опасной формой заболевания. Инфекция проникает в альвеолы воздушно-капельным путем. Поражение легочной ткани сопровождается кашлем и одышкой. Повышение температуры тела протекает с сильными ознобами. Мокрота вначале заболевания густая и прозрачная (стекловидная), потом становится жидкой и пенистой, с примесью крови. Скудные данные физикальных исследований не соответствуют тяжести заболевания. Развивается ДВС-синдром. Поражаются внутренние органы. Особую опасность для организма представляют кровоизлияния в сердечную мышцу и надпочечники. Смерть больного наступает от инфекционно-токсического шока.
При поражении легких больные становятся высокозаразными. Они формируют вокруг себя очаг особо опасного инфекционного заболевания.
Вторично-легочная форма
Является крайне опасной и тяжелой формой заболевания. Возбудители проникают в легочную ткань из пораженных лимфоузлов или с током крови при бактериальном сепсисе. Клиника и исход заболевания, как при первично-легочной форме.
Кишечная форма
Существование данной формы заболевания считается спорным. Предполагается, что заражение возникает с употреблением инфицированных продуктов. Вначале на фоне интоксикационного синдрома появляются боли в животе и рвота. Далее присоединяется понос и многочисленные позывы (тенезмы). Стул обильный слизисто-кровянистый.
Рис. 27. Фото противочумного костюма — особая экипировка медицинских работников при ликвидации очага особо опасного инфекционного заболевания.
Лабораторная диагностика чумы
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Материалом для исследования служит содержимое бубона, мокрота, кровь, кал, кусочки ткани органов умерших и трупов животных.
Бактериоскопия
Возбудителем чумы (Yersinia pestis) является палочковидная биполярная коккобацилла. Анализ на обнаружение чумной палочки методом прямой бактериоскопии является наиболее простым и быстрым способом. Время ожидания результата составляет не более 2-х часов.
Посевы биологического материала
Культура возбудителя чумы выделяется в специализированных режимных лабораториях, предназначенных для работы с . Время роста культуры возбудителя составляет двое суток. Далее проводится тест на чувствительность к антибиотикам.
Серологические методы
Применение серологических методов позволяет определить наличие и рост антител в сыворотке крови больного к возбудителю чумы. Время получения результата составляет 7 дней.

Рис. 28. Диагностика чумы проводится в специальных режимных лабораториях.

Рис. 29. На фото возбудители чумы. Флюоросцентная микроскопия.

Рис. 30. На фото культура Yersinia pestis.
Иммунитет при чуме
Антитела на внедрение возбудителя чумы образуются в достаточно поздние сроки развития заболевания. Иммунитет после перенесенного заболевания не длительный и не напряженный. Отмечаются повторные случаи заболевания, которые протекают так же тяжело, как и первые.
Лечение чумы
До начала лечения больной госпитализируется в отдельный бокс. Медицинский персонал, обслуживающий больного, одевается в специальный противочумный костюм.
Антибактериальное лечение
Антибактериальное лечение начинается при первых признаках и проявлениях заболевания. Из антибиотиков предпочтение отдается антибактериальным препаратам группы аминогликозидов (стрептомицин), группы тетрациклинов (вибромицин, морфоциклин), группы фторхинолонов (ципрофлоксацин), группы ансамицинов (рифампицин). Хорошо зарекомендовал себя при лечении кожной формы заболевания антибиотик группы амфениколов (кортримоксазол). При септических формах заболевания рекомендуется комбинация антибиотиков. Курс антибактериальной терапии составляет не менее 7 – 10 дней.
Лечение, направленное на разные этапы развития патологического процесса
Цель патогенетической терапии – снизить интоксикационный синдром путем выведения токсинов из крови больного.
- Показано введение свежезамороженной плазмы, белковых препаратов, реополиглюкина и других препаратов в сочетании с форсированным диурезом.
- Улучшение микроциркуляции достигается при применении трентала в сочетании с салкосерилом или пикамилоном.
- При развитии геморрагий немедленно проводится плазма-ферез с целью купирования синдрома диссеминированного внутрисосудистого свертывания.
- При падении давления назначается допамид. Это состояние говорит о генерализации и развитии сепсиса.
Симптоматическое лечение
Симптоматическое лечение нацелено на подавление и устранение проявлений (симптомов) чумы и, как следствие, облегчение страданий больного. Оно направлено на устранение боли, кашля, одышки, удушья, тахикардии и др.
Больной считается здоровым, если исчезли все симптомы заболевания и получено 3 отрицательных результата бактериологического исследования.
Противоэпидемические мероприятия
Выявление больного чумой является сигналом к незамедлительному проведению , которые включают в себя:
- проведение карантинных мероприятий;
- немедленная изоляция больного и проведение профилактического антибактериального лечения обслуживающего персонала;
- дезинфекция в очаге возникновения заболевания;
- вакцинация лиц, контактирующих с больным.
После прививки противочумной вакциной иммунитет сохраняется в течение года. Повторно прививаются через 6 мес. лица, которым угрожает повторное заражение: пастухи, охотники, работники сельского хозяйства и сотрудники противочумных учреждений.

Рис. 31. На фото бригада медиков одета в противочумные костюмы.
Прогноз заболевания
Прогноз заболевания чумой зависит от следующих факторов:
- формы заболевания,
- своевременности начатого лечения,
- наличия всего арсенала медикаментозного и немедикаментозного видов лечения.
Наиболее благоприятный прогноз у больных с поражением лимфоузлов. Смертность при этой форме заболевания достигает 5%. При септической форме заболевания показатель смертности достигает 95%.
Чума является и даже при применении всех необходимых лекарственных препаратов и манипуляций болезнь зачастую заканчивается смертью больного. Возбудители чумы постоянно циркулирует в природе и не поддается полному уничтожению и контролю. Симптомы чумы разнообразны и зависят от формы заболевания. Бубонная форма чумы является самой распространенной.
Статьи раздела "Особо опасные инфекции" Самое популярное
Чумная палочка (Yersinia pestis ) - вид грамотрицательных споронеобразующих бактерий, факультативных анаэробов. Возбудитель бубонной чумы, пневмонии (легочной формы чумы) и септической чумы.
Чума человека
У человека чума характеризуется внезапным повышением температуры и недомоганием, которое может сопровождаться болью в животе, тошнотой и рвотой. Есть три основные формы чумы, зависящие от способа заражения: Смертность от чумы при отсутствии лечения составляет от 63 % до 93%. При лечении современными антибиотиками - примерно 16 %. Своевременное лечение с применением антимикробных препаратов, таких как аминогликозиды, фторхинолоны или доксициклин, значительно увеличивает вероятность благоприятного исхода.
Смертность от чумы при отсутствии лечения составляет от 63 % до 93%. При лечении современными антибиотиками - примерно 16 %. Своевременное лечение с применением антимикробных препаратов, таких как аминогликозиды, фторхинолоны или доксициклин, значительно увеличивает вероятность благоприятного исхода.В XIV-XVII веках в Европе от бубонной чумы, по разным оценкам умерли от 50 до 75 миллионов человек. Последняя вспышка чумы была зарегистрирована на Мадагаскаре летом 2015 года.
Чума человека в США
Согласно релиза Centers for Disease Control and Prevention (CDC), США от 25 августа 2015 года в США за период с 2001 по 2012 годы в год регистрировалось от 1 до 17 случаев заражения людей чумой (в среднем три случая в год). В период с 1 апреля 2015 года (до 25 августа 2015) зарегистрировано 11 случаев чумы человека в 6 штатах (возбудитель Yersinia pestis ). 2 случая связывают с посещением Национального парка Йосемити в Калифорнии. 3 больных (возраст 16, 52 и 79 лет) скончались. Причина резкого увеличения заболеваемости чумой в 2015 году в США, как отмечается в упомянутом релизе, не понятна.Yersinia pestis в МКБ-10
Yersinia pestis упоминается Международной классификации болезней МКБ-10 в «Классе I. Некоторые инфекционные и паразитарные болезни », в блоке «A20-A28 Некоторые бактериальные зоонозы », где имеется трёхсимвольная рубрика «A20 Чума» с расшифровкой, что в неё включена инфекция, вызванная Yersinia pestis
. В эту рубрику входят четырёхсимвольные рубрики:
что в неё включена инфекция, вызванная Yersinia pestis
. В эту рубрику входят четырёхсимвольные рубрики:
- A20.0 Бубонная чума
- A20.1 Целлюлярнокожная чума
- A20.2 Лёгочная чума
- A20.3 Чумной менингит
- A20.7 Септическая чума
- A20.8 Другие формы чумы (с расшифровкой: Абортивная чума. Бессимптомная чума. Малая чума)
- A20.9 Чума неуточнённая
Небольшая мутация Yersinia pestis изменила историю человечества?
В статье, опубликованной в 2015 году в журнале Nature Communications, Dr. D.Zimbler и Dr. W. Lathem из Northwestern University (США) описали обнаруженную ими единственную генетическую особенность Yersinia pestis , которая принципиально изменила в свое время ход эволюции микроорганизма и историю человечества. В прошлом Yersinia pestis не могла вызвать лёгочные формы чумы. Приобретение единственного гена поверхностного белка Pla привело к превращению Yersinia pestis из патогена, вызывающего кишечные инфекционные заболевания, в микроорганизм, связанный с развитием тяжелых и летальных инфекций органов дыхания.С момента своего появления человек подвержен воздействию бактериальных инфекций. Различные патогенные микроорганизмы внесли свой вклад в историю человечества, но самый кровавый след оставил возбудитель чумы. Выделить бактерию Yersinia pestis, являющуюся возбудителем чумы, удалось только в конце XIX века. А до этого даже не эпидемии, а пандемии уносили миллионы жизней.
Задолго до открытия учеными возбудителя было известно о высокой заразности заболевания. В Средние века, чтобы не допустить распространения заразы, к людям и вещам, попавшим в область заражения, применялись жесткие карантинные меры. Первый чумной карантин ввели в Венеции в 1422 г.
Попытки выявить причины, провоцирующие развитие чумы, делались врачами во все времена. Однако только с появлением развитой техники микробиологических исследований ученым удалось обнаружить микроорганизм, являющийся возбудителем заболевания. Русские врачи Самойлович Д.С., Скворцов И.П. начали искать возбудителя болезни, используя микроскопы. Но слабая техника работы с микропрепаратами и отсутствие методик микробиологических исследований не позволили выявить причину инфекции.
Только в 1894 г возбудитель чумы удалось обнаружить – ученые работали в Гонконге, где началась третья пандемия. Исследовав образцы тканей, взятых у трупов и зараженных людей, японский бактериолог Китасато Сибасабуро выявил одинаковые микроорганизмы в форме коротких палочек. Ему удалось на питательных средах вырастить чистую культуру возбудителя чумы. Лабораторные животные, зараженные выращенной культурой, погибали, а вскрытие обнаруживало характерные патологоанатомические изменения. О результатах исследования – выявлении причины чумы – Китасато доложил в Гонконге 7 июля 1894 г.
Одновременно с Китасато французский бактериолог Александр Йерсен, исследуя трупы зараженных чумой, выделил вызывающий заболевание микроорганизм и вырастил чистую культуру. Результаты своих исследований он обнародовал 30 июля 1894 г. Но только в 1926 г. Хавкину В.А. удалось создать эффективную вакцину против чумы. Сегодня в природных очагах инфекции фиксируются только отдельные случаи заражения.
Хотя первым об открытии микроорганизма, вызывающего чуму, доложил Китасато, честь открытия чумной бациллы принадлежит французскому бактериологу и медику Александру Йерсену. Изучая выделенную бактерию, Китасато допустил ошибки при окрашивании мазков, и неверно оценил подвижность микроорганизма. В результате Китасато ошибочно охарактеризовал выделенный микроорганизм как грамположительный и слабоподвижный. Первоначально чумную бактерию отнесли к роду Bacterium, затем – к Pasteurella. В 1967 г. этот род, в честь А. Йерсена, переименовали в Yersinia.
Характеристика возбудителя
Возбудителем чумы является неспорообразующая коккобацилла Yersinia pestis. Бацилла неподвижна и имеет слизистую капсулу.
Таксономия возбудителя чумы:
- Отдел Gracilicutes;
- Семейство Enterobacteriaceae;
- Род Yersinia;
- Вид Yersinia pestis.
У иерсиний микробиология насчитывает 18 видов (на май 2015 г.), среди которых только три опасны для человека, являясь инфекционными агентами:
- болезни чума – Yersinia pestis;
- псевдотуберкулеза – Yersinia pseudotuberculosis;
- иерсиниоза – Yersinia enterocolitica.
Все иерсинии являются грамотрицательными палочками, но, в отличие от псевдотуберкулезной и иерсиниозной, у чумной палочки-прокариота нет жгутика.
Морфология
Морфология возбудителя чумы изучена достаточно полно. Возбудитель бубонной чумы по форме клетки является коккобациллой и выглядит как неподвижная короткая овоидная палочка. Для Yersinia pestis характерен полиморфизм – были обнаружены удлиненные, нитевидные, шарообразные и зернистые разновидности. В связи с особенностью строения иерсинии (неоднородное распределение цитоплазмы в клетке с повышением концентрации в концевых областях), для чумной палочки характерно биполярное окрашивание. Она лучше окрашивается на полюсах, чем в центре. Как и у всех прокариотов, ядро – это то, чего нет в клетках Yersinia pestis.
Бактерия приобретает синий цвет при окраске по Леффлеру метиленовым синим или окрашивается по Романовскому-Гимзе (синий цвет) с ярко выраженной биполярностью.
Устойчивость
Возбудитель чумы легко переносит низкие температуры, вплоть до замораживания. При низких температурах может сохраняться достаточно длительно:
- 6 месяцев в трупах;
- 9 месяцев в воде и влажных почвах.
При комнатной температуре микроорганизмы, являющиеся возбудителем чумы, могут сохранять жизнеспособность до 4 месяцев. В выделениях заболевших, попавших на одежду и белье, бактерии живут неделями. Микроорганизмы защищены слизистой капсулой от пересыхания, которое для них губительно.
Коккобацилла Yersinia pestis чувствительна к УФ-облучению и нагреванию, при которых быстро погибает:
- при 60°С – в течение часа;
- при 70°С – уже через 10 минут.
При обработке дезинфицирующими растворами возбудитель чумы быстро погибает – достаточно всего 5-минутного воздействия 5% раствора Acidum carbolicum (карболовая кислота).
Антигены
Бактерии – возбудители чумы – обладают сложной антигенной структурой. Ее составляют около 10 различных антигенов, среди которых:
- О – соматический, в клеточной стенке (эндотоксин);
- F – поверхностный термостабильный (капсульный);
- V/W – обеспечивают антифагоцитарную активность.
Возбудитель чумы является одной из самых агрессивных и патогенных бактерий, поэтому заболевание всегда протекает крайне тяжело.
Культуральные свойства
Коккобацилла Yersinia pestis по форме существования представляет собой факультативный анаэроб, она хорошо растет на мясопептонном агаре и бульоне. Оптимальной температурой для культивирования возбудителя чумы считается 25-30°С, а начинается размножение уже при +5°С. Бациллы Yersinia pestis, помещенные в питательные среды, растут в виде специфических колоний, которые могут быть двух форм:
- S – нестойкая;
- R – вирулентная.
Бактерии чумы, высеянные на агаре, образуют светло-серый налет. На питательном бульоне спустя 48 часов формируют рыхлую пленку, от которой вниз спускаются сосульки. Бактерия Yersinia pestis не способна разжижать желатин, не створаживает молоко. Разлагает ряд сахаров на кислоту.
Jpg" alt="погибшие от бубонной чумы" width="500" height="372" srcset="" data-srcset="https://probakterii.ru/wp-content/uploads/2018/01/vozbuditel-chumy-4-500x372..jpg 300w, https://probakterii.ru/wp-content/uploads/2018/01/vozbuditel-chumy-4.jpg 528w" sizes="(max-width: 500px) 100vw, 500px">
Погребальная яма, раскопанная во Франции, содержала множество человеческих останков. В ходе исследований доказано, что смерть людей наступила от бубонной чумы
Токсины
Выделяемые чумной палочкой токсины являются специфическим белком, обладающим свойствами эндо- и экзотоксина. Белок состоит из двух фракций (А и В), имеющих различный состав и обладающих разными антигенными свойствами. Одна часть отвечает за фиксацию к стенке клетки, а вторая – за выработку токсина. Чумной токсин носит название «мышиного», а его синтез в бактериальной клетке осуществляется под контролем плазмиды. Токсичность чумной бациллы обусловлена способностью деструктивно воздействовать на митохондрии клеток, и приводит к:
- поражению сердца – кардиотоксин;
- разрушению печени – гепатотоксин;
- тромбоцитопатии и непроницаемости сосудов – капилляротоксин.
Эпидемиология
Чума представляет собой природно-очаговый трансмиссивный зооноз. Трансмиссивными называются инфекционные болезни человека, возбудители которых переносятся кровососущими насекомыми и клещами. Зоонозы – это инфекции, общие для человека и животного. Основным источником и переносчиком возбудителя болезни были и остаются дикие грызуны (около 300 разновидностей), живущие повсеместно. Возбудитель антропозоонозной чумы – коккобацилла Yersinia pestis – поражает диких животных, формируя случаи чумы нерегулярного характера (спорадические).
В природных условиях естественными носителями возбудителя чумы чаще всего являются мыши, суслики и подобные грызуны, с сохранением своего специфического хранителя инфекции в каждом территориальном очаге. Заражение чумной коккобациллой происходит при контакте инфицированных животных со здоровыми. В результате развития острой формы болезни зараженные животные погибают, и эпизоотия может прекратиться. Другие во время спячки переносят чуму в вялотекущей форме и, проснувшись весной, являются естественным источником болезни, поддерживая природный инфекционный очаг на данной территории.
Бактерия Yersinia pestis, при схожести названия болезни, не имеет никакого отношения к чуме крупного рогатого скота (КРС). Ее инфекционным агентом является РНК-содержащий вирус, наиболее близкий к возбудителю собачьей чумки. В июне 2011 г. ООН провозгласила, что чума КРС полностью уничтожена на планете.
Если в дикой природе бациллоносителями являются грызуны, то в городах основным резервуаром чумной палочки считаются синантропные крысы (то есть те, образ жизни которых связан с человеком). Основные виды крыс, ответственные за распространение чумы:
- пасюк, житель городских канализационных систем и подвалов;
- черная (корабельная) крыса, обитает в домах, зернохранилищах, трюмах кораблей;
- александрийская (египетская, рыжая) крыса.
Когда происходит заражение человека от инфицированного животного, имеются следующие пути передачи:
- Воздушно-капельный. Источник заражения – больной легочной формой чумы.
- Трансмиссивный – возбудитель передается при укусе насекомых, блох или клещей.
- Пищевой – через продукты, полученные от зараженных животных, чаще всего верблюдов.
- Контактно-бытовой. Возбудитель зооантропонозной чумы переносится через контакт со шкурами больных животных.
Высокая вирулентность и патогенность чумной бациллы обусловлены значительной проникающей способностью и наличием белкового токсина. Факторы патогенности Yersinia pestis закодированы в плазмиде и хромосоме бактерии.
Чума
Чума является острым инфекционным заболеванием и относится к особоопасным. Это строго карантинная инфекция, которая характеризуется:
- исключительной тяжестью протекания;
- крайней заразностью;
- высоким уровнем летальности.
Чумная бацилла попадает в организм через ранку при укусе насекомого или сквозь неповрежденный эпидермис и слизистые оболочки дыхательных путей или ЖКТ. Болезнь поражала людей во все времена – достоверно известно о трех пандемиях чумы, охвативших огромные территории:
- Юстинианова (551-580 годы) зародилась в Египте, жертв более 100 млн.
- Черную смерть (XIV в.) занесли из Китая в Европу – вымерла третья часть населения.
- Третья пандемия (конец XIX в.) началась в Гонконге и Бомбее, 6 млн жертв только в одной Индии.
Во время последней пандемии удалось выявить возбудитель чумы – бактерию Yersinia pestis. Действующую вакцину против этих микроорганизмов создали только в 1926 г.
Формы
Скрытый период болезни может продолжаться до 9 дней, а для легочной формы – не более 1-2 дней. Начинается чума остро, температура резко поднимается до 40°С, сопровождается ознобом, признаки интоксикации всегда ярко выражены. В процессе развития болезни быстро поражаются лимфоузлы, легкие, печень, сердце. Независимо от формы, для чумы типичны жалобы больных на мышечные боли и постоянную головную боль. Часто присутствует психомоторное возбуждение, возможны галлюцинации.
Внешнее проявление чумы на лице больного:
- «маска чумы» – мышцы лица сокращаются, выглядит как страдание, ужас;
- «меловой язык» – язык утолщен и покрыт толстым слоем белесого налета.
Такие симптомы начальной стадии типичны для чумы любой формы. Исходя их симптоматики болезни, Рудневым Г.П. была предложена клиническая классификация чумы, которая используется и сегодня:
- локальная (кожная, бубонная, кожно-бубонная);
- генерализованная (септическая, может быть как первичной, так и вторичной);
- внешнедиссеминированная (кишечная).
Симптоматика заболевания в зависимости от вида чумы разнообразна:
Data-lazy-type="image" data-src="https://probakterii.ru/wp-content/uploads/2018/01/vozbuditel-chumy8-500x381.jpg" alt="Некроз пальцев" width="500" height="381" srcset="" data-srcset="https://probakterii.ru/wp-content/uploads/2018/01/vozbuditel-chumy8-500x381..jpg 300w, https://probakterii.ru/wp-content/uploads/2018/01/vozbuditel-chumy8.jpg 600w" sizes="(max-width: 500px) 100vw, 500px">
Лечение болезни чума
Лабораторная диагностика чумы проводится с использованием современных методов микробиологии, иммуносерологии и генетики. Применение современных методов диагностики заболевания, которое вызывается чумными бактериями, полностью оправданно при обследовании пациентов с аномально высокой температурой, находившихся в очаге возникновения инфекции.
После продолжительных исследований микробиологам удалось установить, что заболевание чумой у человека вызывают бактерии Yersinia pestis. Чума представляет собой особо опасное инфекционное заболевание, поэтому ее лечение проводят исключительно в условиях специализированного стационара. Больным назначается этиотропная терапия и симптоматическое лечение. Препараты, дозировка и схемы подбирают согласно форме инфекции. Параллельно проводится глубокая дезинтоксикация, назначаются жаропонижающие, сердечные, дыхательные и сосудистые аналептики, а также симптоматические средства.
Иммунитет
Хотя после перенесения болезни иммунитет формируется, но он крайне слабый и непродолжительный. Нередко наблюдались случаи повторного заражения, и болезнь протекала в столь же тяжелой форме, как первый раз. Противочумная вакцинация дает иммунитет к заболеванию только на 1 год и не имеет 100% гарантии.
При возникновении угрозы инфицирования лицам группы риска – пастухам, сельхозработникам, охотникам, сотрудникам противочумных учреждений – проводится повторная вакцинация через 6 месяцев.
чумной доктор в средние века
Уже не первую сотню лет у людей чума ассоциируется с особым заболеванием, уносящим жизни миллионов людей. Всем известна поражающая способность возбудителя этой болезни и её молниеносное распространение. Об этом заболевании знает каждый, оно настолько укоренилось в сознании человека, что всё негативное в жизни ассоциируется именно с этим словом.
Что такое чума и откуда возникает инфекция? Почему до сих пор она существует в природе? Какой у болезни возбудитель и пути его передачи? Какие существуют формы заболевания и симптомы? Из чего состоит диагностика и как проводится лечение? Благодаря какой профилактике в наше время удаётся спасти миллиарды человеческих жизней?
Что такое чума
Специалисты утверждают, что эпидемии чумы упоминались не только в исторических справочниках, но и в библии. Случаи заболевания регулярно регистрировались на всех континентах. Но больший интерес представляют не эпидемии, а пандемии или вспышки инфекции, распространённые практически на всей территории страны и охватывающие соседние. За всю историю существования людей их насчитали три.
- Первая вспышка чумы или пандемия возникла в VI веке в странах Европы и Ближнего Востока. За время своего существования инфекция унесла жизни более 100 млн людей.
- Второй случай, когда болезнь охватила значительную территорию, был отмечен в Европе, откуда она добралась из Азии в 1348 году. В это время погибло более 50 млн человек, а сама пандемия известна в истории под названием «чума - чёрная смерть». Не обошла она стороной и территорию России.
- Третья пандемия свирепствовала в конце XIX столетия на Востоке, преимущественно в Индии. Началась вспышка в 1894 году в Кантоне и Гонконге. Было зафиксировано большое количество смертельных случаев. Несмотря на все меры предосторожности со стороны местных властей, количество смертей превысило 87 млн.

Но именно во время третьей пандемии удалось тщательно исследовать умерших людей и выявить не только источник инфекции, но и переносчика заболевания. Французский учёный Александр Йерсен установил, что человек заражается от больных грызунов. Спустя несколько десятилетий, создали эффективную вакцину против чумы, хотя и это не помогло человечеству полностью избавиться от заболевания.
Даже в наше время единичные случаи чумы регистрируются в России, Азии, США, Перу, Африке. Ежегодно врачи обнаруживают несколько десятков случаев заболевания в различных регионах, а количество смертельных случаев колеблется в пределах от одного до 10 человек и это можно считать победой.
Где сейчас встречается чума
Очаги инфекции в наше время не отмечены красным цветом на обычной туристической карте. Поэтому перед путешествием в другие страны лучше проконсультироваться с инфекционистом, где до сих пор встречается чума.

По словам специалистов, эта болезнь ещё не искоренена полностью. В каких странах можно заразиться чумой?
- Единичные случаи болезни встречаются в США и Перу.
- Чума в Европе практически не регистрировалась несколько последних лет, но вот Азию болезнь не обошла стороной. Перед посещением Китая, Монголии, Вьетнама и даже Казахстана лучше сделать прививку.
- На территории России тоже лучше перестраховаться, ведь несколько случаев чумы ежегодно здесь регистрируются (в Алтае, Тыве, Дагестане) и она граничит с опасными в отношении инфекции странами.
- Африка считается опасным, с точки зрения эпидемиологии, континентом, большинством современных тяжёлых инфекций можно заболеть именно здесь. Чума не исключение, здесь регистрировались единичные случаи заболевания за последние несколько лет.
- Встречается инфекция и на отдельных островах. К примеру, всего два года назад чума поразила несколько десятков людей на Мадагаскаре.
Последнюю сотню лет пандемий чумы не наблюдалось, но инфекцию не удалось искоренить полностью.
 Уже давно не секрет, что многие особо опасные инфекции, к которым относится чума, военные пытаются использовать в качестве биологического оружия. Во время Второй мировой войны в Японии учёные вывели особый вид возбудителя заболевания. По способности заражать людей он в десятки раз превзошёл природных возбудителей. И никто не знает, чем могла закончиться война, если бы Япония воспользовалась данным оружием.
Уже давно не секрет, что многие особо опасные инфекции, к которым относится чума, военные пытаются использовать в качестве биологического оружия. Во время Второй мировой войны в Японии учёные вывели особый вид возбудителя заболевания. По способности заражать людей он в десятки раз превзошёл природных возбудителей. И никто не знает, чем могла закончиться война, если бы Япония воспользовалась данным оружием.
Хотя пандемии чумы последнюю сотню лет не регистрировались - полностью расправиться с бактериями, вызывающими заболевание, не удалось. Есть природные источники чумы и антропургические, то есть естественные и искусственно созданные в процессе жизнедеятельности.
Почему инфекция считается особо опасной? Чума - это болезнь с высоким уровнем летальности. До момента создания вакцины, а произошло это в 1926 году, смертность от различных видов чумы составляла не менее 95%, то есть выживали единицы. Сейчас же летальность не превышает 10%.
Возбудитель чумы
 Возбудитель инфекции - yersinia pestis (чумная палочка) бактерия рода иерсинии, которая входит в большое семейство энтеробактерий. Чтобы выжить в природных условиях этой бактерии пришлось долго приспосабливаться, что привело к особенностям её развития и жизнедеятельности.
Возбудитель инфекции - yersinia pestis (чумная палочка) бактерия рода иерсинии, которая входит в большое семейство энтеробактерий. Чтобы выжить в природных условиях этой бактерии пришлось долго приспосабливаться, что привело к особенностям её развития и жизнедеятельности.
- Растёт на простых доступных питательных средах.
- Бывает разной формы - от нитевидной до шарообразной.
- Чумная палочка в своей структуре содержит более 30 видов антигенов, помогающие ей выжить в организме переносчика и человека.
- Устойчива к факторам окружающей среды, но моментально погибает при кипячении.
- У бактерии чумы есть несколько факторов патогенности - это экзо и эндотоксины. Именно они приводят к поражениям систем органов в организме человека.
- Бороться с бактериями, находящимся во внешней среде, можно с помощью обычных дезинфектантов. Губительно на них действуют и антибиотики.
Пути передачи чумы
Не только человека поражает эта болезнь, в природе есть множество других источников инфекции. Большую опасность представляют вялотекущие варианты чумы, когда поражённое животное может перезимовать, а после заразить окружающих.
Чума - болезнь с природной очаговостью, поражающая, кроме человека и других существ, к примеру, домашних животных - верблюдов и кошек. Заражаются они от других животных. На сегодня выявлено более 300 видов носителей бактерий.

В природных условиях естественным носителем возбудителя чумы являются:
- суслики;
- сурки;
- песчанки;
- полёвки и крысы;
- морские свинки.
В городских условиях резервуаром бактерий являются особые виды крыс и мышей:
- пасюк;
- серая и чёрная крыса;
- александровская и египетский вид крыс.
Переносчиком чумы во всех случаях являются блохи. Заражение человека происходит при укусе этого членистоногого, когда инфицированная блоха, не найдя подходящего животного, кусает человека. Всего одна блоха за жизненный цикл может заразить около 10 людей или животных. Восприимчивость к заболеванию у людей высока.
 Как передаётся чума?
Как передаётся чума?
- Трансмиссивным путём или через укусы инфицированного животного в основном блохами. Это самый распространённый путь.
- Контактный, которым заражаются во время разделки туш больных домашних животных, как правило, это верблюды.
- Несмотря на то что первенство отдано трансмиссивному пути передачи бактерий чумы, алиментарный тоже играет не последнюю роль. Человек заражается во время употребления пищи, обсеменённой возбудителем инфекции.
- К способам проникновения бактерии в организм человека при чуме относится аэрогенный путь. Во время кашля или чиханья больной человек с лёгкостью заражает всех окружающих, поэтому их нужно держать в отдельном боксе.
Патогенез чумы и её классификация
Как ведёт себя возбудитель чумы в организме человека? Первые клинические проявления болезни зависят от способа проникновения бактерий в организм. Поэтому и существуют разные клинические формы заболевания.
 Проникнув в организм, возбудитель с током крови проникает в ближайшие лимфатические узлы, где остаётся и благополучно размножается. Именно здесь происходит первое местное воспаление лимфоузлов с образованием бубона, из-за того, что клетки крови не могут полноценно уничтожить бактерии. Поражение лимфоузлов приводит к снижению защитных функций организма, что способствует распространению возбудителя во все системы.
Проникнув в организм, возбудитель с током крови проникает в ближайшие лимфатические узлы, где остаётся и благополучно размножается. Именно здесь происходит первое местное воспаление лимфоузлов с образованием бубона, из-за того, что клетки крови не могут полноценно уничтожить бактерии. Поражение лимфоузлов приводит к снижению защитных функций организма, что способствует распространению возбудителя во все системы.
В дальнейшем иерсинии поражают лёгкие. Кроме, инфицирования бактериями чумы лимфоузлов и внутренних органов, происходит заражение крови или сепсис. Это приводит к многочисленным осложнениям и изменениям в сердце, лёгких, почках.
Какие существуют виды чумы? Врачи выделяют два основных вида болезни:
- лёгочная;
- бубонная.
Они считаются наиболее распространёнными вариантами заболевания, хотя и условно, ведь бактерии поражают не какой-то определённый орган, а постепенно в воспалительный процесс вовлекается весь организм человека. По степени тяжести болезнь делится на лёгкое субклиническое течение, среднетяжёлое и тяжёлое.
Симптомы чумы
Чума - это острая природно-очаговая инфекция, вызванная иерсиниями. Её характеризуют такие клинические признаки, как выраженная лихорадка, поражение лимфоузлов и сепсис.
Любая форма заболевания начинается с общих симптомов. Инкубационный период чумы длится не менее 6 дней. Для болезни характерно острое начало.

Первые признаки чумы у человека, следующие:
- озноб и практически молниеносное повышение температуры тела до 39–40 ºC;
- выраженные симптомы интоксикации - головные и мышечные боли, слабость;
- головокружение;
- поражение нервной системы различной степени тяжести - от оглушения и заторможенности до бреда и галлюцинаций;
- у больного нарушается координация движений.
Характерен типичный вид больного человека - покрасневшее лицо и конъюнктивы, сухие губы и язык, который увеличен и обложен белым густым налётом.
Из-за увеличения языка речь больного чумой становится неразборчивой. Если инфекция протекает в тяжёлой форме - лицо у человека одутловатое с синим оттенком или синюшное, на лице выражение страдания и ужаса.
Симптомы бубонной чумы
Название самой болезни происходит от арабского слова «джумба», что в переводе означает боб или бубон. То есть, можно предположить, что первым клиническим признаком «чёрной смерти», который описали наши далёкие предки, было увеличение лимфатических узлов, напоминавших вид бобов.
 Чем отличается бубонная чума от других вариантов болезни?
Чем отличается бубонная чума от других вариантов болезни?
- Типичным клиническим симптомом этого вида чумы является бубон. Что он собой представляет? - это выраженное и болезненное увеличение лимфатических узлов. Как правило, это единичные образования, но в очень редких случаях их количество увеличивается до двух и более. Чумной бубон чаще локализуется в подмышечной, паховой и шейной области.
- Ещё до момента появления бубона у больного человека появляется болезненность настолько выраженная, что приходится принимать вынужденное положение тела для облегчения состояния.
- Ещё один клинический симптом бубонной чумы - чем меньше размер этих образований, тем больше боли они причиняют при дотрагивании.
Как формируются бубоны? Это длительный процесс. Всё начинается с возникновения болей в месте появления образования. Затем здесь же увеличиваются лимфоузлы, они становятся болезненными на ощупь и спаянными с клетчаткой, постепенно формируется бубон. Кожа над ним напряжена, болезненна и приобретает интенсивное красное окрашивание. Приблизительно в течение 20 дней происходит разрешение бубона или его обратное развитие.
Есть три варианта дальнейшего исчезновения бубона:
- длительное полное рассасывание;
- вскрытие;
- склерозирование.
В современных условиях при правильном подходе к лечению болезни, а главное, при своевременно начатой терапии, количество смертельных случаев от бубонной чумы не превышает 7–10%.
Симптомы лёгочной чумы
Второй самый распространённый вариант чумы - её лёгочная форма. Это наиболее тяжёлый вариант развития болезни. Различают 3 основных периода развития лёгочной чумы:
- начальный;
- период разгара;
- сопорозный или терминальный.
В недавние времена именно этот вид чумы унёс из жизни миллионы людей, ведь смертность от неё составляет 99%.
 Симптомы лёгочной чумы, следующие.
Симптомы лёгочной чумы, следующие.

Более 100 лет назад лёгочная форма чумы почти в 100% случаев заканчивалась смертью! Сейчас ситуация изменилась, что, несомненно, связано с правильной тактикой лечения.
Как протекают другие формы чумы
Кроме двух классических вариантов течения чумы, существуют и иные формы болезни. Как правило, это осложнение основной инфекции, но иногда они протекают как первичные самостоятельные.
- Первично-септическая форма. Симптомы этого вида чумы немного отличаются от двух вышеописанных вариантов. Развивается и протекает инфекция бурно. Инкубационный период укорочён и длится не более двух дней. Высокая температура, слабость, бред и возбуждение - это далеко не все признаки нарушения состояния. Развивается воспаление головного мозга и инфекционно-токсический шок, далее кома и смерть. В целом болезнь длится не более трёх суток. В отношении этого вида заболевания прогноз неблагоприятный, выздоровление почти не встречается.
- Стёртое либо лёгкое течение болезни наблюдается при кожном варианте чумы. Возбудитель проникает в организм человека через повреждённую кожу. В месте внедрения возбудителя чумы наблюдаются изменения - образование некротических язв либо формирования фурункула или карбункула (это воспаление кожи и окружающей её клетчатки вокруг волоса с участками омертвления и выделения гноя). Язвы заживают долго и постепенно формируется рубец. Такие же изменения могут проявиться как вторичные при бубонной или лёгочной форме чумы.
Диагностика чумы
Первый этап в определении наличия инфекции - эпидемический. Но так поставить диагноз легко, когда возникло несколько случаев заболевания с наличием типичных клинических симптомов у больных. Если чума на данной местности давно не встречалась, а количество заболевших исчисляется единицами - диагностика вызывает затруднения.
В случае начала развития инфекции одним из первых этапов в определении болезни является бактериологический метод. При подозрении на чуму работы с биологическим материалом для обнаружения возбудителя проводится в особых условиях, ведь инфекция легко и быстро распространяется в окружающей среде.
 Для исследования берут практически любой биологический материал:
Для исследования берут практически любой биологический материал:
- мокроту;
- кровь;
- пунктируют бубоны;
- исследуют содержимое язвенных поражений кожи;
- мочу;
- рвотные массы.
Практически всё, что выделяет больной может быть использовано для исследования. Так как болезнь чума у людей протекает тяжело и человек очень восприимчив к инфекции взятие материала производят в специальной одежде, а посев на питательные среды в оборудованных лабораториях. Заражённые культурами бактерий животные погибают через 3–5 дней. Кроме этого при использовании метода флюоресцирующих антител бактерии светятся.
Дополнительно применяют серологические методы исследования чумы: ИФА, РНТГА.
Лечение
Любой больной с подозрением на чуму подлежит немедленной госпитализации. Даже в случае развития лёгких форм инфекции человека полностью изолируют от окружающих.
В далёком прошлом единственным методом лечения чумы было прижигание и обработка бубонов, их удаление. В попытке избавиться от инфекции люди применяли лишь симптоматические методы, но безуспешно. После выявления возбудителя и создания антибактериальных препаратов снизилось не только количество больных, но и осложнений.
 Чем лечат эту болезнь?
Чем лечат эту болезнь?
- Основа лечения - это антибактериальная терапия, используют антибиотики тетрациклинового ряда в соответствующей дозе. В самом начале лечения применяют максимальные суточные дозы лекарств, с постепенным их снижением до минимальных в случае нормализации температуры. Перед началом лечения проводят определение чувствительности возбудителя к антибиотикам.
- Важным этапом лечения чумы у людей является проведение дезинтоксикации. Больным вводят солевые растворы.
- Применяется симптоматическое лечение: используют мочегонные средства в случае задержки жидкости, применяют гормональные вещества.
- Используют лечебную противочумную сыворотку.
- Вместе с основным лечением применяется поддерживающая терапия - сердечные препараты, витамины.
- Кроме антибактериальных препаратов, назначаются местные лекарства от чумы. Антибиотиками обрабатывают чумные бубоны.
- В случае развития септической формы заболевания используют ежедневно плазмаферез - это сложная процедура очистки крови больного человека.
После окончания лечения, спустя приблизительно 6 дней, проводят контрольное исследование биологических материалов.
Профилактика чумы
Изобретение антибактериальных препаратов не решило бы проблему появления и распространения пандемий. Это всего лишь действенный способ справиться с уже возникшей болезнью и профилактика её самого грозного осложнения - смерти.
Так как всё-таки победили чуму? - ведь единичные случаи в год без объявленных пандемий и минимальное количество смертельных случаев после перенесённой инфекции можно считать победой. Большая роль принадлежит правильной профилактике болезни. И начиналась она момента возникновения второй пандемии, ещё в Европе.
В Венеции после второй волны распространения чумы ещё в XIV веке в то время как в городе осталась всего четверть населения, ввели первые карантинные меры для прибывших. Корабли с грузом держали в порту на протяжении 40 дней и наблюдали за командой с целью предупреждения распространения инфекции, чтобы она не проникла из других стран. И это сработало, новые случаи инфекции больше не отмечались, хотя вторая пандемия чумы уже унесла большую часть населения Европы.
 Как сегодня проводится профилактика инфекции?
Как сегодня проводится профилактика инфекции?
- Даже при возникновении единичных случаев чумы в каких-либо странах все прибывшие оттуда изолируются и наблюдаются в течение шести дней. Если же у человека выявили некоторые признаки болезни, тогда назначают профилактические дозы антибактериальных препаратов.
- К профилактике чумы относится полная изоляция больных с подозрением на возникшую инфекцию. Людей не только помещают в отдельные закрытые боксы, но в большинстве случаев стараются изолировать и ту часть больницы, где находится больной.
- Большая роль в предупреждении возникновения инфекции принадлежит госсанэпидслужбе. Они ежегодно контролируют очаги возникновения чумы, берут пробы воды в данной местности, исследуют животных, которые могут оказаться природным резервуаром.
- В очагах развития заболевания проводят уничтожение переносчиков чумы.
- К мерам предупреждения болезни чума в очагах появления заболевания относится санитарно-просветительская работа с населением. Объясняют правила поведения людей при очередной вспышке инфекции и куда нужно обращаться в первую очередь.
Но даже всего вышеперечисленного было недостаточно для победы над болезнью, если бы не была изобретена вакцина против чумы. Именно с момента её создания количество случаев заболевания резко уменьшилось, а пандемий не было уже более 100 лет.
Вакцинация
Сегодня для борьбы с чумой, кроме общих профилактических мер, применяют более действенные методы, которые помогли надолго забыть о «чёрной смерти».
В 1926 году русским биологом В. А. Хавкиным изобретена первая в мире вакцина от чумы. С момента её создания и начала всеобщей вакцинации в очагах появления инфекции эпидемии чумы остались далеко в прошлом. Кому и как проводится вакцинация? В чём её плюсы и минусы?
 В наше время используют лиофилизат или вакцину живую сухую против чумы, это взвесь живых бактерий, но вакцинного штамма. Препарат разводят непосредственно перед использованием. Её используют против возбудителя бубонной чумы, а также лёгочной и септической формы. Это универсальная вакцина. Вводится разведённый в растворителе препарат различными способами, который зависит от степени разведения:
В наше время используют лиофилизат или вакцину живую сухую против чумы, это взвесь живых бактерий, но вакцинного штамма. Препарат разводят непосредственно перед использованием. Её используют против возбудителя бубонной чумы, а также лёгочной и септической формы. Это универсальная вакцина. Вводится разведённый в растворителе препарат различными способами, который зависит от степени разведения:
- применяют его подкожно игольным или безыгольным методом;
- накожно;
- внутрикожно;
- используют вакцину против чумы даже ингаляционным методом.
Профилактику болезни проводят взрослым и детям начиная с двухлетнего возраста.
Показания и противопоказания для вакцинации
Прививку от чумы делают однократно и защищает она всего на 6 месяцев. Но вакцинируют не каждого человека, профилактике подлежат определённые группы населения.
На сегодня эта вакцинация не внесена, как обязательная, в национальный календарь прививок, её делают лишь по строгим показаниям и только определённым гражданам.
 Прививка делают следующим категориям граждан:
Прививка делают следующим категориям граждан:
- всем, кто проживает на опасных в эпидемическом отношении местностях, там, где чума встречается и в наше время;
- медработникам, чья профессиональная деятельность связана непосредственно с работой в «горячих точках», то есть в местах возникновения болезни;
- разработчиков вакцины и работников лабораторий, контактирующих со штаммами бактерий;
- профилактическую вакцинацию делают людям с высоким риском заражения, работающим в очагах возникновения инфекции - это геологи, работники противочумных учреждений, пастухи.
Нельзя проводить профилактику данным препаратом детям до двух лет, беременным и кормящим женщинам, если у человека уже появились первые симптомы чумы и всем, у кого была реакция на предыдущее введение вакцины. Реакций и осложнений на эту прививку практически не возникает. Из минусов такой профилактики можно отметить её короткое действие и возможное развитие заболевания после прививки, что бывает крайне редко.
Может ли возникнуть чума у привитых людей? Да, такое тоже бывает, если привили уже больного человека или прививка оказалась некачественной. Этот вид болезни характеризуется медленным течением с вялотекущими симптомами. Инкубационный период превышает 10 дней. Состояние у больных удовлетворительное, поэтому заподозрить о развитии болезни практически невозможно. Диагностика облегчается с появлением болезненного бубона, хотя вокруг не наблюдается воспаления тканей и лимфатических узлов. В случае запоздалого лечения или его полного отсутствия дальнейшее развитие болезни полностью соответствует её обычному классическому течению.
Чума в настоящее время - не приговор, а очередная опасная инфекция, с которой можно справиться. И хотя в недавнем прошлом эту болезнь боялись все люди и медработники, сегодня, основа её лечения - профилактика, своевременная диагностика и полная изоляция больного.
Роль Yersinia pestis в «Чёрной смерти» дискутируется. Некоторые утверждают, что «Чёрная смерть» распространилась слишком быстро, чтобы быть вызванной Yersinia pestis . ДНК этой бактерии найдены в зубах умерших от «Чёрной смерти», тогда как тестирование средневековых останков людей, умерших по другим причинам, не дало положительной реакции на Yersinia pestis . Это доказывает, что Yersinia pestis является как минимум сопутствующим фактором в некоторых (возможно, не во всех) европейских эпидемиях чумы. Возможно, что устроенный чумой отбор мог повлиять на патогенность бактерии, отсеяв индивидуумов, которые были наиболее ей подвержены.
В России доступна живая вакцина на основе невирулентного штамма чумы .
Геном
Доступны полные генетические последовательности для различных подвидов бактерии: штамма KIM (из биовара Medievalis) , штамма CO92 (из биовара Orientalis, полученного из клинического изолятора в США) , штамма Antiqua, Nepal516, Pestoides F. Хромосомы штамма KIM состоят из 4 600 755 парных оснований, в штамме CO92 - 4 653 728 парных оснований. Как и родственные Y. pseudotuberculosis и Y. enterocolitica , бактерия Y. pestis содержит плазмиды pCD1 . Вдобавок, она также содержит плазмиды pPCP1 и pMT1 , которых нет у других видов рода Yersinia . Перечисленные плазмиды и остров патогенности , названный HPI , кодируют белки, которые и являются причиной патогенности бактерии. Помимо всего прочего эти вирулентные факторы требуются для бактериальной адгезии и инъекции белков в клетку «хозяина», вторжения бактерии в клетку-хозяина, захвата и связывания железа, добытого из эритроцитов.
Лечение
С 1947 года традиционным средством первого этапа лечения от Y. pestis были стрептомицин , хлорамфеникол или тетрациклин . Также есть свидетельства положительного результата от использования доксициклина или гентамицина .
Надо заметить, что выделены штаммы, устойчивые к одному или двум перечисленным выше агентам и лечение по возможности должно исходить из их восприимчивости к антибиотикам. Для некоторых пациентов одного лишь лечения антибиотиками недостаточно, и может потребоваться поддержка кровоснабжения, дыхательная или почечная поддержка.
Напишите отзыв о статье "Чумная палочка"
Примечания
- Collins FM. Pasteurella, Yersinia, and Francisella. In: Barron"s Medical Microbiology (Barron S et al, eds.). - 4th ed.. - Univ of Texas Medical Branch, 1996. - ISBN .
- - в статье, напечатанной в журнале «Знание-Сила» № 2 за 2002 год приводятся размышления, критикующие связь бактерии с чумой.
- Drancourt M; Aboudharam G; Signolidagger M; Dutourdagger O; Raoult D. (1998). «». PNAS 95 (21): 12637–12640.
- Drancourt M; Raoult D. (2002). «». Microbes Infect. 4 : 105–9.
- . Lenta.ru . Проверено 23-10=2015.
- Daniel L. Zimbler, Jay A. Schroeder, Justin L. Eddy & Wyndham W. Lathem. . nature.com . Проверено 13-02=2016.
- . Lenta.ru . Проверено 23-10=2015.
- Simon Rasmussen. . cell.com. Проверено 13-02=2016.
- Salyers AA, Whitt DD. Bacterial Pathogenesis: A Molecular Approach. - 2nd ed.. - ASM Press, 2002. - ISBN pp207-12.
- Welkos S et al. . (2002). «». Vaccine 20 : 2206–2214.
- title=Вакцина чумная живая сухая (Vaccine plague) | url=http://www.epidemiolog.ru/catalog_vac/index.php?SECTION_ID=&ELEMENT_ID=476
- Супотницкий М. В. , Супотницкая Н. С., 2006 ,
- Супотницкий М. В. , Супотницкая Н. С., 2006 ,
- Deng W et al. . (2002). «». Journal of Bacteriology 184 (16): 4601–4611.
- Parkhill J et al. . (2001). «». Nature 413 : 523–527.
- Wagle PM. (1948). «Recent advances in the treatment of bubonic plague». Indian J Med Sci 2 : 489–94.
- Meyer KF. (1950). «Modern therapy of plague». JAMA 144 : 982–5.
- Kilonzo BS, Makundi RH, Mbise TJ. (1992). «A decade of plague epidemiology and control in the Western Usambara mountains, north-east Tanzania». Acta Tropica 50 : 323–9.
- Mwengee W, Butler T, Mgema S, et al. (2006). «Treatment of plague with gentamicin or doxycycline in a randomized clinical trial in Tanzania». Clin Infect Dis 42 : 614–21.
