Il ciclo di vita del Plasmodium malarico passa. Malaria
Il secondo nome è "febbre da palude" o "febbre intermittente". Questo malattia infettiva trasmesso da una persona malata a una persona sana attraverso le punture di una zanzara malarica, e successivamente attraverso trasfusioni di sangue, da madre a figlio durante la gravidanza. Puoi contrarre la malaria in paesi con un clima caldo e un'elevata umidità.
Cause di infezione
Quali sono le cause: eziologia
La causa della malattia è il protozoo unicellulare, che causa malattia pericolosa, sono raccolti in un gruppo di plasmodi di 4 specie:
- pl. Falciparu è la specie più pericolosa.
- pl. Vivax è il colpevole della forma classica della malattia.
- pl. Malaria.
- pl. Ovale.
Patogenesi
Il plasmodio passa attraverso 2 fasi di sviluppo:
- sporogonia (è coinvolto un insetto);
- schizogonia (una persona è coinvolta).
Lo sviluppo delle schizogonie consiste in 2 fasi:
- Tessuto. La durata della fase è fino a 14 giorni e coincide con il periodo di incubazione. In questo momento, le schizogonie si moltiplicano nelle cellule del fegato ed entrano nel flusso sanguigno.
- Eritrocita. In questa fase compaiono i sintomi clinici. C'è una rottura degli eritrociti e i prodotti di scarto dei protozoi entrano nel plasma.
Ciclo vitale
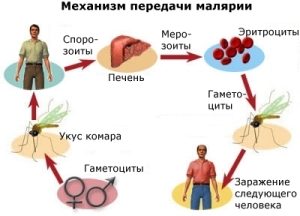 Il meccanismo di trasmissione della malaria e ciclo vitale patogeno.
Il meccanismo di trasmissione della malaria e ciclo vitale patogeno. Il percorso di sviluppo dell'agente patogeno è impossibile senza portatori: zanzare e umani. L'unicellulare più semplice viene trasmesso a un insetto con sangue umano infetto. Nello stomaco viene fecondato e si moltiplica formando spore che si accumulano nella saliva. Quando vengono morsi da un insetto, entrano nel flusso sanguigno umano e iniziano il complesso ciclo di vita dell'agente patogeno della malaria. Il sangue trasporta le spore in tutto il corpo, entrano nel fegato. Lì si moltiplicano, trasformandosi in merozoiti. Dopo aver lasciato il fegato, penetrano nel rosso cellule del sangue. Plasmodium di tipo 3 e 4 a lungo rimangono nel fegato, provocano ricadute della malaria anche dopo molti mesi.
Il sangue di una persona che ha la malaria è pericoloso se trasfuso, e anche per il morso di insetti sani. C'è la possibilità che una persona sana venga infettata dalla malaria.
Epidemiologia
L'agente eziologico della malaria fu scoperto per la prima volta nel 1880. Lo scopritore è il medico francese Charles Louis Laveran. L'incidenza della febbre palustre è stagionale, di natura focale, sebbene la sua geografia sia piuttosto ampia. La stagionalità dell'infezione in un clima temperato va da 1,5 a 3 mesi, in un clima subtropicale - da 5 a 8, e nei tropici tutto l'anno. Non è presente alle latitudini settentrionali e non si sviluppa oltre i 1800 m dal livello del mare.
Tipi di malaria
L'agente eziologico della malaria è tratto caratteristico per la divisione della patologia in 4 tipi classici:
- Tropicale. tipo pericoloso infezione, il decorso della patologia è accompagnato da gravi complicazioni. La malattia è difficile da curare, spesso il risultato è la morte del paziente. La malaria tropicale è considerata la forma più comune.
- Tre giorni. La forma classica passa senza complicazioni e non c'è risultato letale.
- Ovale. Simile al modulo di tre giorni, ma con un processo più delicato.
- Quattro giorni. Una forma benigna caratterizzata da un decorso acuto.
Esistono 5 tipi: schizonte o siringa. È caratterizzato dall'ingresso di schizogonie sviluppate a seguito di trasfusioni di sangue o infezione del feto durante la gravidanza. Assenza di una fase di sviluppo dei microbi nel fegato - caratteristica distintiva di questo tipo. La manifestazione dei segni clinici dipende dalla quantità di sangue iniettata.
Sintomi
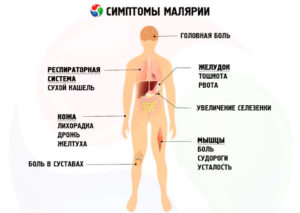 Sintomi caratteristici malaria.
Sintomi caratteristici malaria. I sintomi caratteristici della malaria sono il risultato del passaggio attraverso tutti i cicli di sviluppo dei protozoi nel corpo. La malaria è caratterizzata da una sequenza di cicli, gli attacchi sono sostituiti dalla calma. Se trattamento necessario non iniziato, l'attacco successivo è più grave e può provocare la morte. Ogni tipo di infezione è accompagnato da segni caratteristici della malaria nell'uomo:
- A tre giorni, a giorni alterni si osserva Calore. I primi segni compaiono prima di pranzo, la loro durata è fino a 12 ore. Un brusco salto sostituisce il declino e il sudore abbondante. Un esame del sangue dopo alcune settimane può rilevare l'anemia. L'infezione persiste nel corpo fino a 3 anni, causando ricadute tardive.
- Febbre con malaria di quattro giorni mantenuta a intervalli di 2 giorni. La manifestazione dei sintomi è più lieve, ma l'infezione persiste a lungo nel corpo (fino a 50 anni).
- Con un ovale, i sintomi compaiono in orario serale si ripetono a giorni alterni.
- Lo stato febbrile nella forma tropicale dura 30 ore, non c'è ciclicità caratteristica. Dopo condizioni febbrili prolungate, danni alla centrale sistema nervoso si sviluppa il coma.
Fasi di sviluppo del processo
Indipendentemente dal tipo di plasmodio, il decorso della patologia è suddiviso in periodi:
- periodo di incubazione. Durata media 10 giorni. Durante questo periodo, c'è un accumulo di plasmodio, i sintomi clinici sono assenti.
- periodo prodromico. Il verificarsi di sintomi non specifici. Appare fatica cronica, debolezza, dolore alla testa, temperatura subfebbrile.
- Attacco. La sua durata è influenzata dal tipo di plasmodia. I batteri lasciano i globuli rossi, i loro prodotti di scarto vengono distribuiti attraverso il sangue. Segni tipici di intossicazione:
- Calore;
- mal di testa;
- dolore muscolare;
- anemia;
- fegato e milza ingrossati.
- periodo tra gli attacchi. I sintomi di avvelenamento del corpo si riducono, il benessere migliora. Questa immagine è causata dalla partenza dei microrganismi negli eritrociti. A volte la persona sembra sana.
Caratteristiche della malaria nei bambini
 La malaria nei bambini è un quadro clinico grave.
La malaria nei bambini è un quadro clinico grave. Una bassa immunità nei bambini provoca un quadro clinico grave, quindi se compaiono sintomi, consultare immediatamente un medico. Un bambino sotto i 5 anni ha un particolare decorso di malattie. Durante il periodo degli attacchi febbrili non c'è sudorazione e al posto dei brividi compare la cianosi delle estremità, sotto il naso. La pelle del bambino diventa pallida, iniziano le convulsioni e il vomito. La malaria nei bambini è caratterizzata da un brusco salto di temperatura, quindi da una diminuzione del subfebbrile. Avvelenamento del corpo sostanze tossiche porta a indigestione: dolore addominale, diarrea. Compaiono segni caratteristici:
- anemia nella malaria;
- eruzione maculata sul corpo.
Durante la gravidanza
Il processo stesso della gravidanza è piuttosto complicato. Cambiamenti fisiologici nel corpo, disturbi ormonali, scosse immunologiche futura madre e bambino suscettibile alle infezioni. Nelle donne in gravidanza, la gravità della patologia è molte volte più forte rispetto alle donne non gravide. Sviluppandosi, il batterio ha un effetto negativo sul feto, minacciando una violazione dello sviluppo mentale.
Se l'infezione del corpo della donna si è verificata nel primo trimestre di gravidanza, la probabilità di morte fetale, l'insorgenza di parto prematuro o autoaborto è elevata. La malattia trasferita in utero influisce sullo sviluppo del feto. Nei primi giorni dopo la nascita, il bambino manifesta le conseguenze dell'infezione intrauterina: febbre, ittero, convulsioni, edema polmonare.
Procedure diagnostiche
La diagnosi si basa sullo studio sintomi clinici e informazioni sulla storia epidemiologica del paziente. La diagnosi è confermata da metodi di laboratorio analisi del sangue. Secondo la microscopia di uno striscio di sangue, viene determinata la saturazione con i batteri, di che tipo sono. Per studiare il sangue, devi fare due strisci:
- Sottile, che consente di determinare il tipo di infezione e lo stadio del suo sviluppo.
- Spesso. Metodo per determinare il plasmodio e la sua resistenza ai farmaci.
Il secondo metodo diagnostico è la PCR. Il metodo sperimentale della diagnostica molecolare è piuttosto costoso, pertanto non viene utilizzato come metodo principale, ma solo come metodo aggiuntivo. Per riconoscere gli anticorpi nel sangue umano, saggio immunoassorbente collegato. La scelta del metodo diagnostico dipende dalle capacità dell'istituto medico, ma la microscopia del sangue è obbligatoria.
Un esame del sangue generale mostra la presenza di anemia, un aumento dei leucociti e una diminuzione delle piastrine. IN analisi generale l'urina contiene sangue.
Trattamento della malattia
 Il trattamento dei pazienti con malaria viene effettuato solo nell'ospedale del dipartimento di malattie infettive.
Il trattamento dei pazienti con malaria viene effettuato solo nell'ospedale del dipartimento di malattie infettive. Una persona malata è una fonte di infezione. Se si sospetta una patologia negli adulti o nei bambini, il paziente viene immediatamente ricoverato e ricoverato reparto infettivi. Si trova a istituto medico fino alla completa scomparsa dell'infezione nella malaria. Il paziente sarà sottoposto a un esame completo e prescriverà un corso di terapia intensiva.
Cosa trattare?
- Farmaci antibatterici:
- "Quinin" - il più affidabile e collaudato. Il trattamento viene effettuato con la somministrazione endovenosa del farmaco. La durata della terapia è di 7 giorni. Se è impossibile somministrare il farmaco, viene somministrato per via intramuscolare, ma vengono inoltre attribuiti antibiotici e un secondo agente antimalarico.
- "Hingamin" - un rimedio per compresse contro la malaria. Il corso del trattamento è di 5 giorni per gli adulti. Per i bambini, il farmaco viene somministrato per via intramuscolare.
- Terapia endovenosa:
- salino;
- "Hemodez";
- "Furosemide";
- "Eufillin";
- massa eritrocitaria.
- Rafforzare l'immunità;
- trattamento sintomatico.
Complicazioni
Tranne sintomi spiacevoli accompagnando la malattia, lo sviluppo di complicanze è pericoloso:
- i polmoni e il fegato sono colpiti;
- si sviluppa l'anemia;
- disturbi cerebrali (convulsioni, paralisi, coma);
- rottura intravascolare dei globuli rossi (insufficienza renale).
Prevenzione
Individuazione tempestiva di casi di malattie, terapia necessaria di pazienti e portatori, attuazione del controllo epidemiologico e prevenzione - Un approccio complesso per aiutare a controllare la situazione. La prevenzione della malaria è obbligatoria per tutti. Al principale misure preventive riguarda la lotta contro i vettori di microrganismi, quindi non dobbiamo dimenticare i mezzi di protezione:
- zanzariere su porte e finestre;
- repellenti per zanzare.
La vaccinazione contro la malaria non è stata sviluppata, quindi i farmaci antimalarici vengono utilizzati come profilassi. Quando si viaggia in un'area ad alto rischio, il corso di prevenzione inizia 2 settimane prima del viaggio, continua sempre nell'area a rischio e 4 settimane dopo il rientro. nel gruppo di rischio per alta incidenza include turisti, rifugiati, portatori di Plasmodium. Se una persona aveva la malaria, deve essere registrata.
Domande di controllo
1. Quali agenti patogeni causano la meningoencefalite virale?
2. Sotto cosa malattie congenite La meningoencefalite virale può svilupparsi e quali sono le conseguenze dopo le neuroinfezioni?
Malaria- una malattia protozoaria caratterizzata da attacchi periodici di febbre, anemia, ingrossamento del fegato, della milza e tendenza al decorso ricorrente.
La schizogonia si verifica dopo l'infezione da sporozoiti umani. Esistono due tipi di sporozoiti: i tachisporozoiti, che subito dopo la penetrazione nell'epatocita danno origine alla schizogonia esoeritrocitica, e i bradisporozoiti, che si trovano a lungo nel fegato in uno stato inattivo ("dormiente") per diversi (8 - 9) mesi e anche fino a due anni, quando attivati, si sviluppano recidive a distanza della malattia. Gli sporozoiti entrano nel fegato, dove formano un'enorme quantità di merozoiti tissutali (tessuto, o exoerythrocytic, schizogony) in assenza di manifestazioni cliniche della malattia. Dopo la fine della schizogonia esoeritrocitica, i merozoiti tissutali entrano nel flusso sanguigno e sono in grado di moltiplicarsi solo negli eritrociti con la loro successiva distruzione, la formazione di merozoiti eritrocitari e cellule germinali. Cause di schizogonia eritrocitaria manifestazioni cliniche la malaria e la sua durata con malaria di tre giorni, tropicale e ovale è di 48 ore e con quattro giorni - 72 ore. Le forme sessuali (micro e macrogametociti) non causano sintomi clinici malattie, ma una persona con la loro presenza nel sangue può fungere da fonte di infezione per i vettori di zanzare.
La malaria è diffusa nei paesi a clima tropicale e subtropicale (paesi dell'Africa, dell'Asia, delle isole l'oceano Pacifico). I focolai di malaria sono riapparsi in Tagikistan, Uzbekistan e Azerbaigian. I casi importati di malaria sono registrati in Russia e nella Repubblica di Bielorussia. La massima incidenza nei paesi a clima temperato si verifica in giugno-agosto; nei paesi a clima tropicale la malaria si manifesta tutto l'anno.
Patogenesi. La malaria acquisita naturalmente a seguito di un'infezione trasmissibile viene definita infezione da sporozoite. La malaria derivante da infezione parenterale o transplacentare è indicata come infezione schizonte, in cui si sviluppa solo la schizogonia eritrocitaria in assenza di una fase esoeritrocitaria.
I principali cambiamenti patomorfologici e le corrispondenti manifestazioni cliniche sono dovuti alla schizogonia eritrocitaria.
Il verificarsi di attacchi di febbre è associato alla reazione dei centri di termoregolazione al rilascio nel sangue di un numero enorme di merozoiti, che sono proteine estranee. L'anemia è causata dalla rottura dei globuli rossi invasori. Ingrossamento del fegato, milza, iperplasia midollo osseo associato a una maggiore moltiplicazione degli elementi del sistema dei fagociti mononucleari (MPS). Le recidive precoci sono dovute alla rinascita della schizogonia eritrocitaria e le recidive tardive sono dovute all'attivazione dei bradisporozoiti.
Clinica. Secondo i quattro tipi dell'agente eziologico della malaria, si distinguono le seguenti forme della malattia: malaria di tre giorni, malaria tropicale, di quattro giorni e ovale. Durata periodo di incubazione corrisponde alla durata della fase di schizogonia tissutale e va da 6 a 15 giorni per la malaria di tre giorni, tropicale e ovale, e 3-6 settimane per la quattro giorni.
Nonostante alcune differenze nelle manifestazioni cliniche della malaria causate da tipi diversi plasmodia malarica, si possono distinguere diversi periodi durante il decorso della malattia:
1) malaria primaria (attacco primario), inclusi fenomeni prodromici e una serie di attacchi primari (10 - 14);
2) recidive precoci, che compaiono entro 2-3 mesi dall'attacco iniziale;
3) periodo latente intercritico della durata di 7-11 mesi;
4) ricadute tardive (remote) che si verificano dopo un periodo di latenza.
Il periodo delle manifestazioni primarie dura circa due mesi. Nella maggior parte dei casi, la malattia inizia con un periodo prodromico, caratterizzato da malessere generale, brividi, mal di testa, dolori muscolari.
più caratteristico segno clinico la malaria è febbre sotto forma di attacchi malarici (parossismi), alternati a periodi di apiressia (curva termica intermittente). In un attacco malarico si distinguono tre fasi: un periodo di brividi, caldo e sudore. Un tipico attacco malarico inizia con un brivido. I brividi possono essere di varia intensità: da un leggero brivido a un tremendo brivido, in cui il paziente viene vomitato nel letto e letteralmente "manca un dente su un dente". La pelle acquista il carattere di "oca", fredda al tatto, l'espressione del viso è sofferente. Durante il periodo di febbre, le condizioni del paziente peggiorano: il mal di testa si intensifica, compaiono vertigini, sete, dolori muscolari, dolore al fegato e alla milza e nella parte bassa della schiena. Il polso è frequente, teso. La minzione è accelerata. Durante il periodo freddo, la temperatura corporea raggiunge 37,5 - 38 0 С, la durata della fase fredda è diversa - da 20 - 30 minuti a 2 - 4 ore. Il freddo è sostituito da uno stadio di febbre. Dopo un brivido, i pazienti notano un miglioramento del benessere, una sorta di euforia. Quindi la condizione peggiora bruscamente: il paziente è agitato, si agita nel letto, è tormentato da una sete inestinguibile, appare il vomito. La temperatura corporea raggiunge i 40 - 41 0 C, la pelle diventa secca, calda, rossa. Si nota tachicardia, il polso è debole, la pressione sanguigna è ridotta. I confini del cuore si espandono, i suoni del cuore sono attutiti, appare mancanza di respiro. Lingua rivestita con rivestimento bianco, ispessita. A volte c'è delirio, convulsioni e perdita di coscienza, che ritorna rapidamente dopo che l'attacco si è fermato. La fase di riscaldamento può durare fino a 12 ore.
La fine dell'attacco è accompagnata da un forte sudore, una diminuzione della temperatura corporea, spesso fino a 35 0 C. Le condizioni del paziente migliorano gradualmente, il paziente si calma e si addormenta.
La durata di un attacco malarico di solito non supera le 8-12 ore, a volte dura più di un giorno. Un attacco di febbre, di regola, si verifica nella prima metà della giornata, che ha un grande valore diagnostico. Con la malaria di tre giorni, tropicale e ovale, i parossismi si ripetono a giorni alterni, con quattro giorni dopo due giorni.
Nei giorni liberi da attacchi, le condizioni del paziente possono essere soddisfacenti, la capacità lavorativa viene ripristinata.
Il secondo sintomo tipico della malaria, oltre alla febbre, è l'ingrossamento e l'indolenzimento del fegato e della milza. L'allargamento del fegato viene solitamente rilevato prima dell'ingrossamento della milza. Allo stesso tempo, l'ingrossamento della milza rimane più lungo dell'ingrossamento del fegato.
Terzo segno distintivo la malaria è anemia ipocromica che è emolitico. Nel sangue, oltre all'anemia, c'è leuco e neutropenia, la VES è aumentata.
Il periodo di attacchi primari di malaria (10 - 14) anche senza terapia specificaè sostituito da un periodo di latenza della durata di 1 - 3 mesi, spesso salute quasi completa. Dopo un periodo di latenza, più della metà dei pazienti ricade manifestazioni acute malaria - recidive precoci dovute al risveglio della schizogonia eritrocitaria e procedendo più facilmente rispetto agli attacchi primari.
Le recidive tardive si sviluppano 6 mesi dopo il periodo degli attacchi primari, sono associate all'attivazione dei bradisporozoiti e differiscono poco dai parossismi che si verificano durante le recidive precoci.
Ci sono alcune caratteristiche della malaria causate da diversi tipi di agenti patogeni. Tuttavia, va notato che la malaria di tre giorni, quattro giorni e la malaria ovale procedono benignamente.
malaria tropicale. Questa forma di malaria, rispetto alle forme di tre giorni e quattro giorni, è caratterizzata da manifestazioni cliniche più gravi. La malaria tropicale è caratterizzata da una curva febbrile meno corretta (febbre remittente o addirittura persistente), sintomi più pronunciati di intossicazione durante un attacco: mal di testa, insonnia, nausea, vomito, dolori muscolari e articolari, ecc. Nella malaria tropicale possono verificarsi forme maligne - cerebrale , settico, algidico, ecc. Complicazioni della malaria sotto forma di coma malarico, febbre emoglobinurica, acuta insufficienza renale, shock tossico-infettivo sono più comuni nella malaria tropicale e possono essere fatali.
Complicazioni. VERO coma malarico si sviluppa solo nella malaria tropicale. La causa del coma è il blocco di un gran numero di capillari cerebrali da parte di coaguli di sangue, seguito da cambiamenti organici in esso dovuti a ridotta circolazione sanguigna e nutrizione. Ci sono tre periodi di coma malarico: 1) un periodo di sonnolenza, 2) un periodo di sopore, ibernazione e 3) un periodo di coma completo.
Il primo periodo - dubbi ( grado lieve disturbi della coscienza) - caratterizzato da uno stato di stupore, sonnolenza. Il paziente sviluppa un forte mal di testa, grave debolezza generale, indifferenza. Il paziente risponde con riluttanza alle domande, il contatto con lui è difficile, sebbene la coscienza sia preservata, i riflessi tendinei sono normali o aumentati.
Il secondo periodo è sopore, ibernazione (profonda oppressione della coscienza). La coscienza ritorna al paziente solo occasionalmente. Il paziente giace immobile. Solo forti stimoli (un forte grido, una puntura di spillo) possono farlo uscire da questo stato. I riflessi tendinei sono aumentati, i riflessi patologici sono espressi (Babinsky, Oppenheim, ecc.), Si notano contrazioni muscolari convulsive.
Il terzo periodo è un coma completo. Il paziente è in completa prostrazione (impotenza). Il viso è pallido, gli occhi sono infossati, ben chiusi. I riflessi tendinei sono ridotti o assenti. Le pupille sono dilatate, il riflesso corneale è assente. Si nota lo scarico involontario di urina e feci.
Il quadro clinico del coma in assenza di un trattamento adeguato si sviluppa molto rapidamente, il paziente muore entro 3-5 giorni. Il trattamento nella fase del precoma porta al recupero.
Febbre emoglobinurica- grave complicazione della malaria tropicale. La sua essenza è l'emolisi acuta degli eritrociti, il riempimento del sangue con l'emoglobina e l'escrezione dell'emoglobina nelle urine. In una crisi emolitica, l'emoglobina viene convertita in metaemoglobina ed escreta dai reni. La crisi emolitica è caratterizzata da pronunciata intossicazione, anemia, ittero e dalla presenza di un sedimento bruno-grigiastro nelle urine in posizione eretta, costituito da cilindri ialini ed emoglobinici, epitelio renale e un numero minore di eritrociti e leucociti. I pazienti muoiono entro 3-5 giorni per insufficienza renale.
Shock infettivo-tossico(algido) si sviluppa solo nella malaria tropicale. Contrariamente al coma malarico, la coscienza del paziente è preservata. È in uno stato di grave collasso: la pressione sanguigna è ridotta a 80 mm Hg. Arte. e sotto, il polso è frequente, riempimento debole, mancanza di respiro. La pelle è pallida, fredda al tatto, coperta di sudore freddo, la temperatura corporea si abbassa, può esserci diarrea, i riflessi tendinei sono ridotti. La prognosi è sfavorevole. Spesso anche il trattamento antimalarico attivo e l'uso di farmaci cardiovascolari non possono far uscire il paziente dallo stato di collasso.
istruzione professionale superiore
«KHAKASS STATE UNIVERSITY intitolata a A.I. NF KATANOVA
ISTITUTO MEDICO-PSICOLOGICO-SOCIALE
Dipartimento di discipline professionali generali
specialità Medicina Generale
disciplina Malattie infettive, epidemiologia
Saggio
Malaria
Abkan, 2014
1. Eziologia……….…………………………………………………………………………...3 p.
2. Epidemiologia……………………………..………………………………………………………………………………………… ……………………………………………………………………………………………………………………………………… …………………………
3. Patogenesi…………………………………………………………………………………….6 p.
4. Classificazione………………………………………………………………….…………...7 p.
5. Quadro clinico…..……………………………………………………………………… 8 p.
6. Diagnostica………………………………………..……………………………………….10 p.
7. Complicanze……………………………………………………………..………………...11 p.
8. Trattamento………………………………………………………………………………………...12 p.
9. Prevenzione………….……………………………………………….……………..16 p.
10. Nuove cure per la malaria………………………………………………………………….. 17p
11. Riferimenti………………………………………………..……………………….18str
Malaria- malattia protozoica antroponotica trasmissibile con alternanza di attacchi febbrili e periodi di apiressia, ingrossamento del fegato e della milza, anemia con possibile sviluppo di ittero emolitico.
Brevi notizie storiche
Eziologia
Patogeni - il tipo più semplice Plasmodio classe Sporozoea. Genere Plasmodio diviso in 2 sottogeneri - Plasmodio E Laverania (Tabella 1). Più di 100 conosciuti specie di Plasmodium, ma solo quattro di loro sono gli agenti causali della malaria umana: P. vivax (l'agente eziologico della malaria di tre giorni), P.malariae (agente eziologico dei quattro giorni malaria) P. falciparum (l'agente eziologico della malaria tropicale) e P. Ovale (l'agente eziologico della malaria ovale di tre giorni). In rari casi, malattia umana può essere associato a infezione da specie zoonotiche di Plasmodium (ad es. P. cinomogli, causando lesioni nelle scimmie).
Tabella 1.Tipimalaria
Sono state rilevate differenze significative tra i patogeni delle diverse forme di malaria: nella durata dei cicli di sviluppo asessuato e sessuale, nella capacità di infettare il portatore e nella virulenza. Questi fattori determinano in gran parte le gamme di specie di vari agenti patogeni della malaria. Il più adatto al corpo umano P.malariae, meno - P. falciparum. Di grande importanza pratica è la sempre crescente resistenza del Plasmodium ai farmaci antimalarici in molte regioni. il globo. ciclo biologico plasmodio malarico include fasi di sviluppo asessuale (sotto forma di schizogonia tissutale ed eritrocitaria) e sessuale (sporogonia).
|
Processo (fase del ciclo |
Fase di sviluppo plasmodio |
|
|
0. Infezione |
Sangue |
Sporozoite |
|
I. Esoeritrociti (tessuto) schizogonia |
Fegato (epatociti) |
Formazione di merozoiti esoeritrocitari |
|
2. "letargo» (P. vivax, P. ovale) |
Fegato (epatociti) |
Bradisporozoiti - formazione di ipnozoiti |
|
3. Schizogonia eritrocitaria |
Sangue (eritrociti) |
Trofozoite - schizonte - eritrociti merozoiti |
|
4. Gametocitogonia |
Sangue (eritrociti) |
Gametociti (maschio e femmina) |
Con l'infezione parenterale con plasmodia malarica, la schizogonia tissutale non si osserva.
Ciclo di sviluppo negli eritrociti P.malariae è di 72 ore, in altre specie - 48 ore Durante ogni ciclo si formano in sequenza trofozoiti, schizonti e merozoiti, alcuni dei merozoiti si trasformano in gametociti. Queste ultime sono cellule riproduttive maschili e femminili immature; il loro sviluppo termina successivamente nello stomaco della zanzara. Gametociti P. vivax, P. malariae E P.ovale, che non entrano nel corpo di una zanzara, muoiono rapidamente e gametociti P. falciparum in grado di persistere nel sangue umano per lungo tempo. I cicli di schizogonia eritrocitaria terminano con la distruzione di eritrociti infetti, il rilascio di merozoiti nel plasma sanguigno, dove alcuni di essi muoiono e il resto viene introdotto in nuovi eritrociti, dando origine a nuovi cicli di schizogonia.
A P. vivax, P. malariae e io ovale la schizogonia eritrocitaria si verifica nel sangue periferico, dove si possono osservare tutte le forme transitorie di sviluppo dei plasmodi.
Schizogonia eritrocitaria P. falciparum ha alcune caratteristiche. Passa attraverso i capillari organi interni dove gli eritrociti invasi aderiscono principalmente alle cellule endoteliali. IN sangue periferico nel decorso semplice della malaria tropicale circolano solo eritrociti contenenti trofozoiti e gametociti a forma di anello e nel decorso maligno della malattia compaiono anche eritrociti con stadi intermedi di sviluppo dei plasmodi. Gametociti P. falciparum si formano solo dopo diversi cicli di schizogonia eritrocitaria; possono essere rilevati nel sangue non prima del 10-12° giorno dall'inizio della malattia. Successivamente, possono rimanere nel flusso sanguigno per diverse settimane.
Epidemiologia
Meccanismo di trasferimento - trasmissivo. Sono note più di 400 specie di zanzare del genere. anofele. Di queste, 60 specie sono vettori noti e 30 specie sono i principali vettori di agenti patogeni della malaria umana. Il ruolo epidemico di una particolare specie è determinato da diversi fattori:
La suscettibilità di una particolare specie di zanzara a una particolare specie di plasmodio malarico;
La probabilità e la frequenza degli attacchi di alcuni tipi di zanzare su una persona;
La dimensione della popolazione di zanzare e la probabilità di raggiungere individui di età epidemicamente pericolosa;
La durata della stagione con la temperatura dell'aria ottimale.
Non è esclusa la possibilità di infezione attraverso trasfusioni di sangue o l'uso di strumenti infetti (siringhe, aghi). È possibile la trasmissione transplacentare o intranatale del patogeno.
Principali segni epidemiologici. Attualmente la malaria è distribuita in 90 paesi del mondo, la metà dei quali si trova in Africa. Secondo la classificazione dell'OMS, esistono quattro gradi di attività dei focolai endemici di malaria: ipoendemici (rischio basso o moderato di infezione), mesoendemici (rischio moderato o alto), iperendemici (rischio elevato) e oloendemici (rischio molto elevato). La campagna globale dell'OMS per eliminare la malaria non ha avuto successo, determinando un'intensificazione del processo epidemico con il ripristino dell'incidenza della malaria in aree parzialmente o completamente riabilitate. Più di 2 miliardi di persone, ovvero il 41% della popolazione mondiale, sono ancora a rischio di infezione e 300-500 milioni ogni anno si ammalano di questa pericolosa malattia. All'interno dell'ex Unione Sovietica esistono focolai attivi in Tagikistan, Uzbekistan e Azerbaigian. La maggior parte dei paesi europei (inclusa la Russia) riportano casi importati di malaria. Ogni anno nella Federazione Russa vengono registrati 800-1200 casi di malaria. L'80% dei casi importati sono pazienti con malaria di tre giorni dai paesi della CSI, incl. dall'Azerbaigian e dal Tagikistan (lavoratori stagionali, rifugiati e uomini d'affari). Nella maggior parte dei casi importati da paesi non CSI, malaria tropicale dall'Africa. La malaria di tre giorni predomina tra i casi importati dall'Asia. La più grande importazione di malaria (fino a 100 casi all'anno) si verifica principalmente nei grandi centri amministrativi, dove solo nelle periferie e nei cottage estivi ci sono le condizioni per la trasmissione locale della malaria. L'importazione della malaria è possibile non solo da parte di malati, ma anche da portatori infetti che entrano in Russia da paesi endemici il più delle volte in aereo, meno spesso - navi marittime e furgoni. Le zanzare infette possono entrare dalle regioni di confine endemiche della malaria.
Negli ultimi anni sono stati osservati casi isolati di malaria locale di tre giorni nel territorio di Krasnodar, Mosca, Lipetsk, Nizhny Novgorod, Samara, Rostov e altre regioni con un significativo potenziale malarico.
La diffusione della malaria nelle aree endemiche è zonale-focale, è determinata dall'interazione di fattori naturali e socio-economici prevalenti in ciascuna area specifica. Il confinamento del contagio a diverse fasce di età della popolazione è ben tracciato.
Nei paesi dell'Africa tropicale, ad esempio, il rischio di infezione è più alto per i bambini di età compresa tra 6 mesi e 5 anni, così come per le giovani donne incinte, in particolare le primipare. Nel Sud e Sud-Est asiatico e in Sud America, i giovani adulti che sono attivamente coinvolti in attività economiche sono considerati a più alto rischio. La minaccia dell'infezione da malaria esiste per gli immigrati, in particolare i rifugiati, i lavoratori agricoli stagionali. C'è stato un aumento significativo del rischio di infezione, morbilità e persino mortalità per malaria tra le persone non immuni che visitano paesi endemici per la malaria, sia per occupazione (marinai, membri dell'equipaggio aereo, uomini d'affari, ecc.) che per scopi turistici e pellegrinaggio. I movimenti disordinati di grandi gruppi di persone contribuiscono alla massiccia diffusione di ceppi di malaria farmacoresistenti su vaste aree.
Patogenesi
La fase della schizogonia tissutale è asintomatica, la sua durata corrisponde alla maggior parte del periodo di incubazione. Il periodo di incubazione della malaria può terminare già nella fase della schizogonia eritrocitaria, se la concentrazione di merozoiti eritrocitari che entrano nel flusso sanguigno dagli eritrociti distrutti supera la cosiddetta soglia pirogenica. Il verificarsi di manifestazioni cliniche della malattia sotto forma di parossismo malarico in senso fisiopatologico può essere considerato come una reazione pirogenica dei centri termoregolatori al rilascio di proteine estranee nel plasma sanguigno nella composizione dei merozoiti, i loro prodotti metabolici, alterati patologicamente proteine proprie degli eritrociti, nonché sostanze biologicamente attive contenute negli eritrociti. Allo stesso tempo, questi stessi componenti causano la possibilità di sviluppare reazioni allergiche e anafilattiche (esantema, bronchite con sindrome bronco-ostruttiva, artrite, ecc.).
Il contenuto di sostanze biologicamente attive e prodotti tossici formati durante la morte dei plasmodi aumenta nel sangue, il che porta a una violazione della permeabilità dell'endotelio. vasi sanguigni, lo sviluppo di processi distrofici e persino necrotici in esso. Ciò si traduce in edema perivascolare e congestione infiammatoria nel sistema capillare.
A causa della rottura degli eritrociti colpiti, dell'emolisi parziale degli eritrociti non invasivi sotto l'influenza dei complessi immunitari risultanti con un contenuto in eccesso della frazione del complemento Ag e C3 (meccanismo autoimmune), nonché dell'inibizione dell'eritropoiesi in condizioni di grave tossicosi, l'anemia emolitica progressiva si sviluppa con possibile ittero. La riproduzione potenziata delle cellule del sistema macrofagi-monociti spiega la formazione della sindrome epatolienale.
Tabella 3. La durata della malaria con una singola infezione (Belyaev A.E. Lysenko A.Ya., 1992)
I cambiamenti patomorfologici in vari organi nella malaria sono vari. Prima di tutto, sono associati a disturbi del microcircolo e proprietà reologiche sangue. Spesso vengono rilevate emorragie, significativi processi distrofici e necrobiotici nel miocardio, nei reni (con segni di necrosi tubulare acuta), un aumento degli organi parenchimali con deposizione del pigmento malarico ematomelanina. Con la malaria di quattro giorni sono possibili i fenomeni di una sindrome nefrosica progressiva della genesi dell'immunocomplesso.
Classificazione clinica:
