Менструалният цикъл и неговата регулация. Как да регулираме менструалната функция на жената
Цялата система за контрол менструален цикълизградена на йерархичен принцип (подлежащите структури се регулират от надлежащите, които от своя страна реагират на промените в подлежащите нива). В същото време сигналите, идващи от подлежащите структури, коригират дейността на надлежащите. Репродуктивната система е организирана йерархично. Има пет нива на регулиране.
Първото ниво на репродуктивната система- екстрахипоталамични церебрални структури. Те получават импулси от външна средаи интерорецептори и ги предават през системата от предаватели на нервни импулси (невротрансмитери) към невросекреторните ядра на хипоталамуса.
Кората на главния мозък участва в регулирането на функцията на репродуктивната система. Потокът от информация, идващ от външния свят, който определя умствена дейност, емоционална реакция и поведение - всичко това влияе върху функционалното състояние на репродуктивната система. Това се доказва от нарушения на овулацията по време на остър и хроничен стрес, промени в менструалния цикъл с промени в климатичните условия, ритъма на работа и др. репродуктивна функциясе осъществяват чрез промени в синтеза и консумацията на невротрансмитери в мозъчните неврони и в крайна сметка чрез хипоталамичните структури на ЦНС.
Второто ниво на репродуктивната система- хипофизна зона на хипоталамуса. Над хипофизната жлеза в буквален и преносен смисъл се намира хипоталамусът – мозъчна структура, която регулира функционирането на хипофизната жлеза. Хипоталамусът е изграден от нервни клетки, някои от които произвеждат специални хормони (рилизинг хормони), които имат пряк ефект върху синтеза на гонадотропини в хипофизната жлеза. В клетките на хипоталамуса се образуват хипофизотропни фактори (рилизинг хормони) - либерини. Освобождаващият хормон LH (RG-LH luliberin) и неговите синтетични аналози имат способността да стимулират освобождаването на LH и FSH от предния дял на хипофизната жлеза.
Секрецията на RG-LH е генетично програмирана и протича в определен пулсиращ ритъм с честота приблизително веднъж на час. Този ритъм се нарича циркорален (почасов). Циркоралният ритъм на освобождаване на RG-LH се формира в пубертета и е индикатор за зрелостта на невросекреторните структури на хипоталамуса. Цирхоралната секреция на RG-LH задейства системата хипоталамус-хипофиза-яйчници, но нейната функция не може да се счита за автономна. Моделира се чрез импулси от екстрахипоталамични структури.
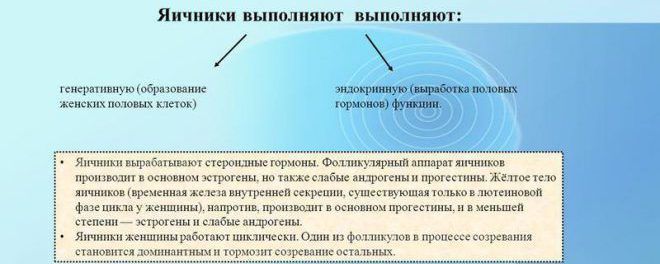
Третото ниво на репродуктивната система- хипофизната жлеза, по-точно нейният преден лоб - аденохипофизата, в която се отделят гонадотропни хормони - фолитропин (фоликулостимулиращ хормон, FSH), лутропин (лутеинизиращ хормон, LH), пролактин (PRL), регулиращи функциите на яйчниците и млечните жлези.
Целевата жлеза за LH и FSH е яйчникът. FSH стимулира растежа на фоликулите, пролиферацията на гранулозните клетки, индуцира образуването на LH рецептори на повърхността на гранулозните клетки. Под въздействието на FSH съдържанието на ароматаза в зреещия фоликул се увеличава.
LH стимулира образуването на андрогени (прекурсори на естроген) в тека клетките, заедно с FSH насърчава овулацията и стимулира синтеза на прогестерон в лутеинизираните гранулозни клетки на овулирания фоликул.
Пролактинът има различни ефекти върху тялото на жената. Основната му биологична роля- растеж на млечните жлези и регулиране на лактацията. Освен това има мобилизиращ мазнините ефект и има хипотензивен ефект. Увеличаването на секрецията на пролактин е един от общи причинибезплодие, тъй като повишаването на нивото му в кръвта инхибира стероидогенезата в яйчниците и развитието на фоликулите.
Четвъртото ниво на репродуктивната система- яйчници. В тях протичат сложни процеси на синтез на стероиди и развитие на фоликули. Процесът на фоякулогенеза протича непрекъснато в яйчника: започва в антенаталния период и завършва в периода след менопаузата.
Първичните фоликули се състоят от нарастващ овоцит, развиваща се прозрачна мембрана (zona pellucida) и няколко слоя фоликуларен епител.
По-нататъшният растеж на фоликула се дължи на трансформацията на фоликуларния епител в многослойна, секретираща фоликуларна течност (liquor folliculi), която съдържа стероидни хормони (естрогени). Ооцитът със заобикалящата го вторична мембрана и фоликулните клетки, образуващи лъчиста корона (corona radiata) под формата на яйценосна туберкула (cumulus oophoron), се измества към горния полюс на фоликула. Външната обвивка се разделя на два слоя - вътрешен и външен. Около разклонените капиляри има множество интерстициални клетки. Външната обвивка на фоликула (the-ca folliculi externa) се образува от плътна съединителна тъкан. Изглежда като вторичен фоликул (folliculi secundarii).
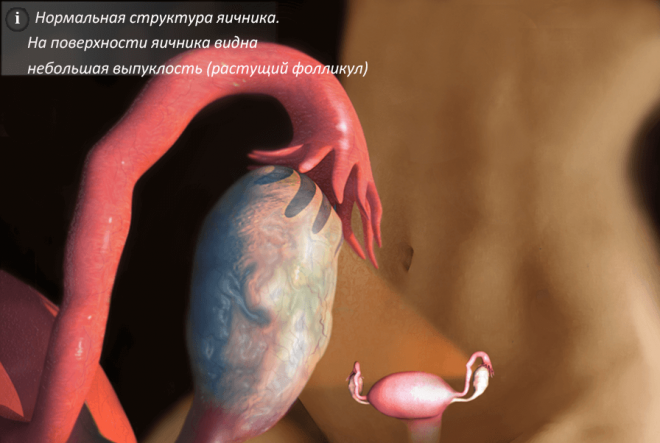
Зрял фоликул, който е достигнал максималното си развитие, изпълнен с фоликуларна течност, се нарича третичен или везикуларен (folliculus ovaricus tertiams seu vesicularis). Той достига такъв размер, че изпъква върху повърхността на яйчника, а яйценосният туберкул с овоцита е в изпъкналата част на везикула. По-нататъшното увеличаване на обема на везикулата, препълнена с фоликуларна течност, води до разтягане и разхлабване както на външната й обвивка, така и на овариалната албугинея на мястото на прикрепване на везикулата, последвано от разкъсване и овулация. По-голямата част от фоликулите (90%) претърпяват атретични промени и само много малка част от тях преминава през пълен цикъл на развитие от първичния фоликул, овулира и се превръща в жълто тяло.
При приматите и хората по време на цикъла се развива един фоликул. Доминантният фоликул вече в първите дни на менструалния цикъл има диаметър 2 mm и в рамките на 14 дни, до момента на овулацията, се увеличава средно до 20-21 mm. Във фоликуларната течност рязко се увеличава съдържанието на естрадиол (Е2) и FSH. Повишаването на нивата на естроген (E2) стимулира освобождаването на LH и овулацията.
Процесът на овулация е разкъсване на базалната мембрана на доминантния фоликул и кървене от разрушените капиляри около тека клетките.
След освобождаването на яйцето, образуващите се капиляри бързо растат в кухината на фоликула; гранулозните клетки се подлагат на лутеинизация. Този процес води до образуването жълто тялочиито клетки отделят прогестерон.
Жълтото тяло може да бъде менструално (corpus luteum menstmationis), което претърпява инволюция на 12-14-ия ден, след което се образува бяло тяло (corpus albicans), което впоследствие изчезва; или жълтото тяло на бременността (corpus luteum graviditatis), което се образува в случай на оплождане и функционира през цялата бременност, достигайки огромни размери.
Основното вещество за всички стероидни хормони е холестеролът, липопротеин с ниска плътност, който навлиза в яйчника чрез кръвния поток. Под въздействието на ензими крайни етаписинтез: превръщането на андрогените в естрогени.
В ранната фоликуларна фаза на менструалния цикъл 60-100 mcg естрадиол се секретира в яйчника, 270 mcg в лутеалната фаза и 400-900 mcg на ден до момента на овулацията. Около 10% от Е2 се ароматизира екстрагонадално от тестостерон. По време на овулацията синтезът на естрон се увеличава до 600 mcg на ден.
Прогестеронът се произвежда в яйчника при 2 mg/ден по време на фоликуларната фаза на менструалния цикъл и 25 mg/ден по време на лутеалната фаза. В процеса на метаболизъм прогестеронът в яйчника се превръща в 20 алфа-дехидропрогестерон, който има относително ниска биологична активност.
Яйчниците синтезират 1,5 mg/ден андростендион, прекурсор на тестостерона. Същото количество андростендион се образува в надбъбречните жлези. Около 15% от тестостерона се ароматизира под въздействието на ензими в дихидротестостерон, най-биологично активният андроген. Неговото количество в женско тялое 75 мкг/ден.
Освен това в яйчника се секретират протеини локално действие- окситоцин и релаксин. Окситоцинът има лутеолитичен ефект, допринасяйки за регресията на жълтото тяло. Relaxin има токолитичен ефект върху миометриума и насърчава овулацията. Простагландините се произвеждат и в яйчниците.
Функцията на репродуктивната система, насочена към регулиране на овулаторния менструален цикъл при жени в репродуктивна възраст, може да бъде представена по следния начин.
В невроните на медиобазалния хипоталамус има пулсираща секреция на RG-LH в циркорален режим. Чрез аксоните на нервните клетки невросекрецията (RG-LH) навлиза в порталната система и се прехвърля с кръв към предната хипофизна жлеза.
Образуването на два гонадотропина (LH и FSH) под въздействието на един RG-LH се обяснява с различната чувствителност към него на клетките на хипофизата, секретиращи LH и FSH, както и с различната скорост на техния метаболизъм. FSH и LH хуморално стимулират растежа на фоликулите, стероидния синтез и узряването на яйцеклетките. Повишаването на нивото на Е2 в преовулаторния фоликул предизвиква освобождаване на LH и FSH и овулация. Под въздействието на инхибин се инхибира освобождаването на FSH. В клетките на лутеинизираната гранулоза под въздействието на LH се образува прогестерон. Намаляването на съдържанието на Е2 стимулира освобождаването на LH и FSH.
Петото ниво на регулиране на репродуктивната система- прицелни тъкани - точките на приложение на действието на хормоните. Така наречените таргетни органи са органи, които са крайната точка на прилагане на половите хормони, произведени от яйчниците. Те включват както органи на репродуктивната система (матка, фалопиеви тръби, вагина), така и други органи (млечни жлези, кожа, кости, мастна тъкан). Клетките на тези тъкани и органи съдържат рецептори за полови хормони.
В мозъка са открити и рецептори за полови хормони, които очевидно могат да обяснят цикличните колебания в психиката на жената по време на менструалния цикъл.
И така, репродуктивната система е суперсистема, функционално състояниекоето се обуславя от обратната аферентация на изграждащите го подсистеми. Разпределете:
- дълъг цикъл обратна връзкамежду хормоните на яйчниците и ядрата на хипоталамуса; между хормоните на яйчниците и хипофизната жлеза;
- къса примка - между предния дял на хипофизната жлеза и хипоталамуса;
- ултракъса бримка - между RG-LH и невроцитите (нервните клетки) на хипоталамуса.
Обратната връзка от полово зряла жена има както отрицателни, така и положителен характер. Пример за отрицателна връзка е увеличаването на освобождаването на LH от предния дял на хипофизната жлеза в отговор на ниски нива на естрадиол в ранната фоликуларна фаза на цикъла. Пример за положителна обратна връзка е освобождаването на LH и FSH в отговор на овулаторния максимум на естрадиола в кръвта.
Според механизма на отрицателната обратна връзка, образуването на RG-LH се увеличава с намаляване на нивото на LH в клетките на предната хипофизна жлеза. Пример за ултракъса отрицателна връзка е увеличаването на секрецията на RG-LH с намаляване на концентрацията му в невросекреторните неврони на хипоталамуса.
В регулацията на функцията на репродуктивната система основните са пулсиращата (цирхорална) секреция на RG-LH в невроните на хипоталамуса и регулирането на освобождаването на LH и FSH от естрадиол по механизма на отрицателна и положителна обратна връзка. .
Л. Циклопарова
женска репродуктивна система,
Съвременна доктрина за менструалната функция.
Регулиране на менструалната функция.
Гонадотропни и овариални хормони.
Морфологични промени в яйчниците и ендометриума.
Овариален и маточен цикъл.
Функционални диагностични изследвания.
периоди от живота на жената.
Влиянието на околната среда върху развитието на женското тяло.
По-правилно е да се говори не за менструалния цикъл, а за репродуктивната система, която, подобно на други, е функционална система (според Anokhin, 1931) и показва функционална активност само в детеродна възраст.
Функционалната система е интегрална формация, която включва централни и периферни връзки и работи на принципа на обратната връзка с обратна връзка за крайния ефект.
Всички други системи поддържат хомеостазата, а репродуктивната система поддържа възпроизводството – съществуването на човешкия род.
Системата достига функционална активност към 16-17-годишна възраст. До 40-годишна възраст репродуктивната функция заглъхва, а до 50-годишна възраст - хормоналната.
Менструален цикъл е сложен, ритмично повтарящ се биологичен процес, който подготвя тялото на жената за бременност.
По време на менструалния цикъл настъпват периодични промени в тялото, свързани с овулацията и завършващи с кървене от матката. Ежемесечно, появява се циклично кървене от маткатаса наречени мензис(от лат. menstruus - месечен или редовен). Появата на менструално кървене показва края на физиологичните процеси, които подготвят тялото на жената за бременност и смъртта на яйцеклетката. Менструацията е отделяне на функционалния слой на маточната лигавица.
Менструална функция - особености на менструалния цикъл през определен период от живота на жената.
Цикличните менструални промени започват в тялото на момичето по време на пубертета (от 7-8 до 17-18 години). По това време репродуктивната система узрява, физическото развитие на женското тяло завършва - растеж на тялото по дължина, осификация на зоните на растеж на тръбните кости; формира се телосложението и разпределението на мастната и мускулната тъкан по женски тип. Първата менструация (менархе) обикновено се появява на възраст 12-13 години (±1,5-2 години). Цикличните процеси и менструалното кървене продължават до 45-50 годишна възраст.
Тъй като менструацията е най-ярката външна проява на менструалния цикъл, нейната продължителност условно се определя от 1-вия ден на миналата до 1-вия ден на следващата менструация.
Признаци на физиологичен менструален цикъл:
двуфазен;
продължителност не по-малко от 21 и не повече от 35 дни (при 60% от жените - 28 дни);
цикличност, като продължителността на цикъла е постоянна;
продължителността на менструацията е 2-7 дни;
менструална кръвозагуба 50-150 ml;
6) липсата на болезнени прояви и нарушения на общото състояние на тялото.
Регулиране на менструалния цикъл
Репродуктивната система е организирана йерархично. Той разграничава 5 нива, всяко от които се регулира от надлежащите структури според механизма на обратната връзка:
1) мозъчна кора;
2) подкорови центрове, разположени главно в хипоталамуса;
3) придатък на мозъка - хипофизната жлеза;
4) полови жлези - яйчници;
5) периферни органи (фалопиеви тръби, матка и вагина, млечни жлези).
Периферните органи са така наречените целеви органи, тъй като поради наличието на специални хормонални рецептори в тях те най-ясно реагират на действието на половите хормони, произведени в яйчниците по време на менструалния цикъл. Хормоните взаимодействат с цитозолните рецептори, стимулират синтеза на рибонуклеопротеини (c-AMP), насърчават възпроизвеждането или инхибирането на клетъчния растеж.
Цикличните функционални промени, настъпващи в тялото на жената, условно се обединяват в няколко групи:
промени в хипоталамуса - хипофиза, яйчници (яйчников цикъл);
матката и предимно в нейната лигавица (маточен цикъл).
Заедно с това има циклични промени в тялото на жената, известни като менструална вълна. Те се изразяват в периодични промени в дейността на централната нервна система, метаболитните процеси, функцията на сърдечно-съдовата система, терморегулацията и др.
Първо ниво. Cortex.
В кората на главния мозък не е установена локализацията на центъра, който регулира функцията на репродуктивната система. Въпреки това, чрез кората на главния мозък при хората, за разлика от животните, външната среда влияе върху подлежащите участъци. Регулирането се осъществява чрез амихалоидните ядра (разположени в дебелината на мозъчните полукълба) и лимбичната система. В експеримента електрическата стимулация на амихалоидното ядро предизвиква овулация. В стресови ситуации с промяна на климата, ритъма на работа, има нарушение на овулацията.
Церебралните структури, разположени в мозъчната кора, възприемат импулси от външната среда и ги предават с помощта на невротрансмитери до невросекреторните ядра на хипоталамуса. Невротрансмитерите включват допамин, норепинефрин, серотонин, индол и нов клас морфиноподобни опиоидни невропептиди - ендорфини, енкефалини и донорфини. Функция - регулират гонадотропната функция на хипофизната жлеза. Ендорфините потискат секрецията на LH и намаляват синтеза на допамин. Налоксонът, ендорфинов антагонист, води до рязко повишаване на секрецията на GT-RH. Ефектът на опиоидите се осъществява чрез промяна на съдържанието на допамин.
Второто ниво е хипофизната зона на хипоталамуса.
Хипоталамусът е част от диенцефалона и с помощта на редица нервни проводници (аксони) е свързан с различни части на мозъка, благодарение на което се осъществява централната регулация на неговата дейност. В допълнение, хипоталамусът съдържа рецептори за всички периферни хормони, включително хормоните на яйчниците (естроген и прогестерон). Следователно хипоталамусът е вид предавателна точка, в която се осъществяват сложни взаимодействия между импулси, влизащи в тялото от околен святчрез централната нервна система, от една страна, и влиянието на хормоните от периферните ендокринни жлези, от друга.
Хипоталамусът съдържа нервни центрове, които регулират менструалната функция при жените. Под контрола на хипоталамуса е дейността на мозъчния придатък - хипофизната жлеза, в чийто преден лоб се отделят гонадотропни хормони, които влияят върху функцията на яйчниците, както и други тропни хормони, които регулират дейността на редица периферни ендокринни жлези(надбъбречна кора и щитовидна жлеза).
Хипоталамо-хипофизната система е обединена от анатомични и функционални връзки и е цялостен комплекс, който играе важна роля в регулирането на менструалния цикъл.
Контролиращият ефект на хипоталамуса върху предния дял на аденохипофизата се осъществява чрез секрецията на неврохормони, които са нискомолекулни полипептиди.
Неврохормоните, които стимулират освобождаването на тропни хормони на хипофизата, се наричат освобождаващи фактори (от освобождаване - до освобождаване), или либерали. Наред с това има и неврохормони, които инхибират освобождаването на тропични неврохормони - статини.
Секрецията на RG-LH е генетично програмирана и протича в определен пулсиращ режим с честота 1 път на час. Този ритъм се нарича циркален (почасов).
Циркоралният ритъм се потвърждава чрез директно измерване на LH в порталната система на хипофизното стъбло и югуларна венажени с нормална функция. Тези изследвания позволиха да се обоснове хипотезата за задействащата роля на RG-LH във функцията на репродуктивната система.
Хипоталамусът произвежда седем освобождаващи фактора, които водят до освобождаване на съответните тропични хормони в предния дял на хипофизната жлеза:
соматотропен освобождаващ фактор (SRF) или соматолиберин;
адренокортикотропен освобождаващ фактор (ACTH-RF) или кортиколиберин;
тиреотропен освобождаващ фактор (TRF) или тиреолиберин;
меланолиберин;
фоликулостимулиращ освобождаващ фактор (FSH-RF) или фолиберин;
лутеинизиращ освобождаващ фактор (LRF) или лулиберин;
пролактин-освобождаващ фактор (PRF) или пролактолиберин.
От изброените освобождаващи фактори, последните три (FSH-RF, L-RF и P-RF) са пряко свързани с осъществяването на менструалната функция. С тяхна помощ в аденохипофизата се отделят три съответни хормона - гонадотропини, тъй като те имат ефект върху половите жлези - половите жлези.
Фактори, които инхибират освобождаването на тропни хормони в аденохипофизата, статини, досега са открити само два:
соматотропин инхибиторен фактор (SIF) или соматостатин;
пролактин инхибиторен фактор (PIF) или пролактостатин, който е пряко свързан с регулирането на менструалната функция.
Хипоталамусните неврохормони (либерини и статини) навлизат в хипофизната жлеза през нейната дръжка и портални съдове. Характеристика на тази система е възможността за кръвен поток в нея и в двете посоки, поради което се прилага механизъм за обратна връзка.
Циркоралният режим на освобождаване на RG-LH се формира в пубертета и е индикатор за зрелостта на невроструктурите на хипоталамуса. Определена роля в регулирането на освобождаването на RG-LH принадлежи на естрадиола. В предовулаторния период, на фона на максималното ниво на естрадиол в кръвта, величината на скока на RG-LH е значително по-висока в ранните фоликуларни и лутеални фази. Доказано е, че тиролиберинът стимулира отделянето на пролактин. Допаминът инхибира освобождаването на пролактин.
Третото ниво е предната хипофизна жлеза (FSH, LH, пролактин)
Хипофизната жлеза е най-сложната в структурно и функционално отношение ендокринна жлеза, състояща се от аденохипофиза (преден лоб) и неврохипофиза (заден лоб).
Аденохипофизата отделя гонадотропни хормони, които регулират функцията на яйчниците и млечните жлези: лутропин (лутеинизиращ хормон, LH), фолитропин (фоликулостимулиращ хормон, FSH), пролактин (PrL) и соматотропин (GH), кортикотропин (ACTH), тиреотропин (TSH).
В хипофизния цикъл се разграничават две функционални фази - фоликулинова, с преобладаваща секреция на FSH, и лутеална, с доминираща секреция на LH и PrL.
FSH стимулира растежа на фоликула в яйчника, пролиферацията на гранулозни клетки, заедно с LH стимулира освобождаването на естроген, повишава съдържанието на ароматаза.
Увеличаването на секрецията на LH със зрял доминантен фоликул причинява овулация. След това LH стимулира освобождаването на прогестерон от жълтото тяло. Зората на жълтото тяло се определя от допълнителното влияние на пролактина.
Пролактинът заедно с LH стимулира синтеза на прогестерон от жълтото тяло; основната му биологична роля е растежът и развитието на млечните жлези и регулирането на лактацията. Освен това има мобилизиращ мазнините ефект и понижава кръвното налягане. Увеличаването на пролактина в организма води до нарушение на менструалния цикъл.
Понастоящем са открити два вида секреция на гонадотропини: тоник, насърчаване на развитието на фоликулите и производството на естрогени от тях, и цикличен, осигуряване на промяна във фазите на ниски и високи концентрации на хормони и по-специално техния предовулационен пик.
Четвърто ниво - яйчници
Яйчникът е автономна ендокринна жлеза, своеобразен биологичен часовник в тялото на жената, който осъществява механизма за обратна връзка.
Яйчникът изпълнява две основни функции - генеративна (узряване на фоликулите и овулация) и ендокринна (синтез на стероидни хормони - естроген, прогестерон и малко количество андрогени).
Процесът на фоликулогенеза протича непрекъснато в яйчника, започвайки в антенаталния период и завършвайки в постменопаузата. В същото време до 90% от фоликулите са атретични и само малка част от тях преминава през пълен цикъл на развитие от първичен до зрял и се превръща в жълто тяло.
И двата яйчника при раждането на момиче съдържат до 500 милиона първични фоликули. До началото на юношеството, поради атрезия, техният брой намалява наполовина. През целия репродуктивен период от живота на жената узряват само около 400 фоликула.
Овариалният цикъл се състои от две фази – фоликуларна и лутеална. Фоликулиновата фаза започва след края на менструацията и завършва с овулацията; лутеална - започва след овулация и завършва с появата на менструация.
Обикновено от началото на менструалния цикъл до 7-ия ден няколко фоликула започват да растат едновременно в яйчниците. От 7-ия ден един от тях изпреварва останалите в развитието, до момента на овулацията достига диаметър 20-28 mm, има по-изразена капилярна мрежа и се нарича доминантен. Причините за избора и развитието на доминантния фоликул все още не са изяснени, но от момента на появата му други фоликули спират да растат и да се развиват. Доминантният фоликул съдържа яйцето, неговата кухина е пълна с фоликуларна течност.
По време на овулацията обемът на фоликуларната течност се увеличава 100 пъти, съдържанието на естрадиол (Е 2) в него рязко се увеличава, повишаването на нивото на което стимулира освобождаването на LH от хипофизната жлеза и овулацията. Фоликулът се развива в първата фаза на менструалния цикъл, която продължава средно до 14-ия ден, след което зрелият фоликул се разкъсва - овулация.
Малко преди овулацията настъпва първата мейоза, т.е. редукционното делене на яйцето. След овулацията яйцеклетката от коремната кухина навлиза във фалопиевата тръба, в ампулната част на която се извършва второ редукционно делене (втора мейоза). След овулацията, под влиянието на преобладаващия ефект на LH, се наблюдава по-нататъшен растеж на гранулозни клетки и съединителнотъканни мембрани на фоликула и натрупване на липиди в тях, което води до образуването на жълтото тяло 1 .
Самият процес на овулация е разкъсване на базалната мембрана на доминантния фоликул с освобождаване на яйцеклетката, заобиколена от лъчиста корона, в коремната кухина и по-късно в ампулния край на фалопиевата тръба. Ако целостта на фоликула е нарушена, има леко кървене от разрушените капиляри. Овулацията възниква в резултат на сложни неврохуморални промени в тялото на жената (налягането във фоликула се увеличава, стената му става по-тънка под въздействието на колагеназа, протеолитични ензими, простагландини).
Последният, както и окситоцинът, релаксинът, променят съдовото пълнене на яйчника, предизвикват свиване на мускулните клетки на стената на фоликула. Някои имунни промени в тялото също засягат процеса на овулация.
Неоплодената яйцеклетка умира в рамките на 12-24 часа. След освобождаването му в кухината на фоликула, образуващите се капиляри бързо растат, гранулозните клетки се подлагат на лутеинизация - образува се жълто тяло, клетките на което секретират прогестерон.
При липса на бременност жълтото тяло се нарича менструално, етапът на неговия разцвет продължава 10-12 дни и след това настъпва обратно развитие, регресия.
Вътрешната обвивка, гранулозните клетки на фоликула, жълтото тяло под въздействието на хормоните на хипофизата произвеждат полови стероидни хормони - естрогени, прогестогени, андрогени, чийто метаболизъм се извършва главно в черния дроб.
Естрогените включват три класически фракции - естрон, естрадиол, естриол. Най-активен е естрадиолът (Е 2). В яйчниковата и ранната фоликулинова фаза се синтезират 60-100 mcg, в лутеалната фаза - 270 mcg, до момента на овулацията - 400-900 mcg / ден.
Естронът (E 1) е 25 пъти по-слаб от естрадиола, нивото му от началото на менструалния цикъл до момента на овулацията се повишава от 60-100 mcg / ден до 600 mcg / ден.
Естриол (Ez) е 200 пъти по-слаб от естрадиола, е неактивен метаболит на E i и E 2 .
Естрогените (от oestrus - еструс) при кастрирани женски бели мишки предизвикват у тях еструс - състояние, подобно на това, което се получава при некастрирани женски при спонтанно узряване на яйцеклетките.
Естрогените допринасят за развитието на вторичните полови белези, регенерацията и растежа на ендометриума в матката, подготовката на ендометриума за действието на прогестерона, стимулират секрецията на цервикална слуз, контрактилната активност на гладката мускулатура на гениталния тракт; промяна на всички видове метаболизъм с преобладаване на катаболните процеси; по-ниска телесна температура. Естрогените във физиологично количество стимулират ретикулоендотелната система, повишавайки производството на антитела и активността на фагоцитите, повишавайки устойчивостта на организма към инфекции; задържат азот, натрий, течност в меките тъкани, калций и фосфор в костите; предизвикват повишаване на концентрацията на гликоген, глюкоза, фосфор, креатинин, желязо и мед в кръвта и мускулите; намаляват съдържанието на холестерол, фосфолипиди и общи мазнини в черния дроб и кръвта, ускоряват синтеза на висши мастни киселини. Под влияние на естрогените метаболизмът протича с преобладаване на катаболизма (забавяне на натрий и вода в тялото, повишено разграждане на протеини), както и намаляване на телесната температура, включително базалната (измерена в ректума).
Процесът на развитие на жълтото тяло обикновено се разделя на четири фази: пролиферация, васкуларизация, цъфтеж и обратно развитие. По времето на обратното развитие на жълтото тяло започва следващата менструация. В случай на бременност, жълтото тяло продължава да се развива (до 16 седмици).
Гестагени (от gesto - нося, бременна) допринасят за нормалното протичане на бременността. Гестагените, произведени главно от жълтото тяло на яйчника, играят важна роля в цикличните промени в ендометриума, които настъпват в процеса на подготовка на матката за имплантиране на оплодена яйцеклетка. Под въздействието на гестагени, възбудимостта и контрактилитета на миометриума се потискат, като същевременно се увеличава неговата разтегливост и пластичност. Гестагените, заедно с естрогените, играят важна роля по време на бременност в подготовката на млечните жлези за предстоящата лактационна функция след раждането. Под въздействието на естрогените настъпва пролиферация на млечните пътища, а гестагените действат главно върху алвеоларния апарат на млечните жлези.
Гестагените, за разлика от естрогените, имат анаболен ефект, т.е. допринасят за усвояването (асимилацията) на вещества от тялото, по-специално протеини, идващи отвън. Гестагените причиняват леко повишаване на телесната температура, особено базалната.
Прогестеронът се синтезира в яйчника в количество от 2 mg / ден във фоликуларната фаза и 25 mg / ден. - в лутеална. Прогестеронът е основният прогестоген на яйчниците, яйчниците също синтезират 17а-оксипрогестерон, D 4 -прегненол-20-OH-3, O 4 -прегненол-20-OH-3.
При физиологични условия гестагените намаляват съдържанието на амино азот в кръвната плазма, повишават секрецията на аминокиселини, увеличават отделянето на стомашен сок и инхибират жлъчната секреция.
Следните андрогени се произвеждат в яйчниците: андростендион (прекурсор на тестостерон) в количество от 15 mg / ден, дехидроепиандростерон и дехидроепиандростерон сулфат (също прекурсори на тестостерон) - в много малки количества. Малките дози андрогени стимулират функцията на хипофизната жлеза, големите дози я блокират. Специфичният ефект на андрогените може да се прояви под формата на мъжки ефект (хипертрофия на клитора, окосмяване по мъжки тип, пролиферация на перстновидния хрущял, поява на акне вулгарис), антиестрогенен ефект (в малки дози предизвикват пролиферация на ендометриум и вагинален епител), гонадотропен ефект (в малки дози стимулират секрецията на гонадотропини, допринасят за растежа, узряването на фоликула, овулацията, образуването на жълтото тяло); антигонадотропен ефект (висока концентрация на андрогени в предовулационния период потиска овулацията и впоследствие причинява атрезия на фоликулите).
В гранулозните клетки на фоликулите, протеинов хормонинхибин, който инхибира освобождаването на FSH от хипофизната жлеза и местни протеинови вещества - окситоцин и релаксин. Окситоцинът в яйчника насърчава регресията на жълтото тяло. Яйчниците също произвеждат простагландини. Ролята на простагландините в регулацията на женската репродуктивна система е да участват в процеса на овулация (осигуряват разкъсване на стената на фоликула чрез увеличаване на контрактилната активност на гладките мускулни влакна на обвивката на фоликула и намаляване на образуването на колаген), в транспортирането на яйцеклетката (влияят върху контрактилната активност на фалопиевите тръби и засягат миометриума, допринасяйки за нидация на бластоцисти), в регулирането на менструалното кървене (структурата на ендометриума по време на отхвърлянето му, контрактилната активност на миометриума , артериолите, тромбоцитната агрегация са тясно свързани с процесите на синтез и разграждане на простагландини).
В регресията на жълтото тяло, ако не настъпи оплождане, участват простагландини.
Всички стероидни хормони се образуват от холестерол, гонадотропните хормони участват в синтеза: FSH и LH и ароматаза, под влиянието на които се образуват естрогени от андрогени.
Всички горепосочени циклични промени, настъпващи в хипоталамуса, предната хипофизна жлеза и яйчниците, понастоящем се наричат овариален цикъл. По време на този цикъл има сложни взаимоотношения между хормоните на предния дял на хипофизата и периферните полови (овариални) хормони. Тези връзки са показани схематично на фиг. 1, което показва, че най-големите промени в секрецията на гонадотропни и овариални хормони настъпват по време на узряването на фоликула, началото на овулацията и образуването на жълтото тяло. Така че по време на овулацията се наблюдава най-голямото производство на гонадотропни хормони (FSH и LH). С узряването на фоликула, овулацията и отчасти с образуването на жълтото тяло се свързва производството на естроген. Производството на гестагени е пряко свързано с образуването и повишаването на активността на жълтото тяло.
Под въздействието на тези яйчникови стероидни хормони се променя базалната температура; при нормален менструален цикъл се отбелязва неговата отчетлива двуфазност. През първата фаза (преди овулацията) температурата е няколко десети от градуса под 37°C. По време на втората фаза на цикъла (след овулацията) температурата се повишава с няколко десети от градуса над 37°C. Преди началото на следващата менструация и по време на нейната базална температура отново пада под 37 ° C.
Системата хипоталамус - хипофиза - яйчници е универсална, саморегулираща се суперсистема, която съществува поради прилагането на закона за обратна връзка.
Законът за обратна връзка е основният закон за функционирането на ендокринната система. Разграничете неговите отрицателни и положителни механизми. Почти винаги по време на менструалния цикъл действа негативен механизъм, според който малко количество хормони в периферията (яйчниците) предизвиква освобождаване на високи дози гонадотропни хормони. , и с увеличаване на концентрацията на последните в периферна кръвстимулите от хипоталамуса и хипофизата са намалени.
Положителният механизъм на закона за обратна връзка е насочен към осигуряване на овулационен пик на LH, което причинява разкъсване на зрял фоликул. Този пик се дължи на високата концентрация на естрадиол, произведен от доминантния фоликул. Когато фоликулът е готов да се спука (точно както налягането в парния котел се повишава), "клапата" в хипофизната жлеза се отваря и голямо количество LH се освобождава в кръвта наведнъж.
Законът за обратна връзка се осъществява по дълъг цикъл (яйчник - хипофиза), къс (хипофиза - хипоталамус) и ултракъс (гонадотропин-освобождаващ фактор - невроцити на хипоталамуса).
При регулирането на менструалната функция голямо значение има прилагането на принципа на така наречената обратна връзка между хипоталамуса, предния дял на хипофизата и яйчниците. Обичайно е да се разглеждат два вида обратна връзка: отрицателна и положителна. При тип отрицателна обратна връзкапроизводството на централни неврохормони (освобождаващи фактори) и гонадотропини на аденохипофизата се потиска от яйчниковите хормони, произведени в големи количества. При положителна обратна връзкапроизводството на освобождаващи фактори в хипоталамуса и гонадотропини в хипофизната жлеза се стимулира от ниски нива на яйчникови хормони в кръвта. Осъществяването на принципа на отрицателната и положителната обратна връзка е в основата на саморегулацията на функцията хипоталамус - хипофиза - яйчници.
Цикличните процеси под въздействието на половите хормони протичат и в други целеви органи, които освен матката включват тръби, вагина, външни полови органи, млечни жлези, космени фоликули, кожа, кости и мастна тъкан. Клетките на тези органи и тъкани съдържат рецептори за полови хормони.
Тези рецептори се намират във всички структури на репродуктивната система, по-специално в яйчниците - в гранулозните клетки на зреещия фоликул. Те определят чувствителността на яйчниците към хипофизните гонадотропини.
В гръдната тъкан има рецептори за естрадиол, прогестерон, пролактин, които в крайна сметка регулират секрецията на мляко.
Пето ниво – целеви тъкани
Прицелните тъкани са точките на приложение на действието на половите хормони: полови органи: матка, тръби, шийка на матката, вагина, млечни жлези, космени фоликули, кожа, кости, мастна тъкан. Цитоплазмата на тези клетки съдържа строго специфични рецептори за полови хормони: естрадиол, прогестерон, тестостерон. Тези рецептори се намират в нервната система.
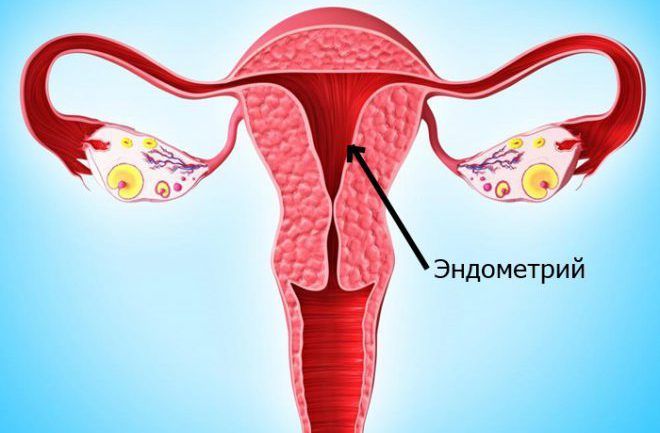
От всички целеви органи най-големи промени настъпват в матката.
Във връзка с процеса на възпроизвеждане матката последователно изпълнява три основни функции: менструална, необходима за подготовка на органа и особено на лигавицата за бременност; функцията на плодното място за осигуряване на оптимални условия за развитие на плода и плодоизгонващата функция по време на раждането.
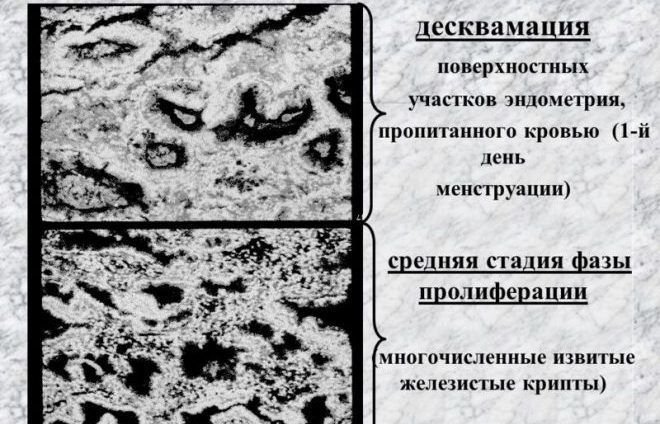
Промените в структурата и функцията на матката като цяло и особено в структурата и функцията на ендометриума, възникващи под влиянието на половите хормони на яйчниците, се т.нар. маточен цикъл. По време на маточния цикъл има последователна промяна на четири фази на циклични промени в ендометриума:
1) разпространение; 2) секрети; 3) десквамация (менструация); 4) регенерация. Първите две фази се считат за основни. Ето защо нормалният менструален цикъл се нарича двуфазен. Добре известна граница между тези две основни фази на цикъла е овулацията. Съществува ясна връзка между промените, които настъпват в яйчника преди и след овулацията, от една страна, и последователната промяна на фазите в ендометриума, от друга (фиг. 4).
Първо основно фаза на пролиферацияендометриума започва след завършване на регенерацията на лигавицата, която е била откъсната по време на предишната менструация. Регенерацията включва функционалния (повърхностен) слой на ендометриума, който възниква от остатъците от жлезите и стромата на базалната част на лигавицата. Началото на тази фаза е пряко свързано с нарастващия ефект върху маточната лигавица на естрогените, произвеждани от зреещия фоликул. В началото на фазата на пролиферация ендометриалните жлези са тесни и равномерни (фиг. 5, а). С увеличаването на пролиферацията жлезите се увеличават по размер и започват леко да се извиват. Най-изразената пролиферация на ендометриума настъпва по време на пълното узряване на фоликула и овулацията (12-14 дни от 28-дневен цикъл). Дебелината на лигавицата на матката по това време достига 3-4 mm. Това завършва фазата на разпространение.
![]()
Ориз. 4. Връзка между промените в яйчниците и маточната лигавица при нормален менструален цикъл.
1 - узряване на фоликула в яйчника - фазата на пролиферация в ендометриума; 2 - овулация; 3 - образуване и развитие на жълтото тяло в яйчника - фазата на секреция в ендометриума; 4 - обратно развитие на жълтото тяло в яйчника, отхвърляне на ендометриума - менструация; 5 - началото на узряването на нов фоликул в яйчника - фазата на регенерация в ендометриума.
Второ основно фаза на секрецияендометриалните жлези започва под влиянието на бързо нарастващата активност на прогестогените, произвеждани във все по-големи количества от жълтото тяло на яйчника. Ендометриалните жлези се извиват все повече и повече и се пълнят със секрет (фиг. 5b). Стромата на маточната лигавица набъбва, тя е пробита от спирално извити артериоли. В края на фазата на секреция луменът на ендометриалните жлези придобива форма на трион с натрупване на секрет, съдържание на гликоген и появата на псевдодецидуални клетки. По това време лигавицата на матката е напълно подготвена за възприемане на оплодена яйцеклетка.
Ако след овулацията не настъпи оплождане на яйцеклетката и съответно не настъпи бременност, жълтото тяло започва да се подлага на обратно развитие, което води до рязко намаляване на съдържанието на естрогени и прогестерон в кръвта. В резултат на това в ендометриума се появяват огнища на некроза и кръвоизливи. След това функционалният слой на лигавицата на матката се отхвърля и започва следващата менструация, която е третата фаза на менструалния цикъл - фаза на десквамациясредно около 3-4 дни. Когато менструалното кървене спре, започва четвъртата (последната) фаза на цикъла - фаза на регенерацияс продължителност 2-3 дни.
Описаните по-горе фазови промени в структурата и функцията на лигавицата на тялото на матката са надеждни прояви на маточния цикъл.
В тялото на полово зряла небременна жена настъпват правилно повтарящи се сложни промени, които подготвят тялото за бременност. Тези биологично важни ритмични промени се наричат менструален цикъл.
Продължителността на менструалния цикъл е различна. При повечето жени цикълът продължава 28-30 дни, понякога се съкращава до 21 дни, понякога има жени с 35-дневен цикъл. Трябва да се помни, че менструацията не означава началото, а краят на физиологичните процеси, менструацията показва затихването на процесите, които подготвят тялото за бременност, смъртта на неоплодено яйце. В същото време менструалният кръвен поток е най-яркото, забележимо проявление на цикличните процеси, поради което е практически удобно да започнете да изчислявате цикъла. от първия ден на последната менструация.
В цялото тяло се случват ритмично повтарящи се промени по време на менструалния цикъл. Много жени изпитват раздразнителност, умора и сънливост преди менструация, последвани от чувство на бодрост и прилив на енергия след менструация. Преди менструация се наблюдава и повишаване на сухожилните рефлекси, изпотяване, леко учестяване на сърдечната честота, повишаване на кръвното налягане и повишаване на телесната температура с няколко десети от градуса. По време на менструация пулсът се забавя донякъде, артериално наляганеи температурата пада малко. След менструацията всички тези явления изчезват. Настъпват забележими циклични промени в млечните жлези. В предменструалния период се наблюдава леко увеличаване на техния обем, напрежение, понякога и чувствителност. След менструацията тези явления изчезват. При нормален менструален цикъл промените в нервната система настъпват в границите на физиологичните колебания и не намаляват работоспособността на жената.
регулиране на менструалния цикъл.В регулацията на менструалния цикъл могат да се разграничат пет звена: кората на главния мозък, хипоталамуса, хипофизната жлеза, яйчниците и матката. Кората на главния мозък изпраща нервни импулсикъм хипоталамуса. Хипоталамусът произвежда неврохормони, които се наричат освобождаващи фактори или либерини. Те от своя страна действат върху хипофизната жлеза. Хипофизната жлеза има два дяла: преден и заден. В задния лоб се натрупват хормоните окситоцин и вазопресин, които се синтезират в хипоталамуса. Предният дял на хипофизата произвежда редица хормони, включително хормони, които активират яйчниците. Хормоните на предната хипофизна жлеза, които стимулират функциите на яйчниците, се наричат гонадотропни (гонадотропини).
Хипофизната жлеза произвежда три хормона, които действат върху яйчника: 1) фоликулостимулиращ хормон (FSH); стимулира растежа и узряването на фоликулите в яйчника, както и образуването на фоликуларен (естроген) хормон;
2) лутеинизиращ хормон (LH), който причинява развитието на жълтото тяло и образуването на хормона прогестерон в него;
3) лактогенен (лутеотропен) хормон - пролактин, насърчава производството на прогестерон в комбинация с LH.
В допълнение към FSH, LTG, LH гонадотропини, TSH се произвежда в предния дял на хипофизната жлеза, което стимулира работата щитовидната жлеза; STH е хормон на растежа, с неговия дефицит се развива нанизъм, с излишък - гигантизъм; ACTH стимулира надбъбречните жлези.
Има два вида секреция на гонадотропни хормони: тонична (постоянна секреция на ниско ниво) и циклична (повишаване в определени фази на менструалния цикъл). Увеличаване на освобождаването на FSH се наблюдава в началото на цикъла и особено в средата на цикъла, до момента на овулацията. Увеличаване на секрецията на LH се наблюдава непосредствено преди овулацията и по време на развитието на жълтото тяло.
Овариален цикъл . Гонадотропните хормони се възприемат от рецепторите (протеинова природа) на яйчника. Под тяхно влияние в яйчника настъпват ритмично повтарящи се промени, които преминават през три фази:
а) развитие на фоликула - фоликуларна фазапод влияние на FSH на хипофизната жлеза, от 1-ви до 14-15-ти ден от менструалния цикъл с 28-дневен менструален цикъл;
б) разкъсване на зрял фоликул - фаза на овулация, под въздействието на FSH и LH на хипофизната жлеза на 14-15-ия ден от менструалния цикъл; Във фазата на овулация от спукания фоликул се освобождава зряла яйцеклетка.
в) развитие на жълтото тяло - лутеална фазапод влияние на LTG и LH на хипофизната жлеза от 15-ия до 28-ия ден от менструалния цикъл;
в яйчника, във фоликуларната фазасе произвеждат естрогенни хормони, в тях се разграничават няколко фракции: естрадиол, естрон, естриол. Естрадиолът е най-активният, той засяга главно промените, присъщи на менструалния цикъл.
В лутеалната фаза(развитие на жълтото тяло), на мястото на спукания фоликул се образува нова, много важна ендокринна жлеза - жълтото тяло (corpus luteum), която произвежда хормона прогестерон. Процесът на прогресивно развитие на жълтото тяло се случва по време на 28-дневен цикъл в продължение на 14 дни и отнема втората половина на цикъла - от овулацията до следващата менструация. Ако не настъпи бременност, тогава от 28-ия ден на цикъла започва обратното развитие на жълтото тяло. В този случай настъпва смърт на лутеални клетки, запустяване на кръвоносните съдове и растеж на съединителната тъкан. В резултат на това на мястото на жълтото тяло се образува белег - бяло тяло, което впоследствие също изчезва. Жълтото тяло се образува с всеки менструален цикъл; ако бременността не настъпи, тя се нарича жълто тяло на менструацията.
Цикъл на матката.Под влияние на яйчниковите хормони, образувани във фоликула и жълтото тяло, настъпват циклични промени в тонуса, възбудимостта и кръвонапълването на матката. Но най-значимите циклични промени се наблюдават във функционалния слой на ендометриума. Маточният цикъл, подобно на цикъла на яйчниците, продължава 28 дни (по-рядко 21 или 30-35 дни). Той разграничава следните фази: а) десквамация;
б) регенерация; в) пролиферация; г) секрети.
Фаза на десквамацияпроявява се с менструален кръвоизлив, обикновено с продължителност 3-7 дни; това всъщност е менструация. Функционалният слой на лигавицата се разпада, разкъсва се и се освобождава навън заедно със съдържанието на маточните жлези и кръвта от отворените съдове. Фазата на десквамация на ендометриума съвпада с началото на смъртта на жълтото тяло в яйчника.
Фазова регенерация(възстановяване) на лигавицата започва в периода на десквамация и завършва на 5-7-ия ден от началото на менструацията. Възстановяването на функционалния слой на лигавицата се дължи на растежа на епитела на остатъците от жлезите, разположени в базалния слой, и пролиферацията на други елементи на този слой (строма, кръвоносни съдове, нерви).
Фаза на пролиферацияендометриума съвпада с узряването на фоликула в яйчника и продължава до 14-ия ден от цикъла (с 21-дневен цикъл до 10-11-ия ден). Под влияние на естроген (фоликуларен) хормоннастъпва пролиферация (растеж) на стромата и растеж на жлезите на ендометриалната лигавица. Жлезите са удължени, след това се извиват като тирбушон, но не съдържат тайна. Съдовата мрежа расте, броят на спиралните артерии се увеличава. Лигавицата на матката се удебелява през този период 4-5 пъти.
Секреционна фазасъвпада с развитието и цъфтежа на жълтото тяло в яйчника и продължава от 14-15-ия ден до 28-ия, тоест до края на цикъла.
под влияние на прогестеронав маточната лигавица се извършват важни качествени трансформации. Жлезите започват да произвеждат тайна, тяхната кухина се разширява. В лигавицата се отлагат гликопротеини, гликоген, фосфор, калций, микроелементи и други вещества. В резултат на тези изменения в лигавицата се създават благоприятни условия за развитието на ембриона. Ако не настъпи бременност, жълтото тяло умира, функционалният слой на ендометриума, който е достигнал фазата на секреция, се отхвърля и настъпва менструация.
Тези циклични промени се повтарят на редовни интервали по време на пубертета на жената. Прекратяването на цикличните процеси възниква във връзка с такива физиологични процеси като бременност и кърмене. Нарушение на менструалния цикъл се наблюдава и при патологични състояния (тежки заболявания, психични въздействия, недохранване и др.).
ЛЕКЦИЯ: ПОЛОВИТЕ ХОРМОНИ НА ЖЕНАТА И МЪЖА, ТЯХНАТА БИОЛОГИЧНА РОЛЯ.
Половите хормони се произвеждат в яйчниците естрогени, андрогени,произведени от клетките на вътрешната обвивка на фоликула прогестерон-жълто тяло. Естрогените са по-активни (естрадиол и естрон или фоликулин) и по-малко активни (естриол). По химическа структура естрогените са близки до хормоните на жълтото тяло, надбъбречната кора и мъжките полови хормони. Всички те се основават на стероиден пръстен и се различават само в структурата на страничните вериги.
ЕСТРОГЕННИ ХОРМОНИ.
Естрогените са стероидни хормони. Яйчниците произвеждат 17 mg естроген-естрадиол на ден. Най-голямо количество от него се отделя в средата на менструалния цикъл (в навечерието на овулацията), най-малко - в началото и в края. Преди менструация количеството естроген в кръвта рязко спада.
Общо по време на цикъла яйчниците произвеждат около 10 mg естроген.
Ефектът на естрогените върху тялото на жената:
- По време на пубертета естрогенните хормони предизвикват растежа и развитието на матката, вагината, външните полови органи и появата на вторични полови белези.
- По време на пубертета естрогенните хормони предизвикват регенерация и пролиферация на клетките на маточната лигавица.
3. Естрогените повишават тонуса на мускулите на матката, повишават нейната възбудимост и чувствителност към вещества, които намаляват матката.
4. По време на бременност естрогенните хормони осигуряват растежа на матката, преструктурирането на нервно-мускулния й апарат.
5. Естрогените предизвикват появата трудова дейност.
6. Естрогените допринасят за развитието и функцията на млечните жлези.
Започвайки от 13-14-та седмица на бременността, плацентата поема естрогенната функция. При недостатъчно производство на естрогени има първична слабост на родовата дейност, което се отразява неблагоприятно на състоянието на майката и особено на плода, както и на новороденото. Те влияят върху нивото и метаболизма на калций в матката, както и обмен на вода, което се изразява в циклични колебания в масата на жената, свързани с промяна на съдържанието на вода в тялото по време на менструалния цикъл. С въвеждането на малки и средни дози естрогени се повишава устойчивостта на организма към инфекции.
В момента индустрията произвежда следните естрогенни лекарства: естрадиол пропионат,естрадиол бензоат, естрон (фоликулин), естриол (синестрол),диетилстилбестрол, диетилстилбестрол пропионат, диенестрол ацетат, диместрол, акрофолин, хогивал, етинил естрадиол, микрофолин и др.
Наричат се вещества, които могат да неутрализират и блокират специфичното действие на естрогенните лекарства антиестроген. Те включват андрогени и гестагени.
Промени в женски органирепродукции с последващо кърваво изпускане от влагалището - това е менструалният цикъл. Нивата на регулиране на менструалния цикъл могат да се проявят в различни женине е едно и също, тъй като зависи от индивидуалността на организма.
Менструалният цикъл не се установява веднага, а постепенно, протича през целия репродуктивен период от живота на жената. В повечето случаи репродуктивният период започва на 12-13 години и завършва на 45-50 години. Що се отнася до продължителността на цикъла, това се случва от 21 до 35 дни. Продължителността на самата менструация е от три до седем дни. Кръвозагубата по време на менструация е около 50-150 мл.
Към днешна дата кората на главния мозък все още не е напълно проучена. Но фактът, че умствените и емоционалните преживявания силно влияят върху редовността на менструацията, е забелязан и потвърден. Стресът може да причини както самото кървене, което се появява извън графика, така и забавяне. Има обаче случаи, когато жените, пострадали след злополука, са в продължителна кома и схемата за редовност на цикъла не е нарушена. Тоест всичко зависи от индивидуалността на организма.
Днес, според резултатите от много изследвания, експертите могат да твърдят, че регулирането на цикъла е разделено на нива, има пет от тях:
Ниво 1
Регулацията на цикъла е представена от кората на главния мозък. Той регулира не само секрециите, но и всички процеси като цяло. С помощта на информация, идваща от външния свят, се определя емоционалното състояние. Освен това всякакви промени в ситуацията са тясно свързани със състоянието на психиката на жената.
Произходът на тежък хроничен стрес силно влияе върху настъпването на овулацията и нейния период. При отрицателно въздействиевъншни фактори, има промяна в менструалния цикъл. Пример за това е аменореята, която често се среща при жени по време на война.
Ниво 2
Хипоталамусът участва във второто ниво на регулация. Хипоталамусът е колекция от чувствителни клетки, които произвеждат хормони (либерин, както и освобождаващ фактор). Те имат ефект върху производството на друг вид хормони, но вече от аденохипофизата. Намира се пред хипофизната жлеза.
Активирането на производството на невросекрети и други хормони или неговото инхибиране е силно повлияно от:
- невротрансмитери;
- ендорфини;
- допамин;
- серотонин;
- норепинефрин.

В хипоталамуса има активно производство на вазопресин, окситоцин и антидиуретичен хормон. Те се произвеждат от задния дял на хипофизната жлеза, наречен неврохипофиза.
Ниво 3
Клетките на предния дял на хипофизата участват активно в третото ниво на регулация. В тъканите на хипофизната жлеза се произвежда определено количество гонадотропни хормони. Те стимулират правилното хормонално функциониране на яйчниците. Хормоналната регулация на менструалния цикъл е доста сложен процес. Включва:
- лутеотропни хормони (отговорни за активиране на растежа на млечните жлези, както и за лактацията);
- лутеинизиращи хормони (стимулират развитието на зрели фоликули и яйцеклетки);
- хормони, които стимулират развитието на фоликула (с тяхна помощ фоликулът расте и узрява).

Аденохипофизата е отговорна за производството на гонадотропни хормонални вещества. Тези хормони са отговорни за правилна работаполови органи.
Ниво 4
Яйчниците и тяхната работа принадлежат към четвъртото ниво на регулация. Както знаете, яйчниците узряват и отделят зряла яйцеклетка (по време на овулация). Освен това произвежда полови хормони.
Благодарение на действието на фоликулостимулиращи хормони в яйчниците се развива основният фоликул, последван от освобождаването на яйцеклетката. FSH е в състояние да стимулира производството на естроген, който е отговорен за процесите в матката, както и за правилното функциониране на вагината и млечните жлези.

В процеса на овулация лутеинизиращите и фоликулостимулиращите хормони участват в ефективното производство на прогестерон (този хормон влияе върху ефективността на жълтото тяло).
Възникващите процеси в яйчниците протичат циклично. Тяхната регулация се осъществява под формата на връзки (директни и обратни) с хипоталамуса и хипофизната жлеза. Например, ако нивото на FSH е повишено, тогава настъпва узряване и растеж на фоликула. Това повишава концентрацията на естроген.
С натрупването на прогестерон се наблюдава намаляване на производството на LH. Производството на женски полови хормони с помощта на хипофизната жлеза и хипоталамуса активира процесите, протичащи в матката.
Ниво 5
Петото ниво на регулиране на менструалния цикъл е последното ниво, където участват фалопиевите тръби, самата матка, нейните тръби и вагиналните тъкани. В матката настъпват особени промени по време на хормонално излагане. Изменения възникват в самия ендометриум, но всичко зависи от фазата на менструалния цикъл. Според резултатите от много изследвания се разграничават четири етапа на цикъла:
- десквамация;
- регенерация;
- пролиферация;
- секреция.
Ако една жена е в репродуктивна възраст, тогава разпределението на менструацията трябва да се извършва редовно. менструация, при нормални условия, трябва да е обилно, безболезнено или с малък дискомфорт. Що се отнася до продължителността при 28-дневен цикъл, тя е 3-5 дни.
Фази на менструалния цикъл
При изследване на женското тяло е доказано, че в него има известно количество женски и мъжки хормони. Те се наричат андрогени. Женските полови хормони участват повече в регулирането на менструалния цикъл. Всеки менструален цикъл е подготовката на тялото за бъдеща бременност.
Има определен брой фази в менструалния цикъл на жената:
Първа фаза
Първата фаза се нарича фоликуларна. По време на проявата му се случва развитието на яйцеклетката, докато старият ендометриален слой се отхвърля - така започва менструацията. По време на свиване на матката се появяват симптоми на болка в долната част на корема.
В зависимост от характеристиките на тялото, някои жени имат менструален цикъл от два дни, докато други имат до седем дни. През първата половина на цикъла в яйчниците се развива фоликул, с течение на времето от него ще излезе яйце, готово за оплождане. Този процес се нарича овулация. Разглежданата фаза е с продължителност от 7 до 22 дни. Зависи от организма.

В първата фаза овулацията често настъпва от 7 до 21 ден от цикъла. Узряването на яйцеклетката настъпва на 14-ия ден. След това яйцеклетката се придвижва към тръбите на матката.
Втора фаза
Появата на жълтото тяло се случва по време на втората фаза, точно в периода след овулацията. Фоликулът, който се спука - се трансформира в жълто тяло, започва да произвежда хормони, включително прогестерон. Той отговаря за бременността и нейното поддържане.
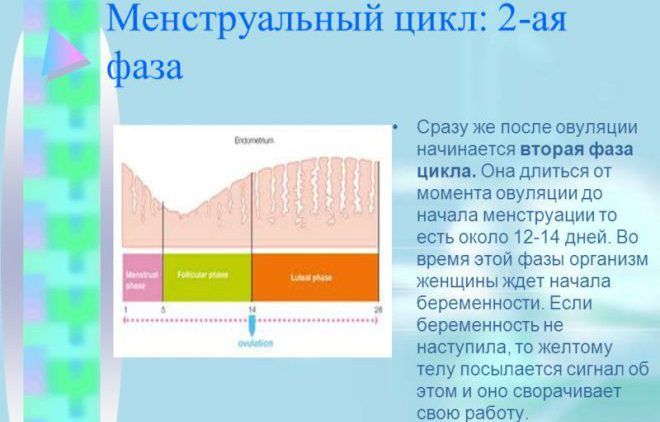
По време на втората фаза има удебеляване на ендометриума в матката. Това е подготовката за приемане на оплодена яйцеклетка. Най-горният слой е обогатен с хранителни вещества. Обикновено времето на тази фаза е приблизително 14 дни (първият се счита за деня след овулацията). Ако не настъпи оплождане, тогава има изпускане - менструация. Така подготвеният ендометриум излиза.
В повечето случаи менструалният цикъл започва от първия ден на освобождаването от отговорност. Поради тази причина менструалният цикъл се счита от първия ден на появата на секрета - до първия ден на следващата менструация. При нормални условия схемата на менструалния цикъл може да варира от 21 до 34 дни.
Когато яйцето и спермата се срещнат, настъпва оплождане. Освен това яйцеклетката се приближава до стената на матката, където се намира дебелият слой на ендометриума, и се прикрепя към нея (расте). Появява се оплодена яйцеклетка. След това женското тяло се възстановява и започва да произвежда хормони в големи количества, които трябва да участват в един вид „изключване“ на менструалния цикъл през цялата бременност.
Чрез естествена хормонална намеса тялото бъдеща майкаподготовка за предстоящото раждане.
Причини за нередовен менструален цикъл
Причините, които причиняват менструални нередности при жената, са много разнообразни:
- след лечение с хормонални лекарства;
- усложнения след заболявания на гениталните органи (тумор на яйчниците, миома на матката, ендометриоза);
- последствия от диабет;
- последствия след аборти и спонтанни аборти;
- последиците от хронични и остри общи инфекциозни патологии, включително инфекции, предавани чрез полов акт;

- възпаление на тазовите органи (ендометрит, салпингоофорит);
- с неправилно местоположение на спиралата вътре в матката;
- усложнения след съпътстващи ендокринни заболявания, свързани с щитовидната жлеза, надбъбречните жлези;
- поява на чести стресови ситуации, психическа травма, недохранване;
- нарушения вътре в яйчника (те са вродени и придобити).
Нарушенията са различни, всичко зависи от индивидуалността на организма и неговите характеристики.
Връзка между менструация и овулация
Вътрешните стени на матката са покрити със специален слой клетки, чиято съвкупност се нарича ендометриум. По време на преминаването на първата половина на цикъла, преди началото на овулацията, ендометриалните клетки растат и се делят, пролиферират. И до половината от цикъла ендометриалният слой става дебел. Стените на матката се подготвят да приемат оплодената яйцеклетка.
По време на началото на овулацията, от действието на прогестерона, клетките променят своята функционалност. Процесът на клетъчно делене спира и се заменя с освобождаването на специална тайна, която улеснява врастването на оплодената яйцеклетка - зиготата.
Ако не е настъпило оплождане и ендометриумът е силно развит, тогава са необходими големи дози прогестерон. Ако клетките не го приемат, тогава започва вазоконстрикция. Когато храненето на тъканите се влоши, те умират. Към края на цикъла, ден 28, съдовете се пукат и се появява кръв. С негова помощ ендометриумът се измива от маточната кухина.
След 5-7 дни спуканите съдове се възстановяват и се появява свеж ендометриум. Менструалното течение намалява и спира. Всичко се повтаря - това е началото на следващия цикъл.
Аменорея и нейните прояви
Аменореята може да се прояви чрез липса на менструация в продължение на шест месеца или дори повече. Има два вида аменорея:
- невярно (настъпват повечето циклични промени в репродуктивната система, но няма кървене);
- вярно (придружено от липсата на циклични промени не само в женската репродуктивна система, но и в тялото й като цяло).

При фалшива аменорея изтичането на кръв е нарушено, в този случай атрезия може да се появи на различни етапи. Усложнение може да бъде появата на по-сложни заболявания.
Истинската аменорея се случва:
- патологични;
- физиологичен.

При първична патологична аменорея може да няма признаци на менструация дори на 16 или 17 години. При вторична патология има спиране на менструацията при жени, които са имали всичко наред.
При момичетата се наблюдават признаци на физиологична аменорея. Когато липсва активност на системния лигамент хипофиза-хипоталамус. Но и физическа аменорея се наблюдава по време на бременност.
Основната функция на репродуктивната система е възпроизводството, т.е. продължението видове. Оптимално функционална дейностдостига до 16-18 години - възрастовият период, когато организмът е в най-добри условия за зачеване, забременяване и хранене на дете. Характеристика на репродуктивната система е постепенното изчезване на нейните функции: от 45-годишна възраст - генеративна, от 50 - менструална, а след това - хормонална.
Регулиране на менструалния цикъл (MC) се осъществява със задължителното участие на пет връзки (или нива) на регулиране, които са набор от взаимосвързани структури: мозъчната кора, хипоталамуса, хипофизната жлеза, яйчниците, матката.
Cortex
Кората на главния мозък има регулаторен и коригиращ ефект върху процесите, свързани с развитието на менструалната функция. Чрез мозъчната кора външната среда влияе върху подлежащите отдели нервна система, които участват в регулацията на МК. Разнообразен психогенни факториможе да доведе до значителни промени в дейността на органите на женската репродуктивна система и да бъде причина за нарушения на MC. В кората на главния мозък точната локализация на центровете, които регулират менструалната функция, все още не е установена. Предполага се, че импулсите от външната среда и интерорецепторите чрез системата от предаватели на невротрансмитери влизат в невросекреторните ядра на хипоталамуса и стимулират секрецията на либерини там. Изолирани и синтезирани са класически синаптични невротрансмитери: биогенни амини - катехоламини (допамин, норепинефрин, серотонин, индол) и клас ендогенни опиоидни пептиди (ендорфини и енкефалини). Освобождаването на катехоламини се осъществява под въздействието на простагландини. Така че простагландин Е (мизопростол) инхибира освобождаването на норепинефрин, а простагландин F (мифепристон), напротив, стимулира.
Допамин- прекурсор на норепинефрин - поддържа циркоралния ритъм на секреция на гонадотропен освобождаващ хормон ( GnRH). Ниското му ниво засилва секрецията на пролактин, а високото го потиска. Ето защо лекарствата бромокриптин, норпролакан и каберголин, които са допаминови агонисти, се използват за намаляване на нивата на пролактин. Допаминът влияе върху секрецията на хормона на растежа и освобождаването на окситоцин и вазопресин от задната хипофизна жлеза.
норепинефрин и епинефринповишава секрецията на GnRH от хипоталамуса, тиреолиберин, както и тиреотропен ( TSH), лутеинизиращ ( LG), соматотропни (GH) хормони, които инхибират секрецията на адренокортикотропен хормон ( ACTH), окситоцин, антидиуретичен хормон, блокират освобождаването на кортиколиберин, пролактин.
При ниско ниво на норепинефрин в хипоталамуса, преовулаторното повишаване на концентрацията на лутропин се инхибира и овулацията се забавя.
Серотонинстимулира освобождаването на пролактин, растежен хормон, гонадотропни хормони и кортиколиберин от хипофизната жлеза, инхибира циркоралната секреция на GnRH.
Ендогенни опиоидни пептиди(ендорфини, енкефалини и др.) се намират във всички части на централната и периферната нервна система (по-специално в хипофизата и хипоталамуса), надбъбречните жлези, стомашно-чревния тракт, плацентата, амниотичната течност, тъканта на яйчниците, спермата. Повечето от тях се намират в лутеалните клетки и жълтото тяло. Във фоликуларната течност нивото на опиоидите е 30 пъти по-високо, отколкото в кръвната плазма.
Ендогенните опиоидни пептиди увеличават освобождаването на растежен хормон, пролактин, намалявайки нивото на допамин; инхибират секрецията на TSH, LH, ACTH и меланостимулиращия хормон.
Морфиновите ендогенни и опиоидни пептиди блокират овулаторното освобождаване на LH и FSH хормона ( FSH). Като инхибитори на тоничната секреция на LH те регулират амплитудата и честотата на освобождаването му.
Опиоидите играят роля в намаляването на секрецията на гонадотропини при остър и хроничен стрес.
Нарушенията на репродуктивната функция на жената се реализират чрез промени в синтеза на невротрансмитери в невроните на мозъка, последвани от промени в хипоталамуса.
Хипоталамус
Хипоталамус- висшият вегетативен център, координиращ функциите на всички вътрешни системи, поддържащи хомеостазата в организма. Под контрола на хипоталамуса са хипофизната жлеза и регулацията на ендокринните жлези: полови жлези, щитовидна жлеза, надбъбречни жлези.
Хипоталамусът е колекция от нервни клетки с невросекреторна активност. Мястото на синтеза на хормони, освобождаващи хипофизата ( WG), или либерини, е вентро- и дорзомедиалното дъгообразно ядро на хипоталамуса. RG към LH е изолиран и синтезиран, неговите аналози се използват широко в клиничната практика. RG към FSH все още не е изолиран и синтезиран, но е доказано, че агонистите на GnRH стимулират синтеза и освобождаването както на LH, така и на FSH.
Секрецията на GnRH е генетично програмирана и протича в определен пулсиращ ритъм, приблизително веднъж на час. Оттук идва и името на този ритъм – циркорален (временен). GnRH играе пермисивна (начална) роля във функционирането на репродуктивната система. Чрез порталната кръвоносна система, която съчетава хипоталамуса и хипофизната жлеза, GnRH навлиза в хипофизната жлеза. Характеристика на тази кръвоносна система е способността да се движи кръвта в двете посоки (както към хипоталамуса, така и към хипофизната жлеза), което е важно за осъществяването на механизми за обратна връзка (ултракъси и къси). Под влияние на GnRH в хипофизната жлеза се синтезират и освобождават гонадотропни хормони.
Неврохормоните на хипоталамуса, които стимулират производството на тропни хипофизни хормони, се наричат либерини или освобождаващи фактори (протеинови съединения с ниско молекулно тегло), а тези, които инхибират освобождаването на тропни хипофизни хормони, се наричат статини.
Хипоталамусът произвежда седем освобождаващи фактора:
- соматотропен(соматолиберин);
- адренокортикотропен(кортиколиберин);
- тиреотропен(тиреолиберин);
- меланостимулиращи(меланолиберин);
- фоликулостимулиращ(фолиберин);
- лутеинизиращ(люлиберин);
- пролактин освобождаващ фактор(пролактолиберин).
Последните три освобождаващи фактора са пряко свързани с регулирането на менструалната функция. С тяхно участие в аденохипофизата се отделят три съответни хормона, наречени гонадотропини.
Понастоящем са идентифицирани само три фактора, които инхибират освобождаването на тропични хормони (статини) в аденохипофизата:
- инхибитор на хормона на растежа- соматостатин;
- инхибитор на пролактин- пролактостатин;
- инхибиране на меланина- меланостатин.
От тях пролактостатинът е пряко свързан с регулирането на менструалната функция.
По този начин цирхоралната секреция на GnRH задейства системата хипоталамус-хипофиза-яйчници, но нейната функция не може да се счита за автономна. Той се регулира както от невропептиди на ЦНС, така и от яйчникови стероиди чрез механизъм за обратна връзка.
Клетките на супраоптичните и паравентрикуларните ядра на предната част на хипоталамуса синтезират прохормоните окситоцин и вазопресин, които след това навлизат в хипофизната жлеза и се натрупват там.
хипофиза
хипофиза- мястото на синтез и освобождаване на всички тропни хормони, директно регулиращи функцията на периферните ендокринни жлези. Има три дяла.
AT преден лобХипофизната жлеза (аденохипофиза) синтезира седем хормона (четири тропични и три гонадотропни):
- STH - повлиява растежа на тялото;
- TSH - действа върху функцията на щитовидната жлеза;
- ACTH - засяга функцията, липотропин;
- фолитропин или FSH;
- лутропин или LH;
- пролактин.
AT среден дялхипофизната жлеза синтезира меланостимулиращ хормон ( меланотропин).
заден лобХипофизната жлеза (неврохипофиза) не е ендокринна жлеза, но натрупва окситоцин и вазопресин, които се синтезират в хипоталамуса и след това проникват в неврохипофизата през хипофизното стъбло. Вазопресинът е антидиуретичен хормон, който причинява артериален спазъм. Биологичната му роля е свързана с водно-солевия баланс в организма и регулирането на транспорта на вода и соли през клетъчните мембрани. Окситоцинът стимулира контракцията гладка мускулатураматката и млечната секреция по време на кърмене, тъй като влияе върху освобождаването на пролактин.
Функции на гонадотропините
Под въздействието на FSH (обикновено нивото му във фоликуларната фаза е 3,1-4,0 IU / l, в лутеалната фаза - 2,3-3,1 IU / l) настъпва растеж и узряване на фоликула.
Този процес включва:
- пролиферация на гранулозни клетки;
- синтез на LH рецептори на повърхността на гранулозните клетки;
- синтез на ензимни системи - ароматази, участващи в превръщането на андрогени в естрогени в гранулозни клетки;
- насърчаване на овулацията (заедно с LH).
Под влияние на LH възникват:
- първите етапи на андрогенния синтез в тека клетките на фоликула;
- стимулиране на овулацията;
- синтез на прогестерон в лутеинизирани гранулозни клетки ( жълто тяло). Овулаторният пик на LH обикновено е 30-50 IU/l или 10 mcg/l. Нивото му в лутеалната фаза обикновено е 5,6-7,6 IU / l, в лутеалната фаза - 5,6-7,9 IU / l.
LH и FSH бързо изчезват от кръвта, действието им продължава 1-3 минути, полуживотът не надвишава 20 минути.
Синтетични аналози на FSH и LH в съотношение 1:1 се съдържат в препарата меноген, който се получава от урината на жени след менопауза.
Пролактинсинтезиран от клетките на аденохипофизата (лактотрофи), неговият полуживот е 50-60 минути. По химични и биологични свойства пролактинът е близък до растежния хормон и плацентарния лактоген. Стимулира растежа на млечните жлези, контролира лактацията, има различни метаболитни ефекти, по-специално причинява развитието на затлъстяване и артериална хипертония. Нивото на пролактин обикновено е 254-332 mIU / l. Допаминът инхибира синтеза на пролактин, а тиреолиберинът, напротив, стимулира секрецията му от лактотрофите на хипофизата.
По този начин синтезът на гонадотропини се контролира от хипоталамичния GnRH и периферните яйчникови стероиди чрез механизъм за обратна връзка.
яйчниците
Яйчниците синтезират четири вида хормони: естрогени, прогестогени, андрогени и релаксин.
Естрогени(гръцки oestros - жажда, желание) имат три класически фракции: естрадиол, естрон, естриол. Естрогените се секретират главно от клетките на гранулозния (гранулиран) слой на фоликулите, надбъбречната кора, а също така се синтезират екстрагонадално - в подкожната мастна тъкан, мускулите. В черния дроб естрогените се инактивират, след което се екскретират от бъбреците с урината. Максималната секреция на естрогени се наблюдава в предовулаторния период и в средата на лутеалната фаза (нормално нивото на естрадиол във фоликуларната фаза е максимум 1,2-2,2 nmol / l, в лутеалната фаза - до 0,8 nmol / l). ).
Свойства на естрогените:
- причиняват развитието на вторични полови белези под формата на типично за жените разпределение на подкожния мастен слой, характерна форма на таза, увеличаване на млечните жлези, растеж на пубисната коса и в подслабините;
- стимулират развитието на половите органи, особено на матката;
- при високо ниво на естроген се наблюдава инхибиране на секрецията на FSH в хипофизната жлеза, а при ниско ниво, напротив, стимулиране;
- насърчават растежа и развитието на фоликулите в яйчника;
- предизвикват пролиферация на ендометриума, стимулират регенерацията му след менструация, ускоряват хипертрофията и хиперплазията на миометриума по време на бременност, подобряват утероплацентарния кръвен поток, сенсибилизират миометриума към лекарствакоито причиняват контракции на матката;
- увеличаване на перисталтиката на фалопиевите тръби по време на периода на овулация и миграция на оплодената яйцеклетка;
- стимулират въглехидратния метаболизъм (синтез в цикъла на Кребс на ADP, ATP и актомиозин), допринасят за натрупването на гликоген във вагиналния епител (среда за пръчици Dederlein);
- засилват естерификацията на холестерола (стимулират липогенезата и инхибират липолизата);
- засягат терморегулацията, причинявайки понижаване на телесната температура, по-специално базалната (в ректума);
- участват в водно-солев обмен(предопределят задържането на натрий и вода в организма);
- регулира калциевия метаболизъм в тръбните кости;
- потискат хематопоезата на костния мозък (еритро- и тромбопоеза);
- действат върху целевите органи само в присъствието на фолиева киселина.
Гестагени(гръцки gesto - раждам, бременна) допринасят за нормалното развитие на бременността, играят съществена роля при цикличните промени в ендометриума. Мястото на образуване на гестагени в тялото е жълтото тяло и клетките на гранулирания слой на фоликулите в яйчниците. В малки количества тези хормони се синтезират в надбъбречната кора. Действието на гестагените върху целевите органи се осъществява само в присъствието на естрогени. Прогестеронът е основният прогестогенен хормон. Обикновено нивото му във фоликуларната фаза е 0,1-6,4 nmol / l, в лутеалната - 10-40 nmol / l.
Свойства на гестагените:
- в високи дозиблокират освобождаването на FSH и LH, при ниски нива - стимулират освобождаването на гонадотропини;
- гарантират запазването на жизнената активност на оплодената яйцеклетка;
- потискане на възбудимостта и контрактилитета на миометриума, увеличаване на неговата разтегливост и пластичност;
- потискат пролиферативните промени във функционалния слой на ендометриума и в други целеви органи, причинявайки явления на секреция в тях;
- имат Na-диуретичен ефект (за разлика от естрогена);
- допринасят за подготовката на млечните жлези за лактация, действайки върху алвеоларния апарат на млечните проходи;
- допринасят за усвояването на вещества от тялото, по-специално протеини (анаболен ефект), като същевременно рязко намаляват бъбречния праг на аминокиселини;
- предизвикват повишаване на базалната телесна температура чрез понижаване на прага на чувствителност на центъра за терморегулация;
- намаляване на тонуса на венозните клапи.
Андрогени(гръцки andros - мъж) - това са мъжки полови хормони, които в излишък карат жената да проявява признаци на маскулинизация. Основният източник на тяхното образуване в женското тяло е надбъбречната кора (дехидроепиандростерон и неговият сулфат). Малко количество андрогени секретират интерстициалните клетки и тека клетките на фоликулите (тестостерон).
Свойства на андрогените:
- задържат азот, натрий, хлор в тялото;
- ускоряване на растежа на костите;
- повлияват хематопоезата, увеличавайки броя на червените кръвни клетки и хемоглобина;
- допринасят за растежа на косата в подмишниците и на пубиса, както и за развитието на клитора и големите срамни устни;
- имат анаболни свойства;
- понижаване на прага на чувствителност в центъра на удоволствието (формиране на оргазъм);
- излишъкът от андрогени блокира освобождаването на гонадотропини, което причинява ановулация
Нормално нивото на основния андрогенен хормон тестостерон е 1,6-1,9 nmol / l.
Релаксин- протеинов хормон, който се синтезира главно в жълтото тяло на яйчника, както и в плацентата и в ендометриума на матката по време на бременност. Концентрацията на релаксин нараства значително с увеличаване на гестационната възраст и рязко намалява след раждането. Антагонистът на релаксина е прогестеронът, така че лечението на следродилния симфизит с прогестерон е патогенетично определено. Relaxin се препоръчва при алгоменорея. Намира се в аминокиселини като аспарагинова, глутамин, цистеин; глицин, тирозин, валин, аланин.
Свойства на релаксина:
- скъсяване и изглаждане на шийката на матката;
- разхлабване на сакрокоцигеалните и срамните стави;
- отваряне на цервикалния канал по време на раждане.
Матка
Маткаи други целеви органи и тъкани в половите стероиди е последната връзка във веригата на регулиране на MC, на нивото на което се осъществяват биологичните ефекти на всички структури, разположени по-горе.
Важна роля в регулацията на МЦ играят биологично активни вещества, ендокринни жлези, клетки. APUD системи (Декарбоксилиране на прекурсор на амини).
Биологично активни вещества
Биологично активните вещества включват простагландини, растежни фактори, инхибин, активин, хистамин.
Простагландините насърчават разкъсването на фоликула по време на пиковите нива на LH, т.е. необходими за настъпване на овулация. В допълнение, те участват в стероидогенезата, лизиране на жълтото тяло, десквамация на ендометриума по време на менструация. Простагландин Е е прогестеронов синергист и вазоконстриктор, докато простагландин F2α е вазодилататор.
растежни фактори
Инсулиноподобен растежен фактор(IPFR) от 1-ви и 2-ри тип се синтезират под въздействието на хормона на растежа в чернодробните клетки и гранулозата. Нивото им в кръвния серум остава постоянно през целия МС, а във фоликулната течност се повишава до момента на овулацията. Най-високата им концентрация е открита в доминантния фоликул. В зрелия фоликул IPFR-1 увеличава LH-индуцираното производство на прогестерон в гранулозните клетки. След овулация, IPFR-1 се произвежда в лутеинизирани гранулозни клетки и действа като автокринен регулатор, повишавайки индуцираната от LH пролиферация на гранулозни клетки. IPFR потенцират действието на гонадотропините, имат изразен митогенен ефект. IPFR-1 участва в синтеза на естрадиол. В гранулозните клетки IPFR-1 засилва стимулиращия ефект на FSH върху митозата, ароматазната активност и образуването на инхибин.
епидермален растежен фактор- най-мощният стимулатор на клетъчната пролиферация, инхибира синтеза на стероиди в яйчниците. Намаляването на производството му от гранулозни клетки в края на лутеалната фаза блокира производството на инхибин и рязко намалява чувствителността на гранулозните клетки към FSH. Епидермалния растежен фактор причинява онкогенен ефект в естроген-зависимите тъкани.
Трансформиращи растежни фактори(α и β) участват в узряването на фоликула, пролиферацията на гранулозни клетки и имат значителен ефект върху митогените. Те се откриват при рак на ендометриума, яйчниците и шийката на матката. Смята се, че андрогените и инсулинът участват в синтеза на трансформиращия растежен фактор α.
Съдов ендотелен факторрастеж има силен митогенен ефект върху ендотелните клетки, повишава съдовата пропускливост, участва в ангиогенезата. Най-високата му експресия се наблюдава при ендометриоза и тумори на яйчниците.
Инхибин- медиатор на автокринна и паракринна секреция, синтезиран от гранулозни клетки.
Свойства на инхибина:
- инхибира секрецията на FSH в хипофизната жлеза;
- подобрява синтеза на андрогени, индуциран от LH.
Активинът се произвежда от гранулозните клетки на фоликула и хипофизната жлеза, стимулира освобождаването на FSH в хипофизната жлеза, засилва свързването на този хормон с гранулозните клетки.
Хистамин- тъканен хормон, активатор на лутеинизиращия освобождаващ фактор (лулиберин). Той стимулира секрецията на пролактин, докато антихистамините го потискат. При високо съдържание на хистамин се наблюдава намаляване на функцията на яйчниците.
Ендокринни жлези
Епифизната жлеза синтезира мелатонин- пептид с ниско молекулно тегло (моноамини). С въвеждането му се наблюдава рязко повишаване на нивото на LH и пролактин. Доказано е потискащото действие на мелатонина върху допамина, в резултат на което се повишава нивото на пролактин. Високи концентрации на мелатонин могат да се наблюдават при синдром на галакторея-аменорея. Ако епифизата се отстрани, тогава нивото на пролактин ще намалее значително. Значително намаляване на концентрацията на мелатонин, а оттам и на пролактин, се наблюдава при въвеждането на мексамин (представител на групата на индолалкиламините).
Туморите на епифизата винаги са придружени от преждевременен пубертет.
Щитовидна жлезае тясно свързано с функционирането на системата хипоталамус-хипофиза-яйчници. Ниските дози естрогени стимулират, а високите потискат функцията на щитовидната жлеза. Доказа това високи ниватрийодтиронин ( Т3) и тироксин ( Т4) нарушават функцията на яйчниците. Първичната тиреоидна недостатъчност с намаляване на нивата на Т3 и Т4 води до повишаване на нивата на TSH. В резултат на това нивото на пролактин се повишава, което от своя страна намалява концентрацията на FSH и LH, повишава синтеза на андрогени от яйчников и надбъбречен произход. В резултат на това се появяват дисфункционални маточни кръвотечения, ановулация, аменорея, хирзутизъм и др.. Явленията на хипертиреоидизъм са придружени от хипоплазия на матката и яйчниците.
надбъбречните жлезисъщо имат значителен ефект върху менструалните и репродуктивните функции. Те синтезират минералкортикоиди (алдостерон, кортикостерон, дезоксикортикостерон), глюкокортикоиди (кортизол или хормон на стреса) и андрогени (дехидроепиандростерон и неговия сулфат, малко количество тестостерон и андростендион). При хиперфункция на надбъбречните жлези (синдром на Иценко-Кушинг) се наблюдава повишаване на нивото на кортизола, което води до повишаване на нивото на пролактин. В резултат на това се блокира овулацията, може да се наблюдава дисфункционално маточно кървене, аменорея, хирзутен синдром, вирилизъм. Надбъбречната недостатъчност води до повишаване на нивото на ACTH, което от своя страна намалява концентрацията на FSH и LH, повишава нивото на пролактин, което също причинява нарушения на MC и безплодие.
APUD система
Основната характеристика на клетките на системата APUD е способността да синтезират биогенни амини и техните прекурсори, както и да ги натрупват и декарбоксилират. Методът на секреция е паракринен (локален) и ендокринен (дистанционен).
Апудоцитиса зрели клетки, способни да синтезират биогенни амини и пептидни хормони. Разположени са по лигавиците на стомашно-чревния тракт, трахеята, бронхите, белите дробове, бъбреците, черния дроб, надбъбречните жлези, епифизата, хипофизата, плацентата, кожата и др. Полипептидните хормони, които синтезират апудоцитите, включват растежен хормон, меланостимулиращ освобождаващ фактор, ACTH. Апудоцитите могат да бъдат източник на тумори - апудома и апудобластом (феохромоцитом, епифиза, медуларен рак на щитовидната жлеза). Ако след появата на тумори се появят признаци на ендокринна патология, това показва развитието на апудома (хормонално активен тумор).
Обобщавайки горното, стигнахме до извода, че не само пет основни звена (мозъчна кора, хипоталамус, хипофизна жлеза, яйчници, матка) участват в регулацията на женската репродуктивна система, но също така и биологично активни вещества, ендокринни жлези и APUD система. Всичко това изгражда общата невроендокринна хомеостаза и дори незначителни смущения във функционирането на едни органи водят до промени в други, което води до появата на невроендокринни синдроми или заболявания.
