Неврохуморална регулация на женската репродуктивна функция. Менструалният цикъл и неговата регулация
Промени в женските репродуктивни органи, последвани от кърваво изпускане от влагалището - това е менструалният цикъл. Нивата на регулиране на менструалния цикъл могат да се проявят в различни женине е едно и също, тъй като зависи от индивидуалността на организма.
Менструален цикълНе се установява веднага, а постепенно, протича през целия репродуктивен период от живота на жената. В повечето случаи репродуктивният период започва на 12-13 години и завършва на 45-50 години. Що се отнася до продължителността на цикъла, това се случва от 21 до 35 дни. Продължителността на самата менструация е от три до седем дни. Кръвозагубата по време на менструация е около 50-150 мл.
Преди днесКората на главния мозък все още не е напълно проучена. Но фактът, че умствените и емоционалните преживявания силно влияят върху редовността на менструацията, е забелязан и потвърден. Стресът може да причини както самото кървене, което се появява извън графика, така и забавяне. Има обаче случаи, когато жените, пострадали след злополука, са в продължителна кома и схемата за редовност на цикъла не е нарушена. Тоест всичко зависи от индивидуалността на организма.
Днес, според резултатите от много изследвания, експертите могат да твърдят, че регулирането на цикъла е разделено на нива, има пет от тях:
Ниво 1
Регулацията на цикъла е представена от кората на главния мозък. Той регулира не само секрециите, но и всички процеси като цяло. С помощта на информация, идваща от външния свят, се определя емоционалното състояние. Освен това всякакви промени в ситуацията са тясно свързани със състоянието на психиката на жената.
Произходът на тежък хроничен стрес силно влияе върху настъпването на овулацията и нейния период. С отрицателното въздействие на външни фактори има промени в менструалния цикъл. Пример за това е аменореята, която често се среща при жени по време на война.
Ниво 2
Хипоталамусът участва във второто ниво на регулация. Хипоталамусът е колекция от чувствителни клетки, които произвеждат хормони (либерин, както и освобождаващ фактор). Те имат ефект върху производството на друг вид хормони, но вече от аденохипофизата. Намира се пред хипофизната жлеза.
Активирането на производството на невросекрети и други хормони или неговото инхибиране е силно повлияно от:
- невротрансмитери;
- ендорфини;
- допамин;
- серотонин;
- норепинефрин.

В хипоталамуса има активно производство на вазопресин, окситоцин и антидиуретичен хормон. Те се произвеждат от задния дял на хипофизната жлеза, наречен неврохипофиза.
Ниво 3
Клетките на предния дял на хипофизата участват активно в третото ниво на регулация. В тъканите на хипофизната жлеза се произвежда определено количество гонадотропни хормони. Те стимулират правилното хормонално функциониране на яйчниците. Хормоналната регулация на менструалния цикъл е доста сложен процес. Включва:
- лутеотропни хормони (отговорни за активиране на растежа на млечните жлези, както и за лактацията);
- лутеинизиращи хормони (стимулират развитието на зрели фоликули и яйцеклетки);
- хормони, които стимулират развитието на фоликула (с тяхна помощ фоликулът расте и узрява).

Аденохипофизата е отговорна за производството на гонадотропни хормонални вещества. Същите тези хормони са отговорни за правилното функциониране на половите органи.
Ниво 4
Яйчниците и тяхната работа принадлежат към четвъртото ниво на регулация. Както знаете, яйчниците узряват и отделят зряла яйцеклетка (по време на овулация). Освен това произвежда полови хормони.
Благодарение на действието на фоликулостимулиращи хормони в яйчниците се развива основният фоликул, последван от освобождаването на яйцеклетката. FSH е в състояние да стимулира производството на естроген, който е отговорен за процесите в матката, както и за правилното функциониране на вагината и млечните жлези.

В процеса на овулация, лутеинизиращи и фоликулостимулиращи хормони участват в ефективното производство на прогестерон (този хормон влияе върху ефективността на жълтото тяло).
Възникващите процеси в яйчниците протичат циклично. Тяхната регулация се осъществява под формата на връзки (директни и обратни) с хипоталамуса и хипофизната жлеза. Например, ако нивото на FSH е повишено, тогава настъпва узряване и растеж на фоликула. Това повишава концентрацията на естроген.
С натрупването на прогестерон се наблюдава намаляване на производството на LH. Производството на женски полови хормони с помощта на хипофизната жлеза и хипоталамуса активира процесите, протичащи в матката.
Ниво 5
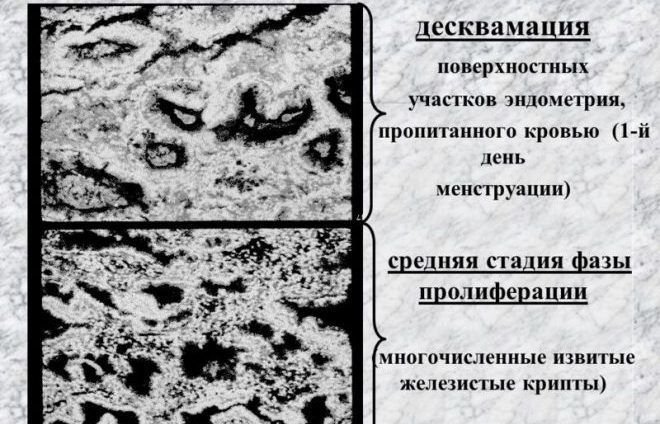
Петото ниво на регулиране на менструалния цикъл е последното ниво, където участват фалопиевите тръби, самата матка, нейните тръби и вагиналните тъкани. В матката настъпват особени промени по време на хормонално излагане. Изменения възникват в самия ендометриум, но всичко зависи от фазата на менструалния цикъл. Според резултатите от много изследвания се разграничават четири етапа на цикъла:
- десквамация;
- регенерация;
- пролиферация;
- секреция.
Ако една жена е в репродуктивна възраст, тогава разпределението на менструацията трябва да се извършва редовно. менструация, при нормални условия, трябва да е обилно, безболезнено или с малък дискомфорт. Що се отнася до продължителността при 28-дневен цикъл, тя е 3-5 дни.
Фази на менструалния цикъл
При изследване на женското тяло е доказано, че в него има известно количество женски и мъжки хормони. Те се наричат андрогени. Женските полови хормони участват повече в регулирането на менструалния цикъл. Всеки менструален цикъл е подготовката на тялото за бъдеща бременност.
Има определен брой фази в менструалния цикъл на жената:
Първа фаза
Първата фаза се нарича фоликуларна. По време на проявата му се развива развитието на яйцето, докато старият ендометриален слой се отхвърля - така започва менструацията. По време на свиване на матката се появяват симптоми на болка в долната част на корема.
В зависимост от характеристиките на тялото, някои жени имат менструален цикъл от два дни, докато други имат до седем дни. През първата половина на цикъла в яйчниците се развива фоликул, с течение на времето от него ще излезе яйце, готово за оплождане. Този процес се нарича овулация. Разглежданата фаза е с продължителност от 7 до 22 дни. Зависи от организма.

В първата фаза овулацията често настъпва от 7 до 21 ден от цикъла. Узряването на яйцеклетката настъпва на 14-ия ден. След това яйцеклетката се придвижва към тръбите на матката.
Втора фаза
Появата на жълтото тяло се случва по време на втората фаза, точно в периода след овулацията. Фоликулът, който се спука - се трансформира в жълто тяло, започва да произвежда хормони, включително прогестерон. Той отговаря за бременността и нейното поддържане.
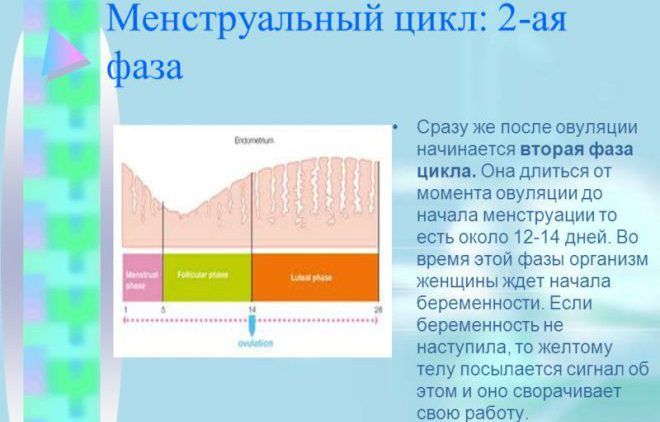
По време на втората фаза има удебеляване на ендометриума в матката. Това е подготовката за приемане на оплодена яйцеклетка. Най-горният слой е обогатен с хранителни вещества. Обикновено времето на тази фаза е приблизително 14 дни (първият се счита за деня след овулацията). Ако не настъпи оплождане, тогава има изпускане - менструация. Така подготвеният ендометриум излиза.
В повечето случаи менструалният цикъл започва от първия ден на освобождаването от отговорност. Поради тази причина менструалният цикъл се счита от първия ден на появата на секрета - до първия ден на следващата менструация. При нормални условия схемата на менструалния цикъл може да варира от 21 до 34 дни.
Когато яйцето и спермата се срещнат, настъпва оплождане. Освен това яйцеклетката се приближава до стената на матката, където се намира дебелият слой на ендометриума, и се прикрепя към нея (расте). Появява се оплодена яйцеклетка. След това женското тяло се възстановява и започва да произвежда хормони в големи количества, които трябва да участват в един вид „изключване“ на менструалния цикъл през цялата бременност.
С помощта на естествена хормонална намеса тялото на бъдещата майка се подготвя за предстоящото раждане.
Причини за нередовен менструален цикъл
Причините, които причиняват менструални нередности при жената, са много разнообразни:
- след лечение с хормонални лекарства;
- усложнения след заболявания на гениталните органи (тумор на яйчниците, миома на матката, ендометриоза);
- последствия от диабет;
- последствия след аборти и спонтанни аборти;
- последиците от хронични и остри общи инфекциозни патологии, включително инфекции, предавани чрез полов акт;

- възпаление на тазовите органи (ендометрит, салпингоофорит);
- с неправилно местоположение на спиралата вътре в матката;
- усложнения след съпътстващи ендокринни заболявания, свързани с щитовидната жлеза, надбъбречните жлези;
- появата на чести стресови ситуации, психични травми, недохранване;
- нарушения вътре в яйчника (те са вродени и придобити).
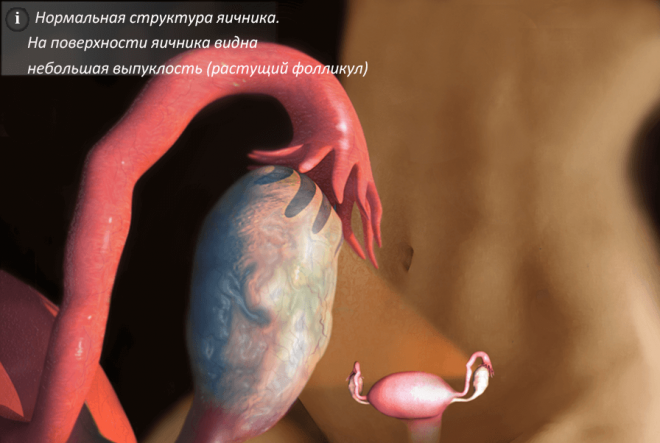
Нарушенията са различни, всичко зависи от индивидуалността на организма и неговите характеристики.
Връзка между менструация и овулация
Вътрешните стени на матката са покрити със специален слой клетки, чиято съвкупност се нарича ендометриум. По време на преминаването на първата половина на цикъла, преди началото на овулацията, ендометриалните клетки растат и се делят, пролиферират. И до половината от цикъла ендометриалният слой става дебел. Стените на матката се подготвят да приемат оплодената яйцеклетка.
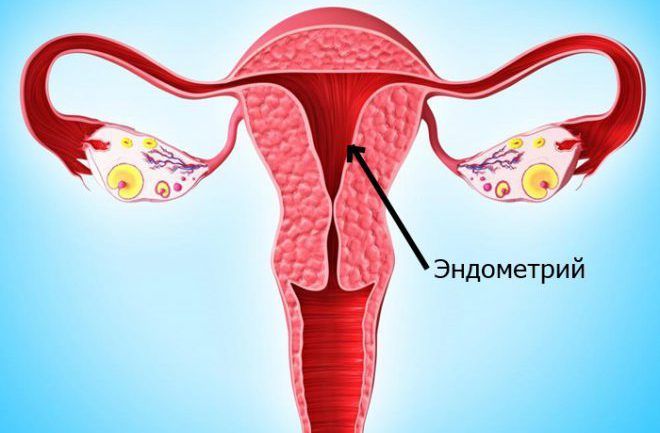
По време на началото на овулацията, от действието на прогестерона, клетките променят своята функционалност. Процесът на клетъчно делене спира и се заменя с освобождаването на специална тайна, която улеснява врастването на оплодената яйцеклетка - зиготата.
Ако не е настъпило оплождане и ендометриумът е силно развит, тогава са необходими големи дози прогестерон. Ако клетките не го приемат, тогава започва вазоконстрикция. Когато храненето на тъканите се влоши, те умират. Към края на цикъла, ден 28, съдовете се пукат и се появява кръв. С негова помощ ендометриумът се измива от маточната кухина.
След 5-7 дни спуканите съдове се възстановяват и се появява свеж ендометриум. Менструалното течение намалява и спира. Всичко се повтаря - това е началото на следващия цикъл.
Аменорея и нейните прояви
Аменореята може да се прояви чрез липса на менструация в продължение на шест месеца или дори повече. Има два вида аменорея:
- невярно (настъпват повечето циклични промени в репродуктивната система, но няма кървене);
- вярно (придружено от липсата на циклични промени не само в женската репродуктивна система, но и в тялото й като цяло).

При фалшива аменорея изтичането на кръв е нарушено, в този случай атрезия може да се появи на различни етапи. Усложнение може да бъде появата на по-сложни заболявания.
Истинската аменорея се случва:
- патологични;
- физиологичен.

При първична патологична аменорея може да няма признаци на менструация дори на 16 или 17 години. При вторична патология има спиране на менструацията при жени, които са имали всичко наред.
При момичетата се наблюдават признаци на физиологична аменорея. Когато липсва активност на системния лигамент хипофиза-хипоталамус. Но и физическа аменорея се наблюдава по време на бременност.
Съвременното учение за менструална функция.
Регулиране на менструалната функция.
Гонадотропни и овариални хормони.
Морфологични промени в яйчниците и ендометриума.
Овариален и маточен цикъл.
Функционални диагностични изследвания.
периоди от живота на жената.
Влиянието на околната среда върху развитието на женското тяло.
По-правилно е да се говори не за менструалния цикъл, а за репродуктивната система, която, подобно на други, е функционална система (според Anokhin, 1931) и показва функционална активност само в детеродна възраст.
Функционалната система е интегрална формация, която включва централни и периферни връзки и работи на принципа на обратната връзка с обратна връзка за крайния ефект.
Всички други системи поддържат хомеостазата, а репродуктивната система поддържа възпроизводството – съществуването на човешкия род.
Системата достига функционална активност към 16-17-годишна възраст. До 40-годишна възраст репродуктивната функция заглъхва, а до 50-годишна възраст - хормоналната.
Менструален цикъл е сложен, ритмично повтарящ се биологичен процес, който подготвя тялото на жената за бременност.
По време на менструалния цикъл настъпват периодични промени в тялото, свързани с овулацията и завършващи с кървене от матката. Нарича се месечно, циклично появяващо се маточно кървене мензис(от лат. menstruus - месечен или редовен). Появата на менструално кървене показва края на физиологичните процеси, които подготвят тялото на жената за бременност и смъртта на яйцеклетката. Менструацията е отделяне на функционалния слой на маточната лигавица.
Менструална функция - особености на менструалния цикъл през определен период от живота на жената.
Цикличните менструални промени започват в тялото на момичето по време на пубертета (от 7-8 до 17-18 години). По това време репродуктивната система узрява, физическото развитие на женското тяло завършва - растеж на тялото по дължина, осификация на зоните на растеж на тръбните кости; формира се телосложението и разпределението на мастната и мускулната тъкан по женски тип. Първата менструация (менархе) обикновено се появява на възраст 12-13 години (±1,5-2 години). Цикличните процеси и менструалното кървене продължават до 45-50 годишна възраст.
Тъй като менструацията е най-ярката външна проява на менструалния цикъл, нейната продължителност условно се определя от 1-вия ден на миналата до 1-вия ден на следващата менструация.
Признаци на физиологичен менструален цикъл:
двуфазен;
продължителност не по-малко от 21 и не повече от 35 дни (при 60% от жените - 28 дни);
цикличност, като продължителността на цикъла е постоянна;
продължителността на менструацията е 2-7 дни;
менструална кръвозагуба 50-150 ml;
6) липсата на болезнени прояви и нарушения общо състояниеорганизъм.
Регулиране на менструалния цикъл
Репродуктивната система е организирана йерархично. Той разграничава 5 нива, всяко от които се регулира от надлежащите структури според механизма на обратната връзка:
1) мозъчна кора;
2) подкорови центрове, разположени главно в хипоталамуса;
3) придатък на мозъка - хипофизната жлеза;
4) полови жлези - яйчници;
5) периферни органи (фалопиеви тръби, матка и вагина, млечни жлези).
Периферните органи са така наречените целеви органи, тъй като поради наличието на специални хормонални рецептори в тях, те най-ясно реагират на действието на половите хормони, произведени в яйчниците по време на менструалния цикъл. Хормоните взаимодействат с цитозолните рецептори, стимулират синтеза на рибонуклеопротеини (c-AMP), насърчават възпроизвеждането или инхибирането на клетъчния растеж.
Цикличните функционални промени, настъпващи в тялото на жената, условно се обединяват в няколко групи:
промени в хипоталамуса - хипофиза, яйчници (яйчников цикъл);
матката и предимно в нейната лигавица (маточен цикъл).
Заедно с това има циклични промени в тялото на жената, известни като менструална вълна. Те се изразяват в периодични промени в дейността на централната нервна система, метаболитните процеси, функцията на сърдечно-съдовата система, терморегулацията и др.
Първо ниво. Cortex.
В кората на главния мозък не е установена локализацията на центъра, който регулира функцията на репродуктивната система. Въпреки това, чрез кората на главния мозък при хората, за разлика от животните, ефектът е външна средакъм долните отдели. Регулирането се осъществява чрез амихалоидните ядра (разположени в дебелината на мозъчните полукълба) и лимбичната система. В експеримента електрическата стимулация на амихалоидното ядро предизвиква овулация. В стресови ситуации с промяна на климата, ритъма на работа, има нарушение на овулацията.
Мозъчните структури, разположени в кората на главния мозък, възприемат импулси от външната среда и ги предават с помощта на невротрансмитери до невросекреторните ядра на хипоталамуса. Невротрансмитерите включват допамин, норепинефрин, серотонин, индол и нов клас морфиноподобни опиоидни невропептиди - ендорфини, енкефалини и донорфини. Функция - регулират гонадотропната функция на хипофизната жлеза. Ендорфините потискат секрецията на LH и намаляват синтеза на допамин. Налоксонът, ендорфинов антагонист, води до рязко повишаване на секрецията на GT-RH. Ефектът на опиоидите се осъществява чрез промяна на съдържанието на допамин.
Второто ниво е хипофизната зона на хипоталамуса.
Хипоталамусът е част от диенцефалона и с помощта на редица нервни проводници (аксони) е свързан с различни части на мозъка, благодарение на което се осъществява централната регулация на неговата дейност. В допълнение, хипоталамусът съдържа рецептори за всички периферни хормони, включително хормоните на яйчниците (естроген и прогестерон). Следователно хипоталамусът е вид предавателна точка, в която се осъществяват сложни взаимодействия между импулси, влизащи в тялото от околната среда през централната нервна система, от една страна, и ефектите на хормоните от периферните ендокринни жлези, от друга. .
Хипоталамусът съдържа нервни центрове, които регулират менструалната функция при жените. Под контрола на хипоталамуса е дейността на мозъчния придатък - хипофизната жлеза, в чийто преден дял се отделят гонадотропни хормони, които влияят върху функцията на яйчниците, както и други тропни хормони, които регулират дейността на редица периферни ендокринни жлези(надбъбречна кора и щитовидна жлеза).
Хипоталамо-хипофизната система е обединена от анатомични и функционални връзки и е цялостен комплекс, който играе важна роля в регулирането на менструалния цикъл.
Контролиращият ефект на хипоталамуса върху предния дял на аденохипофизата се осъществява чрез секрецията на неврохормони, които са нискомолекулни полипептиди.
Неврохормоните, които стимулират освобождаването на тропни хормони на хипофизата, се наричат освобождаващи фактори (от освобождаване - до освобождаване), или либерали. Наред с това има и неврохормони, които инхибират освобождаването на тропични неврохормони - статини.
Секрецията на RG-LH е генетично програмирана и протича в определен пулсиращ режим с честота 1 път на час. Този ритъм се нарича циркален (почасов).
Циркоралният ритъм се потвърждава чрез директно измерване на LH в порталната система на хипофизното стъбло и югуларна венажени с нормална функция. Тези изследвания позволиха да се обоснове хипотезата за задействащата роля на RG-LH във функцията на репродуктивната система.
Хипоталамусът произвежда седем освобождаващи фактора, които водят до освобождаване на съответните тропични хормони в предния дял на хипофизната жлеза:
соматотропен освобождаващ фактор (SRF) или соматолиберин;
адренокортикотропен освобождаващ фактор (ACTH-RF) или кортиколиберин;
тиреотропен освобождаващ фактор (TRF) или тиреолиберин;
меланолиберин;
фоликулостимулиращ освобождаващ фактор (FSH-RF) или фолиберин;
лутеинизиращ освобождаващ фактор (LRF) или лулиберин;
пролактин-освобождаващ фактор (PRF) или пролактолиберин.
От изброените освобождаващи фактори, последните три (FSH-RF, L-RF и P-RF) са пряко свързани с осъществяването на менструалната функция. С тяхна помощ в аденохипофизата се отделят три съответни хормона - гонадотропини, тъй като те имат ефект върху половите жлези - половите жлези.
Фактори, които инхибират освобождаването на тропни хормони в аденохипофизата, статини, досега са открити само два:
соматотропин инхибиторен фактор (SIF) или соматостатин;
пролактин инхибиторен фактор (PIF) или пролактостатин, който е пряко свързан с регулирането на менструалната функция.
Хипоталамусните неврохормони (либерини и статини) навлизат в хипофизната жлеза през нейната дръжка и портални съдове. Характеристика на тази система е възможността за кръвен поток в нея и в двете посоки, поради което се прилага механизъм за обратна връзка.
Циркоралният режим на освобождаване на RG-LH се формира в пубертета и е индикатор за зрелостта на невроструктурите на хипоталамуса. Определена роля в регулирането на освобождаването на RG-LH принадлежи на естрадиола. В предовулаторния период, на фона на максималното ниво на естрадиол в кръвта, величината на скока на RG-LH е значително по-висока в ранните фоликуларни и лутеални фази. Доказано е, че тиролиберинът стимулира отделянето на пролактин. Допаминът инхибира освобождаването на пролактин.
Третото ниво е предната хипофизна жлеза (FSH, LH, пролактин)
Хипофизната жлеза е най-сложната в структурно и функционално отношение ендокринна жлеза, състояща се от аденохипофиза (преден лоб) и неврохипофиза (заден лоб).
Аденохипофизата отделя гонадотропни хормони, които регулират функцията на яйчниците и млечните жлези: лутропин (лутеинизиращ хормон, LH), фолитропин (фоликулостимулиращ хормон, FSH), пролактин (PrL) и соматотропин (GH), кортикотропин (ACTH), тиреотропин (TSH).
В хипофизния цикъл се разграничават две функционални фази - фоликулинова, с преобладаваща секреция на FSH, и лутеална, с доминираща секреция на LH и PrL.
FSH стимулира растежа на фоликула в яйчника, пролиферацията на гранулозни клетки, заедно с LH стимулира освобождаването на естроген, повишава съдържанието на ароматаза.
Увеличаването на секрецията на LH със зрял доминантен фоликул причинява овулация. След това LH стимулира освобождаването на прогестерон от жълтото тяло. Зората на жълтото тяло се определя от допълнителното влияние на пролактина.
Пролактинът заедно с LH стимулира синтеза на прогестерон от жълтото тяло; основната му биологична роля- растеж и развитие на млечните жлези и регулиране на лактацията. Освен това има мобилизиращ мазнините ефект и понижава кръвното налягане. Увеличаването на пролактина в организма води до нарушение на менструалния цикъл.
Понастоящем са открити два вида секреция на гонадотропини: тоник, насърчаване на развитието на фоликулите и производството на естрогени от тях, и цикличен, осигуряване на промяна във фазите на ниски и високи концентрации на хормони и по-специално техния предовулационен пик.
Четвърто ниво - яйчници
Яйчникът е автономна ендокринна жлеза, своеобразен биологичен часовник в тялото на жената, който осъществява механизма за обратна връзка.
Яйчникът изпълнява две основни функции - генеративна (узряване на фоликулите и овулация) и ендокринна (синтез на стероидни хормони - естроген, прогестерон и малко количество андрогени).
Процесът на фоликулогенеза протича непрекъснато в яйчника, започвайки в антенаталния период и завършвайки в постменопаузата. В същото време до 90% от фоликулите са атретични и само малка част от тях преминава през пълен цикъл на развитие от първичен до зрял и се превръща в жълто тяло.
И двата яйчника при раждането на момиче съдържат до 500 милиона първични фоликули. До началото на юношеството, поради атрезия, техният брой намалява наполовина. През целия репродуктивен период от живота на жената узряват само около 400 фоликула.
Овариалният цикъл се състои от две фази – фоликуларна и лутеална. Фоликулиновата фаза започва след края на менструацията и завършва с овулацията; лутеална - започва след овулация и завършва с появата на менструация.
Обикновено от началото на менструалния цикъл до 7-ия ден няколко фоликула започват да растат едновременно в яйчниците. От 7-ия ден един от тях изпреварва останалите в развитието, до момента на овулацията достига диаметър 20-28 mm, има по-изразена капилярна мрежа и се нарича доминантен. Причините за избора и развитието на доминантния фоликул все още не са изяснени, но от момента на появата му други фоликули спират да растат и да се развиват. Доминантният фоликул съдържа яйцето, неговата кухина е пълна с фоликуларна течност.
По време на овулацията обемът на фоликуларната течност се увеличава 100 пъти, съдържанието на естрадиол (Е 2) в него рязко се увеличава, чието повишаване на нивото стимулира освобождаването на LH от хипофизната жлеза и овулацията. Фоликулът се развива в първата фаза на менструалния цикъл, която продължава средно до 14-ия ден, след което зрелият фоликул се разкъсва - овулация.
Малко преди овулацията настъпва първата мейоза, т.е. редукционното делене на яйцето. След овулацията яйцето коремна кухинанавлиза във фалопиевата тръба, в ампулната част на която се извършва второто редукционно делене (втора мейоза). След овулацията, под влиянието на преобладаващия ефект на LH, се наблюдава по-нататъшен растеж на гранулозни клетки и съединителнотъканни мембрани на фоликула и натрупване на липиди в тях, което води до образуването на жълтото тяло 1 .
Самият процес на овулация е разкъсване на базалната мембрана на доминантния фоликул с освобождаване на яйцеклетката, заобиколена от лъчиста корона, в коремната кухина и по-късно в ампулния край на фалопиевата тръба. Ако целостта на фоликула е нарушена, има леко кървене от разрушените капиляри. Овулацията възниква в резултат на сложни неврохуморални промени в тялото на жената (налягането във фоликула се повишава, стената му става по-тънка под въздействието на колагеназа, протеолитични ензими, простагландини).
Последният, както и окситоцинът, релаксинът, променят съдовото пълнене на яйчника, предизвикват свиване на мускулните клетки на стената на фоликула. Някои имунни промени в тялото също засягат процеса на овулация.
Неоплодената яйцеклетка умира в рамките на 12-24 часа. След освобождаването му в кухината на фоликула, образуващите се капиляри бързо растат, гранулозните клетки се подлагат на лутеинизация - образува се жълто тяло, клетките на което секретират прогестерон.
При липса на бременност жълтото тяло се нарича менструално, етапът на неговия разцвет продължава 10-12 дни и след това настъпва обратно развитие, регресия.
Вътрешната обвивка, гранулозните клетки на фоликула, жълтото тяло под въздействието на хормоните на хипофизата произвеждат полови стероидни хормони - естрогени, прогестогени, андрогени, чийто метаболизъм се извършва главно в черния дроб.
Естрогените включват три класически фракции - естрон, естрадиол, естриол. Най-активен е естрадиолът (Е 2). В яйчниковата и ранната фоликулинова фаза се синтезират 60-100 mcg, в лутеалната фаза - 270 mcg, до момента на овулацията - 400-900 mcg / ден.
Естронът (E 1) е 25 пъти по-слаб от естрадиола, нивото му от началото на менструалния цикъл до момента на овулацията се повишава от 60-100 mcg / ден до 600 mcg / ден.
Естриол (Ez) е 200 пъти по-слаб от естрадиола, е неактивен метаболит на E i и E 2 .
Естрогените (от oestrus - еструс) при кастрирани женски бели мишки предизвикват у тях еструс - състояние, подобно на това, което се получава при некастрирани женски при спонтанно узряване на яйцеклетките.
Естрогените допринасят за развитието на вторичните полови белези, регенерацията и растежа на ендометриума в матката, подготовката на ендометриума за действието на прогестерона, стимулират секрецията на цервикална слуз, контрактилната активност на гладката мускулатура на гениталния тракт; промяна на всички видове метаболизъм с преобладаване на катаболните процеси; по-ниска телесна температура. Естрогените във физиологично количество стимулират ретикулоендотелната система, повишавайки производството на антитела и активността на фагоцитите, повишавайки устойчивостта на организма към инфекции; задържам в меки тъканиазот, натрий, течност, в костите - калций и фосфор; предизвикват повишаване на концентрацията на гликоген, глюкоза, фосфор, креатинин, желязо и мед в кръвта и мускулите; намаляват съдържанието на холестерол, фосфолипиди и общи мазнини в черния дроб и кръвта, ускоряват синтеза на висши мастни киселини. Под влияние на естрогените метаболизмът протича с преобладаване на катаболизма (забавяне на натрий и вода в тялото, повишено разграждане на протеини), както и намаляване на телесната температура, включително базалната (измерена в ректума).
Процесът на развитие на жълтото тяло обикновено се разделя на четири фази: пролиферация, васкуларизация, цъфтеж и обратно развитие. По времето на обратното развитие на жълтото тяло започва следващата менструация. В случай на бременност, жълтото тяло продължава да се развива (до 16 седмици).
Гестагени (от gesto - нося, бременна) допринасят за нормалното протичане на бременността. Прогестогените, произвеждани главно от жълтото тяло на яйчника, играят важна роля в цикличните промени в ендометриума, които настъпват в процеса на подготовка на матката за имплантиране на оплодена яйцеклетка. Под въздействието на гестагени, възбудимостта и контрактилитета на миометриума се потискат, като същевременно се увеличава неговата разтегливост и пластичност. Гестагените, заедно с естрогените, играят важна роля по време на бременност в подготовката на млечните жлези за предстоящата лактационна функция след раждането. Под въздействието на естрогените настъпва пролиферация на млечните пътища, а гестагените действат главно върху алвеоларния апарат на млечните жлези.
Гестагените, за разлика от естрогените, имат анаболен ефект, т.е. допринасят за усвояването (асимилацията) на вещества от тялото, по-специално протеини, идващи отвън. Гестагените причиняват леко повишаване на телесната температура, особено базалната.
Прогестеронът се синтезира в яйчника в количество от 2 mg / ден във фоликуларната фаза и 25 mg / ден. - в лутеална. Прогестеронът е основният прогестоген на яйчниците, яйчниците също синтезират 17а-оксипрогестерон, D 4 -прегненол-20-OH-3, O 4 -прегненол-20-OH-3.
При физиологични условия гестагените намаляват съдържанието на аминен азот в кръвната плазма, повишават секрецията на аминокиселини, увеличават отделянето на стомашния сок и инхибират жлъчната секреция.
Следните андрогени се произвеждат в яйчниците: андростендион (прекурсор на тестостерон) в количество от 15 mg / ден, дехидроепиандростерон и дехидроепиандростерон сулфат (също прекурсори на тестостерон) - в много малки количества. Малките дози андрогени стимулират функцията на хипофизната жлеза, големите дози я блокират. Специфичният ефект на андрогените може да се прояви под формата на вирилен ефект (хипертрофия на клитора, окосмяване по мъжки тип, пролиферация на перстновидния хрущял, поява на акне вулгарис), антиестрогенен ефект (в малки дози предизвикват пролиферация на ендометриума и вагината). епител), гонадотропен ефект (в малки дози стимулират секрецията на гонадотропини, допринасят за растежа, узряването на фоликула, овулацията, образуването на жълтото тяло); антигонадотропен ефект (висока концентрация на андрогени в предовулационния период потиска овулацията и впоследствие причинява атрезия на фоликулите).
В гранулозните клетки на фоликулите се образува и протеиновият хормон инхибин, който инхибира освобождаването на FSH от хипофизната жлеза и протеинови вещества локално действие- окситоцин и релаксин. Окситоцинът в яйчника насърчава регресията на жълтото тяло. Яйчниците също произвеждат простагландини. Ролята на простагландините в регулацията на женската репродуктивна система е да участват в процеса на овулация (осигуряват разкъсване на стената на фоликула чрез увеличаване на контрактилната активност на гладките мускулни влакна на обвивката на фоликула и намаляване на образуването на колаген), в транспортирането на яйцеклетката (влияят върху контрактилната активност на фалопиевите тръби и засягат миометриума, насърчавайки нидацията на бластоцисти), в регулирането на менструалното кървене (структурата на ендометриума по време на неговото отхвърляне, контрактилната активност на миометриума, артериолите, тромбоцитната агрегация са тясно свързани с процесите на синтез и разграждане на простагландини).
В регресията на жълтото тяло, ако не настъпи оплождане, участват простагландини.
Всички стероидни хормони се образуват от холестерол, гонадотропните хормони участват в синтеза: FSH и LH и ароматаза, под влиянието на които се образуват естрогени от андрогени.
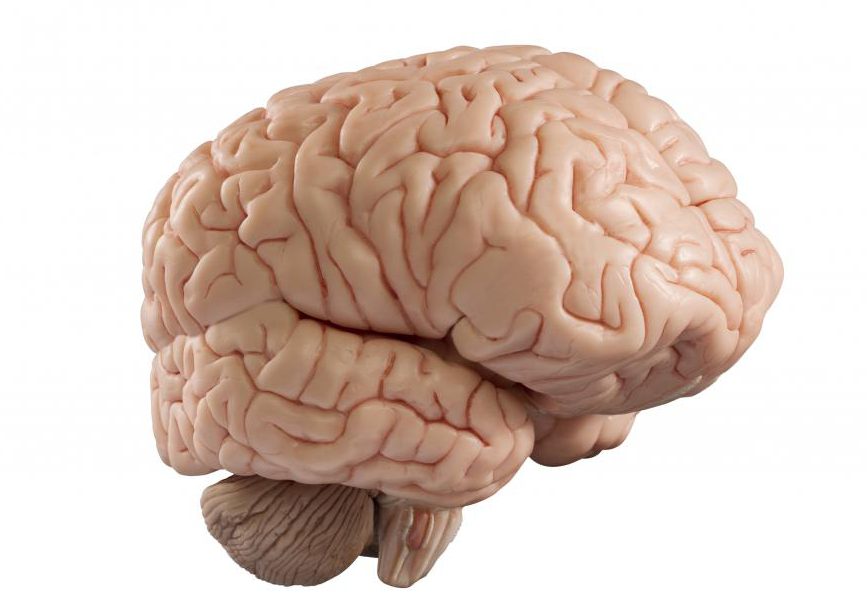
Всички горепосочени циклични промени, настъпващи в хипоталамуса, предната хипофизна жлеза и яйчниците, понастоящем се наричат овариален цикъл. По време на този цикъл има сложни взаимоотношения между хормоните на предния дял на хипофизата и периферните полови (овариални) хормони. Тези връзки са показани схематично на фиг. 1, което показва, че най-големите промени в секрецията на гонадотропни и овариални хормони настъпват по време на узряването на фоликула, началото на овулацията и образуването на жълтото тяло. Така че по време на овулацията се наблюдава най-голямото производство на гонадотропни хормони (FSH и LH). С узряването на фоликула, овулацията и отчасти с образуването на жълтото тяло се свързва производството на естроген. Производството на гестагени е пряко свързано с образуването и повишаването на активността на жълтото тяло.
Под въздействието на тези яйчникови стероидни хормони се променя базалната температура; при нормален менструален цикъл се отбелязва неговата отчетлива двуфазност. През първата фаза (преди овулацията) температурата е няколко десети от градуса под 37°C. По време на втората фаза на цикъла (след овулацията) температурата се повишава с няколко десети от градуса над 37°C. Преди началото на следващата менструация и по време на нейната базална температура отново пада под 37 ° C.
Системата хипоталамус - хипофиза - яйчници е универсална, саморегулираща се суперсистема, която съществува поради прилагането на закона за обратна връзка.
Законът за обратна връзка е основният закон за функционирането на ендокринната система. Разграничете неговите отрицателни и положителни механизми. Почти винаги по време на менструалния цикъл действа негативен механизъм, според който малко количество хормони в периферията (яйчниците) предизвиква освобождаване на високи дози гонадотропни хормони. , и с увеличаване на концентрацията на последния в периферната кръв, стимулите от хипоталамуса и хипофизната жлеза намаляват.
Положителният механизъм на закона за обратна връзка е насочен към осигуряване на овулационен пик на LH, което причинява разкъсване на зрял фоликул. Този пик се дължи на високата концентрация на естрадиол, произведен от доминантния фоликул. Когато фоликулът е готов да се спука (точно както налягането в парния котел се повишава), "клапата" в хипофизната жлеза се отваря и голямо количество LH се освобождава в кръвта наведнъж.
Законът за обратна връзка се осъществява по дълъг цикъл (яйчник - хипофиза), къс (хипофиза - хипоталамус) и ултракъс (гонадотропин-освобождаващ фактор - невроцити на хипоталамуса).
При регулирането на менструалната функция голямо значение има прилагането на принципа на така наречената обратна връзка между хипоталамуса, предния дял на хипофизата и яйчниците. Обичайно е да се разглеждат два вида обратна връзка: отрицателна и положителна. При тип отрицателна обратна връзкапроизводството на централни неврохормони (освобождаващи фактори) и гонадотропини на аденохипофизата се потиска от яйчниковите хормони, произведени в големи количества. При положителна обратна връзкапроизводството на освобождаващи фактори в хипоталамуса и гонадотропини в хипофизната жлеза се стимулира от ниски нива на яйчникови хормони в кръвта. Осъществяването на принципа на отрицателната и положителната обратна връзка е в основата на саморегулацията на функцията хипоталамус - хипофиза - яйчници.
Цикличните процеси под въздействието на половите хормони протичат и в други целеви органи, които освен матката включват тръби, вагина, външни полови органи, млечни жлези, космени фоликули, кожа, кости и мастна тъкан. Клетките на тези органи и тъкани съдържат рецептори за полови хормони.
Тези рецептори се намират във всички структури на репродуктивната система, по-специално в яйчниците - в гранулозните клетки на зреещия фоликул. Те определят чувствителността на яйчниците към хипофизните гонадотропини.
В гръдната тъкан има рецептори за естрадиол, прогестерон, пролактин, които в крайна сметка регулират секрецията на мляко.
Пето ниво – целеви тъкани
Прицелните тъкани са точките на приложение на действието на половите хормони: полови органи: матка, тръби, шийка на матката, вагина, млечни жлези, космени фоликули, кожа, кости, мастна тъкан. Цитоплазмата на тези клетки съдържа строго специфични рецептори за полови хормони: естрадиол, прогестерон, тестостерон. Тези рецептори се намират в нервната система.
От всички целеви органи най-големи промени настъпват в матката.
Във връзка с процеса на възпроизвеждане матката последователно изпълнява три основни функции: менструална, необходима за подготовка на органа и особено на лигавицата за бременност; функцията на място за плододаване, за да се осигури оптимални условияразвитие на плода и функциониране на плода по време на раждането.
Промените в структурата и функцията на матката като цяло и особено в структурата и функцията на ендометриума, възникващи под влиянието на половите хормони на яйчниците, се т.нар. маточен цикъл. По време на маточния цикъл има последователна промяна на четири фази на циклични промени в ендометриума:
1) разпространение; 2) секрети; 3) десквамация (менструация); 4) регенерация. Първите две фази се считат за основни. Ето защо нормалният менструален цикъл се нарича двуфазен. Добре известна граница между тези две основни фази на цикъла е овулацията. Съществува ясна връзка между промените, които настъпват в яйчника преди и след овулацията, от една страна, и последователната промяна на фазите в ендометриума, от друга (фиг. 4).
Първо основно фаза на пролиферацияендометриума започва след завършване на регенерацията на лигавицата, която е била откъсната по време на предишната менструация. Регенерацията включва функционалния (повърхностен) слой на ендометриума, който възниква от остатъците от жлезите и стромата на базалната част на лигавицата. Началото на тази фаза е пряко свързано с нарастващия ефект върху маточната лигавица на естрогените, произвеждани от зреещия фоликул. В началото на фазата на пролиферация ендометриалните жлези са тесни и равномерни (фиг. 5, а). С увеличаването на пролиферацията жлезите се увеличават по размер и започват леко да се извиват. Най-изразената пролиферация на ендометриума настъпва по време на пълното узряване на фоликула и овулацията (12-14 дни от 28-дневен цикъл). Дебелината на лигавицата на матката по това време достига 3-4 mm. Това завършва фазата на разпространение.
![]()
Ориз. 4. Връзка между промените в яйчниците и маточната лигавица при нормален менструален цикъл.
1 - узряване на фоликула в яйчника - фазата на пролиферация в ендометриума; 2 - овулация; 3 - образуване и развитие на жълтото тяло в яйчника - фазата на секреция в ендометриума; 4 - обратно развитие на жълтото тяло в яйчника, отхвърляне на ендометриума - менструация; 5 - началото на узряването на нов фоликул в яйчника - фазата на регенерация в ендометриума.
Второ основно фаза на секрецияендометриалните жлези започва под влиянието на бързо нарастващата активност на прогестогените, произвеждани във все по-големи количества от жълтото тяло на яйчника. Ендометриалните жлези се извиват все повече и повече и се пълнят със секрет (фиг. 5b). Стромата на маточната лигавица набъбва, тя е пробита от спирално извити артериоли. В края на фазата на секреция луменът на ендометриалните жлези придобива форма на трион с натрупване на секрет, съдържание на гликоген и появата на псевдодецидуални клетки. По това време лигавицата на матката е напълно подготвена за възприемане на оплодена яйцеклетка.
Ако след овулацията не настъпи оплождане на яйцеклетката и съответно не настъпи бременност, жълтото тяло започва да се подлага на обратно развитие, което води до рязко намаляване на съдържанието на естроген и прогестерон в кръвта. В резултат на това в ендометриума се появяват огнища на некроза и кръвоизливи. След това функционалният слой на лигавицата на матката се отхвърля и започва следващата менструация, която е третата фаза на менструалния цикъл - фаза на десквамациясредно около 3-4 дни. Когато менструалното кървене спре, започва четвъртата (последната) фаза на цикъла - фаза на регенерацияс продължителност 2-3 дни.
Описаните по-горе фазови промени в структурата и функцията на лигавицата на тялото на матката са надеждни прояви на маточния цикъл.
Трудно ли е да си момиче? Не. Ето как да го направите правилно женски органиа функционирането им - да. Женският организъм е сложен механизъм, който изисква специално внимание. Всеки знае, че структурата на момичетата и момчетата определено има разлики. И как точно се различават?
Менструалната функция е особеност на женското тяло
Ясно е, че през преходната възраст половите белези и на двата пола се изменят и изпълняват различни функции. Хормоналната система е различна, физическа сила, фигура и дори мислене и функции. Но нека се спрем на нормалното производство на хормони, които помагат на момичетата да станат момичета и да изпълняват функциите на детеродна възраст, а момчетата да израснат в мъже със съответните промени.
Хормони
Присъства в човешкото тяло от раждането. И едва през пубертета те започват да влияят повече на промените. Хормоните се отделят от жлезите: хипофизата, яйчниците (именно в преходната възраст те участват повече от другите органи), надбъбречните жлези. Нервна системанапълно се променя. Регулирането на пубертета се наблюдава и контролира от хормони като естрогени и андрогени. Те се произвеждат от яйчниците и надбъбречните жлези.
- Естрогените се произвеждат от яйчниците. Благодарение на тях растежът гръден кош, а именно млечните жлези, се увеличават, започват да растат костите на таза, всички женски полови органи. Когато естрогенът взаимодейства с други хормони, яйцето узрява всеки месец.
- Андрогени. Участвайте в промените в линията на косата. Тяхната функция е да наблюдават растежа на космите в подмишниците, пубиса, както и работата на мастните жлези. Благодарение на работата на андрогените, акне, черни точки се появяват при тийнейджъри, линията на косата на главата се омазнява по-бързо.
Андрогените са отговорни за тийнейджърското акне
Първа менструация (менархе)
Свързвайки се в тялото на момиче, хормоните не само я модифицират, те започват да освобождават необходимите елементи за правилното репродуктивна функция- появата на яйца. Хормоналната система дава импулси на хипофизната жлеза, която отделя хипофизни хормони. Има обратна връзка и се появява кръвотечение - менструация. Самият механизъм е сложен и включва голям брой нервни клетки, хормони и хипоталамуса. С появата на първата менструация не може да се счита, че менструалният цикъл и неговата регулация са нормални. В рамките на две до три години се образува цикъл, който трябва да отговаря на определени правила. Преди изтичането на този период цикълът е нестабилен и не може да бъде повод за паника.
При правилното хранене, нормално физическа дейности житейска позиция (не пийте алкохол, наркотици и тютюн), менструалният цикъл ще бъде стандартен, без излишни неудобства и физиологични особеностии отклонения.
Как да настроите цикъл, ако е счупен
Както бе споменато по-горе, от няколко години момичетата нямат менструация. Няма определена схема и периоди на начало и край. Как да коригираме менструалния цикъл? Помислете за нивата на регулиране, които са тясно свързани.
- Кората на главния мозък е центърът на това, което се случва с репродуктивната система. А именно влияе върху функциите на менструалния цикъл. Получавайки импулси от външната среда, ги предава на хипоталамуса.
- Хипоталамусът е спусъкът. Щом стартира натрупаното нервни клеткии им помага да образуват ядро, което произвежда хормони. След това идва тяхното освобождаване и синтез.
- хипофиза. Жлезата е сложна по структура, принадлежи към ендокринната система. Помага за синхронизирането на всички хормони на женското тяло, а също така налага регулирането на самия процес, протичащ в яйчниците и в млечните жлези. Има две фази: фоликуларна и лутеална. Първата фаза стимулира всички процеси, свързани с работата на яйчника: развитието, узряването и по-нататъшната функция на фоликула - раждането на жълтото тяло.
- Яйчници. Органи, които изпълняват основните функции на менструалния цикъл, в който узрява фоликулът, настъпва овулация и се произвеждат хормоните естроген и прогестерон. Те са необходими за пълноценна работа и изпълнение на задълженията на женското тяло - раждане на дете. Фоликулите се произвеждат в яйчниците постоянно, без прекъсвания и спирания, от момента на менархе (или първата менструация) до последната (менопауза или менопауза). Не всички фоликули преминават през процеса докрай, т.е. се превръща в жълто тяло. В един менструален цикъл може да има няколко фоликула в един яйчник и само един ще достигне фазата на завършване.
- Не на последно място е матката. При него настъпва узряването на яйцеклетката, която напуска гениталния тракт през фалопиевите тръби под формата на кръвни секрети.
Кората на главния мозък приема и обработва сигнали, свързани с менструалния цикъл.
Правилното протичане на менструацията
Невроендокринна регулация на менструалния цикъл - какво е това? Невроендокринната система е отговорна за хода на менструалния цикъл и неговата коректност. Той съдържа централните секции, ефекторни структури и връзки, един вид междинни. Правилността на тяхната работа може да се определи от съществуващите параметри на менструалния цикъл.
- Разликата между първия ден на менструацията и началото на следващата не трябва да бъде по-малка от 21 дни и не повече от 28 дни.
- Дните на кървене не трябва да надвишават повече от 7 дни, със система за покачване и спадане. Последните днименструацията обикновено има зацапване.
- По време на менструация жената не трябва да губи повече от 60 мл. Всичко над установените норми е неуспех и нарушение на менструалния цикъл.
Хормоналната регулация на менструацията е устроена по такъв начин, че системата стриктно следва програмираните функции на нейните нива. Невроендокринната регулация на менструалния цикъл може да се провали, което ще доведе до последствия. Трябва да се отбележи, че при отстраняване на органи, важни за раждането, можете да започнете да използвате изкуствени хормони: прогестерон и естрадиол. Невъзможно е заместване в невроендокринната система.

Продължителността на менструацията е 21-28 дни
Неврохуморална регулация
Какво е неврохуморална регулация? нервна система плюс биологични вещества, като кръвта, играят огромна роля за гладкото функциониране на тялото. Тази съвместимост на реакциите и процесите се дължи на неврохуморална регулация. Помага на тялото да се адаптира към заобикаляща средаи безопасно да се справят с неблагоприятните фактори.
Заедно с кръвта се пренасят хормоните, необходими в един или друг момент. Какво спасява жената от преждевременно стареене, да поддържа еластичността на кожата и да получава правилните елементи, хормони в определени части на мозъка.
И както вече споменахме, те са отговорни за функциите, свързани с работата на женските органи и менструалния цикъл.
Менструалният цикъл и неговите нарушения.
Дисфункционално кървене от матката.
Въпроси:
1. Менструален цикъл.
2. Нарушения на менструалния цикъл.
3. ДМК - дисфункционално маточно кървене.
Менструален цикъл.
Менструален цикъле ритмично повтарящ се биологичен процес, който подготвя тялото на жената за бременност.
Менструация- Това са ежемесечни, циклично появяващи се маточни кръвотечения. Първата менструация (менархе) често се появява на 12-13 години (+/- 1,5-2 години). Менструацията спира по-често на 45-50 години.
Менструалният цикъл се определя условно от първия ден на предходната до първия ден на следващата менструация.
Физиологичният менструален цикъл се характеризира с:
1. Двуфазен.
2. Продължителност минимум 22 и не повече от 35 дни (при 60% от жените - 28-32 дни). Менструален цикъл с продължителност по-малка от 22 дни се нарича антепониране, повече от 35 дни - отлагане.
3. Постоянна цикличност.
4. Продължителността на менструацията е 2-7 дни.
5. Менструална кръвозагуба 50-150 мл.
6. Липсата на болезнени прояви и нарушения на общото състояние на тялото.
Регулиране на менструалния цикъл.
5 звена участват в регулирането на менструалния цикъл:
Cortex.
Хипоталамус.
хипофиза.
Яйчници.
I. Екстрахипоталамичните церебрални структури възприемат импулс от външната среда и интерорецепторите и ги предават с помощта на невротрансмитери (предавателна система нервни импулси) в невросекреторните ядра на хипоталамуса.
Невротрансмитерите включват: допамин, норепинефрин, серотонин, индол и нов клас морфиноподобни опиоидни невропептиди - ендорфини, енкефалини, донорфини.
II. Хипоталамусът играе ролята на тригер. Ядрата на хипоталамуса произвеждат хормони на хипофизата (рилизинг хормони) - либерини.
Хипофизният лутеинизиращ хормон освобождаващ хормон (RGLH, лулиберин) е изолиран, синтезиран и описан. RGHL и неговите синтетични аналози имат способността да стимулират освобождаването както на LH, така и на FSH от хипофизната жлеза. За хипоталамичните гонадотропни либерини е прието едно наименование RGLG.
Освобождаващите хормони чрез специална съдова (портална) кръвоносна система навлизат в предната хипофизна жлеза.
Ориз. Функционална структурарепродуктивна система.
Невротрансмитери (допамин, норепинефрин, серотонин; опиоидни пептиди;
β-ендорфини енкефалин); Ок-окситоцин; Р-прогестерон; Е-естрогени;
А-андрогени; Р-релаксин; I-инхибин.
III. Хипофизната жлеза е третото ниво на регулация.
хипофизавключва аденохипофиза (преден лоб) и неврохипофиза (заден лоб).
Аденохипофизасекретира тропни хормони:
§ Гонадотропни хормони:
¨ LH - лутеинизиращ хормон
¨ FSH - фоликулостимулиращ хормон
¨ PRL - пролактин
§ Тропични хормони
¨ STH - соматотропин
¨ ACTH - кортикотропин
¨ TSH - тиреотропин.
Фоликулостимулиращият хормон стимулира растежа, развитието и узряването на фоликула в яйчника. С помощта на лутеинизиращия хормон фоликулът започва да функционира - да синтезира естроген, без LH не настъпва овулация и образуване на жълто тяло. Пролактинът заедно с LH стимулира синтеза на прогестерон от жълтото тяло, основната му биологична роля е растежът и развитието на млечните жлези и регулирането на лактацията. Пикът на FSH се наблюдава на седмия ден от менструалния цикъл, а овулаторният пик на LH - на четиринадесетия ден.
IV. Яйчникът има две функции:
1) генеративни (узряване на фоликули и овулация).
2) ендокринни (синтез на стероидни хормони - естроген и прогестерон).
И двата яйчника при раждането на момиче съдържат до 500 милиона първични фоликули. До началото на юношеството, поради атрезия, техният брой намалява наполовина. През целия репродуктивен период от живота на жената узряват само около 400 фоликула.
Овариалният цикъл се състои от две фази:
1-ва фаза - фоликуларна
2 фаза - лутеална
Фоликулинова фазазапочва след края на менструацията и завършва с овулацията.
лутеална фазазапочва след овулацията и завършва с началото на менструацията.
От седмия ден на менструалния цикъл няколко фоликула започват да растат едновременно в яйчника. От седмия ден един от фоликулите изпреварва останалите в развитието, до момента на овулацията достига диаметър 20-28 mm, има по-изразена капилярна мрежа и се нарича доминиращ. Доминантният фоликул съдържа яйцето, неговата кухина е пълна с фоликуларна течност. По време на овулацията обемът на фоликуларната течност се увеличава 100 пъти, съдържанието на естрадиол (Е 2) в него рязко се увеличава, повишаването на нивото на което стимулира освобождаването на LH от хипофизната жлеза. Фоликулът се развива в първата фаза на менструалния цикъл, която продължава до 14-ия ден, след което зрелият фоликул се разкъсва - овулация.
По време на овулацията фоликуларната течност се излива през образуваната дупка и извежда овоцита, заобиколен от клетки на лъчистата корона. Неоплодената яйцеклетка умира в рамките на 12-24 часа. След освобождаването му в кухината на фоликула, образуващите се капиляри бързо растат, гранулозните клетки се подлагат на лутеинизация - образува се жълто тяло, клетките на което синтезират прогестерон. При липса на бременност жълтото тяло се трансформира в белезникаво тяло. Етапът на функциониране на белезникавото тяло е 10-12 дни, след което има обратно развитие, регресия.
Гранулозните клетки на фоликула произвеждат естрогени:
– Естрон (Е 1 )
– естрадиол (Е 2 )
– Естриол (Е 3 )
Жълтото тяло произвежда прогестерон:
Прогестеронът подготвя ендометриума и матката за имплантиране на оплодена яйцеклетка и развитие на бременност, както и млечните жлези за лактация; потиска възбудимостта на миометриума. Прогестеронът има анаболен ефект и предизвиква повишаване на ректалната температура във втората фаза на менструалния цикъл.
Андрогените се синтезират в яйчника:
Андростендион (прекурсор на тестостерона) в количество от 15 mg / ден.
Дехидроепиандростерон
Дехидроепиандростерон сулфат
В гранулозните клетки на фоликулите се образува протеиновият хормон инхибин, който инхибира освобождаването на FSH от хипофизната жлеза и протеинови вещества с локално действие - окситоцин и релаксин. Окситоцинът в яйчника насърчава регресията на жълтото тяло. Яйчниците също произвеждат простагландини, които участват в овулацията.
V. Матката е целевият орган за хормоните на яйчниците.
IN маточен цикълима 4 фази:
1. Фаза на десквамация
2.  Фаза на регенерация
Фаза на регенерация
3. Фаза на пролиферация
4. Секреционна фаза
Фаза пролиферация започва с регенерацията на функционалния слой на ендометриума и завършва до 14-ия ден от 28-дневния менструален цикъл с пълното развитие на ендометриума. Дължи се на влиянието на FSH и овариалния естроген.
Фаза секрети продължава от средата на менструалния цикъл до началото на следващата менструация. Ако бременността не настъпи в даден менструален цикъл, тогава жълтото тяло претърпява обратно развитие, което води до спад в нивата на естроген и прогестерон. Има кръвоизливи в ендометриума; възниква неговата некроза и отхвърляне на функционалния слой, т.е. настъпва менструация ( фаза на десквамация ).
Цикличните процеси под въздействието на половите хормони протичат и в други целеви органи, които включват тръби, вагина, външни полови органи, млечни жлези, космени фоликули, кожа, кости и мастна тъкан. Клетките на тези органи и тъкани съдържат рецептори за полови хормони.
Менструални нередности:
Нарушенията на менструалната функция възникват, когато нейната регулация е нарушена на различни нива и може да се дължи на следните причини:
Болести и нарушения на функцията на нервната и ендокринната система
1. патология на пубертета
2. психически и нервни заболявания
3. емоционални сътресения
Недохранване
Професионални рискове
Инфекциозни и соматични заболявания
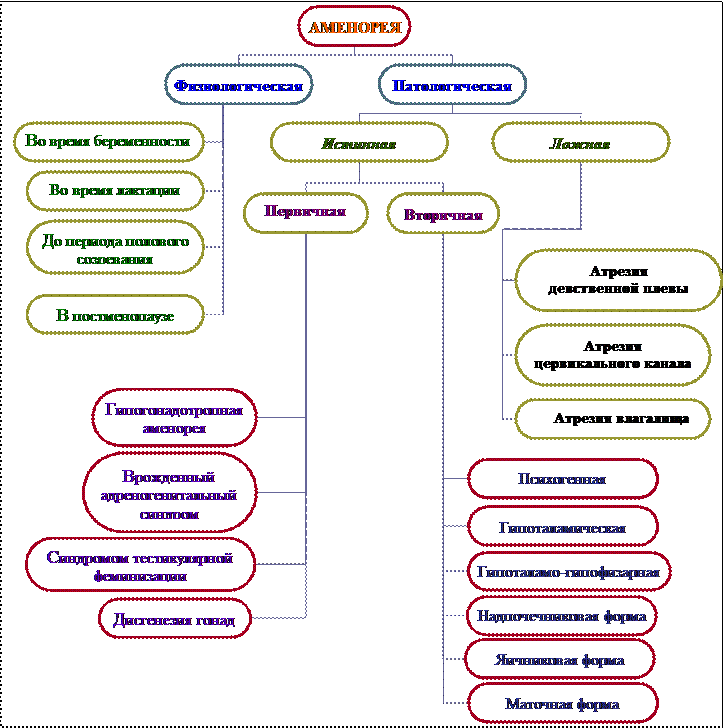
аменорея- това е липсата на менструация в продължение на 6 месеца или повече при жени на възраст 16-45 години.
Физиологична аменорея:
– по време на бременност
- по време на кърмене
- преди пубертета
- след менопауза
Патологична аменореяе симптом на много генитални и екстрагенитални заболявания.
- Истинска аменорея, при която липсва менструация и циклични процеси в организма
- Фалшива аменорея (криптоменорея) - липса на външни прояви, т.е. менструално кървене (при наличие на циклични процеси в тялото): това се случва с атрезия на химена, цервикалния канал, вагината и други малформации на женската репродуктивна система.
Истинска аменорея (първична и вторична)
Първична аменорея: - това е липсата на менструация при момиче на 16 и повече години (никога не е имало цикъл).
æПървична аменорея
1. хипогонадотропна аменорея.
Клиника:
Пациентите имат евнухоидни черти на телосложението
Хипоплазия на млечните жлези с мастно заместване на жлезиста тъкан
Размерът на матката и яйчниците съответства на възрастта 2-7 години
Лечение:хормонална терапия с гонадотропни хормони и циклична терапия с комбинирани орални контрацептиви за 3-4 месеца.
2. Първична аменорея на фона на симптоми на вирилизация - Това вроден адреногенитален синдром (AGS). При този синдром има генетично обусловени нарушения в синтеза на андрогени в надбъбречната кора.
3. Първичната аменорея с нормален фенотип може да се дължи на малформации на матката, вагината - синдром на тестикуларна феминизация.
Синдромът на тестикуларна феминизация е рядка патология (1 случай на 12 000-15 000 новородени). Включен в броя на моногенните мутации - промяната в един ген води до вродена липса на ензима 5α-редуктаза, който превръща тестостерона в по-активен дихидротестостерон.
§ Кариотип при пациенти - 46 xy.
§ При раждането се отбелязва женският тип структура на външните полови органи
§ Вагината е къса, сляпа
§ Гонадите при 1/3 от пациентите са разположени в коремната кухина, при 1/3 - в ингвиналните канали, а при останалите - в дебелината на срамните устни. Понякога има вродена ингвинална херния, която съдържа тестиса.
§ Фенотипът на възрастните пациенти е женски.
§ Млечните жлези са добре развити. Зърната са недоразвити, перипапиларните полета са слабо изразени. Сексуално и аксиларно окосмяване не е установено.
Лечение:хирургично (отстраняване на дефектни тестиси) на възраст 16-18 години след завършване на растежа и развитие на вторични полови белези.
4. Гонадна дисгенезия (генетично обусловена малформация на яйчниците)
Поради количествения и качествен дефект на половите хромозоми не се осъществява нормалното развитие на яйчниковата тъкан и на мястото на яйчниците се образуват съединителнотъканни нишки, което води до рязък дефицит на полови хормони.
Гонадалната дисгенезия има 3 клинични форми:
1) Синдром на Шерешевски-Търнър
2) "Чиста" форма на гонадна дисгенезия
3) Смесена форма на гонадна дисгенезия
Менструален цикъле комплекс от сложни биологични процеси, протичащи в тялото на жената, който се характеризира с циклични промени във всички части на репродуктивната система и е предназначен да осигури зачеването и развитието на бременността.
Менструация - циклично кратка кървене от маткатав резултат на отхвърлянето на функционалния слой на ендометриума в края на двуфазен менструален цикъл. Първият ден от менструацията се приема за първи ден от менструалния цикъл.
Продължителността на менструалния цикъл е времето между първите дни на последните две менструации и обикновено варира от 21 до 36 дни, средно - 28 дни; продължителност на менструацията - от 2 до 7 дни; обемът на загубата на кръв е 40-150 ml.
Физиология на женската полова система
Неврохуморалната регулация на репродуктивната система е организирана на йерархичен принцип. Отличава
пет нива, всяко от които се регулира от по-горните структури чрез механизма на обратната връзка: мозъчната кора, хипоталамуса, хипофизната жлеза, яйчниците, матката и други целеви тъкани за полови хормони.
Cortex
Най-високото ниво на регулиране е мозъчната кора: специализираните неврони получават информация за състоянието на вътрешната и външната среда, преобразуват я в неврохуморални сигнали, които чрез системата от невротрансмитери влизат в невросензорните клетки на хипоталамуса. Функцията на невротрансмитери се изпълнява от биогенни амини-катехоламини - допамин и норепинефрин, индоли - серотонин, както и опиоидни невропептиди - ендорфини и енкефалини.
Допаминът, норепинефринът и серотонинът упражняват контрол над невроните на хипоталамуса, които секретират гонадотропин-освобождаващ хормон (GnRH): допаминът поддържа секрецията на GnRH в дъгообразните ядра и също така инхибира освобождаването на пролактин от аденохипофизата; норепинефринът регулира предаването на импулси към пребиотичните ядра на хипоталамуса и стимулира овулаторното освобождаване на GnRH; серотонинът контролира цикличната секреция на лутеинизиращия хормон (LH). Опиоидните пептиди потискат секрецията на LH, инхибират стимулиращия ефект на допамина, а техният антагонист налоксон предизвиква рязко повишаване на нивата на GnRH.
Хипоталамус
Хипоталамусът е едно от основните образувания на мозъка, участващи в регулацията на вегетативните, висцералните, трофичните и невроендокринните функции. Ядрата на хипофизно-тропичната зона на хипоталамуса (супраоптична, паравентрикуларна, аркуатна и вентромедиална) произвеждат специфични невросекрети с диаметрално противоположен фармакологичен ефект: освобождаващи хормони, които освобождават тропни хормони в предната хипофизна жлеза и статини, които инхибират тяхното освобождаване.
Понастоящем са известни 6 освобождаващи хормона (RG): гонадотропен RG, тироид-стимулиращ RG, адренокортикотропен RG, соматотропен RG, меланотропен RG, пролактин-RG и три статина: меланотропен инхибиторен хормон, соматотропин
Ropny инхибиторен хормон, пролактин-инхибиращ хормон.
GnRH се освобождава в порталната циркулация в пулсиращ режим: 1 път на 60-90 минути. Този ритъм се нарича циркорален. Честотата на освобождаване на GnRH е генетично програмирана. По време на менструалния цикъл тя се променя в малки граници: максималната честота се записва в предовулационния период, минималната - във II фаза на цикъла.
хипофиза
Базофилните клетки на аденохипофизата (гонадотропоцити) отделят хормони - гонадотропини, които участват пряко в регулацията на менструалния цикъл; те включват: фолитропин, или фоликулостимулиращ хормон (FSH) и лутропин, или лутеинизиращ хормон (LH); група ацидофилни клетки на предния дял на хипофизата - лактотропоцитите произвеждат пролактин (PRL).
Секрецията на пролактин следва циркаден ритъм на освобождаване.
Има два вида секреция на гонадотропини - тонична и циклична. Тоничното освобождаване на гонадотропини насърчава развитието на фоликулите и тяхното производство на естрогени; цикличен - осигурява промяна във фазите на ниска и висока секреция на хормони и по-специално техния предовулационен пик.
Биологично действие на FSH: стимулира растежа и узряването на фоликулите, пролиферацията на гранулозните клетки; индуцира образуването на LH рецептори на повърхността на гранулозните клетки; повишава нивото на ароматаза в зреещия фоликул.
Биологично действие на LH: стимулира синтеза на андрогени (прекурсори на естрогени) в тека клетките; активира действието на простагландините и протеолитичните ензими, които водят до изтъняване и спукване на фоликула; настъпва лутеинизация на гранулозни клетки (образуване на жълтото тяло); Заедно с PRL, той стимулира синтеза на прогестерон в лутеинизирани гранулозни клетки на овулирания фоликул.
Биологичният ефект на PRL: стимулира растежа на млечните жлези и регулира лактацията; има мобилизиращ мазнините и хипотензивен ефект; в повишени количества инхибира растежа и узряването на фоликула; участва в регулацията на ендокринната функция на жълтото тяло.
яйчниците
Генеративната функция на яйчниците се характеризира с циклично узряване на фоликула, овулация, освобождаване на яйцеклетка, способна да зачене, и осигуряване на секреторни трансформации в ендометриума, необходими за възприемане на оплодена яйцеклетка.
Основната морфофункционална единица на яйчниците е фоликулът. В съответствие с Международната хистологична класификация (1994) се разграничават 4 вида фоликули: първични, първични, вторични (антрални, кавитарни, везикуларни), зрели (преовулаторни, Граафови).
Първичните фоликули се образуват през петия месец от развитието на плода (в резултат на мейозата съдържат хаплоиден набор от хромозоми) и продължават да съществуват през целия живот на жената до менопаузата и няколко години след постоянното спиране на менструацията. Към момента на раждането и двата яйчника съдържат около 300-500 хиляди първични фоликула, по-късно техният брой рязко намалява и до 40-годишна възраст е около 40-50 хиляди поради физиологична атрезия.
Първичният фоликул се състои от яйцеклетка, заобиколена от един ред фоликуларен епител; диаметърът му не надвишава 50 микрона.
Етапът на първичния фоликул се характеризира с повишено възпроизвеждане на фоликуларния епител, клетките на който придобиват гранулирана структура и образуват гранулиран (гранулиран слой). Тайната, секретирана от клетките на този слой, се натрупва в междуклетъчното пространство. Размерът на яйцето постепенно се увеличава до 55-90 микрона в диаметър.
В процеса на образуване на вторичния фоликул стените му се разтягат от течността: овоцитът в този фоликул вече не се увеличава (до настоящ моментдиаметърът му е 100-180 микрона), но диаметърът на самия фоликул се увеличава и е 20-24 mm.
В зрял фоликул яйцеклетката, затворена в яйцепровода, е покрита с прозрачна мембрана, върху която гранулираните клетки са разположени в радиална посока и образуват лъчиста корона.
Овулация - разкъсване на зрял фоликул с освобождаване на яйцеклетка, заобиколена от лъчиста корона в коремната кухина,
и по-нататък в ампулата на фалопиевата тръба. Нарушаването на целостта на фоликула възниква в най-изпъкналата и тънка част от него, наречена стигма.
При здрава жена един фоликул узрява по време на менструалния цикъл и около 400 яйцеклетки овулират през целия репродуктивен период, останалите овоцити са подложени на атрезия. Жизнеспособността на яйцето се запазва за 12-24 часа.
Лутеинизацията е специфична трансформация на фоликула в постовулаторния период. В резултат на лутеинизация (оцветяване в жълтопоради натрупването на липохромен пигмент - лутеин), възпроизвеждането и растежа на клетките на грануларната мембрана на овулирания фоликул се образува формация, наречена жълто тяло. В случаите, когато не настъпи оплождане, жълтото тяло съществува 12-14 дни и след това претърпява обратно развитие.
Така овариалният цикъл се състои от две фази - фоликулинова и лутеална. Фоликулиновата фаза започва след менструация и завършва с овулация; лутеалната фаза заема интервала между овулацията и началото на менструацията.
Хормонална функция на яйчниците
Клетките на гранулозната мембрана, вътрешната обвивка на фоликула и жълтото тяло по време на тяхното съществуване изпълняват функцията на ендокринна жлеза и синтезират три основни вида стероидни хормони - естрогени, гестагени, андрогени.
Естрогените се секретират от клетките на грануларната мембрана, вътрешната обвивка и в по-малка степен интерстициалните клетки. Малки количества естрогени се произвеждат в жълто тяло, кортикалния слой на надбъбречните жлези, при бременни - в плацентата. Основните естрогени на яйчника са естрадиол, естрон и естриол (първите два хормона се синтезират предимно). Активността на 0,1 mg естрон се приема за 1 IU естрогенна активност. Според теста на Алън и Дойзи ( най-малко количествоестрадиол, последван от естрон и естриол (съотношение 1:7:100).
естрогенен метаболизъм. Естрогените циркулират в кръвта в свободна и свързана с протеини (биологично неактивна) форма. От кръвта естрогените навлизат в черния дроб, където се инактивират чрез образуване на сдвоени съединения със сярна и глюкуронова киселина, които навлизат в бъбреците и се екскретират с урината.
Ефектът на естрогените върху тялото се осъществява, както следва:
Вегетативен ефект (строго специфичен) - естрогените имат специфичен ефект върху женските полови органи: стимулират развитието на вторични полови белези, причиняват хиперплазия и хипертрофия на ендометриума и миометриума, подобряват кръвоснабдяването на матката, насърчават развитието на отделителната система. на млечните жлези;
- генеративен ефект (по-малко специфичен) - естрогените стимулират трофичните процеси по време на узряването на фоликула, насърчават образуването и растежа на гранулозата, образуването на яйцеклетка и развитието на жълтото тяло - подготвят яйчника за ефектите на гонадотропните хормони;
- общ ефект (неспецифичен) - естрогените във физиологично количество стимулират ретикулоендотелната система (засилват производството на антитела и фагоцитната активност, повишавайки устойчивостта на организма към инфекции), задържат азот, натрий, течност в меките тъкани, калций, фосфор в кости. Предизвиква повишаване на концентрацията на гликоген, глюкоза, фосфор, креатинин, желязо и мед в кръвта и мускулите; намаляват съдържанието на холестерол, фосфолипиди и общи мазнини в черния дроб и кръвта, ускоряват синтеза на висши мастни киселини.
Гестагените се секретират от лутеалните клетки на жълтото тяло, лутеинизиращите клетки на гранулозните и фоликулните мембрани, както и от надбъбречната кора и плацентата. Основният прогестоген на яйчниците е прогестеронът. В допълнение към прогестерона, яйчниците синтезират 17a-хидроксипрогестерон, D4-прегненол-20a-OH-3, D4-прегненол-20b-OH-3.
Ефекти на гестагените:
Вегетативен ефект - гестагените засягат гениталиите след предварителна естрогенна стимулация: те потискат пролиферацията на ендометриума, причинена от естрогени, извършват секреторни трансформации в ендометриума; по време на оплождането на яйцето, гестагените потискат овулацията, предотвратяват свиването на матката ("протектор" на бременността), насърчават развитието на алвеолите в млечните жлези;
- генеративен ефект - гестагените в малки дози стимулират секрецията на FSH, в големи дози блокират както FSH, така и LH; предизвикват възбуждане на терморегулаторния център, локализиран в хипоталамуса, което се проявява чрез повишаване на базалната температура;
- общ ефект - гестагените при физиологични условия намаляват съдържанието на аминов азот в кръвната плазма, увеличават екскрецията на аминокиселини, увеличават отделянето на стомашния сок и инхибират отделянето на жлъчката.
Андрогените се секретират от клетките на вътрешната обвивка на фоликула, интерстициалните клетки (в малко количество) и клетките на ретикуларната зона на надбъбречната кора (основният източник). Основните овариални андрогени са андростендион и дехидроепиандростерон; тестостеронът и епитостеронът се синтезират в малки дози.
Специфичният ефект на андрогените върху репродуктивната система зависи от нивото на тяхната секреция (малки дози стимулират функцията на хипофизната жлеза, големи дози я блокират) и може да се прояви като следните ефекти:
Вирилов ефект - големи дози андрогени предизвикват хипертрофия на клитора, окосмяване по мъжки тип, разрастване на крикоидния хрущял, акне;
- гонадотропен ефект - малки дози андрогени стимулират секрецията на гонадотропни хормони, насърчават растежа и узряването на фоликула, овулацията, лутеинизацията;
- антигонадотропен ефект - високо нивоконцентрацията на андрогени в предовулаторния период потиска овулацията и допълнително причинява атрезия на фоликулите;
- естрогенен ефект - в малки дози андрогените предизвикват пролиферация на ендометриума и вагиналния епител;
- антиестрогенен ефект - големи дози андрогени блокират процесите на пролиферация в ендометриума и водят до изчезване на ацидофилни клетки във влагалищната намазка.
- общ ефект - андрогените имат изразена анаболна активност, засилват синтеза на протеини от тъканите; задържат азот, натрий и хлор в тялото, намаляват отделянето на урея. Ускорява растежа на костите и осификацията на епифизния хрущял, увеличава броя на червените кръвни клетки и хемоглобина.
Други хормони на яйчниците: инхибин, синтезиран от гранулирани клетки, има инхибиторен ефект върху синтеза на FSH; окситоцин (намира се във фоликуларната течност, жълтото тяло) - в яйчниците има лутеолитичен ефект, насърчава регресията на жълтото тяло; релаксин, образуван в клетките на гранулозата и жълтото тяло, насърчава овулацията, отпуска миометриума.
Матка
Под влияние на яйчниковите хормони се наблюдават циклични промени в миометриума и ендометриума, съответстващи на фоликулиновата и лутеалната фази в яйчниците. Фоликуларната фаза се характеризира с хипертрофия на клетките на мускулния слой на матката, за лутеалната фаза - тяхната хиперплазия. Функционалните промени в ендометриума се отразяват чрез последователна промяна в етапите на регенерация, пролиферация, секреция, десквамация (менструация).
Фазата на регенерация (3-4 дни от менструалния цикъл) е кратка, характеризираща се с регенерация на ендометриума от клетките на базалния слой.
Епителизацията на повърхността на раната се извършва от маргиналните участъци на жлезите на базалния слой, както и от неотделящите се дълбоки участъци на функционалния слой.
Фазата на пролиферация (съответстваща на фоликуларната фаза) се характеризира с трансформации, които настъпват под въздействието на естрогени.
Ранен стадий на пролиферация (преди 7-8 дни от менструалния цикъл): повърхността на лигавицата е облицована със сплескана колонен епител, жлезите имат формата на прави или леко извити къси тръби с тесен лумен, епителът на жлезите е едноредов, нисък, цилиндричен.
Средният етап на пролиферация (до 10-12 дни от менструалния цикъл): повърхността на лигавицата е облицована с висок призматичен епител, жлезите се удължават, стават по-извити, стромата е едематозна, разхлабена.
Късен стадий на пролиферация (преди овулация): жлезите стават рязко извити, понякога с форма на шпора, луменът им се разширява, епителът, покриващ жлезите, е многоредов, стромата е сочна, спиралните артерии достигат повърхността на ендометриума, умерено заплетен.
Фазата на секреция (съответстваща на лутеалната фаза) отразява промените, причинени от действието на прогестерона.
Ранният стадий на секреция (преди 18-ия ден от менструалния цикъл) се характеризира с по-нататъшното развитие на жлезите и разширяването на техния лумен, повечето особеносттози етап - появата в епитела на субнуклеарни вакуоли, съдържащи гликоген.
Средният етап на секреция (19-23 дни от менструалния цикъл) - отразява трансформациите, характерни за разцвета на жълтото тяло, т.е. период на максимално гестагенно насищане. Функционалният слой става по-висок, ясно разделен на дълбоки и повърхностни слоеве: дълбоки - гъбести, гъбести; повърхностен - компактен. Жлезите се разширяват, стените им стават нагънати; в лумена на жлезите се появява тайна, съдържаща гликоген и киселинни мукополизахариди. Спиралните артерии са рязко извити, образуват "топки" (най-надеждният знак, който определя лутеинизиращия ефект). Структура и функционално състояниеендометриум на 20-22 дни от 28-дневен менструален цикъл представляват оптимални условия за имплантиране на бластоциста.
Късен стадий на секреция (24-27 дни от менструалния цикъл): има процеси, свързани с регресия на жълтото тяло и следователно намаляване на концентрацията на произвежданите от него хормони - нарушава се трофиката на ендометриума, неговата образуват се дегенеративни промени.
Морфологично ендометриумът регресира, появяват се признаци на неговата исхемия. Това намалява сочността на тъканта, което води до набръчкване на стромата на функционалния слой. Засилва се нагъването на стените на жлезите. На 26-27-ия ден от менструалния цикъл се наблюдава лакунарно разширение на капиляри и фокални кръвоизливи в стромата в повърхностните зони на компактния слой; поради топенето на влакнести структури се появяват области на отделяне на клетките на стромата и епитела на жлезите. Това състояние на ендометриума се нарича "анатомична менструация" и непосредствено предхожда клиничната менструация.
Фаза на кървене, десквамация (28-29 дни от менструалния цикъл). В механизма на менструалното кървене водещата роля се дава на нарушения на кръвообращението, причинени от продължителен спазъм на артериите (застой, образуване на тромби, крехкост и пропускливост на съдовата стена, кръвоизливи в стромата, левкоцитна инфилтрация). Резултатът от тези трансформации е тъканна некробиоза и нейното стопяване. Поради разширяването на кръвоносните съдове, което се случва след дълъг спазъм, голямо количество кръв навлиза в ендометриалната тъкан, което води до разкъсване на съдовете и отхвърляне - десквамация - на некротичните участъци от функционалния слой на ендометриума, т.е. до менструално кървене.
Прицелните тъкани са точките на приложение на действието на половите хормони. Те включват: мозъчна тъкан, репродуктивни органи, млечни жлези, космени фоликули и кожа, кости, мастна тъкан. Клетките на тези органи и тъкани съдържат рецептори за полови хормони. Медиаторът на това ниво на регулиране на репродуктивната система е сАМР, който регулира метаболизма в клетките на целевите тъкани в съответствие с нуждите на тялото в отговор на ефектите на хормоните. Към междуклетъчните регулатори спадат и простагландините, които се образуват от ненаситени мастни киселини във всички тъкани на тялото. Действието на простагландините се осъществява чрез сАМР.
Мозъкът е целевият орган за половите хормони. Половите хормони чрез растежни фактори могат да повлияят както на невроните, така и на глиалните клетки. Половите хормони влияят върху формирането на сигнали в тези области на ЦНС, които участват в регулирането на репродуктивното поведение (вентромедиални, хипоталамични и амигдални ядра), както и в области, които регулират синтеза и освобождаването на хормони от хипофизната жлеза (в аркуатното хипоталамично ядро и в преоптичните области).
В хипоталамуса основната цел за половите хормони са невроните, които образуват дъговидното ядро, в което се синтезира и освобождава GnRH в импулсен режим. Опиоидите могат да имат възбуждащ и инхибиторен ефект върху невроните, синтезиращи GnRH в хипоталамуса. Естрогените стимулират синтеза на рецептори за ендогенни опиоиди. β-ендорфинът (β-EF) е най-активният ендогенен опиоиден пептид, който влияе на поведението, причинява аналгезия, участва в терморегулацията и има невроендокринни свойства. При жени в постменопауза и след овариектомия нивото на r-EF намалява, което допринася за появата на горещи вълни и прекомерно изпотяване, както и промени в настроението, поведението, моницептивни разстройства. Естрогените възбуждат ЦНС чрез повишаване на чувствителността на невротрансмитерните рецептори в естроген-чувствителните неврони, което води до повишаване на настроението, повишена активност и антидепресантни ефекти. Ниските нива на естроген в менопаузата причиняват развитие на депресия.
Андрогените също играят роля в сексуалното поведение на жената, емоционалните реакции и когнитивната функция. Андрогенният дефицит в менопаузата води до намаляване на пубисното окосмяване, мускулната сила и намаляване на либидото.
Фалопиевите тръби
Функционалното състояние на фалопиевите тръби варира в зависимост от фазата на менструалния цикъл. Така че, в лутеалната фаза на цикъла, ресничестият апарат на ресничестия епител се активира, височината на неговите клетки се увеличава, над чиято апикална част се натрупва тайна. Тонусът на мускулния слой на тръбите също се променя: до момента на овулацията се регистрират намаляване и засилване на техните контракции, които имат както махаловиден, така и ротационно-транслационен характер. Мускулната активност е неравномерна в различните части на органа: перисталтичните вълни са по-характерни за дисталните части. Активирането на ресничестия апарат на ресничестия епител, лабилността на мускулния тонус на фалопиевите тръби в лутеалната фаза, асинхронизмът и хетерогенността на контрактилната активност в различни части на органа са колективно определени за осигуряване на оптимални условия за транспортиране на гамети.
В допълнение, в различни фази на менструалния цикъл естеството на микроциркулацията в съдовете на фалопиевите тръби се променя. В периода на овулация вените, които обграждат фунията и проникват дълбоко в нейните ръбове, се препълват с кръв, в резултат на което тонусът на фимбриите се повишава и фунията, приближавайки се до яйчника, го покрива, което успоредно с други механизми, гарантира, че овулиралата яйцеклетка навлиза в тръбата. Когато стагнацията на кръвта в пръстеновидните вени на фунията престане, последната се отдалечава от повърхността на яйчника.
Вагина
По време на менструалния цикъл структурата на вагиналния епител претърпява пролиферативни и регресивни фази. Пролиферативната фаза съответства на фоликулиновия стадий на яйчниците и се характеризира с растеж, уголемяване и диференциация на епителните клетки. През периода, съответстващ на ранната фоликулинова фаза, растежът на епитела се извършва главно поради клетките на базалния слой, до средата на фазата съдържанието на междинни клетки се увеличава. В предовулаторния период, когато вагиналният епител достигне максималната си дебелина - 150-300 микрона - има активиране на узряването на клетките на повърхностния слой.
Регресивната фаза съответства на лутеалния стадий. В тази фаза растежът на епитела спира, дебелината му намалява, някои от клетките претърпяват обратно развитие. Фазата завършва с десквамация на клетки в големи и компактни групи.
Млечните жлези се увеличават по време на менструалния цикъл, започвайки от момента на овулацията и достигайки максимум до първия ден на менструацията. Преди менструацията се наблюдава увеличаване на кръвния поток, увеличаване на съдържанието на течност в съединителната тъкан, развитие на интерлобуларен оток и разширяване на интерлобуларните канали, което води до увеличаване на млечната жлеза.
Неврохуморална регулация на менструалния цикъл
Регулирането на нормалния менструален цикъл се осъществява на ниво специализирани мозъчни неврони, които получават информация за състоянието на вътрешната и външната среда и я преобразуват в неврохормонални сигнали. Последните чрез системата от невротрансмитери навлизат в невросекреторните клетки на хипоталамуса и стимулират секрецията на GnRH. GnRH чрез локалната циркулаторна мрежа на хипоталамо-хипофизната портална система прониква директно в аденохипофизата, където осигурява циркорална секреция и освобождаване на гликопротеинови гонадотропини: FSH и LH. Те навлизат в яйчниците чрез кръвоносната система: FSH стимулира растежа и узряването на фоликула, LH стимулира стероидогенезата. Под влияние на FSH и LH, яйчниците произвеждат естрогени и прогестерон с участието на PRL, които от своя страна предизвикват циклични трансформации в целевите органи: матката, фалопиевите тръби, вагината, а също и в кожата, космени фоликули, кости, мастна тъкан, мозък.
Функционалното състояние на репродуктивната система се регулира от определени връзки между нейните съставни подсистеми:
а) дълга бримка между яйчниците и ядрата на хипоталамуса;
б) дълъг цикъл между хормоните на яйчниците и хипофизната жлеза;
в) ултракъса верига между гонадотропин-освобождаващия хормон и невроцитите на хипоталамуса.
Връзката между тези подсистеми се основава на принципа на обратната връзка, която има както отрицателен (плюс-минус взаимодействие), така и положителен (плюс-плюс взаимодействие) характер. Хармонията на процесите, протичащи в репродуктивната система, се определя от: полезността на гонадотропната стимулация; нормално функциониранеяйчниците, особено правилното протичане на процесите в граафовия мехур и жълтото тяло, което след това се образува на негово място; правилното взаимодействие на периферните и централните връзки - обратна аферентация.
Ролята на простагландините в регулацията на женската репродуктивна система
Простагландините представляват специален клас биологично активни вещества (ненаситени хидроксилирани мастни киселини), които се намират в почти всички тъкани на тялото. Простагландините се синтезират в клетката и се освобождават в същите клетки, върху които действат. Следователно простагландините се наричат клетъчни хормони. В човешкото тяло няма запаси от простагландини, тъй като те се инактивират за кратък период от време, когато попаднат в кръвта. Естрогените и окситоцинът засилват синтеза на простагландини, прогестеронът и пролактинът имат инхибиращ ефект. Нестероидните противовъзпалителни средства имат мощен антипростагландинов ефект.
Ролята на простагландините в регулацията на женската репродуктивна система:
1. Участие в процеса на овулация. Под въздействието на естроген съдържанието на простагландини в гранулозните клетки достига максимум до момента на овулацията и осигурява разкъсване на стената на зрелия фоликул (простагландините повишават контрактилната активност на гладкомускулните елементи на обвивката на фоликула и намаляват образуването на колаген). На простагландините се приписва и способността за лутеолиза - регресия на жълтото тяло.
2. Транспорт на яйцеклетката. Простагландините влияят върху контрактилната активност на фалопиевите тръби: във фоликуларната фаза те предизвикват свиване на истмичния участък на тръбите, в лутеалната фаза - нейното отпускане, повишена перисталтика на ампулата, което допринася за проникването на яйцеклетката в матката. кухина. В допълнение, простагландините действат върху миометриума: от тубарните ъгли към фундуса на матката, стимулиращият ефект на простагландините се заменя с инхибиторен и по този начин насърчава нидацията на бластоциста.
3. Регулиране на менструалното кървене. Интензивността на менструацията се определя не само от структурата на ендометриума в момента на неговото отхвърляне, но и от контрактилната активност на миометриума, артериолите и агрегацията на тромбоцитите.
Тези процеси са тясно свързани със степента на синтез и разграждане на простагландините.
