Yumurtalık bağı. Kadınlarda yumurtalıkların yapısı ve işlevi. İç genital organlara kan temini
Yumurtalıkların üreme sistemi ve bir kadının tüm vücudu üzerinde büyük bir etkisi vardır. Bu eşleştirilmiş bezler adet döngüsünü kontrol edebilir ve en önemlisi, hamile kalmanıza ve bir çocuk sahibi olmanıza izin verir. Eşit derecede önemli bir endokrin fonksiyon, gerekli miktarda hormon üreterek hormonal seviyeleri düzenler.
Ancak, kendiniz yapabilirsiniz. Kendini taahhüt etme, ama öte yandan, kendine yardım et. Öldüğünüzde bu hastalıkla baş edebileceksiniz. İLE normal kilo tekrar vücut, bazen yumurtlama ve doğurganlık kendilerine bağlıdır, tedavi daha az gerektirir veya artık gerekli değildir.
Artan endometrial kanser, yumurtalık kanseri ve meme kanseri riskinden kaynaklanan uzun süreli kronik anovülasyon. Yumurtalık kanseri. Kadınların rahmin her iki tarafında badem büyüklüğünde yumurtalar ve dişi cinsiyet hormonu türevleri olan iki yumurtalığı vardır. Yumurtalık kanseri, yumurtalık hücrelerinin kontrolden çıktığı ve tümör oluşturduğu bir durumdur. Kadınlarda kansere bağlı ölümlerin en sık üçüncü nedenidir. Litvanya'da 100.000 kişiden 22'si hastalanıyor ve 16'sı ölüyor.
Anatomik özellikler
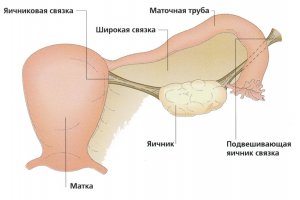
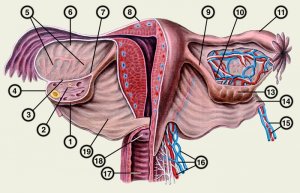
Yumurtalıklar, dişi üreme sisteminin önemli bir bileşeni olan eşleştirilmiş bezler olarak adlandırılır. Bu organlar küçük pelvisin içinde rahmin sağında ve solunda birbirine paralel yer alır. Yumurtalıklar normal ise, şekil olarak bir yumurtaya benzerler, önü hafifçe yassıdırlar ve zengin bir mor-mavi renk tonu ile ayırt edilirler.
Son yıllarda bu rakamlar giderek artıyor. Yumurtalık kanserinden kurtulma olasılığı, hastalık ne kadar erken teşhis edilirse o kadar yüksektir. Ne yazık ki, bu hastalığı erken evrelerinde tespit etmek zordur, bu nedenle genellikle diğer organlara yayıldığında teşhis konur.
Yumurtalık kanseri nasıldır? Yumurtalık kanseri semptomları spesifik değildir ve hastalıkların semptomlarına benzer. gastrointestinal sistem Ve Mesane, bu nedenle erken evrelerde teşhis etmek çok zordur. Bu hastalığın ana semptomlarından biri, kalıcı veya sürekli artan semptomlardır. Son araştırmalara göre, yumurtalık kanseri olan kadınların pelvik ağrı, baskı, karında dolgunluk ve susuzluk hissi, acil idrara çıkma şikayetleri normalden daha fazladır. Yumurtalık kanserinin diğer semptomları arasında genel sindirim sorunları, mide bulantısı, gaz oluşumu, kabızlık veya ishal, sık veya az idrara çıkma, iştahsızlık, açıklanamayan kayıp kilo veya boy, cinsel ilişki sırasında ağrı, sürekli yorgunluk ve bel ağrısı.
Sırasında aylık döngü zamanla, yumurtalıkların yüzeyinde hafif yara izleri belirir - sonrasında kalan bir fenomen korpus luteum. Yumurtalığın ağırlığı ortalama 7 grama ulaşır, uzunluğu 24 mm'den genişliği 29 mm'ye kadar çıkar. Yaşam boyunca, yumurtalıkların her birinin parametreleri değişecektir. Yumurtalıklar pelvik bölgede bağlarla sabitlenir. Yumurtalığın ana bağları, asıcı bağ ve mezenterdir (geniş uterin bağın devamı).
Tipik olarak, doktorlar semptomların başlamasından sonraki üç ay içinde yumurtalık kanserini teşhis edebilir. Hastaların %75'inden fazlası zaten ilerlemiş yumurtalık kanseri buluyor, örn. ortalama ömürleri 2-3 yıldan azdır. Bir yumurtalık tümörü, değiştirilmiş habis veya habis hücrelerden türetilir. İyi huylu tümörler yayılmaz. Kötü huylu tümör hücreleri bitişik veya yanal organlara yayılabilir.
Yumurtalık kanserinin nedenleri bilinmemektedir. Yumurtalık kanseri gelişme riskinin erken adet görme ve geç menopoz ile şiddetlendiği düşünülmektedir. Ailede yumurtalık kanseri öyküsü, kısırlık, yumurtlamayı tetikleyen ilaçlar, gebelik bozuklukları, sigara ve alkol kullanımı da durumun gelişme olasılığını artırır. Yumurtalık kanseri doğmamış kadınlarda daha sık görülür. Genellikle yaşlı kadınları etkiler. Yumurtalık kanserine yakalanma olasılığının her doğumdan sonra ve doğum sırasında uzun süre azaldığına inanılmaktadır. Emzirme.
Boyut gibi, eşleştirilmiş bezlerin konumu da değişebilir. Örneğin, hamilelik sırasında, büyüyen fetüs yumurtalıkları hafifçe yukarı kaldırır. Yumurtalıkta, lateral ve medial taraflar fizyolojik olarak ayırt edilir. Tam yüzde, kenarların her biri, mezenterde sabitlendiği dışbükey bir kenarda birleştirilir. Bu yerde yumurtalık kapısı adı verilen bir oluk görülür. Damarlar, sinirler, arterler ve ayrıca damarlar bu geçitten tanıtılır.
Yumurtalık kanseri nasıl teşhis edilir? Yumurtalık malformasyonları bir jinekolog tarafından muayene edildikten sonra teşhis edilir veya ancak yumurtalık kanserinin kesin teşhisi ancak doku örneklerinin laboratuvarda test edilmesiyle konulabilir. Yumurtalık kanseri nasıl tedavi edilir? Yumurtalık kanseri tedavisinde cerrahi ve kemoterapi yöntemleri yaygın olarak kullanılmaktadır.
Bebeği tutmak istiyorsanız ve tümör erken tespit edildiyse, cerrah yalnızca hasarlı yumurtalık ve fallop tüpünü alabilir. Bu tür ameliyatlar nadiren yapılır ve ameliyat sonrası kemoterapi de kısırlığa yol açabilir. Ancak bazı kadınlar bu tür bir tedaviden sonra çocuk sahibi olabilir.
Fetusta yumurtalıkların intrauterin gelişimi
Embriyoda yumurtalıklar gebeliğin ikinci ayında gelişmeye başlar. Gebe kaldıktan sonraki onuncu haftada, çocuğun bir milyondan fazla germ hücresi vardır. Bir kızın üreme yaşamının 35 yılı boyunca sayıları azalır.
Yumurtalık kanseri olan kadınların büyük bir kısmından sadece yumurtalıklar ve fallop tüpleri değil, aynı zamanda rahim ve yakındaki lenf düğümleri de sorumludur. Operasyon, mümkün olduğu kadar kanserli dokuyu çıkarır. İdeal olarak, vücutta bir santimetreküpten daha az artık hücre kalır. Ayrıca operasyon sırasında doku örnekleri alınır ve karın sıvısı, hangi çalışmada hastalığın teşhisini, evresini ve daha ileri tedavi ihtiyacını daha doğru bir şekilde belirler.
Kemoterapi genellikle ameliyattan sonra verilir, ancak ameliyattan önce de verilebilir. Yumurtalık kanseri olan kadınlara, kalan kanser hücrelerini öldürmek için ilaçlar reçete edilir. Kemoterapiye başlamadan önce hastalığın evresi, tümör dokularının yapısı, ameliyatın etkinliği, hastanın durumu, yaşı ve hastalandığı diğer hastalıkları değerlendirilir. Bu durumda ilaçlar, dozajları, aralıkları ve uygulama şekli, kurs sayısı seçilir.
fizyolojik bileşenler
Eşleştirilmiş bezlerin her birinin birkaç kabuğu vardır:
- Dış tabaka, bir top kalınlığında germinal epiteldir.
- İkinci kabuk bağ dokusundan yapılmıştır, özel yoğunluğu ve protein bileşimi ile ayırt edilir. Bu parçalar, çok sayıda bağ hücresine sahip olan yumurtalığın stromasını oluşturur.
Kemoterapi genellikle intravenöz karboplatin ve paklitaksel enjeksiyonu ile verilir. Bu ilaçların kombinasyonu yaklaşık% 80'dir. Hastalar tümörü küçültür. Klinik deneyler, bu ilaçların kombinasyonunun kanser tedavisinde daha önce kullanılanlardan daha etkili olduğunu göstermiştir, ancak yeni tedaviler bulmak için araştırmalar devam etmektedir.
Standart intravenöz kemoterapi, enjeksiyonla kombinasyon halinde kullanılır. ilaçlar operasyon sırasında yerleştirilen bir kateter vasıtasıyla karın boşluğuna daha fazla Yoğun tedavi kanser. Bu yöntemi kullanarak, kanser hücreleri daha fazla maruz kalmaktadır. yüksek seviyeler aktif maddeler. Evre evre kanseri tedavi etmek için kullanılır. Bu tedavinin olası yan etkileri karın ağrısı, mide bulantısı, kusma, enfeksiyonlardır. Bunlardan ötürü yan etkiler kadınlar tüm tedavi sürecini tamamlayamazlar.
- Bu bezlerin parankimi de iki tabakaya ayrılır. İçindeki tabaka medulla olarak bilinir. Lenfatik ve kan damarlarını barındıran gevşek bağ dokusu ile doludur. Graaf vezikülleri ve gelişmekte olan küçük foliküller içerir. Yumurtlama döneminden önce, olgun folikül yumurtalık duvarına hareket eder. Tam gelişmiş foliküler kese sıvı ile doludur ve dış tarafı teka ile çevrilidir. Bir folikül iki santimetreye kadar büyüyebilir. Gelişen foliküldeki sıvıya ek olarak, yumurta kanalı üzerinde yer alan bir yumurta vardır.
Eşleştirilmiş bezlerin histolojik yapısı
Şu anda yeni tedaviler araştırılmaktadır: yeni kemoterapi ilaçları, aşılar, genler ve immünoterapi. Yumurtalık kanserini belirleyebilen genleri bularak, bu genlerin işlevini spesifik olarak ilaca etki edecek şekilde tasarlamak mümkündür. Yumurtalık kisti, yumurtalığın doğal boşluğunun salgısının biriktiği yumurtalıkta yeni keşfedilen patolojik bir hastalıktır. Kistler, ince bir tabaka ile çevrili ve sıvı ile dolu farklı boyutlarda bir "dağıtıcı" gibidir. farklı renk, şeffaflık, kalınlaşma, tutarlılık ve kompozisyon.
Kistler hem bir yumurtalıkta hem de her iki yumurtalıkta aynı anda bir veya daha fazla bulunabilir. Temel olarak, yumurtalık kistleri iyi huylu ve işlevseldir, yani. yumurtalık rahatsızlığına bağlı olarak ortaya çıkar ve belli bir süre sonra kendi kendine hiçbir tedavi uygulanmadan iz bırakmadan kaybolur.
Yumurtalık yapısı bu organın dinamizmi nedeniyle karmaşıktır. İçindeki değişiklikler, MC'nin farklı aşamalarında hormonların etkisi altında meydana gelir. Yumurtalık gelişiminin ilk aşaması genital sırttır, böbreklerin medial düzleminde fetal gelişimin dördüncü haftasında oluşmaya başlar.
Açık İlk aşama organ, sölom epitelinden (yani, splanchotome'un visseral tabakası) ve mezenkimden oluşur. Bu aşamada hala cinsiyet farkı yoktur, buna kayıtsız denir. İlk net farklar, yedinci haftaya daha yakın görünür. Bundan önce, genital silindirin yanında birincil germ hücreleri - gonositler belirir. Sitoplazmaları büyük miktarda glikojen içerir. Gonositler yumurta sarısı kesesinden mezenşimden geçerler veya kanla genital kıvrıma aktarılırlar ve ardından epitel plakasına entegre olurlar.
ilk bölümde adet döngüsü kadın hala içerideyken adet dönemi, birkaç folikül aynı anda yumurtalığa düşmeye başlar. Yumurtalığın kenarına doldurulmuş, yumurtalığın yüzeyine daha yakın olan ince şeffaf bir maddedir. Yumurtlama adet döngüsünün 14. gününde gerçekleşir: folikül yoktur, içindeki sıvı karın boşluğuna akar ve foliküllerin içindeki bağ yumurtanın içindedir. O zaman, folikülün yumurtalıklarında, çapı olgun bir folikülünkine benzeyen, belirsiz bir marjinal kukla olan hibrit bir yapı bulabilirsiniz.
Yeni bir döngünün başlamasıyla birlikte yeni foliküller tekrar yumurtalıklara düşmeye başlar ve her şey başlar. Bunların hepsi, bir kadının yumurtalıklarında ergenlikten menopoza kadar hayatı boyunca meydana gelen normal değişikliklerdir. Nedenleri ve yapıları nedeniyle birkaç yumurtalık kisti türü vardır. Foliküler kistler, yumurtalık aktivitesinin azalmasında rol oynar ve yumurtalıkta östrojen üretimini azaltır. Hormon uyarıcı foliküllere ek olarak, yumurtalıkta bir veya daha fazla foliküler kist belirir ve büyür.
Önemli! Bu sırada erkek ve kadının gonadları arasındaki ilk fark ortaya çıkar. Yumurta taşıyan toplar oluşur, yassı epitel hücreleri ile çevrili bir çift oogonia içeren neoplazmalardır. Bir germ hücresinden oluşan primordial foliküller de oluşur. Biraz sonra medulla ve korteks oluşacaktır.
Yumurtlamadan sonra oluşan foliküler boşluk sadece luteal sarı zarlarla değil, aynı zamanda aynı zamanda doldurulduğunda sarı bir kist oluşur. seröz sıvı. Gonad boşluğunun boşluğunda luteinize edici hormon üretimindeki bir artış, kavernöz cismin büyümesini ve büyümesini destekler.
Vücutta çok yüksek insan koryonik gonadotropin hormonal konsantrasyonu ile trofoblast hastalığı olan yumurtalıkta sikik kistler görülür. Preoksipital kist, yumurtalıkta yer almayan, ancak yumurtalığın yakınında, rahmin her iki yanında yaygın yelpaze şeklindeki rahim astarı arasında yer alan bir kisttir. Ön oksipital kist, yumurtalık ve fallop tüpü arasındaki daha geniş uterin bağda bulunan sözde yumurtalık olan böbrek çimlenen doku kalıntılarının embriyonik döneminden büyür.
Eşleştirilmiş bezlerde intrauterin gelişim döneminde, oogenezisin üremesi sona erecek ve büyüme aşaması başlayacak, en uzun (birkaç yıl) olarak kabul edilir. Ovogonyum birinci dereceden bir oosit haline gelecektir. Mezenşimden interstisyel hücreler, albuginea ve bağ dokusu stroması oluşacaktır.
Yetişkin bir kadının eşleştirilmiş bezlerinin yapısı
Dermoid kist, embriyonik dönemden kalan çeşitli doku kalıntıları ile başlar. Yumurtalık kanseri, haklı olarak "sessiz katil" olarak adlandırılan kronik bir hastalıktır ve bu nedenle her yıl birçok kadın ölmektedir. Bunun nedeni, bu kanser türünün olmamasıdır. spesifik semptomlar, bu nedenle, genellikle çok geç teşhis edilir ve kanserin gerçek tedavisi ancak birinci aşamada - ikinci aşamada, yayılana kadar "yakalanabilir". Ne yazık ki uygulama, yumurtalık kanserinin en sık üçüncü ve dördüncü aşamalarda teşhis edildiğini göstermektedir.
Dışarıda, organ mezotelyum ile kaplıdır, altında bir elastik doku kılıfı - bir protein tabakası vardır. Altında kortikal madde ve ortada medulla var.
Aşağıda korteks ve merkezde medulla var. Medulla gevşek bağ dokusundan oluşur, androjenik hormonlar üreten kimoik hücreler içerir. Korteks, birçok lenfatik ve kan damarının yanı sıra sinir dokusu. Tabanı gevşek bağ dokusundan oluşur. Stroma, adet döngüsünün çeşitli aşamalarında gelişen birçok farklı folikül, sarı ve beyaz gövde içerir. Üreme çağı boyunca, yumurtalık foliküler kesede birinci dereceden bir oosit geliştirir.
Yumurtalık kanseri olan hastalarda ameliyat, kemoterapi, ancak tedaviden sonra hastaların yarısından fazlası hastalıktan kurtulur ve beş yıldan daha az bir hayatta kalma süresine sahiptir. Yumurtalık kanserinin genç kadınların bir hastalığı olduğu göz önüne alındığında, bu genel halk için önemli bir kaybı temsil ediyor. Litvanya'da her yıl yaklaşık 400 kadın yumurtalık kanseri oluyor.
Tıp ilerliyor ve modern terapi kanser kadınların yumurtalıklarına yardımcı olmak için kullanılabilir. Birincil tedavi sırasında veya rejeneratif hastalık sırasında tedavi sırasında, hayatta kalma artar, rejenerasyon olasılığı büyük ölçüde azalır ve hastalık süresi uzar.
Video: Dişi üreme sisteminin yapısı
(yumurtalık), küçük pelvisin boşluğunda bulunan eşleştirilmiş bir dişi cinsiyet bezidir. Yumurtlama sırasında karın boşluğuna salınan yumurtalıkta bir yumurta olgunlaşır ve doğrudan kan dolaşımına giren hormonlar sentezlenir.
Yumurtalıkların anatomisi:
Yetişkin bir kadının yumurtalığı oval, 2,5–3,5 cm uzunluğunda, 1,5–2,5 cm genişliğinde, 1–1,5 cm kalınlığında ve 5–8 gr ağırlığındadır Sağ yumurtalık her zaman soldan daha büyüktür. orta yüzey yumurtalığın yüzü pelvik boşluğa bakar, yanal olanı küçük pelvisin yan duvarı ile yumurtalıkları askıya alan bir bağ ile bağlanır. Yumurtalıkların arka kenarı serbesttir, ön - mezenterik - uterusun geniş bağının arka yaprağına peritonun (yumurtalık mezenter) bir katı ile sabitlenir.Çoğu yumurtalık periton tarafından örtülmez. Yumurtalığın mezenterik kenarı bölgesinde, damarların ve sinirlerin geçtiği bir girinti vardır - yumurtalık kapıları. Yumurtalığın (tüp) bir ucu fallop tüpünün hunisine yaklaşır, diğer ucu (rahim) yumurtalığın kendi bağıyla rahme bağlanır. Yumurtalığın yanında, uterusun geniş bağının tabakaları arasında, ilkel oluşumlar vardır - yumurtalığın epididimisi (epooforon) ve periovary (paroophoron).
Kayıt geçmişinizde yumurtalık kanseri ilaçları - iyi haber
Hastalık çoğu zaman zaten ileri bir aşamada tespit edilir ve kullanılan tüm tedavilere rağmen sıklıkla tekrar eder.
- Hastalığın başlangıcı gizli, programlar çalışmıyor.
- En etkili tedavi- hedefe yönelik tedavi ile kemoterapi.
- 5 yıllık yıllarda relapsların sadece %13-22'si rekürrens olmadan gerçekleşir. hastalar.
Yumurtalıklardaki kan, yumurtalık arterlerinden (abdominal aortun dalları) ve uterin arterlerin yumurtalık dallarından gelir.
Venöz kan aynı adı taşıyan damarlardan akar, sağ yumurtalık damarı alt vena kavaya, soldaki sol böbrek damarına akar. Lenf drenajı lomber ve sakral lenf düğümlerinde gerçekleştirilir. Ovaryumdan innerve edilir. omurilik düğümleri alt torasik ve lomber segmentler, abdominal aortik ve alt hipogastrik pleksuslar.
Yumurtalıkların histolojisi:
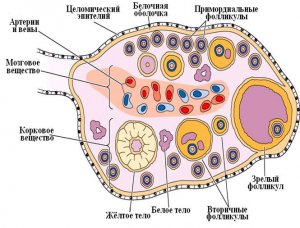
Olgun bir yumurtalıkta, sınırları açıkça belirlenmiş üç kısım ayırt edilir: kapı, korteks ve medulla. Yumurtalık kapısının çevresinde kan ve lenf damarları, sinir gövdeleri, bağ dokusu elemanları, yumurtalık ağı ve androjen salgılayan şil hücreleri bulunur. Yumurtalık hilumunun bitişiğinde damarları ve sinirleri çevreleyen gevşek bağ dokusundan oluşan medulla bulunur.Üzerinde, yumurtalık hacminin 2 / 3'ünü kaplayan kortikal madde bulunur. Bağ dokusu albuginea ve sölom kökenli deri epiteli ile çevrilidir. Kortikal maddenin stroması, bağ dokusu elemanları ve androjen salgılayan interstisyel hücreler tarafından oluşturulur. Foliküller (değişen derecelerde olgunluk ve atretik), sarı ve beyazımsı cisimler içerir.
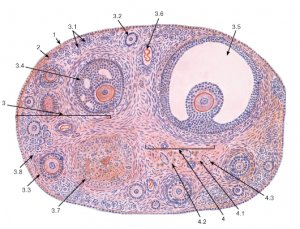
Gelişim aşamasına göre primordial, preantral (birincil), antral (ikincil) ve preovulatuar (üçüncül) foliküller ayırt edilir.
Primordial foliküllerin çapı 50 μm'dir ve birinci dereceden bir oositten (mayotik bölünmenin profaz I'ine girmiş bir yumurta hücresi) ve onu çevreleyen bir granüloza hücreleri tabakasından oluşur. Çapı 150-200 μm olan preantral foliküllerde, birinci sıradaki oosit, bazal membran üzerinde yer alan ve çevresinde tek teka hücrelerinin bulunduğu 2-4 sıra granüloza hücresi ile çevrilidir.
500 mikron çapındaki antral (ikincil, büyük olgunlaşan) foliküller, içine yumurta taşıyan tüberkülün - birinci dereceden bir oosit ve onu çevreleyen granüloza hücrelerinin - çıktığı foliküler sıvı içeren bir boşluğa sahiptir. Antral foliküllerdeki granüloza hücre katmanlarının sayısı preantral olanlardan daha fazladır; bazal membran çevresinde birkaç teka hücre katmanı vardır.
Ortalama çapı 20 mm olan preovulatuar foliküllerde (graafian), ovipositöz tüberkül eksantrik olarak yerleştirilmiştir, granüloza hücreleri hipertrofiktir, lipid kapanımları içerir, teka hücrelerinin tabakası vaskülarizedir. Preovulatuar foliküldeki foliküler sıvı miktarı antrumdan 100 kat daha fazladır. Preovulatory folikülün duvarında, kırılan avasküler bir çıkıntı (stigma denir) oluşur ve yumurta karın boşluğuna salınır - yumurtlama.
Yumurtlama sırasında, yumurtanın ilk mayotik bölünmesi sona erer - ikinci dereceden bir oosit oluşur. Döllenme anında II. mayotik bölünmenin bitiminden sonra yumurtanın olgunlaşması tamamlanır. Döllenme olmazsa yumurta bölünmeyi tamamlamadan ölür.
Bir adet döngüsü sırasında sadece bir folikül gelişimini tamamlar, buna baskın denir. Preovulatuar aşamaya ulaşmamış foliküller gerileme (atrezi) geçirir. Yumurtlanmış folikül yerine, rengi granüloza hücrelerinin luteinizasyonundan - içlerinde lipid kapanımlarının birikmesinden - kaynaklanan bir korpus luteum oluşur. Döllenme olmazsa korpus luteumun yerini bağ dokusu alır ve beyazımsı bir cisim oluşur. Folikülün yırtıldığı yerde tunica albuginea üzerinde skarlar oluşur.
Ontojeni ve fizyoloji:
Primer gonadlar 3. haftada embriyoya bırakılır. Birincil böbreklerin iç yüzeyinde gelişme. 6-7 haftaya kadar. gonadların cinsiyet farklılıkları yoktur (kayıtsız aşama) ve iç (beyin) mezenkimal katmanın dış (kortikal) epitel tabakasından oluşur, oogonia - birincil dişi germ hücreleri - esas olarak medullada bulunur. 7-8 hafta arası dişi cinsiyet kromozomları (XX) setine sahip bir embriyoda doğum öncesi gelişim, birincil gonadların yumurtalıklara farklılaşması başlar: medullaları incelir, kortikal tabakanın kalınlığı artar ve oogonia ona doğru hareket eder.Oogonia mitozla yoğun bir şekilde çoğalır. Çekirdeklerinde, genetik materyalin indirgenmesini hazırlayan ve birinci dereceden oositlerin oluşumuyla sonuçlanan süreçler gerçekleşir. 12. haftadan itibaren birinci dereceden oositlerin çevresinde, mezenkimden birincil granüloza hücreleri oluşur - ilkel foliküller oluşur.
Gelecekte, tek primordiyal foliküller antral olanlara dönüşür. Primordiyal folikül sayısı fetüste 28. haftada maksimuma ulaşır. Sonraki ontogenez dönemlerinde (menopoz sonrası 5. yıla kadar), foliküllerin %98-99'u atreziye uğrar. 20. haftaya kadar rahim içi gelişim, yumurtalık zarı 25. haftada oluşur. Ya'nın morfolojik yapılarının oluşumu temelde sona ermektedir.
Yeni doğmuş bir kız çocuğunun yumurtalıkları iğ şeklinde, 0,3-0,5 gr ağırlığında, 1,5 cm uzunluğunda, 0,5 cm genişliğinde ve 0,1 cm kalınlığında, yüzeyi düzgündür. Kortikal tabaka 700 bin - 1 milyon ilkel folikül içerir. Tek foliküller antral ve hatta preovulatuar aşamaya ulaşır. Foliküllerin olgunlaşma süreci kaotiktir.
Yaşamın 8-10. Yılında yumurtalık kütlesi 2 g'a ulaşır, primordial folikül sayısı 300-400 bine düşer, önemli sayıda folikül antral ve preovulatuar aşamalara ulaşır, ancak yumurtlama gerçekleşmez. 12-14 yaşından itibaren, döngüsel büyüme süreçleri, foliküllerin olgunlaşması, yumurtlama ve korpus luteum oluşumu başlar, 21-32 gün sonra, daha sık olarak 28 gün sonra tekrarlanır. Menarştan sonraki ilk yıldaki yumurtlama adet döngülerinin sıklığı% 60-75'e,% 16-18 -% 92-98'e ulaşır. Pubertenin sonunda foliküllerin olgunlaşması nedeniyle yumurtalıkların kütlesi 5-8 g'a çıkar, primordial folikül sayısı 150-100 bine düşer.
Yaşamın üreme döneminde (16-45 yaş), büyüme süreçleri, foliküllerin olgunlaşması ve korpus luteum oluşumu açık bir döngüsel yapıya sahiptir. Yumurtlama, adet döngüsünün ortasında meydana gelir - çoğu durumda, baskın folikül gelişiminin başlangıcından itibaren 13-14. Kılcal damarlar patlama folikülünün boşluğuna doğru büyür, fibroblastlar nüfuz eder, granüloza hücreleri luteinizasyona uğrar. Korpus luteum yumurtlamadan 7 gün sonra doruğa ulaşır, sonraki 7 gün içinde yerini bağ dokusu alır. 40 yaşından itibaren yumurtlama olmadan adet döngülerinin sıklığı, alt korpus luteum oluşumu ile döngüler, yumurtlamamış bir folikülün granüloza hücrelerinin luteinizasyonu artar.
Premenopozda (45-50 yaşında), anovulatuar adet döngüleri ve yumurtlamamış bir folikülün kalıcı olduğu döngüler baskındır; foliküllerin atrezi süreçleri artar, ilkel foliküllerin sayısı birkaç bine düşer. Postmenopozda I.'nin boyutu küçülür, ağırlığı yaklaşık 3 g olur, albuginea küçülür, kortikal madde incelir, interstisyel hücreler bağ dokusu ile değiştirilir. Menopozdan sonraki 5 yıl içinde I. tek primordial ve atreziruyuschie folikülleri hala bulunur.
İlk 8 haftada Gebeliğin 8.haftasında granüloza hücrelerinin vaskülarizasyonu, hipertrofisi ve lüteinizasyonu nedeniyle korpus luteum artar. Hamilelik sırasında adet döngüsü sırasında oluşan korpus luteumdan 3 kat daha büyüktür. 8 haftalık hamilelikten sonra korpus luteum yavaş yavaş gerilemeye başlar, doğum anında çiçeklenme aşamasındaki korpus luteumdan 3 kat daha küçüktür. Foliküllerin olgunlaşması gebeliğin ilk trimesterinin başında durur, antral folikül aşamasında atreziye uğrar ve granüloza hücreleri lüteinize olur.
Yumurtalığın ana hormonları östrojenler, progesteron ve androjenlerdir. Hepsi belirli enzimlerin etkisi altında kolesterolden sentezlenir. Yumurtalıklarda androjen sentez yeri teka hücreleridir; bu hormonların az bir miktarı yumurtalık korteksinin stromasının interstisyel hücrelerinde oluşur. Olgun bir yumurtalıkta androjenler, östrojen sentezinde bir ara üründür. Östrojenler (sırasıyla estradiol ve estron), baskın folikülün granüloza hücrelerinde androjenlerden (testosteron ve androstenedion) oluşur. Progesteron, korpus luteumun luteinize granüloza hücrelerinde üretilir.
östrojenler var geniş bir yelpazede biyolojik eylem: dış ve iç genital organların büyümesini ve gelişimini destekler, ergenlik döneminde meme bezlerinin büyümesini, kemiklerin büyümesini ve olgunlaşmasını uyarır, iskelet oluşumunu ve yağ dokusunun yeniden dağılımını sağlar kadın tipi. Androjenler, kemiklerin büyümesine ve olgunlaşmasına, kasık ve koltuk altlarının tüylenmesine katkıda bulunur.
Östrojenler ve progesteron, meme bezlerinin epitelyumu olan uterus ve vajinanın mukoza zarında döngüsel değişikliklere neden olur. Progesteron, rahim ve meme bezlerinin hamilelik, doğum ve emzirme için hazırlanmasında belirleyici bir rol oynar. Seks hormonları suda yer alır ve elektrolit metabolizması. Östrojenler ve progesteron, belirgin bir bağışıklık bastırıcı özelliğe sahiptir.
Yumurtalığın hormonal işlevi, ontogenezin farklı dönemlerinde değişir ve yumurtalığın morfolojik olgunluk derecesi ve hormonal işlevini düzenleyen sistem tarafından belirlenir. Fetüsün yumurtalığında önemsiz miktarda östrojen ve androjen üretilir. Doğumdan sonra, ergenliğin başlangıcından önce (8-10 yaş), bu hormonların üretimi çok düşüktür, kan plazmasındaki içerikleri, radyoimmünolojik yöntemin duyarlılık eşiğine karşılık gelir. Ergenlik döneminde, foliküllerin döngüsel büyüme ve olgunlaşma süreçleri başladığında, östrojen ve androjenlerin sentezi artar. Yumurtlamanın başlaması ve korpus luteum oluşumu ile birlikte yumurtalıkta progesteron salgılanır.
Üreme döneminde, yumurtalığın hormonal işlevi zirveye ulaşır, seks hormonlarının sentezi açıkça belirgin bir döngüsel yapıya sahiptir ve adet döngüsünün aşamasına bağlıdır.
Premenopozda östrojen ve progesteron oluşumu azaldığı için azalır. foliküllerin çoğunluğu preovulatuar aşamaya ulaşmaz, anovulatuar adet döngülerinin sayısı ve inferior korpus luteum ile döngüler artar. Menopoz sonrası kadınlarda, östrojenler (esas olarak estron) yumurtalık dışında az miktarda sentezlenir - yağ dokusunda, kan plazmasındaki içerikleri üreme çağındaki kadınların bazal seviyesinin altındadır). Postmenopozal kadınlarda kan plazmasındaki progesteron konsantrasyonu sürekli olarak düşüktür, adrenal kortekste sentezlenir.
İlk 6-8 haftada östrojen ve progesteron salgılanması. yumurtalıkta hamilelik keskin bir şekilde artar, sonra azalır ve 12-14 hafta arası hamileliğin hormonal "desteği". plasenta tarafından gerçekleştirilir.
Seks hormonlarına ek olarak, yumurtalıkta inhibin oluşur - ön hipofiz bezinden follitropin salınımını engelleyen bir protein hormonu ve miyometriyumu gevşeten biyolojik olarak aktif bir madde olan gevşetici. Korpus luteum hücrelerinde, luteolitik bir etkiye sahip olan ve korpus luteumun evrimini destekleyen oksitosin bulundu. Ovulasyonda yer alan ve folikül duvarının yırtılmasını sağlayan prostaglandinler de yumurtalıkta oluşur.
Yumurtalığın hormonal fonksiyonunun düzenlenmesi, nörotransmiterler - vericiler dahil olmak üzere karmaşık bir çok bileşenli nöroendokrin sistem tarafından gerçekleştirilir. sinir uyarıları Kıdemli araştırmacının üst bölümlerinden (endojen opiatlar, dopamin, norepinefrin, serotonin); hipotalamusun sinir hücreleri tarafından salgılanan ve ön hipofiz bezinden gonadotropik hormonların salınmasını uyaran hormonlar veya gonadoliberinler (luliberin salgılatıcı hormon lutropin, folliberin - salıcı hormon follitropin): gonadotropik hormonlar (lutropin ve follitropin) ve prolaktin, yumurtalık hormonları , öncelikle estradiol, miktarına bağlı olarak hipotalamustan gonadoliberinlerin ve ön hipofiz bezinden gonadotropik hormonların, üreme sisteminin hücre ve dokularındaki (dahil teka hücrelerinin zarı üzerindeki lutropin reseptörleri ve granüloza hücrelerinin zarı üzerindeki follitropin reseptörleri); steroid bağlayıcı globulinler, hormonların reseptörlerine erişimini kontrol eden özel plazma proteinleridir (reseptörler yalnızca spesifik globulinlerle ilişkili olmayan hormonlarla etkileşime girer).
Gonadoliberinler, hipotalamusun medyan bölgesinden süreçler boyunca dairesel (saat) bir ritimle salgılanır. sinir hücreleri hipofiz bezinin portal damarlarına girer ve kanla ön lobuna ulaşır. Gonadoliberinlerin etkisi altında, gonadotropik hormonlar (lutropin ve follitropin), preovulatuar folikülde en yüksek estradiol içeriğinin olduğu anda, maksimum (yumurtlama zirvesi) ile belirli bir ritimde hipofiz bezinden salgılanır.
Gonadoliberinler ayrıca follitropin salınımını engelleyen foliküllerde inhibin üretiminin artmasına katkıda bulunur; progesteron oluşumu ve yumurtlanmış folikülün granüloza hücrelerinde estradiol sentezinde azalma, bu da yine gonadotropik hormonların salınımını uyarır.
Yumurtalıkları inceleme yöntemleri:
Her şeyden önce, anamnezi inceleyin. İlk adetin (menarş) hangi yaşta gerçekleştiğini, adet döngüsünün oluşumunun nasıl gerçekleştiğini öğrenin. Çocuk doğurma işleviyle ilgili önemli bilgiler. Genel muayene sırasında fiziğin doğasına ve saç büyümesine, meme bezlerinin gelişimine dikkat edilir. Meme bezlerinin palpasyonu ile galaktore varlığı veya yokluğu belirlenir. Jinekolojik muayene, dış genital organların (yapı, gelişim derecesi) muayenesini içerir; ince bir karın duvarı ile yumurtalığın boyutunu, şeklini, tutarlılığını ve hareketliliğini belirlemeye izin veren vajinal-karın ve rektal-karın çalışmaları.Yumurtalığın fonksiyonel durumunu belirlemek için kan plazmasındaki lutropin, follitropin, prolaktin, östrojenler, progesteron, androjenlerin içeriği bir radyoimmünolojik yöntem kullanılarak belirlenir; günlük idrarda östrojen, androjen yıkım ürünleri (17-ketosteroidler) ve progesteron (pregnandiol) miktarı; fonksiyonel teşhis testleri yapmak; bazal (rektal) sıcaklığın incelenmesi, karyopiknotik indeksin belirlenmesi, servikal mukus ipliğinin uzayabilirliği, öğrenci semptomu vb. Bazı durumlarda, kandaki hormon konsantrasyonu, uyaran veya uyaran farmakolojik ilaçların uygulanmasından önce ve sonra incelenir. hipotalamus, hipofiz bezi, yumurtalıkların işlevini baskılar.
Yumurtalığın boyutunu, yapısını ve konumunu belirlemek için araştırma yöntemi - ultrason taraması sağlar. Bu yöntem ayrıca baskın folikülün büyümesinin dinamiklerini takip etmeyi ve folikül görüntüsünün kaybolması ve retrouterin boşlukta bir sıvı seviyesinin (eko-negatif şerit) ortaya çıkmasıyla oluşan yumurtlamayı dolaylı olarak yargılamayı mümkün kılar.
Laparoskopi ile I.'in durumunu görsel olarak değerlendirebilir ve biyopsi yapabilirsiniz. I. ve uterusun boyutunu netleştirmeye ve oranlarını belirlemeye izin veren pnömoperiton koşulları altında röntgen muayenesi, son derece bilgilendirici ve invaziv olmayan bir ultrason yönteminin klinik uygulamaya girmesi nedeniyle şu anda nadiren kullanılmaktadır.
Yumurtalıkların patolojileri:
En sık semptomlar kadınlarda yumurtalık patolojileri puberte bozukluğu, amenore, disfonksiyonel rahim kanaması, kısırlık, aşırı kıllanma, obezite, alt karın ağrısı.Malformasyonları, yumurtalık fonksiyon bozukluğunu, tümörleri ve yumurtalıkların tümör benzeri süreçlerini ayırt eder. Yumurtalık apopleksisi de gözlenir.
malformasyonlar:
En yüksek değer klinik uygulamada, yumurtalık malformasyonlarında gonadal disgenezi vardır - cinsiyet kromozomlarının kantitatif ve (veya) kalitatif patolojisine bağlı olarak gonadların (gonadların) derin bir azgelişmişliği. İhlalin niteliğine göre kromozom seti(karyotip), gonadların fenotip ve yapısının özellikleri (ultrason, laparoskopi ve biyopsiye göre), 4 gonadal disgenez formu ayırt edilir: tipik, saf, silinmiş ve karışık. Gonadal disgenezin tipik bir formu genellikle 45X karyotip ile gelişir.Bir 46XX veya 46XY karyotipi ile gonadal disgenezin saf bir formu meydana gelir. Cinsiyet bezleri, stroma elemanlarına sahip lifli iplikçiklerdir. Hastaların fiziği intersekstir, ikincil cinsel özellikler yoktur, büyüme normaldir. Tipik bir gonadal disgenez formunun özelliği olan herhangi bir malformasyon yoktur. Dış ve iç genital organlar az gelişmiştir.
45X/46XX karyotipinde silinmiş bir gonadal disgenezi formu gözlenir. Gonadlar keskin bir şekilde az gelişmiş yumurtalıklardır. (genellikle en fazla 1,5 cm uzunluğunda ve 1 cm genişliğinde), bağ dokusu, stroma elemanları, tek primordial ve preantral foliküllerden oluşur. Hastaların büyümesi normal sınırlarda, fiziği interseks, meme bezleri hipoplazik, pubis ve koltuk altı pilozu çok zayıf. Dış genital organlar, vajina ve rahim az gelişmiştir.
45X/46XY karyotipi ile karışık bir gonadal disgenez formu ortaya çıkar. Bir yandan gonadlar, tipik bir gonadal disgenezisi olan hastalardakine benzer şekilde lifli bir kordonla temsil edilirken, diğer yandan testisin az gelişmiş öğeleriyle temsil edilir. Hastaların fiziği genellikle intersekstir. Sıklıkla tipik bir gonadal disgenez formunun özelliği olan malformasyonlar vardır. Dış ve iç genital organlar gelişmemiştir, klitoris büyümüştür, kasık ve koltuk altı kılları azdır.
Gonadal disgenezi teşhisini doğrulamak ve şeklini netleştirmek için genetik bir çalışma, pelvik organların ultrason taraması, laparoskopi ve gonadların biyopsisi yapılır.
Gonadal disgenezin saf ve karışık formlarında, malign bir tümör geliştirme riskinin yüksek olması nedeniyle, gonadların çıkarılması endikedir. İkame amaçlı, saf, silinmiş ve karışık gonadal disgenez formlarında metabolik ve trofik bozuklukları önlemenin yanı sıra, siklik hormon tedavisi gerçekleştirilir. ve ameliyattan sonra, Shereshevsky-Turner sendromundaki ile aynı prensiplere göre.
Yumurtalık disfonksiyonu:
Yumurtalık fonksiyonunun ihlallerinde, anovülasyon, tükenme sendromları ve refrakter yumurtalıklar ayırt edilir; yumurtalık fonksiyonunun iyatrojenik bozuklukları.Anovulasyon en yaygın olanıdır. Yumurtalık fonksiyonunu düzenleyen sistemdeki bağlantıların herhangi birindeki bir bozukluğun sonucu olarak ortaya çıkar: serebral korteks, hipotalamus, hipofiz bezi, vb. Anovülasyon, folikül atrezisi gibi folikül büyüme ve olgunlaşma bozuklukları ile ilişkili olabilir. preovulatuar aşamaya ulaşmamış olanlar; folikül kalıcılığı - foliküler sıvının birikmesiyle 30-40 mm çapa kadar yumurtlamamış bir folikülün sürekli büyümesi; polikistik yumurtalıkların oluşumu ile foliküllerin kistik atrezisi, ovüle edilmemiş folikülün luteinizasyonu.
Atrezi (kistik dahil) ve folikülün kalıcılığı ile progesteron sentezi içinde keskin bir şekilde azalır. Foliküllerin atrezisi sırasında östrojen oluşumu azalır, foliküllerin kalıcılığı ile folikül büyüdükçe artar. Polikistik yumurtalıklardaki foliküllerin kistik atrezisi ile androjen sentezi artar.
Klinik olarak, anovülasyon, kısırlık ve adet bozuklukları - amenore, asiklik uterin kanama ile kendini gösterir. Foliküllerin kistik atrezisi ile adet düzensizlikleri ve kısırlık ile birlikte sıklıkla hirsutizm ve obezite gelişir. Anovülasyonu doğrulamak için fonksiyonel tanı testleri, yumurtalığın ultrason muayenesi ve laparoskopi yapılır.
Yumurtalık tükenme sendromu (erken menopoz), 35-38 yaş altındaki kadınlarda foliküllerin yoğun kitle atrezisi ile karakterizedir. Muhtemelen egonun foliküler aparatının konjenital yetersizliğinin arka planına karşı çeşitli olumsuz faktörlere (enfeksiyon, zehirlenme, açlık, stres) maruz kaldığında ortaya çıkar Yumurtalık boyutu azalır, albuginea küçülür ve tek primordiyal foliküller kalır. kortikal madde.
Klinik olarak, yumurtalık kaybı sendromu, ikincil amenore, kısırlığın yanı sıra terleme, baş ve vücudun üst yarısında sıcak basması, çarpıntı ve menopoz sendromunun diğer karakteristik belirtileri ile kendini gösterir.
Tanı, hormonal bir çalışmanın (kandaki gonadotropik hormonların içeriğinde önemli bir artış), laparoskopi ve biyopsinin (yumurtalık biyopsisinde foliküller genellikle yoktur) sonuçlarıyla doğrulanır. Döngüsel replasman tedavisi, yumurtalık hormonu preparatları ile gerçekleştirilir, ancak modern yöntemler, yumurtalığın hormonal ve üretken işlevini geri yükleyemez.
Dirençli yumurtalık sendromu - yumurtalığın gonadotropik hormonların etkilerine karşı duyarsız olduğu bir durum - yaşamın üçüncü on yılındaki kadınlarda nadir görülür. Patogenezi iyi anlaşılmamıştır. En yaygın otoimmün teori, yumurtalıktaki gonadotropik hormon reseptörlerinin spesifik otoantikorlar tarafından bloke edilmesidir.
Hastalar sekonder amenore, infertilite, seyrek kızarma sıcaklık. Teşhis önemli zorluklar sunar. Laparoskopi verileri ve yumurtalık biyopsisinin histolojik incelemesi ile doğrulanır. (makro ve mikroskobik olarak yumurtalıklar değişmez, biyopsi esas olarak ilkel ve preantral folikülleri gösterir, preovulatuar foliküller ve korpus luteum yoktur), kandaki gonadotropik hormon seviyesinde hafif bir artış.
Yumurtalık fonksiyonunu uyaran ilaçlarla tedavi genellikle etkili değildir. Siklik hormon replasman tedavisi uygulanır. Bazı durumlarda, adet döngüsünü eski haline getirmek mümkündür.
Yumurtalık fonksiyonunun iyatrojenik bozuklukları, yumurtalık hiperstimülasyonunu ve hiperinhibisyon sendromlarını içerir. Yumurtalık hiperstimülasyon sendromu, yumurtlamayı uyaran ilaçların (gonadotropik ilaçlar, klomifen sitrat) kesilmesinden sonraki ilk 2-3 gün içinde veya kullanımlarının arka planına karşı aşırı dozda alınmasının bir sonucu olarak ortaya çıkar. Yumurtalıklar 3-5 kat artar. Dokularında, çok sayıda foliküler kist ve hemorajik içerikli korpus luteum kistleri oluşur, nekroz odakları ile yumurtalık stromasında keskin bir ödem vardır ve kanamalar, yumurtalık albugineasının yırtılması ve yırtılması mümkündür.
Klinik olarak, yumurtalık hiperstimülasyon sendromu bir semptom kompleksi ile kendini gösterir. Akut karın: mide bulantısı, kusma, alt karın ağrısı, halsizlik, taşikardi vb. Şiddetli vakalarda karında, plevral boşluklarda ve hatta perikardiyal boşlukta sıvı birikir, anüri görülür.
Hastalar acil hastaneye yatışa tabidir. Sabit koşullarda, kan dolaşımındaki sıvıyı tutan maddeler (plazma, protein, albümin), düşük moleküler ağırlıklı dekstranlar, gemodez intravenöz olarak uygulanır. Kan viskozitesinde bir artış - antikoagülanlar ile glukokortikoid ve antihistaminikler atayın. Yumurtalık veya kistinin yırtılması nedeniyle karın içi kanama semptomlarının ortaya çıkması, ameliyat için bir endikasyondur - dokusunun maksimum korunmasıyla yumurtalığın rezeksiyonu. Zamanında yeterli tedavi için prognoz olumludur - yumurtalık fonksiyonu geri yüklenir.
Yumurtalık hiperstimülasyon sendromunun önlenmesi, gonadotropik ilaçlar ve klomifen sitrat ile tedavi edilecek hastaların dikkatli bir şekilde seçilmesini içerir; bireysel doz seçimi; baskın folikülün boyutunun ultrason kullanılarak tedavisi sırasında dinamik gözlem (folikül çapı 21 mm'yi geçmemelidir); kandaki lutropin içeriğinin (yumurtlama zirvesinden daha yüksek olmamalıdır) ve kandaki estradiol ve idrardaki östrojen konsantrasyonunun periyodik olarak izlenmesi (ilgili yumurtlama tepe noktasını en fazla aşmasına izin verilir) 11/2-2 kez).
Over hiperinhibisyon sendromu, kontraseptif veya terapötik amaçlarla antigonadotropik özelliklere sahip östrojen-progestin ilaçlarının uzun süreli kullanımı sırasında folikülogenez ve ovulasyonun baskılanması ile karakterizedir. Yumurtalıklar bir miktar küçülür, albugineaları hafif kalınlaşır, kortikal maddede olgun foliküller ve korpus luteum saptanmaz.
Menstrüasyon durur, bazen galaktore oluşur. Tanı, hormonal bir çalışmanın verileri, gonodotropik hormon seviyesinde bir azalma, prolaktin içeriğinde bir artış ve kandaki progesteron seviyesinde keskin bir düşüş ile doğrulanır.
Yumurtalık hiperinhibisyon sendromunun gelişmesiyle östrojen-progestin preparatları iptal edilir. Kural olarak, 2-3 ay içinde. Alımlarının sona ermesinden sonra yumurtalık fonksiyonu kendiliğinden düzelir Amenore daha uzun süre devam ederse, gonadotropik hormonların (klomifen sitrat) salgılanmasını artıran ilaçlar veya folikülogenezi ve yumurtlamayı uyaran gonadotropik ilaçlar (pergonal, insan koryonik gonadotropin) reçete edilir.
Hiperprolaktineminin neden olduğu galaktore ile prolaktinoma (hipofiz tümörü) dışlandıktan sonra prolaktin salınımını baskılayan Bromokriptin (Parlodel) önerilir. Prognoz olumludur. Kadınların yarısından fazlasında yumurtalıkların hormonal ve üretken işlevleri geri yüklenir.
Yumurtalık hiperinhibisyon sendromunun önlenmesi, hormonal kontrasepsiyon için dikkatli ilaç seçiminden oluşur. 0.03-0.035 mg'dan fazla östrojen içermeyen östrojen-progestin kontraseptiflerin yanı sıra iki ve üç fazlı ilaçların kullanılması tercih edilir.
Yumurtalık tümörleri:
İnsan vücudunun hiçbir organında, yumurtalıkta olduğu kadar histogenetik çeşitlilikte tümör yoktur. Şu anda, DSÖ uzmanları S.F. tarafından önerilen tümörlerin histolojik sınıflandırması. Serov, Scully (R.E. Scully) ve Sobin (L. Sobin), tümör benzeri süreçler dahil.Yumurtalık tümörlerinin histolojik sınıflandırması:
(S.F. Serov, Scully, Sobin, 1977, kısaltılmış)I. Epitel tümörleri
A. Seröz tümörler (iyi huylu, sınırda, kötü huylu).
B. Müsinöz tümörler (iyi huylu, sınırda, kötü huylu)
B. Endometrioid tümörler (iyi huylu, sınırda, kötü huylu).
D. Berrak hücreli veya mezonefroid tümörler (iyi huylu, sınırda, kötü huylu)
D. Brenner tümörleri (iyi huylu, sınırda, kötü huylu)
E. Karışık epitelyal tümörler (iyi huylu, sınırda, kötü huylu)
II. Seks kord stromal tümörleri
A. Granüloza-stromal-hücresel
1. Granüloza hücresi
2. Tekomalar-fibromlar (tekoma, fibroma, sınıflandırılmamış tümörler)
3. Karışık
B. Androblastomalar (Sertoli ve Leydig hücrelerinden tümörler - mezenkim türevleri)
1. Son derece farklılaştırılmış
2. Ara farklılaşma
3. Düşük farklılaştırılmış
4. Heterolojik unsurlarla
B. Gynandroblastoma
III. Lipit hücreli tümörler
IV. germ hücreli tümörler
A. Disterminoma
B. Endodermal sinüs tümörü
B. Embriyonik karsinom
G. poliembriyom
D. Korionepitelyoma
E. Teratom (olgunlaşmamış, olgun)
G. Karışık germ hücreli tümörler
V. Gonadoblastoma (saf, eşey hücreli tümörlerle karışık)
VI. Yumurtalıklara özgü olmayan yumuşak doku tümörleri
VII. Sınıflandırılmamış tümörler
8. İkincil (metastatik) tümörler
IX. Tümör benzeri süreçler
A. Gebelik luteomu
B. Yumurtalık stroma hiperplazisi ve hipertekoz
B. Masif yumurtalık ödemi
D. Foliküler kist ve korpus luteum kisti
D. Çoklu foliküler kistler (polikistik yumurtalıklar)
E. Çoklu luteinize foliküler kistler ve/veya korpus luteum
G. Endometriozis
Z. Yüzeysel epitel inklüzyon kistleri
I. Basit kistler
İLE. Enflamatuar süreçler
L. Parovaryal kistler
Yumurtalık tümörlerinin çoğu epitelyaldir. Diğer tümörlerden hormonal aktivite gösteren germ hücreli ve seks kord stromal tümörleri daha sıktır. Genellikle yumurtalıkta metastatik tümörler gelişir.
Epitel tümörleri:
Benign epitelyal tümörler, I'in en sık görülen tümörleridir. Özellikle klinik pratikte kistomalar olarak adlandırılan seröz ve müsinöz epitelyal tümörler yaygındır. Morfolojik olarak düz duvarlı ve papiller kistomlar ayırt edilir.Düz duvarlı seröz kistom:
Pürüzsüz duvarlı seröz kistoma (seröz kistadenom, silioepitelyal kistoma), içten siliyer epitel ile kaplanmış, hafif yanardöner bir sıvı içeren, ince duvarlı, küresel tek veya çok odacıklı bir oluşumdur. Kural olarak, tümör tek taraflıdır, küçüktür, ancak kütlesi birkaç kilograma ulaşan tümörler vardır.Papiller seröz kistom:
Papiller seröz kistadenom (papiller seröz kistadenom), iç yüzeyde ve bazen dışta papiller büyümelerin varlığıyla düz duvarlıdan farklıdır. Her iki yumurtalık da sıklıkla etkilenir, komşu organlara yapışıklıklar, asit oluşur. Seröz sistomalar menopoz öncesi ve sonrası dönemde daha sık gelişir.Müsinöz sistom:
Müsinöz sistomlar, mukus benzeri içerikler nedeniyle isimlerini almıştır. Tümörler, kural olarak, çok odacıklıdır, tek tek odaların şişmesi nedeniyle loblu bir yüzeye sahiptir ve büyük boyutlara ulaşabilir. Tümör yüzeyinde papilla büyümesi olan papiller müsinöz sistomlarda, sıklıkla asit oluşur. Müsinöz sistomlar genellikle 40-60 yaşlarında, papiller tümörlerde - postmenopozda görülür.Brenner tümörü:
Brenner tümörü, yumurtalığın bağ dokusundan oluşur ve içinde bulunur. çeşitli şekiller epitel hücrelerinin alanları. Kural olarak, menopoz öncesi ve sonrası gelişir. Epitelyal iyi huylu tümörlerin diğer formları - endometrioid (morfolojik olarak endometriyal tümörlere benzer), şeffaf hücre (glikojen içeren hafif hücreleri içerir) ve karışık - oldukça nadirdir.Yumurtalığın iyi huylu epitelyal tümörlerinin klinik belirtileri, esas olarak tümörün boyutuna ve konumuna bağlıdır. Küçük boyutlu tümörler bile alt karın bölgesinde ağırlık ve ağrı hissine neden olur. Mesane ve bağırsaklar sıkıştığında idrara çıkma ve dışkılama bozulur. Bazı tümörler asit ile karakterizedir.
Yaygın bir komplikasyon, bir yumurtalık tümörünün pedinkülünün burulmasıdır. Tümörün pedikülü, gerilmiş bağlardan (yumurtalığı askıya alan bağ, yumurtalığın uygun bağı, uterusun geniş bağının arka yaprağının bir kısmı) oluşur. yumurtalık arteri ve onu uterin artere, lenfatik damarlara ve sinirlere bağlayan dallar, genellikle gerilmiş bir fallop tüpü de tümörün pedikülüne girer.
Bir yumurtalık tümörünün pedikülünün burulması, ani hareketler, vücut pozisyonundaki değişiklikler, fiziksel efor, genellikle hamilelik sırasında meydana gelir. doğum sonrası dönem. Torsiyon tam veya kısmi olabilir. Tam burulma ile, tümördeki kan dolaşımı keskin bir şekilde bozulur, akut karın semptomlarının eşlik ettiği kanamalar ve nekroz meydana gelir: karında ani keskin ağrı, mide bulantısı, kusma, karın ön duvarında kas gerginliği; ateş, solgunluk, soğuk ter, taşikardi.
Tümör boyut olarak artar, yırtılması, peritonit gelişimi ile enfeksiyon mümkündür. Tümör sapının kısmi burulması, yoğunluğu, bozulmuş kan akışının bir sonucu olarak tümörde meydana gelen değişikliklerin derecesine bağlı olan, daha az belirgin semptomlarla ilerler. Perifokal inflamasyon, tümörün çevre organ ve dokularla füzyonuna yol açabilir.
Yumurtalık tümörü kapsülünün yırtılması daha az görülür, bazen travma, kaba bir jinekolojik muayene sonucu ortaya çıkar. Tümör kapsülü I.'nin yırtılmasının belirtileri ani karın ağrısı, karın içi kanamanın neden olduğu şoktur. Seröz papiller kistomlar çoğunlukla maligndir. daha az sıklıkla müsinöz papiller.
Bir yumurtalık tümörünün teşhisi jinekolojik, ultrason ve histolojik çalışmalardan elde edilen verilere dayanarak konur. Jinekolojik muayenede genişlemiş bir yumurtalık belirlenir. Tanıda, özellikle küçük yumurtalık tümörlerinde çok yardımcı olan, tümörün boyutunu, kapsülün kalınlığını, odaların varlığını ve papiller büyümeleri doğru bir şekilde belirlemenizi sağlayan ultrasondur. Tümörün nihai iyi huylu doğası, biyopsi sonuçlarıyla doğrulanır. Tanı merkezlerinde ameliyat öncesi teşhis amaçlı özel çalışmalar kullanılmaktadır. ayırıcı tanı yumurtalığın iyi huylu ve kötü huylu tümörleri.
Yumurtalığın iyi huylu epitel tümörlerinin tedavisi cerrahidir, çünkü. tümörün boyutu ne olursa olsun malignite riski vardır. Ameliyat sırasında acil bir histolojik inceleme yapılır. tümör dokusu. Seröz düz duvarlı bir sistom ile, operasyonun hacmi hastanın yaşına bağlıdır: genç kadınlarda, sağlıklı yumurtalık dokusu bırakarak tümörün pul pul dökülmesine izin verilir; menopoz sonrası panhisterektomi gereklidir - uterusun çıkarılması ve onun ekleri. Seröz papiller kistomlar, müsinöz kistomlar ve Brenner tümörü ile üreme çağındaki kadınlarda etkilenen yumurtalık çıkarılır, menopoz sonrası kadınlarda uterus ve ekleri çıkarılır. Yumurtalık tümörünün pedikülünün bükülmesi veya tümör kapsülünün yırtılması durumunda ameliyat acil olarak gerçekleştirilir.
Prognoz, tümörün histolojik incelemesinden sonra belirlenir, zamanında cerrahi ile elverişlidir. Seröz papiller yumurtalık kistleri nedeniyle ameliyat olmuş kadınlar bir jinekolog tarafından izlenmelidir.
Malign epitel tümörleri (kanser):
Avrupa'nın ekonomik olarak gelişmiş ülkelerinde ve Kuzey Amerika Yumurtalık kanseri insidans oranı, kadın genital organlarının habis tümörlerinin insidans yapısında ikinci sırada yer alır ve yumurtalık kanserinden ölüm oranı, servikal ve uterin kanserin toplamından daha yüksektir. Yumurtalık kanseri ağırlıklı olarak kadınlarda yaşamın 4. dekatının sonunda ve sadece 5. dekadında gelişir.Yumurtalık kanserinin patogenezi tam olarak anlaşılamamıştır, ancak çok sayıda deneysel, epidemiyolojik, klinik ve endokrinolojik çalışmanın sonuçları bu tümörün hormonal bağımlılığı hipotezinin temelini oluşturmuştur. Yumurtalık kanserli hastalarda kanda gonadotropik hormon ve östrojen düzeylerinde yükselme, progesteron eksikliği saptanır.
Yumurtalık kistadenokarsinomlarında, özellikle oldukça farklılaşmış endometrioid tümörlerde, sayısı tümörlerin sentetik progestinler ve antiöstrojenlerle tedaviye duyarlılığını belirleyen sitoplazmik estradiol ve progesteron reseptörleri sıklıkla belirlenir. Yumurtalık kanseri, endometriyum, meme ve kalın bağırsağın sağ yarısının karsinomları (birincil çoklu kanser) ile birleştirilebilir. Yumurtalık, endometriyum, meme ve kolon kanseri olan hastaların ailelerinde, bu tümörlere kalıtsal bir yatkınlık kaydedilmiştir.
Adet düzensizliği, kısırlık, menopoz sonrası rahim kanaması, uzun süreli yumurtalık kistleri, rahim miyomları, kronik olan kadınlarda yumurtalık kanserine yakalanma riski yüksektir. inflamatuar hastalıklar uterusun adneksleri ve ayrıca iç genital organların iyi huylu tümörleri için menopoz öncesi veya sonrası opere edilenlerde, yumurtalıklardan birini veya her ikisini birden bırakanlarda.
Malign epitelyal over tümörlerinin histotipi farklı olabilir. Ya.'nın tüm malign tümörlerinin %90'dan fazlası seröz, müsinöz ve endometrioid tümörlerdir. Yumurtalık kanseri agresiftir, hızlı büyüme ve metastazın evrensel doğası. Tümör yayılmasının implantasyon yolu baskındır - karsinomatöz asit ve hidrotoraks gelişimi ile parietal ve visseral periton boyunca rekto-uterin boşluğa, daha büyük omentum ve plevraya metastaz.
Lenfojenik metastazlar (esas olarak Lenf düğümleri aortun karın kısmı çevresinde ve iliak lenf düğümlerinde yer alan) primer hastaların %30-35'inde saptanır. Akciğerlerde ve karaciğerde hematojen metastazlar, yalnızca geniş implantasyon ve lenfojen yayılımın arka planında nispeten nadiren belirlenir.
Yumurtalık kanserinin yayılma derecesini değerlendirmek için Uluslararası Jinekologlar ve Doğum Uzmanları Federasyonu (FIGO) tarafından önerilen aşamalara göre sınıflandırma ve TNM sistemine göre sınıflandırma kullanılır.
Uluslararası Jinekologlar ve Doğum Uzmanları Federasyonu tarafından önerilen yumurtalık kanseri sınıflandırması:
Aşama I - tümör yumurtalıklarla sınırlıdır.Aşama la - tümör bir yumurtalık ile sınırlıdır, asit yoktur, kapsül sağlamdır (i) - kapsülün çimlenmesi ve (veya) yırtılması.
Evre IV - tümör her iki yumurtalıkla sınırlıdır, kapsül sağlamdır.
Evre Ic - tümör bir veya her iki yumurtalıkla sınırlıdır, kapsülün çimlenmesi vardır ve (veya) yırtılması ve (veya) asit belirlenir veya yıkamada kanser hücreleri bulunur karın boşluğu.
Evre II - tümör, pelvise yayılmış bir veya her iki yumurtalığı etkiler.
Aşama IIa - rahimde ve (veya) fallop tüplerinde yayılma ve (veya) metastazlar.
Aşama 1b - diğer pelvik dokulara yayıldı.
Evre IIc - Genişleme, evre IIa veya llv ile aynıdır, ancak karın sıvısında asit veya kanser hücreleri vardır.
Evre III - pelvisin dışındaki peritonda metastazlar ve (veya) retroperitoneal veya inguinal lenf düğümlerinde, büyük omentumda metastazlarla bir veya her iki yumurtalığa yayılır.
Evre IV - uzak metastazlarla bir veya her iki yumurtalığa yayıldı, dahil. karaciğer parankiminde; kanser hücrelerinin sitolojik inceleme ile belirlendiği plevral boşlukta efüzyon varlığı.
Yumurtalık kanserinin TNM sınıflandırması (1981'de revize edildi)
T - birincil tümör
T0 - birincil tümör belirlenmedi
T1 - yumurtalıklarla sınırlı tümör:
T1a - tümör bir yumurtalıkla sınırlı, asit yok
T1a1 - yumurtalık yüzeyinde tümör yok, kapsül etkilenmedi
T1a2 - yumurtalık yüzeyindeki tümör ve (veya) kapsülün bütünlüğünün ihlali
T1v - tümör iki yumurtalıkla sınırlıdır, asit yoktur:
T1v1 - yumurtalıkların yüzeyinde tümör yoktur, kapsül etkilenmez
T1v2 Yumurtalıklardan birinin veya her ikisinin ve/veya ilgili kapsülün yüzeyinde şişlik
T1c Tümör bir veya her iki yumurtalıkla sınırlı ve asit sıvısında veya karın sıvısında malign hücreler var
T2 - tümör bir veya her iki yumurtalığı etkiler ve pelvise uzanır:
T2a Uterusa ve/veya fallop tüplerinden birine veya her ikisine yayılımı ve/veya metastazı olan, ancak visseral periton tutulumu olmayan ve asitsiz tümör
T2v Tümör diğer pelvik dokuları ve/veya visseral peritonu invaze etmiş ancak asit yok
T2c - tümör uterusa ve (veya) fallop tüplerinden birine veya her ikisine, pelvisin diğer dokularına yayılır; malign hücreler asit sıvısında veya karın boşluğundan kızarmada belirlenir
T3 - tümör bir veya her iki yumurtalığı etkiler, uzanır ince bağırsak veya omentum, pelvisle sınırlı veya pelvis dışında veya retroperitoneal lenf nodlarında intraperitoneal metastazlar
N - bölgesel lenf düğümleri
N0 - bölgesel lenf düğümlerinde hasar belirtisi yok
N1 - bölgesel lenf düğümlerinde bir lezyon var
Nx - bölgesel lenf düğümlerinin durumunu değerlendirmek için yetersiz veri
M - uzak metastazlar
M0 - uzak metastaz belirtisi yok
M1 - uzak metastazlar var
Mx - uzak metastazları belirlemek için yetersiz veri
Yumurtalık kanseri bir süre asemptomatik olabilir. Muhtemel halsizlik, hipogastrik bölgede ağrı. Tümör süreci ilerledikçe asit (karın büyümesi), hidrotoraks (nefes darlığı) belirtileri ortaya çıkar, bağırsak fonksiyonu bozulur, diürez azalır ve genel durum. Tümör gelişiminin erken evrelerinde jinekolojik muayene, yumurtalıkların birinde veya her ikisinde hafif bir artış gösterebilir. Daha sonraki aşamalarda, uterus ekleri alanında (vakaların% 70'inde lezyon iki taraflıdır), yoğun, ağrısız, heterojen tutarlılıktaki tümör kitleleri belirlenir: uterus eklerinin hareketliliği nedeniyle sınırlıdır. fiksasyon ve adezyonlar ve tümör rekto-uterin kavitede palpe edilir.
Yumurtalık kanserinin gelişiminin erken evrelerinde teşhisi zordur. Dünya genelinde yeni tanı konulan hastaların %70-75'i hastalığın III. ve IV. evrelerini taşıyan kişilerdir. Teşhisteki zorluklar, yumurtalık kanserinin asemptomatik seyri, patognomonik belirtilerin olmaması ve mevcut semptomların hastalar ve doktorlar tarafından hafife alınması ile ilişkilidir.
Asit genellikle yanlışlıkla kalp veya karaciğer yetmezliğinin bir tezahürü olarak kabul edilir, hidrotoraks - plörezi sonucu göbek bölgesinde şişlik (metastazlar) göbek fıtığı ile karıştırılır. Jinekologlar bazen yumurtalık kanseri olan hastaları aylarca gözlemlerler ve bunu rahim uzantılarının iltihaplanması veya (tümörün rahim ile füzyonu ile) subseröz rahim miyomu sanırlar. Rektovajinal muayene yapılmazsa hatalı sonuçların sıklığı artar.
Pelvik organların ultrason muayenesi, yumurtalık kanserinin erken teşhisinde büyük yardımcıdır. Yumurtalıkta hafif bir büyüme tespit edilirse (gençlik döneminde ve menopoz sonrası dönemde 4 cm'den fazla, üreme çağında 5 cm'den fazla), rekto-uterin boşluğun delinmesi ve ardından sitolojik inceleme de dahil olmak üzere ayrıntılı bir inceleme belirtilir. punktat, laparoskopi ve laparotomi. Laparotomi sırasında, tümörün histotipini netleştirmek için hızlı bir biyopsi yapılır, pelvik ve abdominal organların kapsamlı bir revizyonu dahil Büyük omentum, karaciğer ve diyafram, sürecin yayılma derecesini belirlemek için.
Uzmanlaşmış araştırma merkezleri ayrıca yumurtalık kanserini teşhis etmek için bilgisayarlı tomografi ve MRG introskopi kullanır. Kandaki CA 125 antijenini belirleyerek yumurtalık kanserinin erken teşhisi için son yıllarda önerilen immünolojik yöntem, yeterince duyarlı ve özgül değildir ve bu nedenle güvenilir bir tarama testi olarak kabul edilemez. Bununla birlikte, tedaviden önce belirtilen antijenin yüksek konsantrasyonu belirlenirse, ameliyat veya kemoterapi sonrası seviyesinin incelenmesi, remisyonun başlangıcını veya hastalığın ilerlemesini yargılamayı mümkün kılar.
Ameliyattan önce röntgen çekilmesi önerilir. göğüs, intravenöz ürografi, pelvis, karaciğer ve böbreklerin ekografisi, midenin fibrogastroskopisi veya floroskopisi, sigmoidoskopi, kolonoskopi, baryum sülfat verilmesinden sonra kolonun röntgen muayenesi.
Yumurtalık kanserinin tedavisi, cerrahi, kemoterapötik, radyasyon ve son yıllarda hormonal ve immünoterapötik yöntemlerin bireyselleştirilmiş kullanımından oluşur. Evre I ve II yumurtalık kanseri olan hastaların tedavisi ameliyatla başlar (karın ön duvarında uzunlamasına bir kesi ve pelvik organların ve karın boşluğunun kapsamlı bir revizyonu gerekir). Optimum operasyon uterusun, eklerinin ve büyük omentumun çıkarılmasıdır. Ameliyattan sonra kemoterapi endikedir. Bazı kliniklerde radyasyon tedavisi başarıyla kullanılmaktadır - pelvisin uzaktan ışınlanması.
Evre III ve IV yumurtalık kanserinde, cerrahi, kemoterapi ve (veya) pelvis ve karın boşluğunun uzaktan ışınlanması dahil olmak üzere karmaşık tedavi yeterli kabul edilir. Çoğu hastada, tedaviye ameliyatla, asit ve hidrotoraksla - polikemoterapiyle (tercihen karın ve plevral boşluklara ilaç verilmesi) başlamak tercih edilir. Operasyonu gerçekleştirirken, sitoredüktif cerrahinin ilkelerinden hareket ederler, yani. oluşturmak için ana tümör kitlelerinin ve metastazlarının çıkarılmasını en üst düzeye çıkarmaya çalışmak Daha iyi koşullar Sonraki kemoterapi için ve radyoterapi. Bu amaçla, eklerinin, büyük omentumun ve bireysel metastatik düğümlerin çıkarılmasıyla uterusun supravajinal amputasyonu veya yok edilmesi gerçekleştirilir.
Monokemoterapi (siklofosfamid, tiyofosfamid, fluorourasil, metotreksat veya başka bir antitümör ajan reçetesi) hastaların %35-65'inde etkilidir, 10 ila 14 ay süren remisyon sağlar. En iyi sonuçlar, sıklıkla siklofosfamid, metotreksat ve fluorourasil veya siklofosfamid, adriamisin ve sisplatin kombinasyonlarının kullanıldığı polikemoterapi ile elde edilir. Polikemoterapi en az 1 yıl sürer. Bundan sonra, remisyonu objektif olarak doğrulamaya ve kemoterapiyi kesmeye, ikinci bir sitoredüktif operasyon gerçekleştirmeye izin veren ikinci bir laparotomi konusuna karar verilir: ileri tedavi planını netleştirmek için.
İlerlemiş yumurtalık kanserinin tedavisinde umut verici yönlerden biri, ameliyat sonrası pelvis ve karın boşluğunun "hareketli bantlar" tekniği kullanılarak ışınlanmasıdır ve bunun sonucunda evre III yumurtalık kanseri olan hastaların 5 yıllık sağkalım oranı artar. %40'a kadar. Radyonüklidlerle ilişkili monoklonal antikorların kullanımı için, ilerleyici bir tümörün yayılmasının lokalizasyonunu ve kapsamını netleştirmeyi ve aynı zamanda seçici bir sitotoksik etki gerçekleştirmeyi mümkün kılan teknikler geliştirilmektedir.
Son yıllarda yumurtalık adenokarsinomlarında sitoplazmik progesteron ve estradiol reseptörlerinin keşfi ile bağlantılı olarak yumurtalık kanserli hastaların tedavisi için kullanılmaya başlanmıştır. hormonal müstahzarlar. Sentetik progestinlerin (örneğin, oksiprogesteron kapronat) antiöstrojenlerle (tamoksifen) kombinasyonu en uygun olarak kabul edilmektedir. Hormon tedavisi, geleneksel tedavi yöntemlerinin yerine geçmez, onları tamamlar; en çok yüksek derecede diferansiye endometrioid adenokarsinomlu hastalarda etkilidir. Ya. kanseri için immünoterapi hala klinik deneyler aşamasındadır, umut verici alanlar LAK hücrelerinin (aktif öldürücü lenfokinler), interlökin 2'nin intraabdominal uygulaması ve rekombinant a-interferondur.
Yumurtalık kanserinin prognozu, tümörün biyolojik özelliklerine (histotip, farklılaşma derecesi, östradiol ve progesteron reseptörlerinin içeriği), sürecin boyutuna ve tedavinin yeterliliğine bağlıdır. Evre I yumurtalık kanseri için 5 yıllık sağkalım oranı %60-70'tir; Aşama II - %40-50, Aşama III - %10-40, Aşama IV - %2-7. Kombine tedavinin tüm bileşenlerindeki iyileşmeye rağmen, bu göstergeler belirgin bir şekilde artma eğiliminde değildir.
Bu nedenle, yumurtalık kanseri sorununun anahtarı, erken teşhisine yönelik yeni yaklaşımların geliştirilmesidir. Yumurtalık kanseri gelişimi için risk faktörleri olan, jinekolog gözetiminde (en az 6 ayda bir muayene) ve gerekirse hastane ortamında muayene edilmesi gereken kadınların belirlenmesi önemlidir. Yumurtalık kanserini önlemenin gerçek yolu, bu organın iyi huylu tümörlerinin zamanında tespiti ve cerrahi tedavisidir.
Borderline epitelyal yumurtalık tümörleri, iyi huylu ve kötü huylu tümörler arasında bir ara pozisyonda bulunur. I.'nin borderline epitelyal tümörlerinin malignite belirtileri göstermesi nedeniyle, bazı yazarlar bunlara düşük dereceli karsinomlar diyor. Ancak bu tümörlerin prognostik değerlendirmesi tam olarak aydınlatılamamıştır.
Sınırda epitelyal yumurtalık tümörü tanısı, tümörün çok sayıda bölümünün histolojik incelemesi ile konur. Cerrahi tedavi: apendiksler ve omentektomi ile uterusun çıkarılması. tutmak isteyen genç bayanlar için çocuk doğurma işlevi, yumurtalık tümörünün ve büyük omentumun çıkarılmasına izin verilir. Tümör kapsülünün çimlenmesi veya implantasyon metastazları belirlenirse, ameliyattan sonra birkaç polikemoterapi kürü gerçekleştirilir.
germ hücreli tümörler:
Yumurtalığın germ hücreli tümörleri arasında, olgun teratomlar (dermoid kistler) daha yaygındır - iyi huylu tümörler, vücudun farklılaşma aşamasındaki çeşitli dokularından (cilt, yağ dokusu, saç, sinir dokusu, dişlerin kemikleri) oluşan, mukus benzeri bir kütle içine alınmış ve kalın duvarlı yoğun bir kapsülle kaplıdır. Tümör genellikle tek taraflıdır, yavaş büyür, büyük boyutlara ulaşmaz. Kural olarak genç kadınlarda ve ergenlik çağındaki kızlarda bulunur.Klinik belirtiler tümörün büyüklüğünden kaynaklanmaktadır. Akut karın semptomlarının eşlik ettiği tümör pedikül torsiyonu sıklıkla meydana gelir. Jinekolojik muayenede dermoid kistler uterustan lateral ve anterior olarak palpe edilir. Cerrahi tedavi - sağlıklı yumurtalık dokusu bırakarak tümörün çıkarılması. Prognoz olumludur.
En yaygın germinojenik malign tümörler yumurtalıklar, disgerminom, olgunlaşmamış teratom ve koryonepitelyoma içerir.
Disgerminom:
Disgerminom histogenezi iyi anlaşılmamıştır. Çoğu durumda tümör tek taraflıdır, boyutu önemli ölçüde dalgalanır, sıklıkla tümör kapsülün içinde büyür ve çevre dokularla birleşir. Tümör dokusunda sıklıkla kanamalar görülür. Tümör, büyük çekirdekli büyük, iyi tanımlanmış hücrelerden oluşur. Bazen, stromanın lenfositik infiltrasyonu olan Pirogov-Langhans hücrelerinin tipindeki çok çekirdekli dev hücreler tarafından belirlenir. Metastaz ağırlıklı olarak lenfojen yolla gerçekleşir.Disgerminom kızlarda ve genç kadınlarda gelişir. Klinik olarak, alt karın bölgesinde, bazen (örneğin, tümör içine kanama ile) akut ağrı ile kendini gösterebilir. Tanı jinekolojik, ultrason ve histolojik çalışmaların sonuçlarına dayanmaktadır.
Kapsülü çimlenmeyen küçük bir tümörü olan genç hastalarda, etkilenen yumurtalığın ve daha büyük omentumun çıkarılmasına izin verilir, ardından kemoterapi (kür başına 6-8 g siklofosfamid) uygulanır. Sonraki 3 yılda profilaktik kemoterapi önerilir. Diğer durumlarda, yürütmek radikal operasyon(rahmin eklerle çıkarılması) ve kemoterapi. Yeterli tedavi için prognoz nispeten elverişlidir.
Olgunlaşmamış teratom:
Olgunlaşmamış teratomlar, her üç mikrop tabakasından türetilen farklılaşmamış elementler içerir. Genç kadınlarda gelişirler, hızlı büyüme ve kötü huylu bir seyir ile karakterizedirler. Lenfatik ve kan damarlarına metastaz yapın. İlk belirtiler alt karın bölgesinde ağrı, halsizlik ve sıklıkla asittir. Tanı, yumurtalığın diğer tümörlerinde olduğu gibi, jinekolojik, ultrason ve histolojik çalışmaların sonuçlarına göre konur. Cerrahi tedavi (rahim ve eklerinin çıkarılması), ardından polikemoterapi. Prognoz elverişsizdir.Seks kord stromal tümörleri:
Seks kord stromal tümörleri hormon üreten tümörler olarak sınıflandırılır. Dişileştirici (salgılanan letrojenler) ve virilize edici (androjenler salgılayan) olarak ayrılırlar.Dişileştirici yumurtalık tümörleri:
Dişileştirici yumurtalık tümörleri, granüloza hücreli, teka hücreli (tekoma) ve karışık (granüloza hücreli) tümörleri içerir. Bir granüloza hücreli tümör, atresize olan yumurtalık foliküllerinin granüloza hücrelerinden gelişir. Seks kord stromal tümörü genellikle tek taraflıdır, çapı 0,2-0,3 cm ila 20 cm arasında değişir (daha sıklıkla 10 cm'yi geçmez). Tümör yoğun, pürüzsüz bir kapsülle kaplıdır, yumuşak bir dokuya sahiptir, kesi üzerinde kistik boşluklar, katı yapılar, sıklıkla sarımsı renkli (luteinizasyon) ve kanama odakları içerir.Tekalüler tümör, tekacelllerden oluşur, büyük boyutlara ulaşmaz (genellikle çapı 8 cm'den fazla değildir), yoğun bir dokuya sahiptir, sıklıkla yumurtalık şeklini tekrarlar. Seks kordunun stromasının tümör içindeki kesitinde yoğun sarı renkli katı yapılar belirlenir. Granüloza hücreli tümörler, granüloza hücreleri ve teka hücrelerinden oluşur.
Dişileştirici yumurtalık tümörlerinin üç tipi de genellikle menopoz sonrası kadınlarda gelişir, daha az sıklıkla menarşın başlangıcından önceki yaşamın ilk on yılında. Üreme çağında, bu tümörler nadiren ortaya çıkar. Uterusun feminize edici tümörleri olan birçok hastada uterus fibroidleri, yumurtalık foliküler kistleri ve endometriyumda çeşitli hiperplastik süreçler (glandüler kistik hiperplazi, atipik hiperplazi, adenokarsinom) vardır.
Dişileştirici yumurtalık tümörlerinin klinik belirtileri, geliştikleri yaşa bağlıdır. Yaşamın ilk on yılındaki kızlarda, prematüre cinsel gelişim: dış ve iç genital organlar, meme bezleri artar: kasık kılları görülür; adet benzeri asiklik akıntı başlar.
Üreme çağındaki kadınlarda, işlevsizliğe benzer asiklik uterus kanaması meydana gelir. Postmenopozda, endometriumdaki hiperplastik değişiklikler nedeniyle adet benzeri akıntı görülür, hiperöstrojenizm nedeniyle "gençleşme" belirtileri görülür: cilt turgoru artar, meme bezleri şişer, iç ve dış genital organlarda atrofik değişiklikler kaybolur, libido belirir.
Dişileştirici yumurtalık tümörlerinin çoğu (%75-80) iyi huyludur. Ancak histolojik malignite belirtilerinin yokluğunda bile, karın organlarının seröz örtüsünde, parietal peritonda, omentumda metastazlar ve çıkarılmasından 5-30 yıl sonra tümör nüksleri oluşabilir.
Yaşamın ilk on yılındaki kızlarda ve postmenopozal kadınlarda dişileşen yumurtalık tümörlerinin teşhisi, karakteristik klinik semptomlar nedeniyle zor değildir. Büyümüş bir yumurtalığın saptanmasıyla doğrulanır (ultrason taramasında 4 cm'den fazla). Yardımcı teşhis değeri, kanda ve idrarda, bu hormonların otonom salgılanmasını gösteren, yaş normundan önemli ölçüde yüksek olan östrojen seviyelerinin saptanmasıdır.
Üreme çağında dişileştirici bir yumurtalık tümörü, rahim kanaması gösteren hastalıklardan, özellikle asiklik olanlardan ayırt edilmelidir: işlevsiz rahim kanaması, rahim miyomu, dış ve iç endometriozis. Özellikle etkisiz hormon tedavisi durumunda, disfonksiyonel uterin kanaması olan kadınlarda endometriyumda tekrarlayan hiperplastik süreçlerin varlığında dişileştirici bir I. tümöründen şüphelenmek mümkündür. Tanıda belirleyici olan, yumurtalığın boyutunu ve yapısını belirlemeye izin veren ultrasondur.
Dişileştirici yumurtalık tümörlerinin tedavisi cerrahidir. Kızlarda ve genç kadınlarda sadece etkilenen yumurtalık alınabilir, menopoz ve postmenopozda panhisterektomi gerekir.
Prognoz, tümörün histolojik incelemesinden sonra belirlenir. Ameliyattan sonra uzun vadede nüks ve metastaz olasılığı göz önüne alındığında, hastalar yaşamları boyunca bir jinekolog-onkolog gözetiminde olmalıdır.
Yumurtalığın virilize edici tümörleri:
Virilize edici yumurtalık tümörleri - androblastomlar - Sertoli hücrelerinden ve (veya) Leydig hücrelerinden kaynaklanır. Bir Sertoli hücre tümörü, oldukça farklılaşmış hücrelerden oluşan iyi huylu bir tümördür. Androjenlerle birlikte östrojen salgılar. bu da endometriyumda keskin olmayan bir şekilde belirgin hiperplastik süreçlerin virilizasyonunun arka planında ortaya çıkmasına neden olur. Tümör genellikle çapı 10 cm'yi geçmez, yoğun bir kapsülle çevrilidir, kesi üzerinde loblu katı bir yapıya sahiptir, sarımsı renktedir.Sertoli hücrelerinden ve Leydig hücrelerinden bir tümör, kural olarak küçüktür (çapı 5-6 cm'den fazla değildir), yumuşak dokuludur, kapsülü yoktur ve kesitte olgunlaşmamış veya kriptorşid testislere benzer. Tümör, farklılaşma derecesine bağlı olarak kötü huylu veya iyi huylu olabilir. Leydig hücreli tümörler nadirdir. Yumurtalık kapısı bölgesinde, çapı 10 cm'den fazla olmayan bir düğüm bölümünde sarımsı, kapsülü olmayan, sınırlı bir şekilde gelişir, çoğu durumda iyi huyludur.
Androblastomlar genç kadınlarda daha sık görülür. Klinik tablo, tümörlerin, defeminizasyonun etkisi altında meydana gelen androjenleri salgılama yeteneğinden kaynaklanmaktadır. kadın vücudu: Menstrüasyon bozulur ve sonra durur, klitoris büyür, saç büyümesi viril özellikleri kazanır (yüzde, gövdede, uzuvlarda erkek tipi saç büyümesi), ses kalınlaşır, kellik genellikle yaşlı kadınlarda görülür. Kural olarak, üreme çağındaki kadınlarda hastalığın ilk belirtisi oligomenoredir, ardından amenore oluşur.
Benzer semptomlar, üreme çağında, nadiren ergenliğin başlangıcından önce ve menopoz sonrası dönemde ortaya çıkan adrenal korteksin ektopik dokusundan bir yumurtalık tümörü olan adrenoblastoma (hipernefroma) ile de ortaya çıkar.
Virilizan bir yumurtalık tümörünün teşhisi, genişlemiş bir yumurtalığın yanı sıra kanda artan testosteron seviyesini ve idrarda deksametazon uygulamasından sonra yüksek kalan 17-ketosteroidleri ortaya çıkaran ultrason ile doğrulanır.
Adrenogenital sendromlu yumurtalığın virilize edici tümörlerinin ve adrenal bezlerin virilize edici tümörlerinin ayırıcı tanısı, pnömoretroperiton koşullarında adrenal bezlerin tomografisinin sonuçlarına dayanır. bilgisayarlı tomografi ve ultrason.
Virilizan yumurtalık tümörlerinin tedavisi cerrahidir: etkilenen yumurtalığın çıkarılması veya (50 yaşın üzerinde) uterus ve eklerinin çıkarılması.
Prognoz, tümörün histolojik incelemesinden sonra belirlenir. Ameliyattan sonra virilizasyon belirtileri kaybolur, üreme çağındaki kadınlarda adet döngüsü geri yüklenir.
Metastatik tümörler:
Yumurtalıkta, gastrointestinal sistem, meme ve endometriyum kanseri metastazları daha yaygındır. En büyük klinik önemi metastatik tümör Mukoza içerikli krikoid hücrelerden ve "sarkom benzeri" bir stromadan oluşan Krukenberg. Krukenberg tümörünün boyutu genellikle kanserin birincil odağından çok daha büyüktür ve bazen tümör yumurtalıkta tespit edildiğinde tanınmaz halde kalır.Birincil tümör midede daha sık, daha az sıklıkla gastrointestinal sistemin başka bir organında bulunur. Vakaların %70-90'ında Krukenberg tümörü iki taraflıdır. Klinik belirtileri primer yumurtalık kanserine benzer. Bazı hastalarda tümörde hormonal olarak aktif luteinize stromal hücrelerin varlığı ile ilişkili amenore gözlenir. Teşhis, tümörün histolojik incelemesinin sonuçları ve başka bir organda birincil odağın saptanması ile doğrulanır. Tedavi ve prognoz altta yatan hastalığa bağlıdır.
Tümör süreçleri:
En yaygın olanları yumurtalık foliküler ve korpus luteum kistleri, parovaryal kistler, endometrioid yumurtalık kistleri, çoklu yumurtalık foliküler kistleri veya polikistik yumurtalıklardır; ooforit - genellikle fallop tüpünün iltihabı ile birleştirilen ve tümör benzeri bir konglomera - bir tubo-yumurtalık oluşumu - eşlik eden yumurtalık iltihabı.Yumurtalığın diğer tümör benzeri süreçleri - strema hiperplazisi ve hipertekoz, masif ödem, basit kistler, yüzeysel epitelyal inklüzyon kistleri ve özellikle gebeliğin luteoması - nadirdir. Çoklu lüteinize foliküler kistler ve korpus luteum, yumurtlamayı uyaran ilaçların yetersiz yüksek dozlarda kullanılmasından kaynaklanan iatrojenik hastalıklardır.
Foliküler yumurtalık kisti:
Foliküler sıvının yumurtlamamış bir folikülde birikmesi sonucu oluşan foliküler yumurtalık kisti, daha çok puberte döneminde ve genç kadınlarda görülür. Çapı nadiren 8 cm'yi geçen ince duvarlı tek odacıklı bir oluşumdur.Kist büyüdükçe duvarının iç yüzeyini kaplayan hücreler körelir. Granüloza hücreleri ile kaplı küçük foliküler kistler orta derecede hormonal aktiviteye sahiptir.Çapı 4-6 cm'ye kadar olan foliküler kistler genellikle klinik olarak kendini göstermez. Hormonal olarak aktif kistler ile hiperöstrojenizm ve bunun neden olduğu adet düzensizlikleri mümkündür: üreme çağındaki kadınlarda asiklik uterin kanama veya yaşamın ilk on yılındaki kızlarda erken cinsel gelişim. Foliküler kistin çapı 8 cm veya daha fazla ise, kan dolaşımında bozulma ve yumurtalık dokusunda nekroz ve (veya) kistin yırtılması ile birlikte kist sapının torsiyonu meydana gelebilir. Bu durumlarda akut karın tablosu gelişir.
Foliküler yumurtalık kistinin teşhisi şuna dayanır: klinik bulgular, jinekolojik ve ultrason muayenelerinden elde edilen veriler. Jinekolojik muayene sırasında (vajinal-abdominal, rektal-abdominal), uterusun önünde ve yanında, çoğu durumda hareketli, ağrısız, pürüzsüz bir yüzeye sahip sıkı elastik kıvamda tümör benzeri bir oluşum palpe edilir. Ultrason taramasında foliküler kist, ince duvarlı ve homojen içerikli, tek odacıklı yuvarlak bir oluşumdur.
Çapı 8 cm'ye kadar olan foliküler kistleri olan hastalar, tekrarlanan dinamik gözlemlere tabi tutulur. ultrason. Kural olarak, 11/2-2 ay içinde. kist geriler. Hızlandırmak için östrojen-progestin preparatları (ovidon, non-ovlon, bisekurin vb.) Adet döngüsünün 5. ila 25. günleri arasında 2-3 döngü için kullanılır.
8 cm veya daha büyük bir foliküler kist çapı ile kistin soyulması ve duvarının dikilmesi veya yumurtalığın rezeksiyonu belirtilir. Son yıllarda bu ameliyatlar laparoskopi sırasında yapılmaktadır. Bir yumurtalık kistinin bacaklarının burulması ile yumurtalık yırtılması. acil olarak ameliyat yapılır, yumurtalıktaki dolaşım bozuklukları durumunda çıkarılır. Prognoz olumludur.
Sarı cisim kisti:
Gerilemeyen bir korpus luteum bölgesinde, merkezinde dolaşım bozukluklarının bir sonucu olarak hemorajik sıvının biriktiği bir korpus luteum kisti oluşur. Kistin çapı genellikle 6-8 cm'yi geçmez Korpus luteum kisti kural olarak asemptomatiktir ve 2-3 ay içinde geriler.Komplikasyonlar, kist sapının burulması ve kistin boşluğundaki kanama sonucu yırtılması ve buna akut karın tablosu eşlik etmesidir. Bir jinekolojik muayene, ultrason taramasında foliküler kist ile aynı yapıya sahip olan yumurtalıkta tümör benzeri bir süreci belirler, bazen sarı gövde kistinde ince bir süspansiyon (kan) tespit edilir.
Asemptomatik küçük korpus luteum kistleri (6-8 cm çapa kadar) olan hastalar bir jinekolog tarafından 2-3 ay izlenir. Daha büyük kistlerin yanı sıra kistin rüptürü veya bacaklarında torsiyon olması durumunda cerrahi tedavi uygulanmaktadır. Laparoskopi sırasında kistin efüzyonu ve duvarının dikilmesi, son yıllarda yumurtalığın sağlıklı dokular içinde rezeksiyonu yapılmaktadır. Kist bacağının torsiyonu ile yumurtalıkta nekrotik değişiklikler olması durumunda laparotomi ve yumurtalığın alınması işlemi yapılır.
Yumurtalık strialarının hiperplazisi:
Yumurtalık tremasının hiperplazisi ve hipertekoz hiperplastik süreçlerdir. Yumurtalık strema hiperplazisi, esas olarak 50 yaşın üzerindeki kadınlarda görülür. Aromatizasyon sırasında östrojenlere (estron ve estradiol) dönüşen androjenlerin oluştuğu yumurtalık strema hücrelerinin fokal veya yaygın proliferasyonu ile karakterizedir. Yaşa göre alışılmadık şekilde artan östrojen seviyeleri, sıklıkla endometrial hiperplaziye ve uterus kanamasına (genellikle tekrarlayan) neden olur.Jinekolojik muayenede, yumurtalıklardan birinde veya her ikisinde hafif yaygın bir artış görülür, genellikle yumurtalık boyutu normal kalır. Ultrason taramalarında yumurtalığın uzunluğu 5 cm'yi geçmez, genişliği 3 cm'dir, yumurtalık yapısı homojen ve hiperekoiktir.
Tanı, yalnızca yumurtalığın histolojik incelemesinin sonuçlarına dayanarak konur. Hormon tedavisine uygun olmayan tekrarlayan endometriyal hiperplazi belirtileri tanıda özellikle önemlidir. Yumurtalık stromasının hiperplazisi ile endometriyal kanser gelişme riskinin yüksek olması nedeniyle, bir ameliyat önerilir - yumurtalıklardan birinin veya her ikisinin çıkarılması. Yumurtalığın hipertekozu ve hiperplastik stroması ile luteinize hücrelerin fokal birikimleri oluşur, yumurtalığın kesi üzerinde makroskopik muayenesi ile sarımsı odaklar gibi görünürler.
