Hava yoluyla bulaşan hastalıklar listesi. Özet: Çocuklarda havadaki damlacıklarla bulaşan enfeksiyonlar
1. Enfeksiyonun özü. 3
2. Kızıl. 3
4. Kızamıkçık. 5
5. Su çiçeği (su çiçeği) 6
6. Anjina (akut bademcik iltihabı) 6
7. Parotitis salgını (kabakulak) 7
8. Difteri. 9
9. Boğmaca.. 12
10. Bronşit. 14
Kullanılan literatür listesi.. 16
ENFEKSİYON (Latince infectio - enfeksiyondan) - bir reaktif süreçler kompleksinin eşlik ettiği patojenlerin insan veya hayvan vücuduna girmesi ve çoğalması; bulaşıcı bir hastalık, bakteri taşıyıcı veya mikropların ölümü ile sona erer.
Enfeksiyöz ajanın kaynağı, sağlıklı insanları ağız yoluyla (su ve yiyecekle), havayla (tükürük ve mukus damlacıklarıyla) ve eklembacaklı vektörlerle temas ettiğinde enfekte eder.
Çocuklar, hijyen becerilerine sahip olmadıkları için bulaşıcı hastalıklara karşı en hassas olanlardır. Bulaşan en iyi bilinen enfeksiyonlar arasında havadaki damlacıklar tarafından, çocuklarda: kızıl, kızamık, kızamıkçık, suçiçeği, bademcik iltihabı, salgın parotit (kabakulak), difteri, boğmaca, bronşit vb.
2. Kızıl
En yaygın çocukluk enfeksiyonlarından biri. Bu hastalıkta, patojen havadaki damlacıklar tarafından bulaşır. Bununla birlikte, bir apartman dairesinde kızıl hastalığı görüldüğünde, kiracılar birbirleriyle iletişim kurmazlarsa enfeksiyon genellikle komşu odalara yayılmaz. Genellikle enfeksiyon, çocuğun ağzına aldığı enfekte şeyler (oyuncaklar, bardaklar, kaşıklar, tabaklar vb.) yoluyla bulaşabilir. Çoğu zaman, 2 ila 6-7 yaş arası çocuklar hastadır. 15 yaşından sonra kızıl nadiren görülür.
Hastalığın başlangıcı akuttur. Ateş ve halsizlik ile kendini gösterir. Bademcikler bazen bir kaplama ile parlak kırmızı iken, yutulduğunda hemen hemen ağrı olur. Kızılın ana semptomu, hastalığın ilk gününde (nadiren ikinci günde) ortaya çıkan bir kızarıklıktır. Döküntü ilk olarak boyun ve üst vücut derisinde ortaya çıkar ve daha sonra hızla yüz ve ekstremitelere yayılır. Döküntü çok küçük (noktalı), parlak pembe veya kırmızıdır ve lekenin merkezi çevresine göre daha yoğun renklidir. İlk bakışta, hasta ciltte katı bir kızarıklık izlenimi verir. Cilde parmakla bastırıldığında, kızarıklık soluklaşarak beyaz bir nokta oluşturur, ancak daha sonra orijinal kırmızı rengi hızla geri yükler. Hastanın yüzü karakteristik bir görünüm kazanır - kırmızı bir alnın ve yanakların arka planında, nazolabial kıvrımlarla kenarlardan keskin bir şekilde sınırlanan beyaz bir nazolabial üçgen öne çıkar. Çocuğunuzda bu belirtileri tespit ettiyseniz, komplikasyonları önlemek ve tedaviye başlamak için mümkün olan en kısa sürede bir doktora başvurmanız gerekir. Komplikasyonları önlemek için çocuğun ancak hastalığın ilk haftasının sonunda yataktan kalkabileceğini, sık sık bol su verilmesi gerektiğini ve hastalığın başlangıcında yarı sıvı ve sıvı besinlerle beslenmesi gerektiğini unutmayın. yiyecek. Antibakteriyel tedavi bir doktor tarafından reçete edilmelidir.
3. Kızamık
Enfeksiyon havadaki damlacıklar tarafından gerçekleştirilir ve patojen oldukça uzun mesafeler boyunca hareket edebilir. Bu nedenle, bir konutta kızamık ortaya çıktığında, başka bir apartman dairesinde ve hatta başka bir kattayken size bulaşabilir. Bu nedenle hasta bir çocukla aynı odada kalan çocukların enfeksiyon kapma riski çok yüksektir. Kızamık üçüncü cisimlerle bulaşmaz.
Hastalık sıcaklıkta bir artış (38-39), baş ağrısı ile başlar. Kızıldan farklı olarak bu hastalığa burun akıntısı, öksürük ve hapşırma eşlik eder. Şiddetli fotofobi ve lakrimasyon gelişir. Küçük azı dişlerinin karşısındaki yanakların mukoza zarında, her biri kırmızı bir sınırla çevrili bir grup beyazımsı çıkıntı gördüğünüzde şüphesiz kızamık teşhisi konulabilir. Başka hiçbir hastalıkta bu belirti yoktur. Bu işaret koymanıza izin verecek doğru teşhis döküntü ortaya çıkmadan çok önce. Kızamık döküntüsü kulak arkasından ve yüzün ortasından başlayarak tüm yüze, boyuna ve üst parça göğüs.
Nazolabial üçgenin derisi de bir döküntü ile kaplıdır. 2. gün döküntü tüm gövdeye ve uzuvların ilk bölümlerine yayılır ve 3. gün uzuvların tüm derisini kaplar. Döküntü ilk başta kırmızı bir sınırla çevrili pembe bir tüberküldür ve daha sonra bu tüberküller tek bir büyük noktada birleşir.
Lütfen kızamık ve kızıl döküntülerinin tamamen farklı bir karaktere sahip olduğunu ve birbirinden kolayca ayırt edilebileceğini unutmayın. Ayrıca kızamık için antibiyotik kullanılmadığını da bilmeniz gerekir, çünkü bu hastalığa bakteriler neden olmaz, antibiyotik kullanmanın anlamsız olduğu virüsler neden olur. İyi bakım, temiz hava, bol sıvı ve besleyici beslenme çocuğun hızlı iyileşmesine katkıda bulunur.
4. Kızamıkçık
Tipik belirtiler şişlik ve ağrıdır Lenf düğümleri. Bu patolojiye sahip döküntü, vücutta sadece birkaç saat içinde yayılır ve esas olarak sırt ve kalçalarda lokalize olur. Döküntü küçük değil, büyüktür, mercimek tanesi boyutuna ulaşabilir. Döküntüye sıcaklıkta ılımlı bir artış eşlik eder (genellikle 38'den yüksek değildir), kural olarak sağlık durumu bozulmaz. Kızamıkçık tedavi gerektirmez. Bu hastalık en çok hamile kadınlar için tehlikelidir, çünkü o zaman çeşitli doğuştan şekil bozuklukları olan bir çocuğun doğumuna yönelik büyük bir tehdit vardır. Hatta bazı doktorlar transfer olduğuna inanıyor. erken tarihler Kızamıkçık, kürtaj için bir göstergedir.
5. Su çiçeği (su çiçeği)
Enfeksiyon havadaki damlacıklar tarafından meydana gelir. Hastalık, sıcaklığın 38 ve üzerine hızlı bir şekilde yükselmesiyle başlar, şiddetli bir baş ağrısı, kusma mümkündür. Bebeklerde sıklıkla ishal olur. Sıcaklıktaki artışla eş zamanlı olarak, tüm vücutta ve mukoza zarlarında (ağız, göz kapakları, cinsel organlar) çiçek hastalığı döküntüsü görülür. İlk başta, kızarıklık birkaç saat içinde bezelye büyüklüğünde baloncuklara dönüşen soluk kırmızı yumrulardır. Böyle bir balon delindiğinde içinden sıvı akar.
Su çiçeği tedavisi, parlak yeşil ile döküntülerin günlük tedavisinden oluşur ve cildi temiz tutar, zayıf bir potasyum permanganat çözeltisi içeren banyolar kullanılabilir. Veziküllerin bulaşmasını önlemek için ellerin temizliğine dikkat etmek ve tırnakları kısa kesmek gerekir.
6. Anjina (akut bademcik iltihabı)
Akut enfeksiyon yumuşak damak uvulasının her iki tarafında farinkste bulunan palatine bademciklerin (bademcikler olarak adlandırılan) baskın bir lezyonu ile. Hastalığa, boğaz ağrısı olan bir hastayla yakın temas yoluyla farenkse giren başta streptokok olmak üzere çeşitli mikroplar neden olur. Bazı durumlarda, olumsuz koşulların etkisi altında, farenkste bulunan ve genellikle olmayan mikroplar hastalığa neden olan, aktif ol. Bazı insanların sadece ayaklarını serinletmeye, dondurma yemeye ya da suya dalmaya ihtiyacı vardır. soğuk su anjin almak için. Hastalık, farenksin mukoza zarının sistematik tahrişi ile teşvik edilebilir. tütün dumanı, endüstriyel veya ev tozu, alkol vb., kronik bademcik iltihabı, nazal solunumun bozulduğu nazofarengeal hastalıklar (örneğin, adenoidler). Sık tekrarlayan bademcik iltihabı, burun boşluğundaki ve paranazal (paranazal) sinüslerdeki (örneğin sinüzit) kronik süreçler ve ayrıca ağız boşluğundaki (örneğin diş çürüğü) enfeksiyon odakları ile ilişkilendirilebilir.
Hastalığın başlangıcı akuttur. Halsizlik, başta ağırlık, yutkunma sırasında ağrı, boğazda kuruluk ve ağrı vardır. Hasta kişiye boğazının daraldığı, vücut ısısının yükseldiği görülür. Boğazdaki yerel değişiklikler, hasarın derecesine bağlı olarak, bademciklerin artması ve kızarması (nezle anjin), yüzeylerinde pürülan bir plak oluşumu (foliküler anjina), bazı durumlarda ortaya çıkması ile kendini gösterir. bademciklerin derinleşmesinde cerahatli plaklar - lakuna (lacunar angina). Yakın aralıklı lenf düğümlerinde artış ve ağrı olabilir. Anjina, tüm vücudu ciddi şekilde etkileyen sinsi hastalıkları ifade eder. Böbreklerde iltihaplanma sürecinin gelişmesine, romatizmaya, çoklu eklem hasarına neden olabilir. Çoğu insanda, anjina sporadik olarak birkaç yıl arayla ortaya çıkar, ancak bazı durumlarda bademciklerdeki değişiklikler iz bırakmadan kaybolmaz ve akut inflamatuar süreç kronikleşir.
7. Parotit salgını (kabakulak)
Esas olarak 15 yaşın altındaki çocukları etkileyen akut viral bulaşıcı bir hastalık; iltihaplanma ile karakterize Tükürük bezleri ve diğer glandüler organlar ve sıklıkla seröz menenjit gelişimi.
Etken ajan, dış ortamda kararsız olan paramiksovirüs ailesinden bir virüstür. Enfeksiyon esas olarak havadaki damlacıklar tarafından bulaşır. Enfeksiyonun giriş kapısı burun, ağız ve nazofarenksin mukoza zarlarıdır. Hematojen olarak, patojen çeşitli organlara sokulur ve glandüler organlar ve merkezi sinir sistemi (esas olarak pia mater) ile ilgili olarak tropizm gösterir. Periparotit fenomeninin geliştiği parotis bezleri en sık etkilenir. Hastalıktan sonra güçlü bir bağışıklık oluşur.
Kuluçka süresi 11 ila 23 gün (genellikle 15-20 gün) sürer. Hastalık ateş ve parotis bezinin bazen her iki tarafta aynı anda ağrılı şişmesi ile başlar. Vakaların yaklaşık yarısında submandibuler ve bazen de dil altı sürece dahil olur. Tükürük bezleri. İlk günlerde şişlik artar ve 3-4. Günden itibaren sıcaklığın düşmesiyle eş zamanlı olarak azalır ve 8-10. Günde genellikle tamamen kaybolur. Süpürasyon oluşmaz. Orşit ergenlerde ve genç erkeklerde nadir değildir; nadiren pankreası etkiler ( akut pankreatit) ve daha az sıklıkla - diğer glandüler organlar (mastitis, bartholinitis, dakriosistit, vb.). Hastalığın sık görülen bir tezahürü akut seröz menenjittir ( Beyin omurilik sıvısı lenfositik pleositoz, şeker ve klorürlerde hafif artış). çok nadir ve tehlikeli komplikasyon ensefalit veya meningoensefalittir; orta kulak hasarı oluşabilir.
Teşhis yapılırken sekonder bakteriyel kabakulak, üst servikal lenfadenit ve seröz menenjit varlığında enteroviral ve tüberküloz menenjit dışlanmalıdır. Gerekirse laboratuvar yöntemlerini (RSK, RTGA) kullanın.
Tedavi semptomatiktir. Yerel olarak - termal prosedürler, UHF tedavisi. Orşit, pankreatit ve menenjit ile - genel kurallara göre tedavi. Şiddetli orşit için kortikosteroidler önerilir.
Prognoz olumludur. Nadir yenilgi İç kulak kalıcı sağırlığa yol açabilir. Bilateral orşitin sonucu, testis atrofisi olabilir ve ardından üretken fonksiyonun ihlali olabilir.
Önleme. Hasta, akut klinik fenomenlerin ortadan kalkmasına bağlı olarak, hastalık anından itibaren 9 gün boyunca evde izole edilir. Hastaneye yatış sadece ciddi hastalık durumunda ve epidemiyolojik endikasyonlara göre gerçekleştirilir. Hasta ile teması olan 10 yaş altı çocuklar 21 gün ayrılığa tabi tutulur. Kesin temas süresi ile birlikte, olası enfeksiyon anından itibaren 11. günden 21. güne kadar çocuk kurumları tarafından da izin verilmez. 15-18 aylık çocuklara kızamık aşısı ile birlikte canlı kabakulak aşısı ile aktif aşılama yapılır.
8. difteri
Difteri en ciddi bulaşıcı hastalıklardan biridir. Yetişkinler de difteriden muzdariptir, ancak daha çok 12 yaşın altındaki çocukları etkiler. Daha önce, bu hastalık tam olarak anlaşılmadığında, birçok insanın hayatına mal oldu. Şu anda bu hastalığı önlemenin ve hastaları tedavi etmenin yolları bulunmuştur.Difteri, sopaya benzeyen özel bir mikroptan kaynaklanır. Sağlıklı bir kişi, bu hastalığa neden olan maddeleri içeren havayı soluyarak difteri ile enfekte olabilir.Ayrıca, difteri basili ile temas etmiş nesneleri kullanarak da enfekte olabilirsiniz; örneğin hasta odasında bulunan veya bakteri taşıyıcı tarafından kullanılan tabaklar, havlular, oyuncaklar, kitaplar.
Bazen difteri basili şu anda difteri olmayan bir kişinin vücudunda olabilir. Bu, bu hastalığa duyarlı olmayan veya yakın zamanda difteriden kurtulmuş kişilerde görülür. Bu tür insanlara bakteri taşıyıcıları denir. Bakteri taşıyıcıları özellikle başkaları için tehlikelidir, çünkü bunu bilmeden hastalarla birlikte bir enfeksiyon kaynağı olabilirler. sağlıklı insanlar.Difteri çubukları kuruduklarında bile uzun süre canlı kalırlar. Bu nedenle, hastanın hastaneye gönderilmeden önce bulunduğu odayı ve her şeyi iyice dezenfekte etmek gerekir.
Çocuklarda bu hastalığın en yaygın şekli faringeal difteridir.
Hastalık enfeksiyondan 2-7 gün sonra başlar. Hafif bir formda, sıcaklık biraz yükselir, çocuk kendini iyi hisseder, boğaz ağrısı çekmez ve sadece bademciklere yapılan baskınlar difteri gösterir. Hastalığın şiddetli bir formunda, çocuk kendini çok kötü hisseder - solgundur, çevreye kayıtsızdır, boğuk ve güçlükle nefes alır. Sıcaklık 39–40°'ye ulaşır. Çocuğun boynu şişer, görünür kötü koku ağızdan. Farenks, burun, gırtlak, grimsi beyaz, bazen kana bulanmış filmler veya baskınların mukoza zarında oluşur. Hastalığın bu formu nispeten nadirdir, genellikle farinks difteri ile bademcikler üzerinde adalar şeklinde baskınlar olur. Sadece bir doktor, farenksin kapsamlı bir muayenesi ile hastalığın başlangıcında onları tanıyabilir. Bu nedenle, çocuğun herhangi bir rahatsızlığı ve ateş yükselmesi ile onu doktora göstermek gerekir.
Difteri ile kalp etkilenebilir ve bunun sonuçları ömür boyu kalabilir. yenilgi nedeniyle gergin sistemçoğu zaman yumuşak damak felci vardır, bunun sonucunda çocuk yemek yerken nazal olarak boğulmaya başlar; bazen bacaklarda felç olur, şaşılık Boğaz difterisi 3 haftadan birkaç aya kadar sürer.
Gırtlak difteri veya krup en sık yaşamın ilk 3 yaşındaki çocuklarda görülür. Bu hastalıkta çocuk kaba, "havlayan" bir öksürük geliştirir, sesi kısılır. Şiddetli krup ile çocuk, zamanında ameliyat olmazsa boğulabilir. Bu nedenle, çocukta krup belirtileri varsa, hemen bir doktora başvurmalısınız.
Nazal difteri olan çocuklar, kanlı veya kanlı akıntı ile cerahatli bir burun akıntısına sahiptir. Bu salgılar burun çevresindeki deriyi aşındırdığı için üzerinde uzun süre iyileşmeyen ülserler oluşur. Nazal difteri için hemen tedavi edilmeyen bir çocukta krup gelişebilir.
Gözde difteri zayıflamış ve yetersiz beslenmiş çocuklarda görülür. Bu, hastalığın çok tehlikeli bir şeklidir. Tedaviye geç başlanırsa, göz kapaklarının mukoza zarında oluşan filmler göz küresine yayılabileceğinden bu durum tam körlüğe yol açabilir.
Göbek difteri ile yenidoğan, kirli gri bir filmle kaplı, iyileşmeyen bir göbek ülseri geliştirir. Aynı zamanda yenidoğanın durumu keskin bir şekilde kötüleşir, kötü emer ve kilo verir.
Bu hastalığın tedavisi için güçlü bir çare var - difteri mikroplarının zehirine karşı koruyucu maddeler içeren difteri önleyici serum. Hastalığın en başında uygulanır. Bir bilim insanı difteri önleyici serumun etkisini yangında suyun etkisiyle karşılaştırdı: su yangını durdurur, ancak neden olduğu hasarı onaramaz. Bu nedenle, mikropların salgıladığı toksin vücutta ciddi hasara neden olacak zamanı henüz bulmamışken serumun mümkün olduğunca erken verilmesi çok önemlidir. Serum zamanında uygulanmazsa, çocuk ömür boyu hastalıklı bir kalple kalabilir ve hatta bazı durumlarda kalp aktivitesinin ihlali veya solunum sistemindeki hasar nedeniyle ölebilir.
Serum tedavisine ek olarak, hastaya tam bir dinlenme verilmeli ve doktorun belirttiği rejime kesinlikle uyulmalıdır. Özellikle büyük önem kruplu bir çocuk için özenli bakıma sahiptir. Heyecan, kaygı, korku, çocukta nefes almayı bozar. Anne, hastanede çocukla birlikte bırakılırsa veya hemşireçocuğu mümkün olan her şekilde rahatlatmalı, kollarına almalı ve mümkünse oyuncaklarla dikkatini dağıtmalıdır. Açık hava yürüyüşleri iyi sonuç verir. Bu tür yürüyüşler doktor reçetesine göre yapılır.
Difteriden korunmada özel aşılar büyük önem taşımaktadır. İlk aşılama çocuklara 6 aylıkken, ikincisi - birinciden 3 hafta sonra ve üçüncüsü - ikinciden 3-6 ay sonra yapılır.
Sonuç almak için üç aşının da tamamlanması gerekir. Gelecekte çocuğa 3-4, 7-8 ve 11-12 yaşlarında bir defaya mahsus yeniden aşılar yapılır.
9. Boğmaca
Bazı ebeveynler boğmacalı bir çocuğa gereken ilgiyi göstermezler ve ancak çocuk hastalanınca doktora başvururlar. Bu arada, nispeten hafif bir seyirle bile boğmaca, çocuğun vücudunda onu keskin bir şekilde zayıflatan ve başta pnömoni olmak üzere çeşitli komplikasyonların ortaya çıkması için elverişli koşullar yaratan bir dizi değişikliğe neden olur.Ayrıca boğmaca, eğer tüberküloz sürecini genellikle şiddetlendirir. çocuk tüberküloz hastasıdır. Tüberkülozun alevlenmesi ciddi ve ortadan kaldırılması zor sonuçlara yol açabilir.
Boğmacaya neden olan ajan, hastanın balgamında büyük miktarlarda bulunur. Öksürük sırasında salınan en küçük balgam damlalarıyla birlikte boğmaca patojenleri havaya ve oradan da sağlıklı bir kişinin solunum yoluna girer. Bazen boğmaca mikropları hastanın kullandığı oyuncaklara, mutfak eşyalarına ve diğer eşyalara yerleşir. Bu öğeler daha sonra kullanılacaksa sağlıklı çocuk boğmacaya yakalanacak. Özellikle küçük çocuklar bu şekilde kolayca enfekte olurlar ve önlerine çıkan her şeyi ağızlarına alırlar.Boğmacalı bir kişi özellikle hastalığın başlangıcında bulaşıcıdır, 5-6 hafta boyunca bulaşıcı kalır.Her yaştaki çocuk hastalanır. boğmaca, ancak çoğu zaman gençlerde - 5 yıla kadar. Boğmaca geçiren çocuk bir daha hastalanmaz.
Boğmaca, diğer bulaşıcı hastalıkların aksine, fark edilmeden başlar. Hastalık enfeksiyondan 7-21 gün sonra kendini gösterir. Bazen hafif bir burun akıntısı olur, sıcaklık biraz yükselir, ancak bu fenomenler fark edilmeyebilir. en kalıcı ve önemli özellik boğmaca - öksürük. Yavaş yavaş yoğunlaşır ve 7-10 gün sonra yuvarlanma ile karakteristik öksürük nöbetleri başlar. Böyle bir saldırı birkaç saniyeden 1-2 dakikaya kadar sürebilir. Saldırının sonunda çocuk viskoz, kalın balgam çıkarır ve bazen kusma meydana gelir.
Şiddetli ataklar genellikle 1-2 hafta sürer, ardından çocuk yavaş yavaş iyileşmeye başlar. Ortalama olarak, çocuklar 5-6 hafta ve bazıları 2-3 ay hastalanır. Boğmaca, pnömoni ile komplike ise veya tüberkülozu alevlendiriyorsa uzun sürer.
En önemli koşul başarılı tedavi boğmaca hastası - daha uzun süre temiz havada kalması mümkündür. Havaya çıkarılan çocuklar öksürmez ve sakince uykuya dalarlar.Sıcak mevsimde boğmacalı bir çocuk bütün gün havada tutulmalıdır. Kışın -12 ° C'den düşük olmayan bir sıcaklıkta havada 4-8 saat geçirmelidir. uygun ve gündüz uykusu havada organize edilirken, çocuk sıcak bir şekilde giydirilmeli, sıcak bir battaniyeyle örtülmelidir. Sıcak kapitone veya kürk çanta kullanmak daha da iyidir, boğmacaya zatürre katıldıysa, çocuk da havaya çıkarılmalıdır. Bu, hastalığın daha kolay seyrine katkıda bulunur.Boğmacalı bir çocuğun yemeği birçok vitamin içermelidir. Bu nedenle kendisine daha fazla meyve ve meyve suları, vitamin açısından zengin meyveler ve sebzeler verilmesi gerekir Öksürük nöbetlerine kusma eşlik ederse çocuk yenen yemeğin bir kısmını kaybeder. Bu nedenle onu daha sık beslemeye çalışmalısınız - 2-3 saatte bir küçük porsiyonlar halinde, lezzetli ve çeşitli yiyecekler verin.Boğmacalı bir çocuğa evde gerekli bakım sağlanamıyorsa veya ciddi komplikasyonları varsa, mutlaka tedavi edilmelidir. hastaneye gönderildi.
10 Bronşit
Bronşit (akut, obstrüktif, tekrarlayan, kronik) İltihaplı hastalıkçeşitli etiyolojilerin bronşları (enfeksiyon, alerji, kimyasal ve fiziksel faktörler).
Akut bronşitçocuklarda, kural olarak, solunum yolu viral enfeksiyonunun bir tezahürü. Predispozan faktörler, soğutma veya aşırı ısınma, kirli hava, pasif içiciliktir (bir çocuğun yanında yetişkinler tarafından sigara içilmesi). Genellikle bronşit görünümünden önce ateş, baş ağrısı, halsizlik, burun akıntısı, öksürük ve boğaz ağrısı, ses kısıklığı, göğüs ağrısı, kuru ağrılı öksürük, konjonktivit gelir. ana tezahür akut bronşitönce kuru, sonra daha yumuşak, ıslak bir öksürüktür. Bazen çocuklar altta ağrıdan şikayet ederler. göğüsöksürük ile şiddetlenir. Bronşitte başlangıçta dağınık kuru raller, hastalığın sonunda ise nemli raller her iki tarafta da duyulur. Basit bronşitte solunum yetmezliği şiddetli değildir. Çocuklar yetişkinlerin aksine balgam çıkarmazlar.
obstrüktif bronşit Bir çocukta, uzaktan duyulabilen uzun, hırıltılı bir ekshalasyon, kuru hırıltı, yardımcı kasların solunum eylemine katılım, göğsün şişmesi varlığında teşhis edilir. Hastalığın seyri dalgalıdır: öksürüğün şiddetinde dalgalanmalar olabilir, Genel durum, vücut ısısı. Bir aydan fazla sürdüğünde uzun süreli bronşit seyri hakkında derler.
Tipik bir komplikasyon bronşit sinüzit, orta kulak iltihabıdır. En sık görülen komplikasyon pnömonidir.
Bir çocuğun yıl boyunca 3 veya daha fazla hastalık vakası varsa, uzun süreli öksürük ve astımlı bir bileşen olmaksızın akut bronşitin diğer belirtileri varsa, ancak uzun süreli bir seyir eğilimi varsa tekrarlayan bronşit teşhisi konur. Akılcı olmayan tedavi ile hastalık hastalığa dönüşebilir. bronşiyal astım. Tekrarlayan bronşit 5 yıldan fazla süren - habercisi kronik bronşit .
1. Anneler için dersler. ("Çocukların bulaşıcı hastalıkları" bölümü) - M .: Medgiz, 1958. - 412 s.
2. Pediatri. - M .: "Profit-Style" yayınevi, 2006. - 724 s.
3. Pediatri, çocukluk hastalıkları, tanı, tedavi. //pediatr.boxmail.biz
4.Nedug. Tr - Çocuklarda enfeksiyonlar. // www.nedug.ru
Bu hastalık grubunun bir özelliği, bir hastadan veya bir virüs taşıyıcısından havadaki damlacıklarla enfeksiyondur. Öksürürken, hapşırırken ve hatta konuşurken, enfeksiyonun taşıyıcısı, üst kısmın mukoza zarlarına bulaşan bakteri veya virüslerle enfekte en küçük mukus parçacıklarını dış ortama salar. solunum sistemi hastalığa neden olabilir. hastalık sayısı hava yoluyla bulaşan enfeksiyonlar sonbahar ve kış aylarında artar.Oral mukozada ülserler oluşmuşsa baharatlı, tuzlu ve tatlı yiyecekler diyetten çıkarılmalı ve ağırlıklı olarak sıvı yiyecekler verilmelidir. Son kızarıklıktan ve kabukların tamamen kaybolmasından 5 gün sonra hasta başkalarına bulaşma tehlikesi oluşturmaz.
Su çiçeği nasıl ilerler? Bu hastalık nasıl tedavi edilir?
Su çiçeği, oldukça bulaşıcı olan hava yoluyla bulaşan viral bir hastalıktır. Çoğu zaman, 2-8 yaş arası çocuklar hastadır. Çocuklukta neredeyse tüm insanlar onu taşır.Hastalığın ilk belirtisi, vücut ısısında hafif bir artış olan halsizlikten önce gelebilecek bir döküntüdür. Döküntü önce saçlı deride ortaya çıkar ve daha sonra tüm vücuda yayılır. Küçük kırmızı lekeler hızla sivilce gibi olur ve ardından patlayan ve kuruyan sarımsı şeffaf bir sıvıyla dolu kabarcıklara dönüşür ve yerlerinde bir kabuk oluşur. Döküntüler 3-5 gün sürer ve bu sırada ciltte yeni ortaya çıkan lekeler, kabarcıklar ve kabuklar görebilirsiniz.
Komplikasyonlar nadirdir, ancak su çiçeği vücudu zayıflatır ve arka planına karşı ikincil bir enfeksiyon gelişmesi mümkündür. Döküntü döneminde genellikle yatak istirahati verilir. Çocuk, genellikle havalandırılan ayrı bir odaya yerleştirilir. Kabarcıklar çok kaşıntılıdır ve çocuk onları kaşıyabilir. Bu nedenle cildi yakından izlenir ve mükemmel temizlikte tutulur. Kabarcıklar, parlak yeşil bir alkol çözeltisi ile koterize edilir. Günlük hijyenik banyolar, zayıf bir şekilde bir potasyum permanganat çözeltisi eklenerek gösterilir. Pembe renk. Cinsel organlardaki kızarıklıklar için banyolarda sadece kaynamış su kullanılır.
Gerekli sık değişiklik yatak ve iç çamaşırı. Tırnaklar kısa kesilir, parmak uçları ve tırnak falanjları alkolle silinir.
Grip nasıl gidiyor? Hastalık nasıl tedavi edilir?
Grip, bir virüsün neden olduğu ve genel zehirlenme, kardiyovasküler ve sinir sistemi bozuklukları ile üst solunum yollarının mukoza zarlarında hasar ile karakterize akut bulaşıcı bir hastalıktır. Enfeksiyon kaynağı, özellikle hastalığın ilk 1-2 gününde hasta bir kişidir. Hasta hapşırdığında, öksürdüğünde, konuştuğunda virüs dış ortama salınır ve orada oldukça kalabilir. uzun zaman. Kurutma ve etki sonucu güneş ışığının etkisi altında, 30 ° C'nin üzerindeki sıcaklıklarda hızla ölür dezenfektanlar.İnfluenza virüsü, solunum yolunun mukoza zarını enfekte ederek bariyer fonksiyonunun azalmasına neden olur. İnfluenza virüsü ve toksinleri kan dolaşımına girerek kılcal damarları etkileyen genel toksikoza neden olur ve küçük gemiler, merkezi ve otonom sinir sisteminin çeşitli bölümleri, birçok organın (beyin, akciğer, kalp) aktivitesinin bozulmasına yol açar.
Kuluçka süresi birkaç saatten 2 güne kadar değişir.
Hastalık titreme ile akut olarak başlar. Vücut ısısı 38-39.5 °C'ye yükselir. Baş ağrısı, halsizlik, "kırıklık" hissi, kulak çınlaması ve bazen baş dönmesi var. Koku alma duyusu azalabilir, gözleri hareket ettirirken ağrı olur. Kural olarak, burun akıntısı, öksürük, gözyaşı not edilir. Dil grimsi bir kaplama ile kaplıdır. Nefes almak hızlı, zor. Şiddetli influenzaya pnömoni, pulmoner ödem, trakeobronşit, akut solunum ve kardiyovasküler yetmezlik gibi ciddi komplikasyonların gelişmesi eşlik edebilir. Tüm ateşli dönem boyunca yatak istirahati gereklidir.
Hastalığın ilk belirtilerinde rimantadin, oksolinik merhem (burun mukozasını yağlamak için) kullanılması önerilir, askorbik asit, burun içine lökosit interferon damlatın. Yararlı soda inhalasyonu ve durulama. Baş ağrısını gidermek ve vücut ısısını düşürmek için hastaya komplikasyonlarla birlikte panadol verilebilir - antibiyotikler, sülfonamidler. Donör gama globulin, şiddetli grip formlarını tedavi etmek için kullanılır.
Çocuğa bol miktarda ılık içecek verilmelidir - limonlu çay, ıhlamur çayı, kuşburnu suyu, kızılcık suyu, ballı süt. Hasta bir çocuk izole edilmiş, sıcak, iyi aydınlatılmış ve havalandırılmış bir odaya yerleştirilmelidir. Titreme ile onu sararlar ve ısıtma yastıklarıyla örterler, ona sıcak bir içecek verirler. Hasta terledikçe iç çamaşırını 3-4 saatte bir değiştirin. Şiddetli baş ağrıları için kafaya buz torbası konur. Çocuğa, her kullanımdan sonra iyice yıkanan ve üzerine kaynar su dökülen ayrı tabaklar verilir. Havlular ve mendiller kaynıyor.
Çocuklarda difteri nasıl ilerler? Bu hastalık nasıl tedavi edilir?
Difteri, güçlü bir ekzotoksin oluşturan difteri basilinin neden olduğu ve boğaz, gırtlak, trakea, burun veya gözlerde iltihaplanma ile vücudun zehirlenmesinin eşlik ettiği akut bulaşıcı bir hastalıktır. Enfeksiyon kaynağı hasta veya bakteri taşıyıcılarıdır. Difteri bakterileri hapşırma ve öksürme sırasında dış ortama girerek sağlıklı bir çocuğun nazofarenksine ve üst solunum yollarına girerek hastalığa neden olabilir. Bazen enfeksiyon, hastanın nazofarenksinden mukus parçacıklarının düştüğü nesnelerden kaynaklanır. Çok daha az sıklıkla, bakteri gözün yarasına veya konjonktivasına girdiğinde hastalık gelişir.Hastalığa neden olan ajan, solunum yolunun lümenini daraltan filmlerin oluşumu ile enfeksiyonun giriş kapısı bölgesinde iltihaplanmaya neden olur. Kanda dolaşan toksinler kardiyovasküler ve sinir sistemlerini etkiler. Kuluçka süresi 3-5 gündür. Bir kaç tane var klinik formlar hastalıklar: orofarenks difteri, gırtlak. Daha az yaygın olan burun difteri, gözler, cilt, cinsel organlar, göbek yarası, kulak kanalıdır.
Orofarenks difteri (en yaygın biçim) ile bademcikler, palatin kemerler, yumuşak damak ve nazofarenksin mukoza zarı etkilenir. Hastalık, vücut ısısının 38-39 ° C'ye yükselmesi, uyuşukluk hissi, yutulduğunda ağrı ile başlar. 24-36 saat sonra bademcikler üzerinde orta yoğunlukta beyazımsı gri plaklar oluşur ve ardından bademcikler pamuklu çubukla hafifçe kanar. Plaklar damak kemerlerine, yumuşak damağa, nazofaringeal mukozaya yayılabilir. Submandibular ve anterior servikal lenf düğümleri büyümüştür. Hastalığın şiddetli seyrinde difteri toksininin etkisi altında kardiyovasküler ve sinir sistemleri etkilenir, taşikardi, boğuk kalp sesleri not edilir ve yutma fonksiyonları bozulur.
Genel olarak, hastalığın belirtileri büyük ölçüde çocuğun yaşına bağlıdır. Bu, özellikle difteri sürecinin çoğunlukla burun mukozası, gırtlak, cilt, boğazda lokalize olduğu bebekler için geçerlidir. İlk 6 aydaki çocuklarda şiddetli bir form görülmez, 6 aydan bir yıla kadar olan çocuklarda daha büyük çocuklara göre çok daha az görülür.
Difteri, aşılanmış çocuklarda tuhaf bir şekilde ortaya çıkar: farinks difteri genellikle nezle veya laküner bademcik iltihabına benzer. Aşılanan çocuklarda komplikasyonlar daha az görülür. Hasta çocuklar hastaneye yatırılmalıdır. Yatak istirahati reçete edilir. Farenks difteri durumunda, ağız boşluğu% 1'lik ılık bir borik asit çözeltisi ile yıkanır. Anti-difteri antitoksik serum kas içine uygulanır. Solunum yetmezliği durumunda hasta entübe edilir.
Yiyecekler yüksek kalorili ve kolay sindirilebilir olmalıdır. Ağız ve yutak mukozasını zedelememek için hastaya baharatsız yarı sıvı yiyecekler verilir. Nabzı ölçmek için hasta bir çocuğun durumunu izlemek, nefes almak ve kalp fonksiyonu için gereklidir, atardamar basıncı olası komplikasyonların (miyokardit, poliradikülonürit vb.) gelişimini kaçırmamak için.
Meningokok enfeksiyonu nedir? Bu hastalık nasıl tedavi edilir?
Meningokok enfeksiyonu, meningokokun etken maddesinin lokalize olduğu, meninkslerin cerahatli bir lezyonu ile karakterize yaygın bir akut enfeksiyöz hastalıktır. Enfeksiyon kaynağı hasta bir kişi veya taşıyıcıdır. Yayılması, sıkışık yaşam koşulları, nüfusun kalabalıklaşması ile kolaylaştırılır. Etken madde, hasta tarafından hapşırma, öksürme sırasında salgılanan mukusta bulunur.Kuluçka süresi 2-7 gündür. Hastalık, bebeklerde bir saat içinde vücut ısısının 39'dan 40 ° C'ye yükselmesi, kusma, keskin bir baş ağrısı veya kaygı ile akut bir şekilde başlar. Zehirlenme belirtileri solukluk, uyuşukluk veya tersine uyarılma şeklinde ifade edilir. Hastalığın başlangıcından 6-18 saat sonra, özellikle ayak bileği eklemleri bölgesinde 2-3 saat içinde hemorajik bir döküntüye dönüşen makülopapüler bir döküntü görünebilir.
Hasta yatakta zorunlu bir pozisyon alır - başı geriye atılmış ve bacakları mideye doğru çekilmiş olarak yan tarafında, hastalığın 2-3 gününden itibaren dudaklarda ve burun kanatlarında herpetik bir kızarıklık görülebilir. Bilinç karışır, kasılmalar ve hezeyan mümkündür. Hastalığın başlangıcından 12-24 saat sonra, meningeal semptomlar belirginleşir: örneğin, bir bacakta dik açıyla bükülür. kalça eklemi, dizini açmak mümkün değildir veya hasta başını eğmeye çalıştığında çenesiyle göğse dokunamaz.
Hastalık özellikle küçük çocuklarda şiddetlidir - şiddetli sarhoşluk, yüksek vücut ısısı ile. Hastalar izole bir koğuşta zorunlu hastaneye yatışa tabidir. Endikasyonlara göre antibiyotik, sülfonamid ve diğer araçların enjeksiyonlarını atayın.
Boğmaca nasıl ilerler? Bu hastalık nasıl tedavi edilir?
boğmaca bulaşıcı hastalık, özellikle geceleri şiddetli spazmodik öksürük nöbetleri ile kendini gösterir. Enfeksiyon kaynağı, yetişkinlerin yanı sıra hastalığın silinmiş ve klinik olarak ifade edilen formları olan çocuklardır. Hastalık enfeksiyondan 2 hafta sonra ortaya çıkabilir ve 12 haftaya kadar sürebilir. Çoğu zaman, 5 yaşın altındaki çocuklar hastadır.Hastalık yavaş yavaş başlar. 1-2 hafta içinde genel bir halsizlik, burun akıntısı, vücut ısısında hafif bir artış, takıntılı bir öksürük olur. Hastalığın zirvesinde öksürük yoğunlaşır, misillemelerle paroksismal hale gelir, öksürük titremeleri birbirini takip ederek yerini sarsıcı bir nefese bırakır. Hastalığın seyri çocuğun yaşına ve aşı olup olmamasına bağlıdır. Aşılanan çocuklarda hastalık daha hafiftir ve komplikasyonlar nadirdir. Nüks çok nadirdir. Hastalıktan sonra güçlü bir bağışıklık gelişir.
Hasta bir çocuğun ayrı bir odaya yerleştirilmesi arzu edilir. Oda düzenli olarak havalandırılır. Çocuğun ateşi yoksa, en açık havada vakit geçirme zamanı. Çocuk küçük porsiyonlarda günde 10 defaya kadar beslenir. Aynı zamanda yüksek kalorili ve hafif yiyecekler seçilir (rendelenmiş süzme peynir, tahıllar, sebze püreleri). Öksürük atakları oldukça sık (günde 10 ila 30 kez) ve şiddetli (bazen kusmaya neden olabilir) olabilir. Bu nedenle, yeni bir saldırıdan önce yiyeceğin sindirilmesi için zamana sahip olması için bir saldırıdan sonra çocuğu beslemeniz önerilir.
Konvülsif öksürük burun kanamalarına, sklera kanamalarına, istemsiz idrara çıkmaya neden olabilir. Bir saldırı sırasında Küçük çocuk yardıma ihtiyacım var Onu kollarına alırlar ve biriken mukusun daha iyi çıkması için başını hafifçe öne eğerler. Bir yaşın altındaki çocuklar, hastalığın şiddetli seyri ve komplikasyonların eklenmesiyle hastaneye gönderilir.
Çocuklarda kızıl hastalığı nasıl ilerler? Bu hastalık nasıl tedavi edilir?
Kızıl, streptokokların neden olduğu akut bulaşıcı bir hastalıktır. Enfeksiyon kaynağı kızıl, bademcik iltihabı ve diğer formları olan hastalardır. streptokok enfeksiyonu, yanı sıra sağlıklı streptokok taşıyıcıları. 2-10 yaş arası çocuklar daha sık hastalanır. Hastalığın başlangıcı akut, neredeyse ani. Halsizlik, baş ağrısı, kusma var, vücut ısısı 38-40 ° C'ye yükseliyor, yanaklar kırmızıya dönüyor, arka planında beyaz bir nazolabial üçgen iyi tanımlanmış.Birkaç saat sonra boğaz ağrısı belirtileri ve dilde beyazımsı bir kaplama görülür. 2. gün vücutta daha çok fleksiyon yüzeylerinde genel kırmızı zemin üzerine küçük leylak kırmızısı bir döküntü belirir. Genellikle yüzünde görünmez. 2-3. günden itibaren dil temizlenir ve kırmızı-kızıl olur ve genişlemiş papilla nedeniyle granüler gibi olur. Hastalığın zirve süresi 2-5 gündür, ardından sıcaklık normale düşer. 2. haftada ciltte soyulma başlar. Hastalık sırasında, sıklıkla kulak, böbrek ve kalp hastalıkları, lenf bezlerinin iltihaplanması şeklinde komplikasyonlar ortaya çıkar.
Herhangi bir şekilde, en hafif bile olsa, hasta bir çocuğun yatak istirahatine ihtiyacı vardır. Vücut ısısı düşmüşse çocuğun ayağa kalkmasına, odanın içinde dolaşmasına, yatakta oynamasına izin verilebilir. Normal vücut sıcaklığında bile, tekrarlanan artış göz ardı edilmediği için katı bir rejime uyulmalıdır. Her durumda, hastalığın seyrinde önemli bir değişiklik yoksa, çocuk 10-15 gün, bazen daha uzun bir süre (doktor tarafından reçete edildiği şekilde) izole edilir.
Bir çocuğa bakarken, katı hijyen önlemlerine uyulmalıdır. Hastaya diğerlerinden ayrı saklanan yemekler verilir. Yemekten sonra iyice yıkanır ve kaynatılır. Giysiler aynı şekilde yıkanır. Çocuğa özel bir sabahlıkla yaklaşırlar, yüzüne gazlı bez yapıştırırlar. Ağzınızı her gün çalkalamak için bir karbonat solüsyonu hazırlayın. Durum stabilize olsa bile tedaviyi kendi başınıza durdurmak imkansızdır. Bir doktor tarafından reçete edilen tüm ilaçlar tamamen iyileşene kadar alınmalıdır. İÇİNDE çocuk Yuvası ya da izolasyonun bitmesinden 10-12 gün sonrasına kadar çocuk okula gönderilmiyor. Çocuk en az 25 gündür evde.
Kızamık nasıl? Bu hastalık nasıl tedavi edilir?
Kızamık hava yoluyla bulaşan viral bir hastalıktır. Kızamık virüsleri çok uçucudur ve hava yoluyla hızla yayılabilir. Her yaştan çocuk, 3 aylıktan sonra kızamığa yakalanır. Yeniden kızamık nadir durumlarda hastadır. Öksürme, hapşırma, ateş ile soğuk algınlığı gibi başlar. Yüzün konjonktiviti ve şişkinliği ortaya çıkar. Semptomlar 3-4 gün içinde artar. Fotofobi gelişir. 3-4. günden itibaren kulak çevresindeki ciltte yüze, boyuna, göğse, gövdeye ve uzuvlara yayılan pembe lekeler belirir. Döküntü genellikle 3 gün sürer, bu sırada vücut ısısı yüksek kalır, ardından kızarıklık kaybolur (vücut ısısının düşmesiyle birlikte), koyu lekeler ve soyulma yerinde kalır.İlk dönemde hasta öksürükle azap çektiğinde, yüksek sesten rahatsız olunca çocuğun huzuru sağlanır. Güneş ışığını engellememek için yatak pencereden uzağa yerleştirilebilir. Çocuğun gözlerine aşılanmış vitamin damlaları. Damlatmadan önce gözleri yıkayın Temiz su veya %2 borik asit çözeltisi. Bu yıkamanın günde 3-5 kez yapılması tavsiye edilir. Oda, 17-20 ° C'lik bir sıcaklığı koruyarak düzenli olarak havalandırılır. Hızlı bir iyileşme için temiz hava çok önemlidir. Ayrıca oda her gün temizlenmektedir.
Ayrıca daha hızlı iyileşmeye katkıda bulunur doğru beslenme. Yiyeceklerin sindirimi kolay olmalıdır. Süt ürünleri, et suları ve çorbalar, buharlı pirzola en uygunudur. Kızartılmış ve pişmiş diyet dışında tutulur. Çocuğu günde 5-7 kez küçük porsiyonlarda besleyin. Daha fazla içecek verin (vücuttan toksik maddelerin atılmasına yardımcı olur).
Kızamık, komplikasyonlarla (pnömoni, orta kulak iltihabı, bronşit, sinir sistemi bozuklukları) tehlikelidir. Akciğerlerin iltihaplanmasını önlemek için vücudun pozisyonunu değiştirmek için küçük çocukları almanız önerilir. Tek pozisyonda uzun süre yatmakla akciğerler şişer ve bu da hastalığın gelişmesine katkıda bulunur. İyileşme döneminde çocuğun vücudu hastalık nedeniyle zayıflar. Bu dönemde yiyecekler özellikle vitamin açısından zengin. gözlemlemek önemlidir doğru mod gün: çocuk çok uyumalı, fiziksel egzersiz minimuma indirilmelidir.
Kabakulak (kabakulak) nasıl ilerler? Bu hastalık nasıl tedavi edilir?
Kabakulak, tükürük bezlerinin ve diğer salgı bezlerinin yanı sıra merkezi sinir sisteminin lezyonları ile karakterize viral bir hastalıktır. Hastalık, hastanın tükürüğü veya mukusuyla kontamine olmuş oyuncaklar, tabaklar ve nesneler aracılığıyla havadaki damlacıklar yoluyla bulaşır. Hastalık, refahta bozulma, baş ağrısı, iştahsızlık ile başlayabilir. Sonra vücut ısısı yükselir, kulakların yanında ve boyunda ağrı belirir, kulakların arkasındaki çukur şişmeye başlar.Birkaç gün içinde şişlik artar ve tüm yanağı kaplar. Parotis tükürük bezlerine ek olarak, dil altı veya çene altı tükürük bezleri şişebilir. Nadiren genital, meme, pankreas iltihabı ve hatta meninkslerde hasar vardır. Büyümüş bezler ağrılı hale gelir, ağrı özellikle çiğneme veya konuşma ile şiddetlenir. 3-4 gün sonra bezlerin şişmesi kaybolur ve 10-15. Günde genellikle tam bir iyileşme olur.
Kabakulak tehlikesi, beyne, orta kulağa, optik sinir, testisler, pankreas. Hastalığın ilk 8-10 gününde, komplikasyonları önlemek için çocuğa yatak istirahati verilir. Şişmiş bezlerin alanı bir ısıtma yastığı ile ısıtılır, kuru ısıtma kompresleri konur, boyun ılık bir fular veya pamuklu gazlı bezle sarılır (ile şiddetli acı bandaj kafur yağı ile yapılır). Komplikasyonlardan kaçınmak için çocuk ağzını hafif pembe bir potasyum permanganat çözeltisi veya başka bir dezenfektanla çalkalamalıdır. Hastalara bol içecek, sıvı veya yarı sıvı, ezilmiş veya püre haline getirilmiş yiyecekler reçete edilir. Baharatlı ve tuzlu yemekler, tütsülenmiş ve kızartılmış yiyecekler diyetten çıkarılır (önlemek için). olası komplikasyon- pankreas iltihabı).
Hava yoluyla bulaşan enfeksiyonlar, neden olan geniş bir akut bulaşıcı hastalık grubudur. patolojik süreç solunum sisteminde. İlk kez, bu tür bir enfeksiyon en çok çocukları etkiler - okul öncesi ve okul çocukları. Hangi hastalıklar bu gruba aittir, daha fazla ele alacağız.
Enfeksiyon nasıl oluşur?
Havadaki bulaşıcı hastalıklar, ortak belirtileri olduğu için bir grupta birleştirilir:
- Enfeksiyöz ajanların havadaki mekanizma ile dağılımı.
- Enfeksiyon hedefi üst solunum yollarıdır.
- Soğuk mevsimde, çalışma ve eğitim gruplarında salgınlara özgü bir özellikleri vardır.
- Popülasyonun tüm kesimleri arasındaki yaygınlık.

Enfeksiyon gelişimi çeşitli mikroorganizmaları tetikleyebilir:
- viral yapı - grip, SARS, akut solunum yolu enfeksiyonları, kızamık, kabakulak, suçiçeği gibi hastalıkların ortaya çıkmasına neden olur.
- bakteriyel doğa - meningokokal menenjit, kızıl, boğmaca, difteri neden olur.
Bu enfeksiyon yöntemi, enfeksiyöz bir ajanın hapşırma, öksürme, konuşma sonrasında insan vücuduna girmesi nedeniyle oluşur - enfekte olandan sağlıklı olana hava akışı ile. Böylece, enfekte havayı soluyan sağlıklı bir kişi enfekte olur. Bazı patojenler dış havada stabildir ve havadaki küçük mukus damlacıklarında uzun süre canlı kalma eğilimindedir. Bu, hastalıkların büyük ölçekte yayılmasından kaynaklanmaktadır.
Ana patojenler ve tezahürleri
ORZ- çeşitli kökenlerden mikroorganizmaların neden olduğu akut seyirli solunum yolu patolojik durumları (akut solunum yolu enfeksiyonlarına neden olabilecek yaklaşık 200 tür patojen vardır). Yüksek sıcaklıklarda, dezenfektanların etkisinde ölürler, ancak düşük sıcaklıklara karşı oldukça dirençlidirler. Patojenler, nazofarenksin mukoza zarlarına yerleşir ve hızla çoğalmaya başlar, daha derine nüfuz eder ve dokularda iltihaplanmaya neden olur. Yıl boyunca birkaç kez ARI hastası olabilirsiniz.
SARS- akut solunum yolu viral hastalıkları. ARI'ye virüsler, bakteriler, mikoplazmalar neden oluyorsa, ARVI'nin nedeni yalnızca virüslerdir. SARS, grip, parainfluenza, rinovirüs, adenovirüs enfeksiyonu. Kendinden sonraki bağışıklık kararsız kalır - birden fazla hasta olabilirsiniz. Hafif veya silinmiş bir biçimde soğuk algınlığı gibi ilerler.
Nezle – viral hastalık solunum yolunun patolojik sürecine katılım ile. Üç tip influenza virüsü vardır - A, B, C. Gizli (gizli) süre 4 güne kadardır. Hastalık halsizlik, baş ağrısı ve kas ağrısı, vücudun sarhoşluğu nedeniyle titreme. Ayrıca üst solunum yollarının nezle semptomlarına (burun akıntısı, öksürük, burun tıkanıklığı, boğaz ağrısı) eşlik eder. İnfluenzanın seyri hafif, orta ve şiddetlidir.
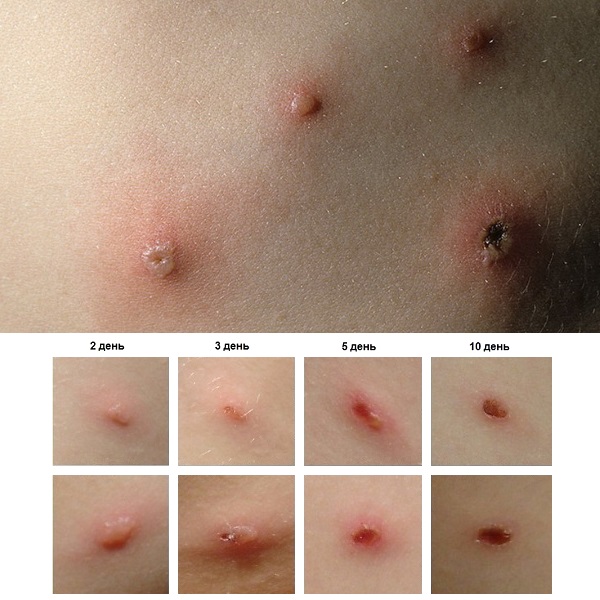
Su çiçeği (su çiçeği)- etken maddesi herpesvirüs ailesinden bir virüs olan akut bulaşıcı bir patoloji. Küçük çocuklar arasında yaygındır, ancak yetişkinler de hastalanabilir. Hastalandıktan sonra, ömür boyu bağışıklık kalır. Bir kişi, karakteristik bir kızarıklığın ortaya çıkmasından birkaç gün önce ve tüm hastalık dönemi boyunca bulaşıcı hale gelir. Kuluçka süresi 10 ila 20 gün arasında değişir ve hastalığın kendisi genellikle 7-10 gün kadar sürer. Su çiçeğinin bir özelliği, kabarcıklı bir kızarıklığın ortaya çıkması ve sıcaklıkta keskin bir artış olmasıdır.
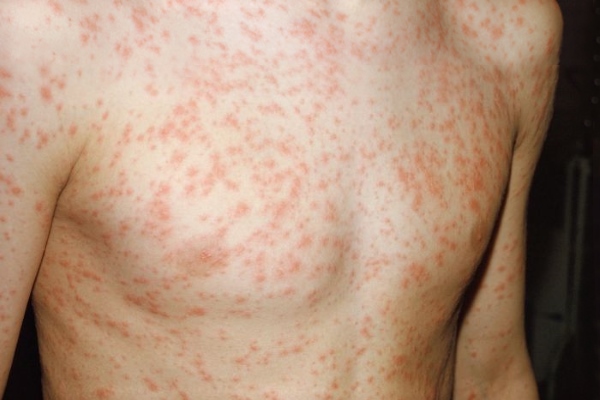
- oldukça bulaşıcı olan ve hava yoluyla bulaşan viral kökenli bir enfeksiyon. Kızamık, Morbillovirus cinsinden bir RNA virüsünden kaynaklanır. Enfeksiyon rezervuarı, hastalığın başlangıcından 2-3 gün önce ve döküntünün başlamasından sonraki 4-5 gün içinde hasta bir kişidir. Yaygın nezle semptomları ve papüler bir döküntü varlığı eşlik eder. Döküntü önce başta, sonra vücut yüzeyinde ve üst uzuvlar ve ardından aşağı iner alt uzuvlar. Bu dizi kızamığa özgüdür ve onu diğer hastalıklardan ayırmaya yardımcı olur.

- keskin hava yoluyla bulaşan hastalık. Togavirüs ailesine ait bir RNA virüsünden kaynaklanır. Virüs yüksek sıcaklıklara, dezenfektanlara ve ultraviyole radyasyona dayanıklı değildir. Enfeksiyon kaynağı hasta bir kişidir - döküntülerin ortaya çıkmasından 4 gün önce bulaşıcı hale gelir. Hastalığa karakteristik küçük, sık pembe bir döküntü ve başın ve boynun arkasındaki lenf düğümlerinde bir artış eşlik eder.
kabakulak (kabakulak) bulaşıcı ve inflamatuar bir patolojik durum tükürük iltihabı ile, nadiren pankreas ve gonadlar. Kabakulak etkeni paramiksovirüs ailesine aittir. Isıtma, ultraviyole ışınlama ve antiseptik solüsyonlara maruz kalma ile inaktive edilir, ancak uzun süre canlı kalır. Düşük sıcaklık. Hastalığa parotis tükürük bezleri bölgesinde ateş ve tipik şişlik eşlik eder. Palpasyonda şişlik ağrılı, yumuşak kıvamdadır. Bu durumda 3-4 gün kalır, ardından kademeli olarak azalması fark edilir. Gizli dönem yaklaşık 12-20 gündür.

boğmaca- şiddetli spazmodik öksürüğün eşlik ettiği bulaşıcı bir bakteriyel hastalık. Etken ajan, Borde-Jangu çubuğudur. Kuluçka süresi birkaç günden iki haftaya kadar. Semptomların başlamasından sonra hasta 40 gün izole edilmelidir. Hastalıklı durum nezle belirtileri ile başlar ve ardından artan bir öksürük eklenir. Saldırılar o kadar şiddetlidir ki genellikle kusmayla sonuçlanır.
Difteri- bakteriyel kökenli hava yoluyla bulaşma mekanizmasına sahip bulaşıcı bir hastalık. Hastalığın etkeni difteri basili Leffler'dir. Nazofarenks, orofarinks, cilt dokularını etkiler ve orada patolojik bir sürece neden olur. Bademciklerin, gırtlak ve trakeanın mukoza zarlarının iltihaplanması ve karakteristik bir görünümün ortaya çıkması ile karakterizedir. beyaz plak.

- nedensel ajanı A grubu beta-hemolitik streptokok olarak kabul edilen akut bir bakteriyel enfeksiyon Kızıl ateşin ayırt edici özellikleri kıpkırmızı bir dil, cilt yüzeyinde küçük bir kızarıklık ve bademciklerde bir artıştır.
![]()
Hastalığa zehirlenme belirtileri eşlik eder - baş ağrısı, ateş, halsizlik, titreme, mide bulantısı. Gizli dönem 3 ila 10 gündür.
Meningokok menenjit- havadaki damlacıklar tarafından bulaşan tehlikeli bir bulaşıcı hastalık. Menenjite neden olan ajan meningokoktur, enfeksiyonun yayıcısının hasta bir kişi veya patojen taşıyıcı olduğu kabul edilir. Birçok insanda meningokok önce nazofarenjite neden olur, bu da acı verici duyumlar boğazda, burun akıntısı veya burun tıkanıklığı. Ayrıca zehirlenme ve meningeal sendromlar eklenir: şiddetli baş ağrısı, yüksek ateş, mide bulantısı, kusma, kasılmalar, boyun tutulması. Uzmanlar tarafından sağlanan zamansız yardım, hastanın ölümüne yol açabilir.
Semptomatik belirtiler
klinik hava enfeksiyonları Belirli bir hastalık tarafından belirlenir. Tüm bu enfeksiyonlar için, nezle fenomenleri, vücudun zehirlenmesi ve spesifik tezahürler doğaldır.
Zehirlenme ve nezle fenomeni, genellikle soğuk algınlığı ve viral hastalıklarda bulunan belirtilerle ifade edilir. Bu şunları içerebilir:
- sıcaklıkta artış;
- baş ağrısı;
- iştah kaybı;
- solunum bozuklukları;
- ağrı ve boğaz ağrısı.
- Genel zayıflık;
- öksürük ve göğüs ağrısı;
- titreme;
- burun akıntısı veya tıkalı burun;
Spesifik semptomlar, belirli bir hastalığın formülasyonunda yardımcı olabilir:
- suçiçeği ile, ateşin eşlik ettiği vücudun tüm yüzeyinde kabarcıklı bir döküntü bulunması zorunludur;
- kızamık, belirli bir görünüm dizisine sahip parlak pembe lekeler şeklinde bir döküntü ile karakterizedir;
- kabakulak tipik olarak kulakların arkasında veya çenenin altında ağrılı bir şişlik gösterir;
- boğmacaya, saldırı şeklinde güçlü bir havlayan öksürük eşlik eder;
- difteri, bademcikler üzerinde beyaz plak oluşumu ile karakterizedir;
- kızıl, küçük bir kızarıklık ve ahududu renginde bir dil ile karakterizedir;
- kızamıkçık teşhisi, vücudun her yerinde küçük, yoğun bir döküntü ve şişmiş lenf düğümleri ile konur;
- menenjit, Kernig, Brudzinsky pozitif sendromları, boyun kaslarında gerginlik, çeşme kusması, konvülsiyonlar, fotofobi, aşırı duyarlılık duyu organları.
Kızamık, suçiçeği, difteri, kızıl, parotit ilk kez daha genç yaşlarda görüldüğü için çocukluk çağı enfeksiyonları olarak kabul edilir. Bu enfeksiyonlar bu yaşta yetişkinlere göre daha kolay tolere edilir.

Teşhis yöntemleri
Hava yoluyla bulaşan hastalıkların teşhisi şunlara dayanır:
- yukarıda açıklanan karakteristik klinik semptomlar;
- geçmiş verileri (hastalarla temas olup olmadığı);
- laboratuvar araştırması.
Laboratuvar teşhis yöntemleri aşağıdaki yöntemleri içerir:
- Virolojik yöntem - belirli bir hastalığa neden olan belirli bir virüsün tanımlanmasına dayanır. Bunu yapmak için, solunum yolundan (mukus, balgam, burun salgıları) biyomateryal alınır ve patojeni belirlemek için incelenir.
- Serolojik ve ELISA yöntemleri - virüslere karşı antikorların varlığını tespit etmenizi sağlar.
- Bakteriyolojik yöntem - malzeme alınır (burun, boğaz, balgam, irin mukus) ve laboratuvara gönderilir. Orada, alınan materyal kültürlenir ve patojenik bakterilerin tespiti için gözlemlenir.
- Genel kan ve idrar testleri - iltihaplanma sürecinin göstergelerini görebilirsiniz.
ARVI, akut solunum yolu enfeksiyonları ve grip gibi hastalıklar genellikle aşağıdakilere dayanarak teşhis edilir: klinik bulgularözel teşhis yöntemleri olmaksızın salgın mevsiminde.
Önleyici tedbirler
Spesifik olmayan önleme yöntemleri aşağıdaki faaliyetlerdir:
- soğuk algınlığı ve grip mevsiminde kalabalık yerleri sınırlayın veya hariç tutun;
- sağlık prosedürleri ile bağışıklığı güçlendirmek;
- topikal antiviral ajanları uygulayın önleyici amaçlar(Oksolinik merhem, İnterferon);
- vitamin kompleksleri;
- ortaya çıkan hastalıkları kronikleşmeye yol açmadan zamanında tedavi edin;
- salgın salgınlar sırasında tıbbi maske takın.
Özel önleyici tedbirler planlanmış aşılar:
- MMR aşısı - kızamık, kızamıkçık, kabakulak önlenmesi. İki kez yapılır: 12 ayda ve 6 yılda.
- DTP aşısı - boğmaca, difteri, tetanoz gelişimini önler. Bir çocuğun hayatının 3. ayından başlayarak 45 gün ara ile üç kez yapılır. Ardından, son aşılamadan 18 ay sonra ilk yeniden aşılamayı yapın.
- ADSM aşısı - difteri ve tetanoza karşı tekrarlanan aşılama. 7 ve 16 yaşında yapıyorlar.
- Grip aşıları - Influvac, Grippol. Zorunlu aşılar için geçerli değildir, ancak sık hasta olan çocuklar ve yetişkinler için önerilir.
Çocuklarınızı kızamık, kızamıkçık, difteri, boğmaca enfeksiyonlarından korumak için rutin aşıları doğru zamanda yapmak gerekir. Aşı, bu hastalıkların gelişimine karşı %95 oranında koruma sağlar.

Epidemiyolojik odakta anti-epidemiyolojik önlemler ve önlemler
Kayıtlı tüm bulaşıcı hastalıklar için, enfeksiyon rezervuarını yok etmek ve sağlıklı insanların bulaşmasını önlemek için anti-epidemiyolojik önlemler almak gerekir. Enfeksiyon odağında gerçekleştirilen faaliyetler:
- hasta için önlemler. Hastalar bulaşıcı hastalık süresince hastanede yatırılır ve izole edilir. İnfluenza, SARS, su çiçeği olan hastalar evde izole edilebilir. Ayrı bir oda, tabak ve çarşaf ayırmaları gerekiyor.
- İrtibat kişileriyle etkinlikler. Kızamık, suçiçeği, kızıl, difteri, boğmaca bulaşmış kişileri tanımlarken okul öncesi kurumlar karantina için kapalı. Kişiler dışarıdan denetime tabidir sağlık çalışanları, gerekli muayeneler, ve tarihte aşılanmamış kişiler (DTP, MMR) aşılanır.
ARVI hastalarıyla temas halinde olanlar gazlı bez maskeler takmalı, burun pasajlarını oksolin merhem ile yağlamalı ve bağışıklık sistemini uyarıcı ilaçlar kullanmalıdır. - İçeride anti-salgın eylemler. Hastanın odası sık sık havalandırılmalı ve günlük ıslak temizleme yapılmalıdır. Odanın bakterisidal lambalarla ışınlanması da tavsiye edilir. Hasta kişinin kullandığı tüm aksesuarlar dezenfekte edilmelidir.
Hava yoluyla bulaşan enfeksiyonlar, karşılık gelen bulaşma mekanizması nedeniyle popülasyonda yaygınlığı olan çok büyük bir hastalık grubudur. Önleme yöntemlerini takip ederek kendinizi ve çocuklarınızı enfeksiyondan korumanız oldukça mümkündür.
Tam metin araması:
Ana sayfa > Özet >Tıp, sağlık
Volgograd Devlet Tıp Üniversitesi
disipline göre
Mikrobiyoloji
"Hava yoluyla bulaşan enfeksiyonlar, önleme ve tedavi"
bir öğrenci tarafından yapılır
Tıbbi
Fakülte 3 ders
Prishlov Denis Yuryevich
Volgograd 2010.
1 Hava yoluyla bulaşan enfeksiyonlar, önleme ve tedavi
3 difteri
4 Hava yoluyla bulaşan enfeksiyonların önlenmesi
5. Sonuç
6 Referans
1 HAVA TOPU ENFEKSİYONLARI, ÖNLENME VE TEDAVİSİ
havadan(toz, soluma) bulaşıcı hastalıkları bulaştırmanın en yaygın ve en hızlı yollarından biridir. Bu sayede hem virüslerin hem de bakterilerin neden olduğu hastalıklar bulaşabilmektedir. Üst solunum yollarının mukoza zarlarının eşlik eden enflamatuar süreci, patojenlerin yayılmasına katkıda bulunur. Öksürürken, hapşırırken, konuşurken, ağlarken, bağırırken mukus damlacıkları ile çok sayıda mikrop salınır. Bu iletim yolunun güç derecesi, aerosollerin özelliklerine (en önemli parçacık boyutuna) bağlıdır. Büyük aerosoller 2-3 m mesafeye dağılır ve hızla yerleşirken, küçük olanlar nefes verirken 1 m'den fazla olmayan bir mesafeyi kaplar, ancak uzun süre asılı kalabilir ve elektrik yükü ve Brownian hareketi nedeniyle önemli mesafeler kat edebilir. İnsan enfeksiyonu, içinde patojenin bulunduğu mukus damlacıkları ile havanın solunması sonucu oluşur. Bu bulaşma yöntemiyle, maksimum patojen konsantrasyonu enfeksiyon kaynağına (hasta veya bakteri taşıyıcı) yakın olacaktır. Hava yoluyla bulaşma yolu, patojenlerin dış ortamdaki stabilitesine bağlıdır. Aerosoller kuruduğunda (grip virüsleri, suçiçeği, kızamık) çok sayıda mikroorganizma hızla ölürken, diğerleri oldukça kalıcıdır ve hayati aktivitelerini ve özelliklerini toz bileşiminde uzun süre (birkaç güne kadar) korur. Bu nedenle, odayı temizlerken, tozlu oyuncaklarla oynarken vb.
Hava yoluyla bulaşan enfeksiyonlar viral enfeksiyonlar (ARVI, influenza, parainfluenza, adenovirüs ve solunum sinsityal enfeksiyonu, suçiçeği, kızamık, kızamıkçık, kabakulak) ve bakteriyel (tonsillit, kızıl, difteri, meningokok enfeksiyonu) olarak ayrılabilir.
Bu hastalıkları tek bir grupta birleştirmenize izin veren aşağıdaki ortak özellikler vardır:
1) hava yoluyla bulaşma mekanizması;
2) genel belirtilerle birlikte belirgin yerel değişiklikler;
3) salgınlara eğilim;
4) yaş ve cinsiyete bakılmaksızın hastalıkların yaygınlığı.
2 boğmaca
Boğmaca, döngüsel bir seyir ve karakteristik boğmaca atakları olan çocukların akut bulaşıcı bir hastalığıdır.
Boğmacaya neden olan ajan Bordetella pertussis, kısa bir çubuk şeklinde olan bir bakteridir. 1906 yılında Belçikalı Bordet ve Fransız Zhangu tarafından keşfedilmiştir.
Enfeksiyon havadaki damlacıklar tarafından bulaşır. Hastanın balgam ve mukus damlacıklarında bulunan boğmaca öksürürken havaya girer ve ardından solunum yolundan sağlıklı bir kişinin vücuduna nüfuz eder. Bordetella pertussis vücudun dışında hızla öldüğü için enfeksiyon ancak hastalarla iletişim halindeyken mümkündür. Çevredeki nesnelerden bulaşma riski pratik olarak ortadan kaldırılmıştır.
Çoğu zaman 1 ila 5 yaş arası çocuklar, bazen 1 yaşın altındaki çocuklar hastalanır. Yetişkinlerde hastalık nadirdir. Boğmaca güçlü bir bağışıklık bırakır, nüks çok nadirdir.
Kuluçka süresi 2 ila 15 gün (ortalama 5-9 gün) sürer.
Klinik. Başlangıçta, her gün yoğunlaşan hafif bir öksürük vardır. Ateş yükselir, çocuk huysuzlaşır, uykusu ve iştahı kötüleşir, bu döneme nezle denir, 2 haftaya kadar sürer. Hastalığın tüm belirtileri büyümeye devam ediyor; yavaş yavaş çocuğun sağlığı kötüleşir, öksürük daha uzun ve daha şiddetli hale gelir ve ikincinin sonunda - üçüncü haftanın başında doğası gereği paroksismal hale gelir: hastalık üçüncü döneme geçer - 1-5 hafta süren spazmodik . Sarsıcı öksürük nöbetleri, hastalığın ana ve sürekli semptomudur. Öksürük, iki veya üç derin öksürük şokuyla başlar, bunu bir dizi kısa şok izler, birbirini takip eder ve gırtlağın konvülsif daralması nedeniyle derin bir hırıltı ile biter. Sonra öksürük tekrar başlar. Hastalığın şiddeti atakların süresine ve sıklığına bağlıdır. Küçük çocuklarda öksürük atakları uzundur (2-3 dakikaya kadar), hırıltı olmadan kısa ekspiratuar şoklardan oluşur. Bir saldırı sırasında hastanın yüzü kızarır, ardından mavimsi bir renk alır. Gözlerde yaşlar belirir, bazen gözlerin beyazında kanamalar oluşur, dil ağızdan dışarı çıkar, şah damarları şişer, istemsiz dışkı ve idrar ayrılması mümkündür. Saldırı, viskoz balgamın boşalması ve sıklıkla kusma ile sona erer. öksürük atakları günde 5 ila 30 veya daha fazla kez tekrarlanır. Yüz şişer, göz kapakları şişer ve yüz derisinde kanamalar görülebilir. Öksürme atakları arasındaki aralıklarda çocuklar kendilerini oldukça tatmin edici hissederler. Yavaş yavaş öksürük zayıflar, nöbetler daha seyrek hale gelir - ortalama 1-3 hafta süren bir iyileşme dönemi başlar.
Hastalığın toplam süresi 5 ila 12 haftadır. Bir çocuk, hastalığın başlangıcından itibaren 30 gün içinde bulaşıcı olarak kabul edilir. Toplu aşılamalar, spazmodik dönem çok hafif veya tamamen yokken, sözde silinmiş boğmaca biçimlerinin ortaya çıkmasına neden olmuştur.
patogenez. Bordetella pertussis esas olarak solunum yolunun mukoza zarında ürer. Epitelleri distrofik değişikliklere uğrar ve pul pul dökülür, nezle iltihabı belirtileri ortaya çıkar. Bronş lümeni, küçük bir lökosit ve makrofaj karışımı ile seröz eksüda içerir. Eksüda, serbest halde ya da fagosite edilmiş bordetella içerir. Bazen enflamatuar sürecin solunum bölümlerine bronkojenik bir yayılımı vardır. Bu durumlarda, küçük pnömoni odakları vardır. Alveollerde ilerleyici değişikliklerin olduğu bölgelerde, seröz-makrofaj-lökosit veya seröz-lökosit eksüdası bulunur. Bununla birlikte, ciddi fonksiyonel değişiklikler bulunur: akciğerlerin ön kısımlarında, belirgin bir akut amfizem not edilir, arka kısımlarda, amfizem alanları, atelektazi alanlarıyla değişir.
Patojenin (endotoksinler) bozunma ürünleri, gırtlaktaki sinir reseptörlerinin tahriş olmasına neden olur, beyne giden ve içinde kalıcı bir tahriş odağı oluşmasına yol açan dürtüler vardır. Sinir merkezlerinin ve reseptörlerin uyarılma eşiğinin düşürülmesi nedeniyle, spazmodik bir öksürük krizine neden olmak için önemsiz, spesifik olmayan bir tahriş yeterlidir. Klinik olarak birbirini izleyen sarsıntılı ekshalasyonlarla kendini gösteren, ardından birçok kez tekrarlanan ve viskoz balgam veya kusma salgılarıyla sonuçlanan konvülsif derin nefeslerle kendini gösteren "solunum yollarının nevrozu" gelişir. Gırtlak, bronş kasları, periferik damarlar, kusma ve diğer semptomların spazmı, sadece solunumun değil, aynı zamanda diğer otonomik merkezlerin de tahriş olduğunu gösterir. Spastik öksürük atakları, merkezi kaynaklı dolaşım bozukluklarını artıran ve hipoksiye yol açan superior vena kava sisteminde durgunluğa neden olur. Bebeklerde boğmaca özellikle şiddetlidir, spastik öksürük nöbetleri yoktur.
Makroskobik olarak, mukoz membran üzerinde hafif yarı-sıvı katmanlarla birlikte orta derecede bir solunum yolu bolluğu vardır. Akciğerler şişer, genellikle akciğerlerin ön kenarlarında büllöz amfizem belirlenir. Arka bölümlerde, akciğerler genellikle peteşiyal kanamalarla birlikte gri-kırmızıdır. Kesitte, ayrı çıkıntılı küçük gri veya gri-kırmızı sıkıştırma odakları ve daha çok sayıda batan koyu kırmızı alanlar (atelektazlar) vardır.
Mikroskobik olarak, gırtlak, trakea, bronşlar, nezle iltihabının mukoza zarında tespit edilir: epitelde vakuolizasyon, mukus salgısında artış, bolluk, ödem, orta derecede lenfohistiyositik infiltrasyon; akciğerlerde - spazm halindeki küçük bronşlar, akciğer parankiminde - ödem, bolluk, atelektazi. Bebeklerde küçük odaklı boğmaca pnömonisi gelişebilir. Aynı zamanda, alveollerde çok sayıda boğmaca çubuğu içeren seröz-lökositik ve hatta fibrinli eksüda bulunur.
Komplikasyonlar: pnömoni (özellikle 1 ila 3 yaşındaki çocuklarda), burun kanaması, solunum durması. Bebeklerde ve zayıflamış çocuklarda boğmaca çok zor olabilir: nezle dönemi kısadır, bazen hemen spazmodik bir dönem başlar, sıklıkla öksürük nöbetleri solunum durmasına neden olur.
Ölümcül sonuç artık nadirdir, özellikle bebeklerde asfiksi, pnömoni, nadir durumlarda - spontan pnömotorakstan.
3 DİFTERİ
Difteri bulaşıcı bir hastalıktır. Difteriye Corynebacterium neden olur. Difteriye neden olan ajanın sokulduğu yerde, bir film oluşumu ile iltihaplanma süreci başlar. Ayrıca difteri, çocuğun genel durumunun ihlali ile karakterizedir ve komplikasyonlar mümkündür.
Difteri hakkında genel bilgiler
Difteri sadece hastalığı olan bir kişiden bulaşabilir. Hasta enfeksiyondan yaklaşık 10 gün sonra bulaşıcı hale gelir. Bulaşıcı dönemin sonu, patojenin vücuttan atılma zamanına bağlıdır ve bu, yalnızca özel yöntemlerle (bakteriyolojik inceleme) belirlenebilir. Enfeksiyon havadaki damlacıklarla (solunan hava akımıyla) oluşur: doğrudan temas yoluyla, daha az sıklıkla enfekte ev eşyaları (bulaşıklar, çarşaflar, oyuncaklar, kitaplar) yoluyla. Gıda kaynaklı salgınlar (kontamine süt ürünleri) bilinmektedir. Bebekler, anneden plasenta yoluyla alınan bağışıklığa bağlı olarak nispeten bağışık olarak kabul edilir. En duyarlı çocuklar 3 ila 7 yaş arasındadır, daha büyük yaş gruplarında duyarlı sayısı azalır. Enfeksiyona giriş, orofarenks, burun, gırtlak, daha az sıklıkla - gözlerin ve genital organların mukoza zarının yanı sıra hasarlı cilt, yara veya yanık yüzeyi, bebek bezi döküntüsü ve iyileşmemiş göbek yarasıdır. Difteri patojeni girdiği yerde çoğalmaya başlar ve dokular ve bir bütün olarak vücut üzerinde zararlı etkisi olan bir madde (ekzotoksin) salgılar. Ekzotoksin etkisi altında hücre ölümü ve film oluşumu meydana gelir. Difteri iltihabı iki tiptir:
Krupöz iltihaplanma genellikle gırtlak ve trakeada meydana gelir, ortaya çıkan filmin yüzeysel olarak yerleştirilmesi ve alttaki dokulardan kolayca ayrılması ile karakterize edilir.
Difteri enflamasyonu orofarenkste daha sık görülür, bu durumlarda film alttaki dokulara sıkıca bağlıdır ve bu nedenle onlardan ayrılması zordur.
Çocuğun durumunun genel ihlali, ekzotoksinin kana girmesiyle ilişkilidir.
Bir dizi insan bulaşıcı hastalığı, esas olarak havadaki damlacıklar tarafından bulaşır. Bunlar difteri, kızamık, kızıl, meningokok enfeksiyonu ve diğerlerini içerir. Bu hastalıklar ağırlıklı olarak bulunduğundan çocukluk, genellikle "çocukluk çağı enfeksiyonları" olarak adlandırılırlar.
Difteri, difteri basilinin neden olduğu akut enfeksiyöz bir hastalıktır ve esas olarak patojenin birincil fiksasyonu odağında fibröz enflamasyon ve ekzotoksin emilimiyle ilişkili şiddetli genel zehirlenme ile karakterize edilir.
Enfeksiyon kaynağı hasta bir kişi veya bir bakteri taşıyıcısıdır; enfeksiyon esas olarak havadaki damlacıklarla oluşur, ancak ev içi temas da mümkündür. Duyarlılık indeksi 0.15-0.20'dir. Enfeksiyonun giriş kapıları, farenks ve bademciklerin mukoza zarları, üst solunum yolu, daha az sıklıkla - kulak, burun, gözlerin konjonktivası ve cinsel organlardır. Giriş kapısı alanında bakteri kolonizasyonu ve kanal içi yayılma meydana gelir (bakterilerin hematojen ve lenfojen yayılımı tipik değildir), güçlü bir ekzotoksin oluşur. İkincisi, lokal olarak, çoğu durumda doğası gereği lifli olan (ancak hastalığın hafif bir formunda nezle oluşur) iltihaplanmaya neden olur. Kan ve lenf içine emilen ekzotoksin esas olarak etkiler kardiyovasküler sistem, PNS, ANS, adrenal bezler ve böbrekler.
Sürecin lokalizasyonuna göre, 3 difteri formunu ayırt etmek gelenekseldir: 1) farinks ve bademcikler, 2) üst solunum yolu, 3) nadir formlar (burun, gözler, kulak, genital organlar, cilt). Aynı anda birkaç organ etkilenirse, buna hastalığın kombine formu denir.
Orofaringeal difteri sıklığı yaklaşık %90'dır. Fibrinöz enflamasyonun difteritik bir varyantı ile karakterizedir. Boğazdaki ağrı, ekzotoksinin analjezik etkisi ile ilişkili olan orta derecededir. Doğal olarak bölgesel lenf düğümlerinde artış ve toksik formlarda ödem oluşabilir. deri altı doku boyun ve hatta göğüs. Bu difteri formunda asfiksi gelişimi olası değildir, ancak toksinemi belirgindir. Sonuç olarak kalpte alternatif ve interstisyel formlarda olabilen toksik miyokardit oluşur. Miyokardit genellikle hastalığın 2. haftasında ortaya çıkar, akut kardiyovasküler yetmezlik ve erken kalp felci denir. Hasta ölmezse, postmiyokardiyal kardiyoskleroz oluşur. Periferik sinirlerde parankimal nörit gelişir ve otonomik ganglionlarda alteratif ve dolaşım bozukluğu değişiklikleri gelişir. Önce şaşırıyorlar periferik sinirler ve orofarinkse en yakın ganglionlar: glossofaringeal, vagus, frenik, sempatik, 3. servikal sempatik ganglion ve ganglion vagus siniri. Nöritin bir sonucu olarak, mono veya polinörit şeklinde ortaya çıkan erken (2 haftada) ve geç (4-5 haftada) felç gelişir. Frenik, vagus ve interkostal sinirlerin hasar görmesi özellikle tehlikelidir.
Adrenal bezlerde, böbreklerde kanamalar, distrofi ve nekroz görülür - nekrotik nefroz.
Solunum difteri, gırtlak, trakea ve bronşların lober enflamasyonu ile karakterizedir. Bu bağlamda, asfiksi karakteristiktir ve toksinemi nispeten zayıf bir şekilde ifade edilir. Boğulma, hava yolu lümeninin mekanik olarak kapanması, mukozal ödem ve ardından gırtlak kaslarının spazmından kaynaklanır. Difteride gırtlaktaki krupöz iltihaplanmaya gerçek krup ve sürecin bronşlara yayılması - inen krup denir.
Nadir difteri formları için, fibröz iltihaplanma da karakteristiktir, ancak bazı durumlarda nezle veya nezle-ülseratif olabilir ve ciltte - cerahatli olabilir, bu da hastalığın teşhisini zorlaştırır.
Kızamık, kızamık virüsünün neden olduğu, solunum sistemi, cilt ve bağışıklık sisteminde baskın bir lezyon ile karakterize akut, oldukça bulaşıcı bir bulaşıcı hastalıktır. Duyarlılık indeksi 0.96'dır. Enfeksiyon kaynağı hasta bir kişi veya bir virüs taşıyıcısıdır. Virüs vücuda üst solunum yolu ve gözlerin konjonktiva yoluyla girer. Kuluçka süresi 1-1.5 haftadır. Virüsün hücrelere nüfuz etmesi, insan vücudunun çeşitli hücrelerinin CD-46 proteininin katılımıyla gerçekleşir. Özellikle, bu hücreler lenfositleri ve monositleri içerir. Viremi sırasında, virüs lökositlerin içinde olmak üzere tüm vücuda yayılır ve bu nedenle virüsün aktif olarak merkezi sinir sistemine nüfuz ettiğine ve bazı durumlarda şiddetli yavaş bir enfeksiyona - subakut sklerozan panensefalit - neden olabileceğine inanılmaktadır. Kızamık virüsünün bir özelliği de hücrelerin dev hücre dönüşümüne neden olma ve çok çekirdekli bir hücresel sinsityum oluşturma yeteneğidir. Virüsün, epitel bariyer fonksiyonunu, lökositlerin fagositik aktivitesini, T-lenfosit sayısını ve anti-enfektif antikorların titresini azaltarak makroorganizmanın direncini keskin bir şekilde inhibe etme yeteneğine sahip olduğu vurgulanmalıdır.
Kızamıktaki ana patolojik değişiklikler, nazofarenks, trakea, bronşlar, akciğerler, deri ve lenf düğümlerindeki enflamatuar süreçlerdir. Mukoza zarlarında nezle iltihabı ve şiddetli vakalarda nekroz meydana gelir. Zaten hastalığın 5.-6. Enflamasyonun arka planına karşı, gırtlak kaslarının refleks spazmı gelişebilir ve bu da yanlış krup olarak adlandırılan boğulmaya yol açar.
Vireminin bir sonucu olarak, mukoza zarlarında (enantem) ve deride (ekzantem) karakteristik bir lezyon meydana gelir. Enantem, hastalığın 2-3. gününde ve deri döküntüsünün başlamasından 1-2 gün önce ortaya çıkar. İlk önce ağız boşluğu ve farinks mukozasında ve daha sonra yumuşak damakta kırmızı odaklar şeklinde belirlenir. Yakında epitel yüzeysel nekrozu ortaya çıkar ve odaklar beyazımsı hale gelir. Alt küçük azı dişlerinin karşısındaki yanakların mukoza zarında bulunan bu tür odaklara Filatov-Belsky-Koplik lekeleri denir.
Ekzantem ciltte geniş benekli papüler bir döküntüdür: önce kulakların arkasında, sonra yüz, boyun, gövde ve son olarak ekstremitelerde, özellikle ekstansör yüzeylerde. Kızarıklığın unsurları 3 gün boyunca "çiçek açar" ve 4. günden itibaren göründükleri sırayla solmaya başlarlar. Hasarlı epidermis, plak şeklinde dökülmeye başlar - fokal veya pityriasis soyulması.
Kızamığın karakteristik bir tezahürü de interstisyel dev hücreli pnömonidir; Nadir durumlarda kızamık ensefaliti oluşabilir.
Kızamığın komplikasyonları arasında, merkezi yer, ikincil bir ilaveyle ilişkili olarak bronşlara ve akciğerlere verilen hasarla işgal edilir. bakteriyel enfeksiyon: endo, - meso, - pan, - ve peribronşit, bronşektazi, pnömoskleroz, apse pnömonisi, plörezi. Kızamık geçirmiş bir hastanın önceki hastalığı alevlendirebileceğini unutmamak önemlidir. kronik hastalık tüberküloz gibi.
Kızıl ateş, orofarenks, üst solunum yolu ve deride primer bir lezyonla seyreden, streptokok etiyolojili akut enfeksiyöz bir hastalıktır. Hastalığın etken maddesi, çeşitli serolojik varyantların ^-hemolitik streptokoklarıdır. Enfeksiyon kaynağı bir bakteri taşıyıcı veya hasta bir kişidir. Enfeksiyon esas olarak havadaki damlacıklar ile oluşur, daha az sıklıkla - hane halkı teması yoluyla. Duyarlılık indeksi 0,40'tır ve kuluçka süresi--2-7 gün. Enfeksiyondan sonra, streptokoklar üst solunum yollarının mukoza zarlarına ve özellikle bademciklere yerleşirler. Lokal olarak, özellikle bademciklerde nezle iltihabı meydana gelir, hızla nekrotik ile değiştirilir ve bundan sonra lenfanjit ve bölgesel lenfadenit gelişir, yani. birincil kızıl kompleksi oluşur. Afektin lokalizasyonuna bağlı olarak, kızıl bukkal ve ekstrabukkaldir. Daha sonra, streptokokların hematojen yayılımı meydana gelir, cilt, CNS, VNS ve parankimal organlarda hasarın eşlik ettiği toksinemi gelişir. Antitoksik antikorların oluşumu nedeniyle, genel toksik belirtiler hastalığın ikinci haftasının sonunda kaybolur, ancak bazı durumlarda vücutta alerji oluşabilir ve ardından hastalığın 3-5 haftasında çeşitli organlarda enfeksiyöz ve alerjik lezyonlar ortaya çıkar. Bu bağlamda, kızıl ateş sırasında 2 dönem ayırt edilir: birinci ve ikinci.
Bukkal kızıl ateşinde, farenks ve bademciklerde belirgin bir nezle oluşur. Bu bağlamda yutağa "alevli", dile "ahududu" denir. Teşhis planında önemli olan, kataral anjinanın hızla nekrotik ile yer değiştirmesidir.
Genel değişiklikler zaten hastalığın 2.-3. gününde ortaya çıkar ve toksineminin sonucudur. Her şeyden önce, bir ekzantem var. Parlak kırmızı bir koyu kırmızı renge sahiptir, küçüktür, her yerde lokalizedir [nazolabial üçgen hariç]. Kızılda soyulma, doğası gereği katmanlıdır. Hastalığın 3 formu vardır: toksik, septik ve karışık. Septik form, streptokokların yayılmasının bir sonucudur ve çeşitli organ ve dokularda pürülan-nekrotik lezyonlarla kendini gösterir. Bu durumda faringeal apse, boyun balgamı, otitis media ve temporal kemiğin pürülan osteomiyeliti, pürülan meningoensefalit oluşabilir. Boyun flegmonu, büyük damarların aşınması ve ölümcül kanama ile komplike hale gelebilir.
Kızılın ikinci dönemi, farenks ve bademciklerdeki hafif nezle değişiklikleriyle başlar. Dönemin tipik bir tezahürü, glomerülonefrit, sistemik vaskülit, endokardit, mono- veya poliartrit vb.
Ekstrabukkal kızıl ateş ile enfeksiyonun giriş kapıları, çeşitli organların mukoza zarları ve yanıklar, yaralanmalar ve cerrahi müdahaleler sonrası cilttir. Bu durumda lenfadenit ve ekzantem enfeksiyonun giriş kapısının konumuna karşılık gelir. Hava yoluyla bulaşma yolu enfeksiyonun bulaşmasını etkilemediğinden, hastalığın bu formunun bulaşıcılığı düşüktür.
Meningokok hastalığı, çeşitli meningokok suşlarının neden olduğu akut bulaşıcı bir hastalıktır. Bu, havadaki damlacıklar tarafından iletilen bir antroponozdur. Enfeksiyonun giriş kapıları orofarinks, nazofarenks, gırtlaktır. Meningococcus ile temas üzerine asemptomatik bakteriyel taşıyıcılık ve hastalık meydana gelebilir, örn. meningokok enfeksiyonu. Hastalığın genelleştirilmiş formlarının gelişiminde, meningokokların virüsler ve diğer bakterilerle ilişkisinin yanı sıra organizmanın reaktivitesine de büyük önem verilmektedir. Meningokok enfeksiyonunun sınıflandırılması, hastalığın lokalize, genelleştirilmiş ve nadir formlarının tahsisini sağlar.
Lokalize formlar arasında asemptomatik bakteri taşıyıcılığı ve akut meningokokal nazofarenjit bulunur. Farenksin lenfoid dokusunun hiperplazisi ile kombinasyon halinde ateş, üst solunum yollarının nezlesi ile karakterizedir. Nezle değişiklikleri 5-7 gün sürer ve lenfoid doku hiperplazisi - 2 haftaya kadar, ki bu teşhis değeridir. Hastalığın bu formu sadece epidemiyolojik açıdan önemli değildir, vakaların yaklaşık% 30'unda genelleştirilmiş formlara dönüşür. Bunlar arasında meningokoksemi, meningokokal menenjit ve karışık bir form bulunur. Meningokoksemi akut ve akut sepsis şeklinde ortaya çıkabilir. En akut meningokokal sepsis (fulminan veya fulminan form), genelleştirilmiş mikrosirkülasyon bozuklukları ve DIC ile sonuçlanan enfeksiyöz toksik şok gelişimi ile karakterize edilir. Bu durumda ölüm nedeni, böbreküstü bezlerindeki kanamaların yanı sıra beyin ve zarlarındaki ödem ve kanamalardır. Akut meningokokal sepsis, mikro dolaşım yatağının genel bir lezyonu, deri döküntüsü, adrenal bezlerde, eklemlerde, böbreklerde ve diğer organlarda hasar ile karakterizedir. Hasta hastalığın ilk 48 saati içinde ölmezse menenjit veya meningoensefalit gelişebilir. Ekzantem, hastalığın başlangıcından 5-15 saat sonra ortaya çıkar, başlangıçta kızamığa benzer ve daha sonra hemorajik hale gelir ve esas olarak kalça, uyluk ve bacaklarda lokalize olur. Şiddetli vakalarda, ekzantem toplam olabilir. Akut adrenal yetmezlik [Waterhouse-Friderichsen sendromu] gelişmesiyle birlikte adrenal bezlerde kanamalar, ayrıca beyin ve zarlarında, miyokard ve diğer organlar son derece karakteristiktir.
Meningokokal menenjit ilk gün serözdür, ikinci günün sonunda cerahatlidir ve bu hastalığın tipik bir tezahürüdür. Enflamatuar süreç ilerlerse, 5-6 gün içinde eksüda pürülan-lifli hale gelir. Menenjit, beynin bazal yüzeyi ile başlar, esas olarak hemisferlerin dışbükey yüzeyine geçer. ön loblar, "bonnet" veya "şapka" şeklinde bulunduğu yer. Menenjiti ensefalit ve ventrikülit, ependimatit ve piyosefali takip edebilir. Çoğu durumda, böyle bir lezyon hastaların ölümüyle sonuçlanır, hayatta kalanlarda genellikle hidrosefali ve ardından serebral kaşeksi gelişir.
Nadir meningokok enfeksiyonu formları arasında meningokokal artrit, iridosiklit, pnömoni ve endokardit bulunur. Aynı zamanda, artrit nispeten iyi huylu bir şekilde ilerlerse, iridosiklit kural olarak körlüğe yol açar ve meningokokal pnömoni ölüme neden olabilir.
