Терапия при стабилна ХОББ. Клинични насоки: Хронична обструктивна белодробна болест Федерални насоки за ХОББ
Класификацията на ХОББ (хронична обструктивна белодробна болест) е широка и включва описание на най-честите стадии на заболяването и вариантите, в които протича. И въпреки че не всички пациенти развиват ХОББ по един и същи сценарий и не всички могат да бъдат идентифицирани като определен тип, класификацията винаги остава уместна: повечето пациенти се вписват в нея.
Етапи на ХОББ
Първата класификация (спирографска класификация на ХОББ), която определя етапите на ХОББ и техните критерии, беше предложена още през 1997 г. от група учени, обединени в комитет, наречен Световна инициатива за ХОББ (на английски името звучи „Глобална инициатива за хронични заболявания“). Обструктивна белодробна болест“ и съкратено GOLD). Според нея има четири основни етапа, всеки от които се определя главно от FEV - това е обемът на форсирания експираторен поток през първата секунда:
- ХОББ степен 1 не е по-различна специални симптоми. Луменът на бронхите е доста стеснен, въздушният поток също е ограничен не особено забележимо. Пациентът не изпитва затруднения в ежедневието, изпитва недостиг на въздух само по време на активна физическа активност и мокра кашлица- само от време на време, с голяма вероятност през нощта. На този етап малко хора отиват на лекар, обикновено поради други заболявания.
- ХОББ 2 степен става по-изразена. Задухът започва незабавно, когато се опитвате да се занимавате с физическа активност, кашлицата се появява сутрин, придружена от забележимо отделяне на храчки - понякога гнойни. Пациентът забелязва, че е станал по-малко издръжлив и започва да страда от повтарящи се респираторни заболявания - от обикновена SARS до бронхит и пневмония. Ако причината за посещение на лекар не е подозрение за ХОББ, тогава рано или късно пациентът все още стига до него поради съпътстващи инфекции.
- ХОББ степен 3 се описва като труден етап - ако пациентът има достатъчно сила, той може да кандидатства за инвалидност и уверено да изчака да му бъде издаден сертификат. Недостиг на въздух се появява дори при незначително физическо натоварване - до изкачване на стълби. Пациентът е замаян, тъмно в очите. Кашлицата се появява по-често, поне два пъти месечно, става пароксизмална по природа и е придружена от болки в гърдите. В същото време външният вид се променя - гърдите се разширяват, вените на шията се издуват, кожата променя цвета си до цианотична или розова. Телесното тегло или рязко намалява, или рязко намалява.
- Етап 4 на ХОББ означава, че можете да забравите за всякаква работоспособност - въздушният поток, влизащ в белите дробове на пациента, не надвишава тридесет процента от необходимия обем. Всяко физическо усилие - до смяна на дрехи или хигиенни процедури - причинява задух, хрипове в гърдите, замайване. Самото дишане е тежко, затруднено. Пациентът трябва постоянно да използва кислородна бутилка. В най-тежките случаи е необходима хоспитализация.
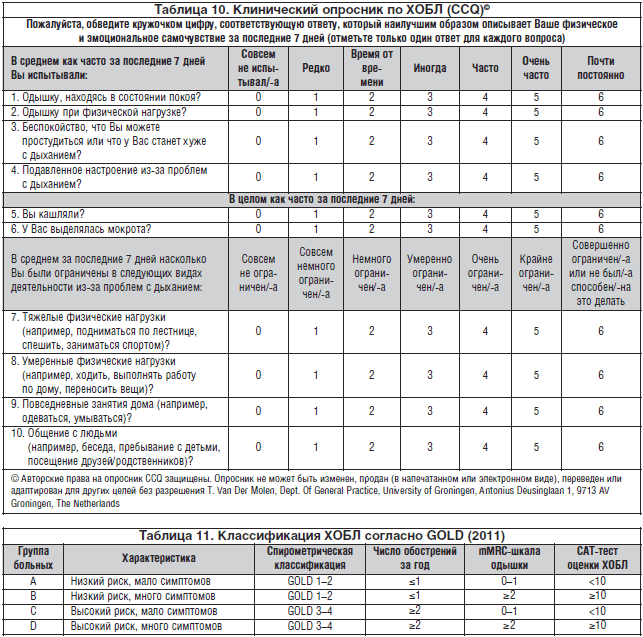
През 2011 г. обаче GOLD заключава, че подобни критерии са твърде неясни и е погрешно да се поставя диагноза само въз основа на спирометрия (която определя обема на издишване). Освен това не всички пациенти развиват заболяването последователно, от лека до тежка фаза - в много случаи определянето на стадия на ХОББ е невъзможно. Разработен е CAT въпросник, който се попълва от самия пациент и ви позволява да определите състоянието по-пълно. В него пациентът трябва да определи по скала от едно до пет колко изразени са неговите симптоми:
- кашлица - едно отговаря на твърдението "няма кашлица", пет "постоянно";
- храчка - едно е „няма храчка“, пет е „храчка постоянно излиза“;
- чувство на стягане в гърдите - съответно „не“ и „много силно“;
- задух - от "изобщо няма задух" до "задух при най-малко усилие";
- домакинска дейност - от "без ограничения" до "силно ограничена";
- напускане на къщата - от "уверено по необходимост" до "дори не по необходимост";
- мечта - от " хубав сън» към «безсъние»;
- енергия – от „пълен с енергия“ до „изобщо без енергия“.
Резултатът се определя чрез точкуване. Ако има по-малко от десет от тях, болестта няма почти никакъв ефект върху живота на пациента. По-малко от двадесет, но повече от десет - има умерен ефект. По-малко от тридесет - има силно влияние. Повече от тридесет - има огромно влияние върху живота.
Вземат се предвид и обективни показатели за състоянието на пациента, които могат да бъдат регистрирани с помощта на инструменти. Основните са напрежението на кислорода и насищането на хемоглобина. При здрав човек първата стойност не пада под осемдесет, а втората не пада под деветдесет. При пациентите, в зависимост от тежестта на състоянието, цифрите варират:
- с относително леки - до осемдесет и деветдесет при наличие на симптоми;
- на курса умерено- до шестдесет и осемдесет;
- в тежки случаи - под четиридесет и около седемдесет и пет.
 След 2011 г. според GOLD ХОББ вече няма етапи. Има само степени на тежест, които показват колко въздух навлиза в белите дробове. И общото заключение за състоянието на пациента не изглежда като „е в определен стадий на ХОББ“, а като „е в определена рискова група за обостряния, неблагоприятни ефекти и смърт поради ХОББ“. Общо са четири.
След 2011 г. според GOLD ХОББ вече няма етапи. Има само степени на тежест, които показват колко въздух навлиза в белите дробове. И общото заключение за състоянието на пациента не изглежда като „е в определен стадий на ХОББ“, а като „е в определена рискова група за обостряния, неблагоприятни ефекти и смърт поради ХОББ“. Общо са четири.
- Група А - нисък риск, малко симптоми. Пациентът принадлежи към групата, ако е имал не повече от едно обостряне за една година, той е получил по-малко от десет точки на CAT и задухът се появява само по време на усилие.
- Група В - нисък риск, много симптоми. Пациентът принадлежи към групата, ако не е имало повече от едно обостряне, но задухът се появява често и са отбелязани повече от десет точки при CAT.
- Група C - висок риск, малко симптоми. Пациентът принадлежи към групата, ако е имал повече от една екзацербация годишно, диспнея се появява по време на физическо натоварване и резултатът от CAT е по-малък от десет точки.
- Група D - висок риск, много симптоми. Повече от едно обостряне, задух се появява при най-малкото усилие и повече от десет точки на CAT.
Класификацията, въпреки че е направена така, че да отчита максимално състоянието на конкретен пациент, все още не включва два важни показателя, които влияят на живота на пациента и са посочени в диагнозата. Това са фенотипове и съпътстващи заболявания на ХОББ.
Фенотипове на ХОББ
 При хроничната обструктивна белодробна болест има два основни фенотипа, които определят как изглежда пациентът и как протича заболяването.
При хроничната обструктивна белодробна болест има два основни фенотипа, които определят как изглежда пациентът и как протича заболяването.
тип бронхит:
- причина. Причината за него е хроничен бронхит, чиито рецидиви се появяват в продължение на най-малко две години.
- Промени в белите дробове. Флуорографията показва, че стените на бронхите са удебелени. При спирометрия се вижда, че въздушният поток е отслабен и само частично навлиза в белите дробове.
- Класическата възраст на откритието е петдесет или повече години.
- Характеристики на външния вид на пациента. Пациентът има изразен цианотичен цвят на кожата, гърдите са бъчвообразни, телесното тегло обикновено нараства поради повишен апетит и може да се приближи до границата на затлъстяването.
- Основният симптом е кашлица, пароксизмална, с обилно отделяне на гнойни храчки.
- Инфекции - често, защото бронхите не са в състояние да филтрират патогена.
- Деформация на сърдечния мускул от типа "cor pulmonale" - често.
Cor pulmonale е съпътстващ симптом, при който дясната камера се увеличава и сърдечната честота се ускорява - по този начин тялото се опитва да компенсира липсата на кислород в кръвта:
- Рентгенов. Вижда се, че сърцето е деформирано и увеличено, а рисунъкът на белите дробове е засилен.
- Дифузен капацитет на белите дробове - това е времето, необходимо на газовите молекули да навлязат в кръвта. Обикновено, ако намалява, тогава не много.
- Прогноза. Според статистиката, типът бронхит има по-висока смъртност.
Хората наричат вида бронхит „син оток” и това е доста точно описание – пациент с този тип ХОББ обикновено е бледосин, с наднормено тегло, кашля постоянно, но е нащрек – задухът не го засяга толкова, колкото пациентите с друг вид.
 емфизематозен тип:
емфизематозен тип:
- причина. Причината е хроничен емфизем.
- Промени в белите дробове. При флуорографията ясно се вижда, че преградите между алвеолите са разрушени и се образуват пълни с въздух кухини - були. При спирометрия се записва хипервентилация - кислородът навлиза в белите дробове, но не се абсорбира в кръвта.
- Класическата възраст на откритието е шестдесет или повече години.
- Характеристики на външния вид на пациента. Пациентът има розов цвят на кожата, гръдният кош също има форма на варел, вените на шията се издуват, телесното тегло намалява поради намален апетит и може да се приближи до границата на опасните стойности.
- Основният симптом е задух, който може да се наблюдава дори в покой.
- Инфекциите са редки, тъй като белите дробове все още се справят с филтрирането.
- Деформация от типа "cor pulmonale" е рядка, липсата на кислород не е толкова изразена.
- Рентгенов. На снимката се виждат були и деформация на сърцето.
- Дифузна способност - очевидно силно намалена.
- Прогноза. Според статистиката този тип има по-голяма продължителност на живота.
Емфизематозният тип се нарича популярно „розов пуфър“ и това също е доста точно: пациентът с този тип ходл обикновено е слаб, с неестествено розов цвят на кожата, постоянно се задушава и предпочита да не излиза повече от къщата.
Ако пациентът има признаци и на двата вида, те говорят за смесен фенотип на ХОББ - среща се доста често в голямо разнообразие от вариации. също в последните годиниучените са идентифицирали няколко подтипа:
- с чести екзацербации. Определя се, ако пациентът е изпратен в болница с екзацербации най-малко четири пъти годишно. Среща се в етапи C и D.
- С бронхиална астма. Среща се в една трета от случаите - с всички симптоми на ХОББ, пациентът изпитва облекчение, ако използва лекарства за борба с астмата. Има и астматични пристъпи.
- Ранен старт. Характеризира се с бърз прогрес и се обяснява с генетична предразположеност.
- В млада възраст. ХОББ е заболяване на възрастните хора, но може да засегне и по-млади хора. В този случай тя, като правило, е многократно по-опасна и има висока смъртност.
Съпътстващи заболявания
 При ХОББ пациентът има голям шанс да страда не само от самата обструкция, но и от съпътстващите я заболявания. Между тях:
При ХОББ пациентът има голям шанс да страда не само от самата обструкция, но и от съпътстващите я заболявания. Между тях:
- Сърдечно-съдови заболявания, от коронарна болест на сърцето до сърдечна недостатъчност. Те се срещат в почти половината от случаите и се обясняват много просто: при липса на кислород в тялото сърдечно-съдовата система изпитва голям стрес: сърцето се движи по-бързо, кръвта тече по-бързо през вените, луменът на съдовете се стеснява. След известно време пациентът започва да забелязва болки в гърдите, променлив пулс, главоболие и повишен задух. Една трета от пациентите, чиято ХОББ е придружена от сърдечно-съдови заболявания, умират от тях.
- остеопороза. Среща се в една трета от случаите. Не фатално, но много неприятно и също провокирано от липса на кислород. Основният му симптом е крехкостта на костите. В резултат на това гръбначният стълб на пациента се изкривява, позата се влошава, гърбът и крайниците болят, наблюдават се нощни крампи в краката и обща слабост. Намалена издръжливост, подвижност на пръстите. Всяка фрактура лекува много дълго време и може да бъде фатална. Често има проблеми с стомашно-чревния тракт- запек и диария, които са причинени от натиска на извития гръбнак върху вътрешните органи.
- депресия Среща се при почти половината от пациентите. Често неговите опасности остават подценени, а пациентът междувременно страда от понижен тонус, липса на енергия и мотивация, суицидни мисли, повишена тревожностчувство на самота и проблеми с ученето. Всичко се вижда в мрачна светлина, настроението е постоянно потиснато. Причината е както липсата на кислород, така и влиянието, което ХОББ оказва върху живота на пациента. Депресията не е фатална, но се лекува трудно и значително намалява удоволствието, което пациентът би могъл да получи от живота.
- Инфекции. Те се срещат при седемдесет процента от пациентите и причиняват смърт в една трета от случаите. Това се обяснява с факта, че белите дробове, засегнати от ХОББ, са много уязвими към всеки патоген и е трудно да се премахне възпалението в тях. Освен това, всяко увеличаване на производството на храчки е намаляване на въздушния поток и риск от дихателна недостатъчност.
- Синдром на сънна апнея. При апнея пациентът спира да диша през нощта за повече от десет секунди. В резултат на това страда от постоянно кислородно гладуванеи дори може да умре от дихателна недостатъчност.
- Рак. Среща се често и причинява смърт в един от всеки пет случая. Обяснява се, подобно на инфекциите, с уязвимостта на белите дробове.
При мъжете ХОББ често се придружава от импотентност, а при възрастните причинява катаракта.
Диагноза и увреждане
 Формулирането на диагнозата ХОББ предполага цяла формула, която лекарите следват:
Формулирането на диагнозата ХОББ предполага цяла формула, която лекарите следват:
- името на заболяването е хронично белодробно заболяване;
- Фенотип на ХОББ - смесен, бронхитен, емфизематозен;
- тежестта на бронхиалната обструкция - от лека до изключително тежка;
- тежест на симптомите на ХОББ - определя се чрез КАТ;
- честота на екзацербациите - повече от две чести, по-рядко;
- придружаващи заболявания.
В резултат на това, когато прегледът приключи според плана, пациентът получава диагноза, която звучи например така: „хронична обструктивна белодробна болест от типа на бронхит, II степен на бронхиална обструкция с тежки симптоми, чести екзацербации, влошена от остеопороза.
Въз основа на резултатите от изследването се изготвя план за лечение и пациентът може да кандидатства за инвалидност - колкото по-тежка е ХОББ, толкова по-вероятно е първата група да бъде родена.
И въпреки че ХОББ не се лекува, пациентът трябва да направи всичко по силите си, за да поддържа здравето си на определено ниво - и тогава както качеството, така и продължителността на живота му ще се повишат. Основното е да останете оптимисти в процеса и да не пренебрегвате съветите на лекарите.
Целите на лечението на ХОББ могат да бъдат разделени на 4 основни групи:
Облекчаване на симптомите и подобряване на качеството на живот;
Намаляване на бъдещи рискове и др.; предотвратяване на екзацербации;
Забавяне на прогресията на заболяването;
Намалена смъртност.
Терапията на ХОББ включва фармакологични и нефармакологични подходи. Фармакологичните лечения включват бронходилататори, комбинации от ICS и дългодействащи бронходилататори (LABD), инхибитори на фосфодиестераза-4, теофилин и ваксинация срещу грип и пневмококова инфекция.
Нефармакологичните методи включват спиране на тютюнопушенето, белодробна рехабилитация, кислородна терапия, респираторна подкрепа и операция.
Отделно се разглежда лечението на екзацербациите на ХОББ.
3.1 Консервативно лечение.
Да откажа цигарите.
Спирането на тютюнопушенето се препоръчва за всички пациенти с ХОББ.Коментари.Спирането на тютюнопушенето е най-ефективната интервенция с най-голямо въздействие върху прогресията на ХОББ. Обичайният лекарски съвет води до спиране на тютюнопушенето при 7,4% от пациентите (с 2,5% повече от контролите), а в резултат на 3-10-минутна консултация честотата на отказване достига около 12%. С повече време и по-сложни интервенции, включително развитие на умения, обучение за решаване на проблеми и психосоциална подкрепа, нивата на отказване от тютюнопушенето могат да достигнат 20-30%.
При липса на противопоказания се препоръчват фармакологични средства за лечение на зависимост от тютюн, за да се подпомогнат усилията за спиране на тютюнопушенето.
Коментари.Фармакотерапията ефективно подпомага усилията за спиране на тютюнопушенето. Лекарствата от първа линия за лечение на зависимост от тютюна включват варениклин, бупропион с удължено освобождаване и никотинозаместващи лекарства.
Комбинацията от лекарски съвети, групи за подкрепа, развитие на умения и никотинова заместителна терапия води до 35% от отказването от тютюнопушенето след 1 година, докато 22% остават непушачи след 5 години.
Принципи на фармакотерапията при стабилна ХОББ.
Фармакологичните класове лекарства, използвани при лечението на ХОББ, са представени в табл. 5.
Таблица 5Фармакологични класове лекарства, използвани при лечението на ХОББ.
| Фармакологичен клас | Препарати |
| KDBA | Салбутамол Фенотерол |
| DDBA | Вилантерол индакатерол салметерол олодатерол формотерол |
| KDAH | Ипратропиев бромид |
| DDAH | Аклидиниев бромид Гликопирониев бромид Тиотропиев бромид Умеклидиниев бромид |
| IGCS | беклометазон будезонид мометазон флутиказон флутиказон фуроат циклезонид |
| Фиксирани комбинации DDAH/DDBA | Glycopyrronium bromide/indacaterol Tiotropium bromide/olodaterol Umeclidinium bromide/vilanterol Aclidinium bromide/formoterol |
| Фиксирани комбинации от ICS/LABA | Беклометазон/формотерол Будезонид/формотерол Флутиказон/салметерол Флутиказон фуроат/вилантерол |
| Инхибитори на фосфодиестераза-4 | Рофлумиласт |
| други | Теофилин |
Забележка. SABA - краткодействащи β2-агонисти, KDAH - краткодействащи антихолинергици, LABA - дългодействащи β2-агонисти, DDAC - дългодействащи антихолинергици.
При предписване на фармакотерапия се препоръчва да се цели постигане на контрол на симптомите и намаляване на бъдещите рискове – тд; Екзацербации на ХОББ и смъртност (Приложение D5) .
Коментари.Решението за продължаване или прекратяване на лечението се препоръчва въз основа на намаляване на бъдещите рискове (екзацербации). Това се дължи на факта, че не е известно как способността за корелация лекарствен продуктподобрява белодробната функция или намалява симптомите със способността си да намалява риска от екзацербации на ХОББ. Към днешна дата няма убедителни доказателства, че някаква конкретна фармакотерапия забавя прогресията на заболяването (измерена чрез средната скорост на спад на най-ниския FEV1) или намалява смъртността, въпреки че са публикувани предварителни данни, показващи такива ефекти.
Бронходилататори.
Бронходилататорите включват β2-агонисти и антихолинергици, включително краткодействащи (продължителност на ефекта 3-6 часа) и дългодействащи (продължителност на ефекта 12-24 часа) лекарства.
Препоръчва се на всички пациенти с ХОББ да се дават краткодействащи бронходилататори за употреба при необходимост.
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Коментари.Използването на краткодействащи бронходилататори при необходимост също е възможно при пациенти, лекувани с LABD. В същото време редовната употреба на високи дози краткодействащи бронходилататори (включително чрез пулверизатор) при пациенти, получаващи DDBD, не е оправдана и трябва да се прибягва само в най-трудните случаи. В такива ситуации е необходимо да се оцени цялостно необходимостта от използване на DDBD и способността на пациента да извършва правилно инхалации.
β2-агонисти.
За лечение на ХОББ се препоръчва използването на следните дългодействащи β2-агонисти (LABA): формотерол, салметерол, индакатерол, олодатерол (Приложение D6).
Ниво на сила на препоръката A (ниво на доказателства - 1).
Коментари.Влияят върху FEV1 и диспнея, индакатерол и олодатерол са поне толкова добри, колкото формотерол, салметерол и тиотропиев бромид. По отношение на техния ефект върху риска от умерени / тежки екзацербации, LABA (индакатерол, салметерол) са по-ниски от тиотропиев бромид.
При лечението на пациенти с ХОББ със съпътстващи сърдечно-съдови заболявания се препоръчва оценка на риска от развитие на сърдечно-съдови усложнения преди предписване на LABA.
Коментари.Активирането на β-адренергичните рецептори на сърцето под действието на β2-агонисти вероятно може да причини исхемия, сърдечна недостатъчност, аритмии и също така да увеличи риска от внезапна смърт. Въпреки това, при контролирани клинични изпитвания при пациенти с ХОББ не са получени данни за повишаване на честотата на аритмиите, сърдечно-съдовата или общата смъртност при употребата на β2-агонисти.
При лечението на ХОББ, за разлика от астмата, LABA може да се използва като монотерапия (без ИКС).
Антихолинергични лекарства.
За лечение на ХОББ се препоръчват следните дългодействащи антихолинергици (LDACs): tiotropium bromide, aclidinium bromide, glycopyrronium bromide, umeclidinium bromide (Приложение D6).
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Коментари. Tiotropium bromide има най-голямата доказателствена база сред DDAC. Tiotropium bromide повишава белодробната функция, облекчава симптомите, подобрява качеството на живот и намалява риска от обостряне на ХОББ.
Aclidinium bromide и glycopyrronium bromide подобряват белодробната функция, качеството на живот и намаляват нуждата от спасителни лекарства. В проучвания с продължителност до 1 година аклидиниев бромид, гликопирониев бромид и умеклидиниев бромид намаляват риска от екзацербации на ХОББ, но досега не са провеждани дългосрочни проучвания с продължителност повече от 1 година, подобни на проучванията с тиотропиев бромид.
Инхалаторните антихолинергици обикновено се понасят добре и нежеланите реакции (AE) са сравнително редки при употребата им.
При пациенти с ХОББ и придружаващи сърдечно-съдови заболявания се препоръчва употребата на DDAC.
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Коментари.Предполага се, че краткодействащите антихолинергици (SACs) причиняват сърдечни AEs, но няма съобщения за повишена честота на сърдечни AEs във връзка с DDACs. В 4-годишното проучване UPLIFT пациентите, лекувани с тиотропиев бромид, са имали значително по-малко сърдечно-съдови инциденти и общата смъртност сред тях е по-ниска, отколкото в групата на плацебо. В проучването TIOSPIR (средна продължителност на лечението 2,3 години), тиотропиев бромид в течен инхалатор се оказа много безопасен, без разлики с тиотропиев бромид в инхалатор със сух прах по отношение на смъртност, сериозни сърдечни нежелани реакции и екзацербации на ХОББ.
Бронходилататорни комбинации.
Препоръчва се комбинация от бронходилататори с различни механизми на действие за постигане на по-голяма бронходилатация и облекчаване на симптомите.
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Коментари.Например, комбинацията от CAAC с CABA или LABA подобрява FEV1 в по-голяма степен от който и да е от монокомпонентите. SABA или LABA могат да се дават в комбинация с DDAC, ако само DDAA не осигурява достатъчно облекчаване на симптомите.
За лечение на ХОББ се препоръчва използването на фиксирани комбинации от DDAH / LABA: гликопирониев бромид / индакатерол, тиотропиев бромид / олодатерол, умеклидиниев бромид / вилантерол, аклидиниев бромид / формотерол.
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Коментари.Тези комбинации показаха предимство пред плацебо и техните монокомпоненти по отношение на ефекта върху минималния FEV1, диспнея и качество на живот, не по-ниски от тях по отношение на безопасността. В сравнение с тиотропиев бромид, всички комбинации DDAC/LABA показват превъзходни ефекти върху белодробната функция и качеството на живот. По отношение на ефекта върху диспнеята не е демонстрирана полза от комбинацията умеклидиниев бромид/вилантерол и само тиотропиев бромид/олодатерол значително превъзхожда монотерапията с тиотропиев бромид по отношение на ефекта върху PHI.
В същото време комбинациите DDAC/LABA все още не са демонстрирали предимства пред монотерапията с тиотропиев бромид по отношение на ефекта им върху риска от умерени/тежки екзацербации на ХОББ.
Инхалаторни глюкокортикостероиди и техните комбинации с β2-агонисти.
Инхалаторните кортикостероиди се препоръчват да се предписват само в допълнение към текущата терапия с DDBD при пациенти с ХОББ с анамнеза за БА и с кръвна еозинофилия (съдържанието на еозинофили в кръвта без обостряне е повече от 300 клетки на 1 μl).
Ниво на убедителност на препоръки B (ниво на доказателства - 1).
Коментари.При AD терапевтичните и нежеланите ефекти на ICS зависят от използваната доза, но при ХОББ няма такава зависимост от дозата и в дългосрочни проучвания са използвани само средни и високи дози ICS. Отговорът на пациентите с ХОББ към лечението с ИКС не може да бъде предвиден въз основа на отговора към пероралните кортикостероиди, резултатите от теста за бронходилатация или наличието на бронхиална хиперреактивност.
На пациенти с ХОББ и чести екзацербации (2 или повече умерени екзацербации в рамките на 1 година или поне 1 тежка екзацербация, изискваща хоспитализация) също се препоръчва да предписват ИКС в допълнение към LABD.
Ниво на убедителност на препоръки B (ниво на доказателства - 1).
Коментари.Продължителното (6 месеца) лечение с ИКС и комбинации от ИКС/ЛАБА намалява честотата на екзацербациите на ХОББ и подобрява качеството на живот на пациентите.
ICS може да се използва като двойна (LABA/IGCS) или тройна (LAAA/LABA/IGCS) терапия. Тройната терапия е изследвана в проучвания, при които добавянето на комбинация от ICS/LABA към лечението с тиотропиев бромид води до подобрение белодробна функция, качеството на живот и допълнително намаляване на честотата на екзацербациите, особено тежките. Тройната терапия обаче изисква допълнително проучване в по-дълги проучвания.
При пациенти с ХОББ с висок риск от екзацербации и без еозинофилия в кръвта, със същата степен на доказателства, се препоръчва предписването на LAAC или IGCS / LABA.
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Коментари.Основният очакван ефект от назначаването на ИКС при пациенти с ХОББ е намаляване на риска от екзацербации. В това отношение ICS/LABA не превъзхождат монотерапията с DDAH (tiotropium bromide). Последните проучвания показват, че предимството на комбинациите от ICS / LABA пред бронходилататорите по отношение на ефекта върху риска от екзацербации е само при пациенти с кръвна еозинофилия.
При пациенти с ХОББ със запазена белодробна функция и без анамнеза за повтарящи се екзацербации не се препоръчва употребата на ИКС.
Ниво на убедителност на препоръки B (ниво на доказателства - 1).
Коментари.Терапията с ICS и комбинации от ICS/LABA не повлиява скоростта на намаляване на FEV1 и смъртността при ХОББ.
Като се има предвид рискът от сериозни нежелани реакции, ИКС при ХОББ не се препоръчва като част от началната терапия.
Ниво на убедителност на препоръки B (ниво на доказателства - 1).
Коментари.Нежеланите реакции на ICS включват орална кандидоза и дрезгав глас. Има доказателства за повишен риск от пневмония, остеопороза и фрактури при комбинациите ICS и ICS/LABA. Рискът от пневмония при пациенти с ХОББ се увеличава при употребата не само на флутиказон, но и на други ИКС. Започването на лечение с ICS е придружено от повишен риск от развитие на захарен диабет при пациенти с респираторна патология.
Рофлумиласт.
Рофлумиласт инхибира свързаните с ХОББ възпалителен отговорчрез инхибиране на ензима фосфодиестераза-4 и повишаване на вътреклетъчното съдържание на цикличен аденозин монофосфат.
Рофлумиласт се препоръчва при пациенти с ХОББ с FEV1< 50% от должного, с хроническим бронхитом и частыми обострениями, несмотря на применение ДДБД для уменьшения частоты среднетяжелых и тяжелых обострений .
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Рофлумиласт не се препоръчва за лечение на симптоми на ХОББ.
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Коментари.Рофлумиласт не е бронходилататор, въпреки че по време на продължително лечение при пациенти, получаващи салметерол или тиотропиев бромид, рофлумиласт допълнително повишава FEV1 с 50-80 ml.
Ефектът на рофлумиласт върху качеството на живот и симптомите е слаб. Лекарството причинява значителни нежелани реакции, типични сред които са стомашно-чревни разстройстваи главоболие, както и загуба на тегло.
Перорални глюкокортикостероиди.
Препоръчва се да се избягва дългосрочно лечение с перорални кортикостероиди при пациенти с ХОББ, тъй като такова лечение може да влоши тяхната дългосрочна прогноза.
Коментари.Въпреки че висока доза перорални кортикостероиди (равна на ≥30 mg перорален преднизолон на ден) подобрява белодробната функция в краткосрочен план, данните за ползите от дългосрочната употреба на перорални кортикостероиди при ниски или средни и високи дози не са налични с значително повишаване на риска от АЕ. Този факт обаче не възпрепятства назначаването на перорални кортикостероиди по време на обостряне.
Пероралните кортикостероиди причиняват редица сериозни нежелани реакции; един от най-важните във връзка с ХОББ е стероидната миопатия, чиито симптоми са мускулна слабост, намалена физическа активност и дихателна недостатъчност при пациенти с изключително тежка ХОББ.
Теофилин.
Остават противоречия по отношение на точния механизъм на действие на теофилин, но това лекарство има както бронходилататорна, така и противовъзпалителна активност. Теофилинът значително подобрява белодробната функция при ХОББ и вероятно подобрява функцията на дихателните мускули, но повишава риска от АЕ. Има доказателства, че ниските дози теофилин (100 mg 2 r / ден) статистически значимо намаляват честотата на екзацербациите на ХОББ.
Теофилинът се препоръчва за лечение на ХОББ като допълнителна терапия при пациенти с тежки симптоми.
Коментари.Ефектът на теофилин върху белодробната функция и симптомите при ХОББ е по-слабо изразен от този на LABA формотерол и салметерол.
Точната продължителност на действие на теофилин, включително модерни лекарствас бавно освобождаване при ХОББ не е известно.
При предписване на теофилин се препоръчва да се следи концентрацията му в кръвта и да се коригира дозата на лекарството в зависимост от получените резултати.
Ниво на убедителност на препоръките C (ниво на доказателства - 3).
Коментари.Фармакокинетиката на теофилин се характеризира с междуиндивидуални различия и склонност към лекарствени взаимодействия. Теофилинът има тесен диапазон на терапевтична концентрация и може да доведе до токсичност. Най-често срещаните нежелани реакции включват стомашно дразнене, гадене, повръщане, диария, повишена диуреза, признаци на стимулация на централната нервна система (главоболие, нервност, безпокойство, възбуда) и сърдечни аритмии.
Антибактериални лекарства.
Назначаването на макролиди (азитромицин) в схемата на продължителна терапия се препоръчва при пациенти с ХОББ с бронхиектазии и чести гнойни екзацербации.
Ниво на сила на препоръката C (ниво на доказателства - 2).
Коментари.Скорошен мета-анализ показа, че дългосрочното лечение с макролиди (еритромицин, кларитромицин и азитромицин) в 6 проучвания с продължителност от 3 до 12 месеца е довело до 37% намаление на честотата на екзацербациите на ХОББ в сравнение с плацебо. Освен това хоспитализациите намаляват с 21%. Широкото използване на макролидите е ограничено от риска от повишаване на бактериалната резистентност към тях и странични ефекти (загуба на слуха, кардиотоксичност).
Мукоактивни лекарства.
Тази група включва няколко вещества с различни механизми на действие. Редовната употреба на муколитици при ХОББ е изследвана в няколко проучвания с противоречиви резултати.
Назначаването на N-ацетилцистеин и карбоцистеин се препоръчва при пациенти с ХОББ с фенотип на бронхит и чести екзацербации, особено ако ICS не се лекува.
Ниво на сила на препоръката C (ниво на доказателства - 3).
Коментари. N-ацетицистеинът и карбоцистеинът могат да проявят антиоксидантни свойства и да намалят екзацербациите, но не подобряват белодробната функция или качеството на живот при пациенти с ХОББ.
Избор на инхалатор.
Препоръчва се пациентите с ХОББ да бъдат обучени за правилната употреба на инхалатори в началото на лечението и след това да се наблюдава употребата им при следващите посещения.Коментари.Значителна част от пациентите правят грешки при използване на инхалатори. Когато използвате инхалатор с дозирана прах (DPI), не е необходима координация между натискането на бутона и вдишването, но е необходимо достатъчно инспираторно усилие, за да се създаде достатъчен инспираторен поток. При използване на дозиран аерозолен инхалатор (MAI) не е необходим висок инспираторен поток, но пациентът трябва да може да координира активирането на инхалатора с началото на вдишването.
Препоръчва се използването на спейсери при предписване на PDI, за да се елиминира проблемът с координацията и да се намали отлагането на лекарството в горните дихателни пътища.
Ниво на убедителност на препоръките А (ниво на доказателства - 3).
При пациенти с тежка ХОББ се препоръчва да се даде предпочитание на PDI (включително с спейсър) или течен инхалатор.
Ниво на убедителност на препоръките А (ниво на доказателства - 3).
Коментари.Тази препоръка се основава на факта, че инспираторният поток не винаги е достатъчен при пациенти с тежка ХОББ, използващи DPI.
Основните принципи за избор на правилния инхалатор са описани в Приложение G7.
Лечение на стабилна ХОББ.
Всички пациенти с ХОББ се съветват да прилагат нефармакологични мерки, да предписват краткодействащ бронходилататор за употреба при необходимост, да се ваксинират срещу грип и пневмококова инфекция и да лекуват съпътстващи заболявания.Коментари.Нелекарствените интервенции включват спиране на тютюнопушенето, техника на инхалиране и обучение за самоконтрол, ваксинации срещу грип и пневмококи, насърчаване на физическа активност, оценка на необходимостта от дългосрочна кислородна терапия (VCT) и неинвазивна вентилация (NIV).
Всички пациенти с ХОББ се съветват да предписват DDBD - комбинация от DDAC / LABA или едно от тези лекарства в монотерапия (Приложение Б).
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Ако пациентът има тежки симптоми (mMRC ≥ 2 или CAT ≥ 10), се препоръчва да се предпише комбинация от LAAD / LABA веднага след установяване на диагнозата ХОББ.
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Коментари.Повечето пациенти с ХОББ имат тежки симптоми като задух и намалена толерантност към физическо натоварване. Назначаването на комбинация от DDAH / LABA позволява, благодарение на максималната бронходилатация, да облекчи задуха, да повиши толерантността към физическо натоварване и да подобри качеството на живот на пациентите.
Започването на монотерапия с един дългодействащ бронходилататор (LABA или LABA) се препоръчва при асимптоматични пациенти (mMRC< 2 или САТ.
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Коментари.Предимството на DDAH е по-изразеният ефект върху риска от екзацербации.
При персистиране на симптомите (задух и намалена толерантност към физическо натоварване) на фона на монотерапия само с LABD, се препоръчва увеличаване на бронходилататорната терапия - преминаване към комбинация от DDAH / LABA (Приложение Б) .
Назначаването на комбинация от DDAH/LABA вместо монотерапия се препоръчва и при повтарящи се екзацербации (2 или повече умерени екзацербации в рамките на 1 година или поне 1 тежка екзацербация, изискваща хоспитализация) при пациенти без признаци на астма и без еозинофилия в кръвта (Приложение Б) .
Ниво на убедителност на препоръки А (ниво на доказателства - 2).
Коментари.Комбинацията от DDAC/LABA гликопирониев бромид/индакатерол в проучването FLAME намалява риска от умерени/тежки екзацербации на ХОББ по-ефективно от комбинацията от ИКС/ЛАБА (флутиказон/салметерол) при пациенти с ХОББ с FEV1 25-60% прогнозиран и без висока кръвна еозинофилия.
Ако се появят повтарящи се екзацербации при пациент с ХОББ и БА или с еозинофилия в кръвта по време на терапия само с LABA, тогава на пациента се препоръчва да предпише LABA / ICS (Приложение B).
Ниво на убедителност на препоръки А (ниво на доказателства - 2).
Коментари.Критерият за еозинофилия в кръвта е съдържанието на еозинофили в кръвта (без обостряне) 300 клетки на 1 µl.
Ако се появят повтарящи се екзацербации при пациенти с ХОББ с астма или еозинофилия по време на терапия с комбинация от DDAC / LABA, тогава на пациента се препоръчва добавянето на ICS (Приложение Б).
Ниво на убедителност на препоръки А (ниво на доказателства - 2).
Коментари.Пациентът може също да дойде на тройна терапия с недостатъчна ефективност на терапията с IGCS / LABA, когато към лечението се добави LAAA.
Тройната терапия с LAAA/LABA/IGCS понастоящем може да се прилага по два начина: 1) като се използва фиксирана комбинация от LAAA/LABA и отделен инхалатор ICS; 2) използване на фиксирана комбинация от LABA/IGCS и отделен инхалатор DDAH. Изборът между тези методи зависи от първоначалната терапия, съответствието с различните инхалатори и наличието на лекарства.
В случай на повтарящи се екзацербации при терапия с комбинация от LAAA/LABA при пациент без астма и еозинофилия или рецидив на екзацербации при тройна терапия (LAHA/LABA/IGCS), се препоръчва изясняване на фенотипа на ХОББ и предписване на фенотип-специфични терапия (рофлумиласт, N-ацетилцистеин, азитромицин и др.; – приложение Б).
Ниво на убедителност на препоръки B (ниво на доказателства - 3).
Обемът на бронходилататорната терапия не се препоръчва да се намалява (при липса на АЕ) дори в случай на максимално облекчаване на симптомите.
Сила на препоръка А (ниво на доказателства -2).
Коментари.Това се дължи на факта, че ХОББ е прогресивно заболяване, така че пълното нормализиране на белодробната функция не е възможно.
При пациенти с ХОББ без повтарящи се екзацербации и със запазена белодробна функция (FEV1 50% от прогнозирания) се препоръчва напълно да се отмени ICS, при условие че е предписан DDBD.
Ниво на сила на препоръката B (ниво на доказателства -2).
Коментари.Ако, по мнение на лекаря, пациентът не трябва да продължи лечението с ИКС или са настъпили нежелани реакции от такава терапия, тогава ИКС може да бъде отменен, без да се увеличава рискът от екзацербации.
При пациенти с FEV1< 50% от должного, получающих тройную терапию, рекомендуется постепенная отмена ИГКС со ступенчатым уменьшением его дозы в течение 3 месяцев .
Сила на препоръка А (ниво на доказателства -3).
Коментари. FEV1 стойност< 50% ранее считалось фактором риска частых обострений ХОБЛ и рассматривалось как показание к назначению комбинации ИГКС/ДДБА. В настоящее время такой подход не рекомендуется, поскольку он приводит к нежелательным эффектам и неоправданным затратам , хотя в реальной практике ИГКС и комбинации ИГКС/ДДБА назначаются неоправданно часто.
3.2 Хирургично лечение.
Хирургията за намаляване на белодробния обем се препоръчва при пациенти с ХОББ с емфизем на горния лоб и лоша поносимост към физическо натоварване.Ниво на убедителност на препоръките C (ниво на доказателства - 3).
Коментари.Операцията за намаляване на белодробния обем се извършва чрез отстраняване на част от белия дроб, за да се намали хиперинфлацията и да се постигне по-ефективно изпомпване на дихателните мускули. Понастоящем за намаляване на белодробния обем е възможно да се използват и по-малко инвазивни методи - оклузия на сегментни бронхи с помощта на клапи, специално лепило и др.;
Белодробна трансплантация се препоръчва при редица пациенти с много тежка ХОББ при наличие на следните показания: индекс BODE ≥ 7 точки (BODE - B - индекс на телесна маса (индекс на телесна маса), O - обструкция (обструкция) D - диспнея ( задух), E - толерантност към физическо натоварване (толерантност към физическа активност)), FEV1< 15% от должных, ≥ 3 обострений в предшествующий год, 1 обострение с развитием острой гиперкапнической дыхательной недостаточности (ОДН), среднетяжелая-тяжелая легочная гипертензия (среднее давление в легочной артерии ≥35 мм) .
Ниво на убедителност на препоръките C (ниво на доказателства - 3).
Коментари.Белодробната трансплантация може да подобри качеството на живот и функционалното представяне при внимателно подбрани пациенти с ХОББ.
3.3 Други лечения.
Дългосрочна кислородна терапия.
Едно от най-тежките усложнения на ХОББ, което се развива в късните (терминални) стадии, е хроничната дихателна недостатъчност (ХДН). Основният симптом на хроничната бъбречна недостатъчност е развитието на хипоксемия и др.; намаляване на съдържанието на кислород в артериалната кръв (PaO2).В момента VCT е една от малкото терапии, които могат да намалят смъртността при пациенти с ХОББ. Хипоксемията не само съкращава живота на пациентите с ХОББ, но има и други значителни неблагоприятни последици: влошаване на качеството на живот, развитие на полицитемия, повишен риск от сърдечни аритмии по време на сън, развитие и прогресия на белодробна хипертония. VCT може да намали или елиминира всички тези негативни ефекти на хипоксемията.
VCT се препоръчва при пациенти с ХОББ с хронична бъбречна недостатъчност (вижте приложение D8 за показания).
Сила на препоръка А (ниво на доказателства -1).
Коментари.Трябва да се подчертае, че наличието на клинични признаци белодробно сърцепредполага по-ранно назначаване на ДКТ.
Корекцията на хипоксемията с кислород е най-патофизиологично обоснованият метод за лечение на CRD. За разлика от ред извънредни условия(пневмония, белодробен оток, травма), използването на кислород при пациенти с хронична хипоксемия трябва да бъде постоянно, продължително и обикновено се извършва у дома, поради което тази форма на терапия се нарича VCT.
Параметрите на газообмена, на които се основават показанията за VCT, се препоръчват да се оценяват само по време на стабилно състояние на пациентите и т.н.; 3-4 седмици след обостряне на ХОББ.
Ниво на убедителност на препоръките C (ниво на доказателства - 3).
Коментари.Именно това време е необходимо за възстановяване на газообмена и транспорта на кислород след период на ODN. Преди да се предпише ДКТ на пациенти с ХОББ, се препоръчва да се уверите, че възможностите на лекарствената терапия са изчерпани и че възможна терапияне води до повишаване на PaO2 над граничните стойности.
При предписване на кислородна терапия се препоръчва да се стремите да постигнете стойности на PaO2 от 60 mm и SaO2 90%.
Ниво на убедителност на препоръките C (ниво на доказателства - 3).
ДКТ не се препоръчва при пациенти с ХОББ, които продължават да пушат; липса на адекватна лекарствена терапия, насочена към контролиране на хода на ХОББ (бронходилататори, ИКС); недостатъчно мотивирани за този вид терапия.
Ниво на убедителност на препоръките C (ниво на доказателства - 3).
Повечето пациенти с ХОББ се препоръчват да провеждат VCT най-малко 15 часа на ден с максимални интервали между сесиите, които не надвишават 2 часа подред, с поток на кислород от 1-2 l/min.
Ниво на убедителност на препоръки B (ниво на доказателства - 2).
Продължително проветряване на дома.
Хиперкапния (td; повишаване на парциалното напрежение на въглеродния диоксид в артериалната кръв - PaCO2 ≥ 45 mm) е маркер за намаляване на вентилационния резерв с крайни етапибелодробни заболявания и също така служи като отрицателен прогностичен фактор за пациенти с ХОББ. Нощната хиперкапния променя чувствителността на дихателния център към CO2, което води до по-високи нива на PaCO2 през деня, което има Отрицателни последициза функцията на сърцето, мозъка и дихателните мускули. Дисфункцията на дихателната мускулатура, съчетана с високо резистивно, еластично и прагово натоварване на дихателния апарат, допълнително влошава хиперкапнията при пациенти с ХОББ, като по този начин се създава "порочен кръг", който може да бъде прекъснат само чрез респираторна подкрепа (белодробна вентилация).При пациенти с ХОББ със стабилна хронична бъбречна недостатъчност, които не се нуждаят интензивни грижи, е възможно провеждането на продължителна респираторна поддръжка в домашни условия - така наречената Дългосрочна домашна вентилация на белите дробове (LHVL).
Употребата на DDWL при пациенти с ХОББ е съпроводена с редица положителни патофизиологични ефекти, основните от които са подобряване на параметрите на газообмена - повишаване на PaO2 и намаляване на PaCO2, подобряване на функцията на дихателната мускулатура, повишаване на толерантността към упражнения, подобряване на качеството на съня и намаляване на LHI. Последните проучвания показват, че при адекватно подбрани параметри на неинвазивна белодробна вентилация (NIV) е възможно значително подобряване на преживяемостта на пациенти с ХОББ, усложнена от хиперкапнична CRD.
DDWL се препоръчва при пациенти с ХОББ, които отговарят на следните критерии:
- Наличието на симптоми на хронична бъбречна недостатъчност: слабост, задух, сутрешно главоболие;
- Наличие на едно от следните: PaCO2 55 mm, PaCO2 50-54 mm и епизоди на нощна десатурация (SaO2< 88% в течение более 5 мин во время O2-терапии 2 л/мин), PaCO2 50-54 мм и частые госпитализации вследствие развития повторных обострений (2 и более госпитализаций за 12 мес).
Ниво на убедителност на препоръките А (ниво на доказателства - 1).
Руското респираторно общество
хронична обструктивна белодробна болест
Чучалин Александър Григориевич |
Директор на Федералната държавна бюджетна институция "Изследователски институт по пулмология" FMBA |
Русия, председател на УС на рус |
|
респираторно дружество, гл |
|
специалист пулмолог на свободна практика |
|
Министерство на здравеопазването на Руската федерация, академик на Руската академия на медицинските науки, професор, |
|
Айсанов Заурбек Рамазанович |
Ръководител на Катедрата по клинична физиология |
И клинични изследванияФГБИ „НИИ |
|
Авдеев Сергей Николаевич |
Заместник директор по научна работа, |
Ръководител на клиничния отдел на Федералната държавна бюджетна институция „NII |
|
пулмология" FMBA на Русия, професор, доктор по медицина |
|
Белевски Андрей |
Професор в Катедрата по пулмология, SBEI HPE |
Станиславович |
Руски национален изследователски медицински университет на името на N.I. Пирогова, гл |
лаборатория по рехабилитация на Федералната държавна бюджетна институция „NII |
|
пулмология" FMBA на Русия , професор, д.м.н. |
|
Лещенко Игор Викторович |
Професор в катедрата по фтизиатрия и |
пулмология GBOU VPO USMU, гл |
|
пулмолог на свободна практика, МЗ |
|
Свердловска област и администрация |
|
здравеопазване на Екатеринбург, научен |
|
началник на клиника „Медикъл |
|
Сдружение "Нова болница", проф. |
|
Доктор на медицинските науки, Почетен лекар на Русия, |
|
Мещерякова Наталия Николаевна |
Доцент в катедрата по пулмология на Руския национален изследователски медицински университет |
на името на Н.И. Пирогова, водещ изследовател |
|
рехабилитационна лаборатория на Федералната държавна бюджетна институция „NII |
|
пулмология" FMBA на Русия, д-р. |
|
Овчаренко Светлана Ивановна |
Професор от катедрата по факултетна терапия №. |
1 Медицински факултет, GBOU VPO Първи |
|
MGMU им. ТЯХ. Сеченов, професор, д.м.н. |
|
Почетен лекар на Руската федерация |
|
Шмелев Евгений Иванович |
Ръководител катедра Диференц |
диагностика на туберкулоза CNIIT RAMS, лекар |
|
пчелен мед. наук, професор, д.м.н., консервиран |
|
научен работник на Руската федерация. |
Методика |
||
Дефиниция на ХОББ и епидемиология |
||
Клинична картина на ХОББ |
||
Диагностични принципи |
||
Функционални тестове в диагностиката и мониторинга |
||
ход на ХОББ |
||
Диференциална диагноза на ХОББ |
||
Съвременна класификация на ХОББ. Интегриран |
||
оценка на тежестта на тока. |
||
Терапия при стабилна ХОББ |
||
Екзацербация на ХОББ |
||
Терапия при екзацербация на ХОББ |
||
ХОББ и съпътстващи заболявания |
||
Рехабилитация и обучение на пациенти |
||
1. Методика
Методи, използвани за събиране/подбор на доказателства:
търсене в електронни бази данни.
Описание на методите, използвани за събиране/подбор на доказателства:
Методи, използвани за оценка на качеството и силата на доказателствата:
Експертен консенсус;
Описание |
||||||
доказателства |
||||||
Мета-анализи Високо качество, систематични прегледи |
||||||
рандомизирани контролирани проучвания (RCT) или |
||||||
RCT с много нисък риск от отклонение |
||||||
Качествено проведени мета-анализи, систематични или |
||||||
RCT с нисък риск от отклонение |
||||||
Мета-анализи, систематични или високорискови RCT |
||||||
систематични грешки |
||||||
високо качество |
систематични прегледи |
изследвания |
||||
контрол на случая |
кохорта |
изследвания. |
||||
Висококачествени рецензии на проучвания на казус-контрол или |
||||||
кохортни проучвания с много нисък риск от ефекти |
||||||
смесване или систематични грешки и средната вероятност |
||||||
причинно-следствена връзка |
||||||
Добре проведени проучвания случай-контрол или |
||||||
кохортни проучвания със среден риск от объркващи ефекти |
||||||
или систематични грешки и средната вероятност за причинна връзка |
||||||
взаимовръзки |
||||||
Случай-контрол или кохортни проучвания с |
||||||
висок риск от объркващи ефекти или системни |
||||||
грешки и средната вероятност за причинно-следствена връзка |
||||||
Неаналитични изследвания (напр. описания на казуси, |
||||||
серия случаи) |
||||||
Експертно мнение |
||||||
Методи, използвани за анализ на доказателствата:
Систематични прегледи с таблици с доказателства.
Описание на методите, използвани за анализ на доказателствата:
Когато се избират публикации като потенциални източници на доказателства, методологията, използвана във всяко изследване, се преразглежда, за да се гарантира неговата валидност. Резултатът от проучването влияе върху нивото на доказателства, определени за публикацията, което от своя страна влияе върху силата на препоръките, които следват от нея.
Методологичното изследване се основава на няколко ключови въпроса, които се фокусират върху онези характеристики на дизайна на изследването, които имат значително влияние върху валидността на резултатите и заключенията. Тези ключови въпроси могат да варират в зависимост от видовете проучвания и въпросниците, използвани за стандартизиране на процеса на оценка на публикациите. Препоръките използват въпросника MERGE, разработен от Министерството на здравеопазването на Нов Южен Уелс. Този въпросник е предназначен за подробна оценка и адаптиране в съответствие с изискванията на Руското респираторно общество (RRS), за да се поддържа оптимален баланс между методологична строгост и практическо приложение.
Процесът на оценяване, разбира се, може да бъде повлиян от субективния фактор. За да се сведат до минимум потенциалните грешки, всяко изследване беше оценено независимо, т.е. поне двама независими членове на работната група. Всякакви различия в оценките вече бяха обсъдени от цялата група в в пълна сила. Ако не можеше да се постигне консенсус, се включваше независим експерт.
Таблици с доказателства:
Доказателствените таблици бяха попълнени от членове на работната група.
Използвани методи за формулиране на препоръки:
Описание |
|
Поне един мета-анализ, систематичен преглед или RCT |
|
демонстриране на устойчивост на резултатите |
|
Оценени са доказателствената група, включително резултатите от изследването |
|
цялостна устойчивост на резултатите |
|
екстраполирани доказателства от проучвания, оценени с 1++ |
|
Оценени са доказателствената група, включително резултатите от изследването |
|
обща устойчивост на резултатите; |
|
екстраполирани доказателства от проучвания, оценени с 2++ |
|
Ниво 3 или 4 доказателства; |
|
екстраполирани доказателства от проучвания, оценени с 2+ |
Точки за добри практики (GPP):
Икономически анализ:
Не е извършен анализ на разходите и не са анализирани публикации по фармакоикономика.
Външна партньорска проверка;
Вътрешна партньорска проверка.
Тези проекти на насоки бяха рецензирани от независими експерти, които бяха помолени да коментират основно степента, в която тълкуването на доказателствата, залегнали в препоръките, е разбираемо.
Получени са коментари от лекари от първичната медицинска помощ и участъкови терапевти относно разбираемостта на представянето на препоръките и оценката им за важността на препоръките като работещ инструмент в ежедневната практика.
Проектът беше изпратен и на немедицински рецензент за коментари от гледна точка на пациента.
Получените коментари от експертите бяха внимателно систематизирани и обсъдени от председателя и членовете на работната група. Всеки елемент беше обсъден и последващите промени в препоръките бяха записани. Ако не са направени промени, тогава се записват причините за отказ да се направят промени.
Консултация и експертна оценка:
Проектът беше публикуван за обществено обсъждане на уебсайта на RPO, така че участниците извън конгреса да могат да участват в обсъждането и подобряването на препоръките.
Работна група:
За окончателното преразглеждане и контрол на качеството препоръките бяха повторно анализирани от членовете на работната група, които стигнаха до заключението, че всички коментари и коментари на експертите са взети предвид, рискът от системни грешки при разработването на препоръките бяха сведени до минимум.
2. Дефиниция на ХОББ и епидемиология
Определение
ХОББ е предотвратимо и лечимо заболяване, характеризиращо се с постоянно ограничаване на въздушния поток, което обикновено е прогресивно и е свързано с подчертан хроничен възпалителен отговор на белите дробове към патогенни частици или газове. При някои пациенти екзацербациите и съпътстващите заболявания могат да повлияят на общата тежест на ХОББ (GOLD 2014).
Традиционно ХОББ съчетава хроничен бронхит и белодробен емфизем.Хроничният бронхит обикновено се дефинира клинично като наличие на кашлица с
производство на храчки за най-малко 3 месеца през следващите 2 години.
Емфиземът се дефинира морфологично като наличие на постоянна дилатация на дихателните пътища дистално от терминалните бронхиоли, свързана с разрушаване на алвеоларните стени, която не е свързана с фиброза.
При пациентите с ХОББ най-често са налице и двете състояния, като в някои случаи е доста трудно клинично да се разграничат в ранните стадии на заболяването.
Концепцията за ХОББ не включва бронхиална астма и други заболявания, свързани с лошо обратима бронхиална обструкция (муковисцидоза, бронхиектазии, облитериращ бронхиолит).
Епидемиология
Разпространение
ХОББ в момента глобален проблем. В някои части на света разпространението на ХОББ е много високо (над 20% в Чили), в други е по-малко (около 6% в Мексико). Причините за тази променливост са различията в начина на живот на хората, тяхното поведение и контакт с различни увреждащи агенти.
Едно от глобалните проучвания (проектът BOLD) предостави уникална възможност за оценка на разпространението на ХОББ с помощта на стандартизирани въпросници и тестове за белодробна функция при възрастни над 40-годишна възраст, както в развитите, така и в развиващите се страни. Разпространението на ХОББ стадий II и по-висок (GOLD 2008), според проучването BOLD, сред хората над 40 години е 10,1±4,8%; включително при мъжете - 11,8±7,9% и при жените - 8,5±5,8%. Според епидемиологично проучване за разпространението на ХОББ в района на Самара (жители на възраст над 30 години), разпространението на ХОББ в общата извадка е 14,5% (мъже -18,7%, жени - 11,2%). Според резултатите от друго руско проучване, проведено в Иркутска област, разпространението на ХОББ при хора над 18 години сред градското население е 3,1%, сред селското 6,6%. Разпространението на ХОББ се увеличава с възрастта: във възрастовата група от 50 до 69 години 10,1% от мъжете в града и 22,6% в селските райони страдат от заболяването. Почти всеки втори мъж на възраст над 70 години, живеещ в селските райони, е диагностициран с ХОББ.
Смъртност
Според СЗО ХОББ в момента е 4-та водеща причина за смърт в света. Около 2,75 милиона души умират всяка година от ХОББ, което представлява 4,8% от всички причини за смърт. В Европа смъртността от ХОББ варира значително, от 0,20 на 100 000 население в Гърция, Швеция, Исландия и Норвегия до 80 на 100 000
V Украйна и Румъния.
IN период от 1990 до 2000 г леталност отсърдечно-съдови заболявания
V като цяло и от инсулт са намалели съответно с 19,9% и 6,9%, докато смъртността от ХОББ се е увеличила с 25,5%. Особено силно нарастване на смъртността от ХОББ се наблюдава при жените.
Предиктори за смъртност при пациенти с ХОББ са фактори като тежестта бронхиална обструкция, хранителен статус (индекс на телесна маса), физическа издръжливост според теста за 6-минутна разходка и тежестта на диспнеята, честотата и тежестта на екзацербациите, белодробна хипертония.
Основните причини за смърт при пациенти с ХОББ са дихателна недостатъчност (RF), рак на белия дроб, сърдечно-съдови заболявания и тумори с друга локализация.
Социално-икономическо значение на ХОББ
IN В развитите страни общите икономически разходи, свързани с ХОББ, в структурата на белодробните заболявания заемат 2-ро след рак на белия дроб и 1-во
по преки разходи, превишаващи преките разходи за бронхиална астма с 1,9 пъти. Икономическите разходи за пациент с ХОББ са три пъти по-високи от тези за пациент с бронхиална астма. Малкото доклади за преките медицински разходи при ХОББ показват, че повече от 80% от материалните ресурси са за болнична помощ на пациентите и по-малко от 20% за извънболнична помощ. Установено е, че 73% от разходите са за 10% от пациентите с тежко протичане на заболяването. Най-големи икономически щети нанася лечението на екзацербациите на ХОББ. В Русия икономическото бреме на ХОББ, като се вземат предвид непреките разходи, включително абсентизъм (отсъствие от работа) и презентизъм (по-малко ефективна работа поради лошо здраве), е 24,1 милиарда рубли.
3. Клинична картина на ХОББ
При условия на излагане на рискови фактори (пушене, както активно, така и пасивно, екзогенни замърсители, биоорганични горива и др.), ХОББ обикновено се развива бавно и прогресира постепенно. Особеността на клиничната картина е, че за дълго времезаболяването протича без изразени клинични прояви (3, 4; D).
Първите признаци, че пациентите търсят лекарска помощ, са кашлица, често с отделяне на храчки и/или задух. Тези симптоми са най-силно изразени сутрин. През студените сезони се появяват „чести настинки“. Това е клиничната картина на дебюта на заболяването, което се разглежда от лекаря като проява на бронхит на пушача и диагнозата ХОББ на този етап практически не се поставя.
Хроничната кашлица, обикновено първият симптом на ХОББ, също често се подценява от пациентите, тъй като се счита за очаквана последица от тютюнопушене и/или излагане на неблагоприятни фактори на околната среда. Обикновено пациентите отделят малко количество вискозна храчка. Увеличаването на кашлицата и отделянето на храчки се случва най-често през зимните месеци, по време на инфекциозни обостряния.
Недостигът на въздух е най-важният симптом на ХОББ (4; D). Често служи като причина за търсене на медицинска помощ и основна причина, която ограничава трудовата активност на пациента. Въздействието на диспнеята върху здравето се оценява с помощта на въпросника на Британския медицински съвет (MRC). В началото се забелязва недостиг на въздух при относително високо ниво на физическа активност, като бягане по равен терен или ходене по стълби. С напредването на заболяването диспнеята се влошава и може да ограничи дори ежедневната активност, а по-късно се появява в покой, принуждавайки пациента да остане у дома (Таблица 3). В допълнение, оценката на диспнея по MRC скалата е чувствителен инструмент за прогнозиране на преживяемостта на пациенти с ХОББ.
Таблица 3. Оценка на диспнея според скалата на Съвета за медицински изследвания (MRC) Dyspnea Scale.
Описание |
|||
Чувствам задух само при силно физическо |
|||
натоварване |
|||
Задъхвам се, когато вървя бързо по равен терен или |
|||
изкачване на лек хълм |
|||
Поради недостиг на въздух вървя по-бавно на равен терен, |
|||
отколкото хора на същата възраст, или ме спира |
|||
дъх, докато вървя по равен терен в обичайния си |
|||
темпе за мен |
При описване на клиниката на ХОББ е необходимо да се вземат предвид характеристиките, характерни за това конкретно заболяване: неговото субклинично начало, липса специфични симптомистабилно прогресиране на заболяването.
Тежестта на симптомите варира в зависимост от фазата на хода на заболяването (стабилен курс или обостряне). За стабилно трябва да се счита състоянието, при което тежестта на симптомите не се променя значително в продължение на седмици или дори месеци и в този случай прогресията на заболяването може да бъде открита само при дългосрочно (6-12 месеца) динамично наблюдение на търпелив.
Значително влияние върху клиничната картина оказват екзацербациите на заболяването - повтарящи се влошавания на състоянието (с продължителност най-малко 2-3 дни), придружени от повишаване на интензитета на симптомите и функционални нарушения. По време на екзацербация се наблюдава повишаване на тежестта на хиперинфлацията и т.нар. въздушни капани в комбинация с намален експираторен поток, което води до повишена диспнея, която обикновено е придружена от появата или засилването на дистанционни хрипове, усещане за натиск в гърдите и намаляване на толерантността към физическо натоварване. Освен това се наблюдава увеличаване на интензивността на кашлицата, количеството на храчките, естеството на отделянето им, промяна на цвета и вискозитета (рязко увеличаване или намаляване). В същото време показателите за ефективност се влошават външно дишанеи кръвни газове: показателите за скорост намаляват (FEV1 и т.н.), може да се появи хипоксемия и дори хиперкапния.
Протичането на ХОББ е редуване на стабилна фаза и обостряне на заболяването, но при различните хора протича по различен начин. Прогресията на ХОББ обаче е често срещана, особено ако пациентът продължава да бъде изложен на инхалирани патогенни частици или газове.
Клиничната картина на заболяването също сериозно зависи от фенотипа на заболяването и обратно, фенотипът определя характеристиките на клиничните прояви на ХОББ. В продължение на много години има разделение на пациентите на емфизематозен и бронхитен фенотип.
Типът бронхит се характеризира с преобладаване на признаци на бронхит (кашлица, храчки). Емфиземът в този случай е по-слабо изразен. При емфизематозния тип, напротив, емфиземът е водещата патологична проява, задухът преобладава над кашлицата. В клиничната практика обаче много рядко се разграничава емфизематозен или бронхитен фенотип на ХОББ в т.нар. "чиста" форма (би било по-правилно да се говори за предимно бронхитен или предимно емфизематозен фенотип на заболяването). Характеристиките на фенотипите са представени по-подробно в таблица 4.
Таблица 4. Клинични и лабораторни характеристики на двата основни фенотипа на ХОББ.
Особености |
външен |
Намалено хранене |
||||
розов тен |
Дифузна цианоза |
|||||
Крайници - студени |
крайници-топло |
|||||
Преобладаващ симптом |
||||||
Оскъдни - по-често лигавици |
Обилен - по-често лигавичен |
|||||
бронхиална инфекция |
||||||
Белодробно сърце |
||||||
терминален стадий |
||||||
Рентгенография |
хиперинфлация, |
Печалба |
белодробна |
|||
гръден кош |
булозен |
промени, |
нараства |
|||
"вертикално" сърце |
размер на сърцето |
|||||
Хематокрит, % |
||||||
PaO2 |
||||||
PaCO2 |
||||||
дифузия |
малък |
|||||
способност |
упадък |
|||||
Ако е невъзможно да се разграничи преобладаването на един или друг фенотип, трябва да се говори за смесен фенотип. В клиничните условия по-често се срещат пациенти със смесен тип заболяване.
В допълнение към горното, понастоящем се разграничават други фенотипове на заболяването. На първо място, това се отнася до т. нар. припокриващ се фенотип (комбинация от ХОББ и БА). Въпреки факта, че е необходимо внимателно разграничаване на пациентите с ХОББ и бронхиална астма и значителна разлика в хроничното възпаление при тези заболявания, при някои пациенти ХОББ и астма могат да присъстват едновременно. Този фенотип може да се развие при пациенти пушачи, страдащи от бронхиална астма. Заедно с това, в резултат на широкомащабни проучвания е доказано, че около 20-30% от пациентите с ХОББ могат да имат обратима бронхиална обструкция, а при клетъчен съставпо време на възпаление се появяват еозинофили. Някои от тези пациенти също могат да бъдат приписани на фенотипа на ХОББ + БА. Тези пациенти реагират добре на кортикостероидна терапия.
Друг фенотип, който беше обсъден наскоро, са пациенти с чести екзацербации (2 или повече екзацербации годишно или 1 или повече екзацербации, водещи до хоспитализация). Значението на този фенотип се определя от факта, че пациентът излиза от екзацербацията с намалени функционални параметри на белите дробове, а честотата на екзацербациите пряко влияе върху продължителността на живота на пациентите и изисква индивидуален подход към лечението. Идентифицирането на множество други фенотипове изисква допълнително изясняване. Няколко скорошни проучвания обърнаха внимание на разликата в клинични проявленияХОББ между мъже и жени. Както се оказа, жените се характеризират с по-изразена хиперреактивност на дихателните пътища, те отбелязват по-изразен задух при същите нива на бронхиална обструкция, както при мъжете, и т.н. При същите функционални показатели при жените оксигенацията се осъществява по-добре, отколкото при мъжете. Жените обаче са по-склонни да развият екзацербации, те показват по-малък ефект. физическа тренировкав програмите за рехабилитация оценяват качеството на живот по-ниско според стандартните въпросници.
Добре известно е, че пациентите с ХОББ имат множество извънбелодробни прояви на заболяването поради системния ефект на хроничния
5
1 FGBOU VO RNIMU им. Н.И. Пирогов на Министерството на здравеопазването на Русия, Москва
2 Изследователски институт по пулмология, Федерална медико-биологична агенция на Русия, Москва
3 Федерална държавна бюджетна образователна институция за висше образование USMU на Министерството на здравеопазването на Русия, Екатеринбург
4 FGAOU VO Първи Московски държавен медицински университет. И. М. Сеченов от Министерството на здравеопазването на Русия (Университет Сеченов), Москва
5 FGBNU "ЦНИИТ", Москва
За цитиране:Чучалин А.Г., Айсанов З.Р., Авдеев С.Н., Лешченко И.В., Овчаренко С.И., Шмелев Е.И. Федерални клинични насоки за диагностика и лечение на хронична обструктивна белодробна болест // BC. 2014. № 5. С. 331
1. Методика
1. Методика
Методи, използвани за събиране/подбор на доказателства:
. търсене в електронни бази данни.
Описание на методите, използвани за събиране/подбор на доказателства:
. Доказателствената база за препоръките са публикациите, включени в библиотеката Cochrane, базите данни EMBASE и MEDLINE. Дълбочината на търсене беше 5 години.
Методи, използвани за оценка на качеството и силата на доказателствата:
. експертен консенсус;
. оценка на значимостта в съответствие с рейтинговата схема (Таблица 1).
Методи, използвани за анализ на доказателствата:
. прегледи на публикувани мета-анализи;
. систематични прегледи с таблици с доказателства.
Описание на методите, използвани за анализ на доказателствата.
Когато се избират публикации като потенциални източници на доказателства, методологията, използвана във всяко изследване, се преразглежда, за да се гарантира неговата валидност. Резултатът от проучването влияе върху нивото на доказателства, определени за публикацията, което от своя страна влияе върху силата на препоръките, които следват от нея.
Методологичното изследване се основава на няколко ключови въпроса, които се фокусират върху онези характеристики на дизайна на изследването, които имат значително влияние върху валидността на резултатите и заключенията. Тези ключови въпроси могат да варират в зависимост от видовете проучвания и въпросниците, използвани за стандартизиране на процеса на оценка на публикациите. Препоръките използват въпросника MERGE, разработен от Министерството на здравеопазването на Нов Южен Уелс. Този въпросник е предназначен за подробна оценка и адаптиране в съответствие с изискванията на Руското респираторно общество, за да се поддържа оптимален баланс между методологична строгост и възможност за практическо приложение.
Процесът на оценяване, разбира се, може да бъде повлиян от субективния фактор. За да се сведат до минимум потенциалните грешки, всяко проучване беше оценено независимо, т.е. от поне двама независими членове на работната група. Разликите в оценките вече бяха обсъдени от цялата група. Ако не можеше да се постигне консенсус, се включваше независим експерт.
Таблици с доказателства:
. таблиците с доказателства бяха попълнени от членове на работната група.
Използвани методи за формулиране на препоръки:
. експертен консенсус.
Основни препоръки:
При представянето на текст на препоръките (Таблица 1).1 и 2).
2. Дефиниция на хронична обструктивна белодробна болест (ХОББ) и епидемиология
определение:
ХОББ е заболяване, характеризиращо се с частично обратима обструктивна вентилаторна дисфункция, която обикновено е прогресивна и е свързана с повишен хроничен възпалителен отговор на белите дробове към действието на патогенни частици или газове. При някои пациенти екзацербациите и съпътстващите заболявания могат да повлияят на общата тежест на ХОББ.
Традиционно ХОББ съчетава хроничен бронхит и емфизем.
Хроничният бронхит обикновено се определя клинично като наличие на кашлица с отделяне на храчки в продължение на поне 3 месеца. през следващите 2 години. Емфиземът се дефинира морфологично като наличие на постоянна дилатация на дихателните пътища дистално от терминалните бронхиоли, свързана с разрушаване на алвеоларните стени, която не е свързана с фиброза. При пациентите с ХОББ най-често са налице и двете състояния и е трудно клинично да се разграничат.
Концепцията за ХОББ не включва бронхиална астма (БА) и други заболявания, свързани с лошо обратима бронхиална обструкция (муковисцидоза, бронхиектазии, облитериращ бронхиолит).
Епидемиология
Разпространение
В момента ХОББ е глобален проблем. В някои части на света разпространението на ХОББ е много високо (над 20% в Чили), в други е по-малко (около 6% в Мексико). Причините за тази променливост са различията в начина на живот на хората, тяхното поведение и контакт с различни увреждащи агенти.
Едно от глобалните проучвания (проектът BOLD) предостави уникална възможност за оценка на разпространението на ХОББ с помощта на стандартизирани въпросници и тестове за белодробна функция при възрастни над 40-годишна възраст както в развитите, така и в развиващите се страни. Разпространението на ХОББ стадий II и по-висок (GOLD 2008), според проучването BOLD, сред хората над 40 години е 10,1±4,8%, включително при мъжете - 11,8±7,9% и при жените - 8,5±5,8%. Според епидемиологично проучване за разпространението на ХОББ в района на Самара (жители на възраст над 30 години), разпространението на ХОББ в общата извадка е 14,5% (сред мъжете - 18,7%, сред жените - 11,2%). Според резултатите от друго руско проучване, проведено в района на Иркутск, разпространението на ХОББ при хора над 18 години сред градското население е 3,1%, сред селското население - 6,6%. Разпространението на ХОББ се увеличава с възрастта: във възрастовата група от 50 до 69 години 10,1% от мъжете в града и 22,6% в селските райони страдат от заболяването. Почти всеки втори мъж на възраст над 70 години, живеещ в селските райони, е диагностициран с ХОББ.
Смъртност
Според СЗО ХОББ в момента е 4-та водеща причина за смърт в света. Около 2,75 милиона души умират всяка година от ХОББ, което представлява 4,8% от всички причини за смърт. В Европа смъртността от ХОББ варира значително: от 0,2 на 100 хиляди население в Гърция, Швеция, Исландия и Норвегия до 80 на 100 хиляди в Украйна и Румъния.
Между 1990 и 2000 г. смъртността от сърдечно-съдови заболявания (ССЗ) като цяло и инсулт е намаляла съответно с 19,9% и 6,9%, докато смъртността от ХОББ се е увеличила с 25,5%. Особено силно нарастване на смъртността от ХОББ се наблюдава при жените.
Предикторите за смъртност при пациенти с ХОББ са такива фактори като тежестта на бронхиалната обструкция, хранителния статус (индекс на телесна маса (ИТМ)), физическата издръжливост според 6-минутния тест за ходене и тежестта на диспнеята, честотата и тежестта на екзацербациите , белодробна хипертония.
Основните причини за смърт при пациенти с ХОББ са дихателна недостатъчност (ДН), рак на белия дроб, ССЗ и тумори с друга локализация.
Социално-икономическо значение на ХОББ
В развитите страни общите икономически разходи, свързани с ХОББ, в структурата на белодробните заболявания заемат 2-ро място след рака на белия дроб и 1-во място по отношение на преките разходи, надвишавайки преките разходи на БА с 1,9 пъти. Икономическите разходи на пациент, свързани с ХОББ, са 3 пъти по-високи от тези на пациент с астма. Малкото доклади за преките медицински разходи при ХОББ показват, че повече от 80% от материалните ресурси са за болнична помощ на пациентите и по-малко от 20% за извънболнична помощ. Установено е, че 73% от разходите са за 10% от пациентите с тежко протичане на заболяването. Най-големи икономически щети нанася лечението на екзацербациите на ХОББ. В Русия икономическото бреме на ХОББ, като се вземат предвид непреките разходи, включително абсентизъм (отсъствие от работа) и презентизъм (по-малко ефективна работа поради лошо здраве), е 24,1 милиарда рубли.
3. Клинична картина на ХОББ
При условия на излагане на рискови фактори (пушене, както активно, така и пасивно, екзогенни замърсители, биоорганични горива и др.), ХОББ обикновено се развива бавно и прогресира постепенно. Особеността на клиничната картина е, че дълго време заболяването протича без изразени клинични прояви (3, 4; D).
Първите признаци, че пациентите търсят медицинска помощ, са кашлица, често с отделяне на храчки, и/или задух. Тези симптоми са най-силно изразени сутрин. През студените сезони се появяват „чести настинки“. Това е клиничната картина на началото на заболяването.
Хроничната кашлица – обикновено първият симптом на ХОББ – често се подценява от пациенти и лекари, тъй като се счита за очаквана последица от тютюнопушене и/или излагане на неблагоприятни фактори на околната среда. Обикновено пациентите отделят малко количество вискозна храчка. Увеличаването на кашлицата и отделянето на храчки се случва най-често през зимните месеци, по време на инфекциозни обостряния.
Недостигът на въздух е най-важният симптом на ХОББ (4; D). Често служи като причина за търсене на медицинска помощ и основна причина, която ограничава трудовата активност на пациента. Въздействието на диспнеята върху здравето се оценява с помощта на въпросника на Британския съвет за медицински изследвания (mMRC). Първоначално се забелязва недостиг на въздух при относително високо ниво на физическа активност - например бягане на равен терен или ходене по стълби. С напредването на заболяването диспнеята се влошава и може да ограничи дори ежедневната активност, а по-късно се появява в покой, принуждавайки пациента да остане у дома (Таблица 3). В допълнение, оценката на диспнея по mMRC скалата е чувствителен инструмент за прогнозиране на преживяемостта на пациенти с ХОББ.
При описване на клиниката на ХОББ е необходимо да се вземат предвид характеристиките, характерни за това заболяване: субклинично начало, липса на специфични симптоми и стабилно прогресиране на заболяването.
Тежестта на симптомите варира в зависимост от фазата на хода на заболяването (стабилен курс или обостряне). За стабилно трябва да се счита състоянието, при което тежестта на симптомите не се променя значително в продължение на седмици или дори месеци и в този случай прогресията на заболяването може да бъде открита само при дългосрочно (6-12 месеца) динамично наблюдение на търпелив.
Особен ефект върху клиничната картина имат екзацербациите на заболяването - повтарящо се влошаване на състоянието (с продължителност най-малко 2-3 дни), придружено от увеличаване на интензивността на симптомите и функционални нарушения. По време на екзацербация се наблюдава увеличаване на тежестта на хиперинфлацията и така наречените "въздушни капани" в комбинация с намален експираторен поток, което води до повишена диспнея, която обикновено е придружена от поява или засилване на дистантни хрипове, чувство на натиск в гърдите и намаляване на толерантността към физическо натоварване. Освен това се наблюдава увеличаване на интензивността на кашлицата, количеството на храчките, естеството на отделянето им, промяна на цвета и вискозитета (рязко увеличаване или намаляване). В същото време показателите за функцията на външното дишане (RF) и кръвните газове се влошават: показателите за скорост намаляват (форсиран експираторен обем за 1 s (FEV1) и т.н.), може да се появи хипоксемия и дори хиперкапния. Екзацербациите могат да започнат постепенно, постепенно или да се характеризират с бързо влошаване на състоянието на пациента с развитието на остра дихателна недостатъчност, по-рядко деснокамерна недостатъчност.
Протичането на ХОББ е редуване на стабилна фаза и обостряне на заболяването, но при различните хора протича по различен начин. Прогресията на ХОББ обаче е често срещана, особено ако пациентът продължава да бъде изложен на инхалирани патогенни частици или газове. Клиничната картина на заболяването също сериозно зависи от фенотипа на заболяването и обратно, фенотипът определя характеристиките на клиничните прояви на ХОББ. В продължение на много години има разделение на пациентите на емфизематозен и бронхитен фенотип.
Типът бронхит се характеризира с преобладаване на признаци на бронхит (кашлица, храчки). Емфиземът в този случай е по-слабо изразен. При емфизематозния тип, напротив, емфиземът е водещата патологична проява, задухът преобладава над кашлицата. Въпреки това, в клиничната практика е много рядко да се разграничи емфизематозен или бронхитен фенотип на ХОББ в така наречената "чиста" форма (би било по-правилно да се говори за предимно бронхитен или предимно емфизематозен фенотип на заболяването). Характеристиките на фенотипите са представени по-подробно в таблица 4.
Ако е невъзможно да се разграничи преобладаването на един или друг фенотип, трябва да се говори за смесен фенотип. В клиничните условия по-често се срещат пациенти със смесен тип заболяване.
В допълнение към горното, понастоящем се разграничават други фенотипове на заболяването. На първо място, това се отнася до т. нар. припокриващ се фенотип (комбинация от ХОББ и БА). Необходимо е внимателно разграничаване на пациентите с ХОББ и астма. Но въпреки значителните разлики в хроничното възпаление при тези заболявания, при някои пациенти ХОББ и астма могат да присъстват едновременно. Този фенотип може да се развие при пушачи с астма. Наред с това, в резултат на широкомащабни проучвания, беше показано, че около 20-30% от пациентите с ХОББ могат да имат обратима бронхиална обструкция, а еозинофилите се появяват в клетъчния състав по време на възпаление. Някои от тези пациенти също могат да бъдат приписани на фенотипа на ХОББ + БА. Тези пациенти реагират добре на кортикостероидна терапия.
Друг фенотип, който беше обсъден наскоро, са пациенти с чести екзацербации (2 или повече екзацербации годишно или 1 или повече екзацербации, водещи до хоспитализация). Значението на този фенотип се определя от факта, че пациентът излиза от екзацербация с намалени функционални параметри на белите дробове, а честотата на екзацербациите пряко влияе върху продължителността на живота на пациентите, необходим е индивидуален подход към лечението. Идентифицирането на множество други фенотипове изисква допълнително изясняване. Няколко скорошни проучвания насочиха вниманието към разликите в клиничните прояви на ХОББ при мъжете и жените. Както се оказа, жените се характеризират с по-изразена хиперреактивност на дихателните пътища, те отбелязват по-изразен задух при същите нива на бронхиална обструкция като мъжете и т.н. При същите функционални показатели оксигенацията при жените е по-добра, отколкото при мъже. Жените обаче са по-склонни да развият екзацербации, те демонстрират по-малък ефект от физическото обучение в програмите за рехабилитация и оценяват качеството си на живот (QoL) по-ниско според стандартните въпросници.
Добре известно е, че пациентите с ХОББ имат многобройни извънбелодробни прояви на заболяването поради системния ефект на хроничното възпаление, присъщо на ХОББ. На първо място, това се отнася до дисфункцията на периферните скелетни мускули, което значително допринася за намаляването на толерантността към физическо натоварване. Хроничното персистиращо възпаление играе важна роля в увреждането на съдовия ендотел и развитието на атеросклероза при пациенти с ХОББ, което от своя страна допринася за нарастването на ССЗ (артериална хипертония (АХ), коронарна болест на сърцето (ИБС), остър миокарден инфаркт ( ОМИ), сърдечна недостатъчност (СН)) при пациенти с ХОББ и повишава риска от смъртност. Промените в хранителния статус са ясно изразени. На свой ред намаленият хранителен статус може да служи като независим рисков фактор за смъртта на пациентите. Системното възпаление също допринася за развитието на остеопороза. Пациентите с ХОББ имат по-изразени признаци на остеопороза в сравнение със същите възрастови групи хора без ХОББ. Напоследък се обръща внимание на факта, че освен полицитемия, при 10-20% от пациентите с ХОББ се среща и анемия. Причината за него не е напълно изяснена, но има основание да се смята, че е резултат от системен ефект на хронично възпаление при ХОББ.
Значително влияние върху клиничната картина на заболяването оказват невропсихичните разстройства, изразяващи се в загуба на паметта, депресия, поява на "страхове" и нарушения на съня.
Пациентите с ХОББ се характеризират с честото развитие на съпътстващи заболявания, които се срещат при пациенти в напреднала възраст, независимо от наличие на ХОББ, но ако е налице, е по-вероятно (ИБС, хипертония, атеросклероза на съдовете на долните крайници и др.). други съпътстващи заболявания(захарен диабет (ЗД), гастроезофагеална рефлуксна болест, аденом на простатата, артрит) могат да съществуват едновременно с ХОББ, тъй като са част от процеса на стареене и също имат значително влияние върху клиничната картина на пациента с ХОББ.
В процеса на естествено развитие на ХОББклиничната картина може да се промени, като се вземат предвид възникващите усложнения на заболяването: пневмония, пневмоторакс, остра DN (ARN), белодробна емболия (PE), бронхиектазии, белодробен кръвоизлив, развитие на белодробно сърце и неговата декомпенсация с тежка циркулаторна недостатъчност.
Обобщавайки описанието на клиничната картина, трябва да се подчертае, че тежестта на клиничните прояви на заболяването зависи от много от горните фактори. Всичко това, заедно с интензивността на излагане на рискови фактори, скоростта на прогресиране на заболяването създава външния вид на пациента в различни периоди от живота му.
4. Принципи на диагностика
За правилната диагноза на ХОББ е необходимо преди всичко да се разчита на ключовите (основни) разпоредби, произтичащи от определението на заболяването. Диагнозата ХОББ трябва да се има предвид при всички пациенти с кашлица, отделяне на храчки или диспнея и са идентифицирани рискови фактори за ХОББ. IN Истински животв ранните стадии на заболяването пушачът не се смята за болен, защото оценява кашлицата като нормално състояние, Ако трудова дейноствсе още не е счупен. Дори появата на задух, който се появява по време на физическо натоварване, той смята за резултат от напреднала възраст или детренировка.
Ключовият анамнестичен фактор, който помага за установяване на диагнозата ХОББ, е установяването на факта на инхалационна експозиция на дихателните органи на патогенни агенти, предимно тютюнев дим. Когато се оценява състоянието на тютюнопушенето, винаги се посочва индексът на пушещия човек (пакет години). При събиране на анамнеза трябва да се обърне голямо внимание и на идентифицирането на епизоди на пасивно пушене. Това се отнася за всички възрастови групи, включително излагането на плода на тютюнев дим в утробата в резултат на пушене от самата бременна жена или от хората около нея. Професионалните инхалаторни експозиции, заедно с тютюнопушенето, се считат за фактори, допринасящи за появата на ХОББ. Това засяга различни формизамърсяване на въздуха на работното място, включително газове и аерозоли, и излагане на дим от изкопаеми горива.
Следователно диагнозата ХОББ трябва да включва следните области:
- идентифициране на рискови фактори;
- обективизиране на симптомите на обструкция;
- мониториране на дихателната функция на белите дробове.
От това следва, че диагнозата ХОББ се основава на анализа на няколко етапа:
- създаване на словесен портрет на пациента въз основа на информация, събрана от разговор с него (внимателно събиране на анамнеза);
- обективен (физикален) преглед;
- резултати от лабораторни и инструментални изследвания. Диагнозата ХОББ винаги трябва да се потвърждава чрез спирометрия. Стойности на FEV1 след бронходилатация / форсиран жизнен капацитет (FVC)<70% - обязательный признак ХОБЛ, который существует на всех стадиях заболевания.
Поради факта, че ХОББ няма специфични прояви и критерият за диагноза е спирометричен показател, заболяването може да остане недиагностицирано дълго време. Проблемът с недодиагностиката е свързан и с факта, че много хора с ХОББ не се чувстват болни поради липсата на задух в даден етап от развитието на заболяването и не попадат в полезрението на лекаря. От това следва, че в по-голямата част от случаите ХОББ се диагностицира в инвалидизиращите стадии на заболяването.
Подробният разговор с всеки пушащ пациент ще допринесе за ранното откриване на заболяването, тъй като при активно разпитване и липса на оплаквания могат да се идентифицират признаци, характерни за развитието на хронично възпаление в бронхиалното дърво, предимно кашлица.
По време на разговора с пациента можете да използвате въпросника за диагностика на ХОББ* (Таблица 5).
В процеса на образуване на необратими промени в бронхиалното дърво и белодробния паренхим се появява задух (в разговор с пациента е необходимо да се прецени неговата тежест, връзка с физическа активност и др.).
В ранните стадии на заболяването (ако по някаква причина пациентът по това време все още е на вниманието на лекаря), прегледът не разкрива никакви аномалии, характерни за ХОББ, но липсата на клинични симптоми не изключва наличието му. При увеличаване на емфизема и необратим компонент на бронхиална обструкция, издишването може да се случи през плътно затворени или сгънати устни, което показва изразен експираторен колапс на малките бронхи и забавя скоростта на издишвания въздух, което облекчава състоянието на пациентите. Други признаци на хиперинфлация могат да бъдат бъчвовиден гръден кош, хоризонтална посока на ребрата, намаляване на сърдечната тъпота.
Включването на мускулите Scalenae и Sternocleidomastoideus в акта на дишане е показател за по-нататъшно влошаване на нарушението на механиката на дишането и увеличаване на натоварването на дихателния апарат. Друг признак може да бъде парадоксалното движение на предната стена на коремната кухина - нейното прибиране по време на вдишване, което показва умора на диафрагмата. Сплескването на диафрагмата води до прибиране на долните ребра по време на вдишване (симптом на Хувър) и разширяване на кифостерналния ъгъл. При умора на дихателната мускулатура често се появява хиперкапния, което изисква подходяща оценка.
По време на физикален преглед на пациентите е възможно да се обективизира наличието на бронхиална обструкция чрез слушане на сухи свистящи хрипове, а по време на перкусия кутийният перкуторен звук потвърждава наличието на хиперинфлация.
От лабораторните диагностични методи задължителните изследвания включват клиничен кръвен тест и цитологично изследване на храчки. При тежък емфизем и млад пациент трябва да се определи α1-антитрипсин. При обостряне на заболяването най-често се наблюдава неутрофилна левкоцитоза с прободна промяна и повишаване на ESR. Наличието на левкоцитоза служи като допълнителен аргумент в полза на инфекциозен фактор като причина за обостряне на ХОББ. Могат да бъдат открити както анемия (резултат от общ възпалителен синдром), така и полицитемия. Полицитемичен синдром (повишен брой червени кръвни клетки, високо ниво на хемоглобин -
>16 g/dl при жени и >18 g/dl при мъже, повишаване на хематокрита >47% при жени и >52% при мъже) може да означава наличието на тежка и продължителна хипоксемия.
Цитологичното изследване на храчките дава информация за естеството възпалителен процеси степента на неговото изразяване. Определянето на атипични клетки повишава онкологичната активност и изисква използването на допълнителни методи за изследване.
Културен микробиологични изследванияПрепоръчително е да се отдели храчка с неконтролирано прогресиране на инфекциозния процес и да се използва за избор на рационална антибиотична терапия. За същата цел, бактериологично изследванебронхиално съдържимо, получено чрез бронхоскопия.
При всички пациенти със съмнение за ХОББ трябва да се направи рентгенография на гръдния кош. Този метод не е чувствителен инструмент за поставяне на диагноза, но позволява да се изключат други заболявания, придружени от подобни клинични симптоми (тумор, туберкулоза, застойна сърдечна недостатъчност и др.), А в периода на обостряне - да се открие пневмония, плеврален излив , спонтанен пневмоторакс и др. В допълнение могат да бъдат открити следните рентгенологични признаци на бронхиална обструкция: сплескване на купола и ограничаване на подвижността на диафрагмата в дихателни движения, промяна в предно-задния размер на гръдната кухина, разширяване на ретростерналното пространство, вертикално разположение на сърцето.
Бронхоскопското изследване служи като допълнителен метод за диагностика на ХОББ за изключване на други заболявания и състояния, протичащи с подобни симптоми.
Електрокардиография и ехокардиография се извършват, за да се изключи сърдечният произход на респираторните симптоми и да се идентифицират признаци на хипертрофия на дясното сърце.
Всички пациенти със съмнение за ХОББ трябва да бъдат подложени на спирометрия.
5. Функционални диагностични изследвания
проследяване на хода на ХОББ
Спирометрията е основният метод за диагностициране и документиране на промени в белодробната функция при ХОББ. Въз основа на спирометричните показатели е изградена класификация на ХОББ според тежестта на обструктивните вентилационни нарушения. Позволява ви да изключите други заболявания с подобни симптоми.
Спирометрията е предпочитаното първоначално изследване за оценка на наличието и тежестта на обструкцията на дихателните пътища.
Методика
. Има различни препоръки за използването на спирометрия като метод за диагностика и определяне на тежестта на обструктивните белодробни заболявания.
. Изследването на белодробната функция чрез метода на принудителна спирометрия може да се счита за завършено, ако се получат 3 технически приемливи дихателни маневри. В същото време резултатите трябва да бъдат възпроизводими: максималните и следващите показатели FVC, както и максималните и следващите показатели FEV1 трябва да се различават с не повече от 150 ml. В случаите, когато стойността на FVC не надвишава 1000 ml, максималната допустима разлика във FVC и FEV1 не трябва да надвишава 100 ml.
. Ако не се получат възпроизводими резултати след 3 опита, дихателните маневри трябва да продължат до 8 опита. Повече дихателни маневри могат да доведат до умора на пациента и в редки случаи до намаляване на FEV1 или FVC.
. Ако стойностите паднат с повече от 20% от първоначалната стойност в резултат на многократни принудителни маневри, по-нататъшното тестване трябва да бъде спряно в интерес на безопасността на пациента и динамиката на показателите трябва да бъде отразена в доклада. Докладът трябва да представя графични резултати и числени стойности от поне 3 най-добри опита.
. Резултатите от технически приемливи, но невъзпроизводими опити могат да бъдат използвани в писмено заключение, което показва, че те не са възпроизводими.
Спирометрични прояви на ХОББ
По време на спирометрия ХОББ се проявява с ограничаване на експираторния въздушен поток поради повишено съпротивление на дихателните пътища (фиг. 1).
Обструктивният тип вентилационни нарушения се характеризира с намаляване на съотношението FEV1 / FVC<0,7.
Има депресия на експираторната част на кривата поток-обем, а нейното низходящо коляно придобива вдлъбната форма. Загубата на линейност в долната половина на кривата поток-обем е характерна черта на обструктивните вентилационни нарушения, дори когато съотношението FEV1/FVC е >0,7. Тежестта на промените зависи от тежестта на обструктивните нарушения.
С прогресирането на бронхиалната обструкция се наблюдава допълнително намаляване на експираторния поток, увеличаване на "въздушните капани" и хиперинфлация на белите дробове, което води до намаляване на FVC. За да се изключат смесени обструктивно-рестриктивни нарушения, е необходимо да се измери общият белодробен капацитет (TLC) чрез телесна плетизмография.
За да се оцени тежестта на емфизема, трябва да се изследват REL и дифузен DSL.
Тест за обратимост (тест за бронходилатация)
Ако по време на първоначалното спирометрично изследване се регистрират признаци на бронхиална обструкция, тогава е препоръчително да се извърши тест за обратимост (бронходилататорен тест), за да се определи степента на обратимост на обструкцията под въздействието на бронходилататори.
За изследване на обратимостта на обструкцията се провеждат тестове с инхалаторни бронходилататори, оценява се техният ефект върху FEV1. Други показатели на кривата поток-обем, които се извличат и изчисляват главно от FVC, не се препоръчват.
Методика
. При провеждане на теста се препоръчва използването на краткодействащи бронходилататори в максималната еднократна доза:
- за β2-агонисти - салбутамол 400 mcg;
- за антихолинергични лекарства - ipratropium bromide 160 mcg.
. В някои случаи е възможно да се използва комбинация от антихолинергици и β2-агонисти кратко действиев посочените дози. Дозираните аерозолни инхалатори трябва да се използват с дистанционер.
. След 15 минути трябва да се извърши повторно спирометрично изследване. след вдишване
β2-агонисти или след 30-45 минути. след вдишване на антихолинергични лекарства или тяхната комбинация с
β2-агонисти.
Критерии за положителен отговор
Тестът за бронходилатация се счита за положителен, ако след вдишване на бронходилататор коефициентът на бронходилатация (CBD) достигне или надвиши 12%, а абсолютното увеличение е 200 ml или повече:
CBD \u003d (FEV1 след (ml) - FEV1 реф. (ml) / FEV1 реф. (ml)) x 100%
Абсолютно увеличение (ml) = FEV1 след (ml) - FEV1 реф. (ml)
където FEV1 реф. - стойността на спирометричния индикатор преди инхалация на бронходилататора, FEV1 след - стойността на индикатора след инхалация на бронходилататора.
За да се заключи положителен бронходилататорен тест, трябва да бъдат изпълнени и двата критерия.
При оценката на теста за бронходилатация е важно да се вземат предвид нежеланите реакции от на сърдечно-съдовата система: тахикардия, аритмия, повишено кръвно налягане, както и поява на симптоми като възбуда или тремор.
Техническата променливост на резултатите от спирометрията може да бъде сведена до минимум с редовно калибриране на оборудването, внимателно инструктиране на пациента и обучение на персонала.
Правилни стойности
Правилните стойности зависят от антропометричните параметри, главно височина, пол, възраст, раса. Трябва обаче да се вземат предвид и индивидуалните различия. Така че, при хора с изходни показатели над средното ниво, с развитието на белодробна патология, тези показатели ще намалеят спрямо първоначалните, но все пак могат да останат в границите на популационната норма.
Мониторинг (серийни проучвания)
Мониторингът на спирометричните показатели (FEV1 и FVC) надеждно отразява динамиката на промените в белодробната функция по време на дългосрочно проследяване, но е необходимо да се вземе предвид възможността за техническа и биологична вариабилност на резултатите.
При здрави индивиди промените във FVC и FEV1 се считат за клинично значими, ако разликата надвишава 5% по време на повтарящи се изследвания в рамките на 1 ден и 12% в рамките на няколко седмици.
Увеличаването на скоростта на намаляване на белодробната функция (повече от 40 ml/година) не е задължителен признак на ХОББ. Освен това не може да бъде потвърдено индивидуално, тъй като приемливото ниво на вариабилност на FEV1 в рамките на едно изследване значително надвишава тази стойност и е 150 ml.
Мониторинг на пиков експираторен поток (PEF).
PSV се използва за изключване на повишена дневна вариабилност на показателите, по-характерни за астма и отговор на лекарствена терапия.
Регистриран най-добър показателслед 3 опита за извършване на принудителна маневра с пауза не повече от 2 s след вдъхновение. Маневрата се извършва в седнало или изправено положение. Извършват се допълнителни измервания, ако разликата между 2-те максимални стойности на PSV надвишава 40 l/min.
PEF се използва за оценка на променливостта на въздушния поток при множество измервания, направени в продължение на поне 2 седмици. Повишената вариабилност може да бъде регистрирана с двойни измервания в рамките на 1 ден. По-честите измервания подобряват оценката. Повишаване на точността на измерване в този случай се постига по-специално при пациенти с намален комплаянс.
Променливостта на PSV се изчислява най-добре като разликата между максималните и минималните стойности като процент от средната или максималната дневна PSV.
Горната граница на нормалните стойности за отклонение от максималния показател е около 20% при провеждане на 4 или повече измервания в рамките на 1 ден. Въпреки това, може да е по-ниска при използване на двойни измервания.
Вариабилността на PSV може да се увеличи при заболявания, с които AD най-често се диференцира. Следователно в клиничната практика има по-ниско ниво на специфичност за повишена вариабилност на PSV, отколкото в популационните проучвания.
Стойностите на PEF трябва да се интерпретират, като се вземе предвид клиничната ситуация. PSV изследването е приложимо само за проследяване на пациенти с вече поставена диагноза ХОББ.
6. Диференциална диагноза на ХОББ
Основната задача на диференциалната диагноза на ХОББ е изключването на заболявания с подобни симптоми. Въпреки доста категоричните различия между БА и ХОББ в механизмите на развитие, клиничните прояви и принципите на профилактика и лечение, тези две заболявания имат някои общи черти. Освен това е възможна комбинация от тези заболявания при едно лице.
Диференциалната диагноза на БА и ХОББ се основава на интегрирането на основни клинични данни, резултати от функционални и лабораторни изследвания. Характеристиките на възпалението при ХОББ и БА са показани на фигура 2.
Водещите входни точки за диференциалната диагноза на тези заболявания са дадени в таблица 6.
В определени етапи от развитието на ХОББ, особено при първата среща с пациента, се налага разграничаването й от редица заболявания със сходна симптоматика. Основните им отличителни черти са показани в таблица 7.
Диференциалната диагноза на различни етапи от развитието на ХОББ има свои собствени характеристики. При лека ХОББ основното нещо е да се идентифицират разликите от други заболявания, свързани с агресивни фактори на околната среда, които се появяват субклинично или с малко симптоми. На първо място, това се отнася за различни опции хроничен бронхит. Трудност възниква при изпълнението диференциална диагнозапри пациенти с тежка ХОББ. Определя се не само от тежестта на състоянието на пациента, тежестта на необратимите промени, но и от голям набор от съпътстващи заболявания (ИБС, хипертония, метаболитни заболявания и др.).
7. Съвременна класификация на ХОББ.
Цялостна оценка на тежестта на хода на заболяването
Класификацията на ХОББ (Таблица 8) през последните години се основава на показатели за функционалното състояние на белите дробове, базирани на пост-бронходилататорни стойности на FEV1, и в нея се разграничават 4 стадия на заболяването.
Експертната комисия в програмата GOLD 2011 изостави използването на термина „етапи“, тъй като този показател се основава само на стойността на FEV1 и не е адекватен за характеризиране на тежестта на заболяването. Последните проучвания показват, че стадирането не е налично във всички случаи на заболяването. Няма доказателства за реалното съществуване на стадии на ХОББ (преход от един стадий към друг при съвременна терапия). В същото време стойностите на FEV1 остават релевантни, тъй като отразяват степента (от лека - съответно етап I до изключително тежка - етап IV) на тежестта на ограничаването на въздушния поток. Те се използват при цялостна оценка на тежестта на пациентите с ХОББ.
При преразглеждането на документа GOLD през 2011 г. беше предложено нова класификация, въз основа на интегрална оценка на тежестта на пациентите с ХОББ. Той взема предвид не само тежестта на бронхиалната обструкция (степента на нарушена бронхиална проходимост) според резултатите от спирометрично изследване, но и клиничните данни за пациента: броят на екзацербациите на ХОББ годишно и тежестта на клиничните симптоми според резултатите от mMRC (Таблица 3) и теста за оценка на ХОББ (CAT) (Таблица 9).
Известно е, че „златен стандарт“ за оценка на влиянието на симптомите върху QoL са резултатите от респираторния въпросник на болницата „Свети Георги“ (SGRQ), неговата скала „симптоми“. В клиничната практика тестът за оценка CAT намери по-широко приложение, а наскоро и въпросникът за клинична ХОББ (CCQ).
В GOLD 2013 оценката на симптомите беше по-разширена поради използването на скалата CCQ, която дава възможност да се обективизират симптомите както за 1 ден, така и за последната седмица и да им се даде не само качествена, но и клинична характеристика ( Таблица 10).
Крайният резултат се изчислява от сумата от резултатите, получени при отговорите на всички въпроси, и се разделя на 10. С неговата стойност<1 симптомы оцениваются как невыраженные, а при ≥1 - выраженные, т. е. оказывающие влияние на жизнь пациента. Вместе с тем еще окончательно не установлены значения CCQ, соответствующие выраженному влиянию симптомов на КЖ, эквивалентные значениям SGRQ. Пограничными значениями отличия выраженных от невыраженных симптомов предлагаются значения 1,0-1,5 (GOLD 2014).
Класификацията на ХОББ въз основа на препоръките на програмата GOLD е представена в таблица 11.
При оценка на степента на риск се препоръчва да се избере най-високата степен според ограничението на въздушния поток GOLD или историята на екзацербациите.
В новото издание на GOLD 2013 беше добавена разпоредба, че ако пациентът е имал дори едно обостряне през предходната година, което е довело до хоспитализация (т.е. тежко обостряне), пациентът трябва да бъде класифициран като високорисков.
По този начин интегралната оценка на въздействието на ХОББ върху конкретен пациент съчетава оценката на симптомите със спирометрична класификация с оценка на риска от екзацербации.
Имайки предвид горното, диагнозата ХОББ може да изглежда така:
„Хронична обструктивна белодробна болест...“, последвана от оценка на:
- тежест (I-IV) на бронхиална обструкция;
- тежест на клиничните симптоми: тежки (CAT ≥10, mMRC ≥2, CCQ ≥1), неизразени (CAT<10, mMRC <2, CCQ <1);
- честота на екзацербациите: редки (0-1), чести (≥2);
- ХОББ фенотип (ако е възможно);
- съпътстващи заболявания.
Ролята на съпътстващите заболявания е изключително важна при оценката на тежестта на ХОББ, но дори и в последната препоръка на GOLD от 2013 г. тя не намери достойно място в горната класификация.
8. Лечение на стабилна ХОББ
Основната цел на лечението е да се предотврати прогресирането на заболяването. Целите на лечението са описани в таблица 12.
Основните насоки на лечение:
I. Нефармакологични ефекти:
- намаляване влиянието на рисковите фактори;
- образователни програми.
Нефармакологичните методи на експозиция са представени в таблица 13.
При пациенти с тежко заболяване (GOLD 2-4), белодробната рехабилитация трябва да се използва като необходима мярка.
II. Медицинско лечение
Изборът на обема на фармакологичната терапия се основава на тежестта на клиничните симптоми, стойността на пост-бронходилататорния FEV1 и честотата на екзацербациите на заболяването (Таблици 14, 15).
Схеми на фармакологична терапия за пациенти с ХОББ, съставени като се вземе предвид цялостна оценка на тежестта на ХОББ (честота на обострянията на заболяването, тежестта на клиничните симптоми, стадият на ХОББ, определен от степента на нарушена бронхиална проходимост) , са дадени в таблица 16.
Други лечения включват кислородна терапия, респираторна поддръжка и хирургично лечение.
Кислородна терапия
Установено е, че дългосрочното приложение на кислород (O2) (>15 h/ден) повишава преживяемостта при пациенти с хронична DN и тежка хипоксемия в покой (B, 2++).
Респираторна подкрепа
Неинвазивната вентилация (NIV) се използва широко при пациенти с изключително тежка ХОББ със стабилен курс.
Комбинацията от NIV с дългосрочна кислородна терапия може да бъде ефективна при избрани пациенти, особено при наличие на явна хиперкапния през деня.
хирургия
Хирургия за намаляване на белия дроб (LUL)
RULA се извършва чрез отстраняване на част от белия дроб за намаляване на хиперинфлацията и постигане на по-ефективно напомпване на дихателната мускулатура. Използването му се извършва при пациенти с емфизем на горния лоб и ниска толерантност към физическо натоварване.
Трансплантация на бял дроб
Белодробната трансплантация може да подобри QoL и функционалното представяне при внимателно подбрани пациенти с много тежка ХОББ. Критериите за избор са FEV1<25% от должной величины, РаО2 <55 мм рт. ст., РаСО2 >50 mmHg Изкуство. при дишане на стаен въздух и белодробна хипертония (Pra> 40 mm Hg).
9. Екзацербация на ХОББ
Дефиниция и значение на екзацербациите на ХОББ
Развитието на екзацербации е характерна особеност на хода на ХОББ. Както е дефинирано от GOLD (2013): „Екзацербацията на ХОББ е остро събитие, характеризиращо се с влошаване на респираторните симптоми, което надхвърля нормалните им ежедневни колебания и води до промяна в режима на използваната терапия.“
Екзацербацията на ХОББ е една от най-честите причини, поради които пациентите търсят спешна медицинска помощ. Честото развитие на екзацербации при пациенти с ХОББ води до дългосрочно влошаване (до няколко седмици) на дихателната функция и газообмена, по-бързо прогресиране на заболяването, значително намаляване на качеството на живот на пациентите и е свързано с значителни икономически разходи за лечение. Освен това екзацербациите на ХОББ водят до декомпенсация на съпътстващи хронични заболявания. Тежките екзацербации на ХОББ са основната причина за смърт при пациентите. През първите 5 дни от началото на екзацербациите рискът от развитие на ОМИ се увеличава повече от 2 пъти.
Класификация на екзацербациите на ХОББ
Една от най-известните класификации на тежестта на обостряне на ХОББ, предложена от работната група за обостряне на ХОББ, е представена в таблица 17.
Steer и др. разработи нова скала за оценка на прогнозата на пациенти с екзацербация на ХОББ, приети в болница. Идентифицирани са 5-те най-мощни предиктора на леталния изход: 1) тежестта на диспнеята по скалата на eMRCD; 2) еозинопения на периферната кръв (<0,05 клеток x109/л); 3) признаки консолидации паренхимы легких по данным рентгенографии грудной клетки; 4) ацидоз крови (pH <7,3) и 5) мерцательная аритмия. Перечисленные признаки были объединены в шкалу DECAF (по аббревиатуре первых букв в английской транскрипции) (табл. 17).
Тази скала демонстрира отлична дискриминационна способност за прогнозиране на смърт по време на обостряне на ХОББ.
Причини за екзацербации
Най-честите причини за екзацербации на ХОББ са бактериални и вирусни респираторни инфекции и замърсители на въздуха, но причините за приблизително 20-30% от случаите на екзацербации не могат да бъдат определени.
Сред бактериите при екзацербация на ХОББ най-голяма роля играят нетипизираните Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis. Проучвания, включващи пациенти с тежки екзацербации на ХОББ, показват, че грам-отрицателните ентеробактерии и Pseudomonas aeruginosa може да са по-чести при такива пациенти (Таблица 18).
Риновирусите са едни от най-честите причинители на остри респираторни вирусни инфекции и могат да бъдат значима причина за екзацербации на ХОББ. Забелязва се, че обострянията на ХОББ най-често се развиват през есенно-зимните месеци. Увеличаването на броя на екзацербациите на ХОББ може да бъде свързано с увеличаване на разпространението на респираторни вирусни инфекции през зимните месеци и повишаване на чувствителността на епитела на горните дихателни пътища към тях през студения сезон.
Състоянията, които могат да наподобяват и/или да обострят екзацербациите, включват пневмония, PE, застойна сърдечна недостатъчност, аритмии, пневмоторакс и плеврален излив. Тези състояния трябва да се разграничават от екзацербациите и, ако са налице, трябва да се проведе подходящо лечение.
10. Лечение на екзацербация на ХОББ
Тактиката за лечение на пациенти с ХОББ с различна степен на тежест на обостряне е представена в таблица 19.
Инхалаторни бронходилататори
Назначаването на инхалаторни бронходилататори е едно от основните звена в лечението на екзацербации на ХОББ (A, 1++). Традиционно на пациентите с екзацербации на ХОББ се предписват или бързодействащи β2-агонисти (салбутамол, фенотерол), или бързодействащи антихолинергици (ипратропиум бромид). Ефективността на β2-агонистите и ипратропиевия бромид при екзацербации на ХОББ е приблизително еднаква (B, 2++), предимството на β2-агонистите е по-бързото начало на действие, а антихолинергичните лекарства - висока безопасност и добра поносимост. Днес много експерти считат комбинираната терапия с β2-агонист/ипратропиум бромид като оптимална стратегия за лечение на екзацербациите на ХОББ (B, 2++), особено при лечението на пациенти с ХОББ с тежки екзацербации.
GKS
Според клинични проучвания за екзацербации на ХОББ, изискващи хоспитализация, системните кортикостероиди намаляват времето до настъпване на ремисия, подобряват белодробната функция (FEV1) и намаляват хипоксемията (PaO2), а също така могат да намалят риска от ранен рецидив и неуспех на лечението, да намалят продължителността престой в болница (А, 1+). Обикновено се препоръчва курс на перорален преднизолон 30-40 mg/ден за 5-14 дни (B, 2++). Според последните данни пациентите с екзацербация на ХОББ и кръвна еозинофилия >2% имат най-добър отговор към системните кортикостероиди (C, 2+).
По-безопасна алтернатива на системните кортикостероиди при екзацербации на ХОББ са инхалаторните кортикостероиди, особено небулизираните кортикостероиди (B, 2++).
Антибактериална терапия (АБТ)
Тъй като бактериите са причина за далеч от всички екзацербации на ХОББ (50%), е важно да се определят индикациите за предписване на ABT при развитието на екзацербации. Настоящите насоки препоръчват антибиотици при пациенти с най-тежки екзацербации на ХОББ, като тези с екзацербации тип I по Anthonisen (т.е. ако има повишена диспнея, увеличен обем на храчките и степен на гной) или тип II (наличие на 2 от 3 изброени признака) ) (B, 2++). При пациенти с подобни сценарии на екзацербация на ХОББ антибиотиците са най-ефективни, тъй като причината за такива екзацербации е бактериална инфекция. Антибиотиците се препоръчват и при пациенти с тежки екзацербации на ХОББ, изискващи инвазивна или NIV (D, 3). Използването на биомаркери като С-реактивен протеин (CRP) спомага за подобряване на диагностиката и лечението на пациенти с екзацербации на ХОББ (C, 2+). Повишаването на нивата на CRP ≥15 mg/l по време на екзацербация на ХОББ е чувствителен признак на бактериална инфекция.
Изборът на най-подходящите антибиотици за лечение на екзацербация на ХОББ зависи от много фактори, като тежестта на ХОББ, рискови фактори за неблагоприятен изход от терапията (напр. по-напреднала възраст, ниски стойности на FEV1, предишни чести екзацербации и съпътстващи заболявания на предишен антибиотик терапия (D, 3)).
При леки и умерени екзацербации на ХОББ без рискови фактори се препоръчва назначаването на съвременни макролиди (азитромицин, кларитромицин), цефалоспорини (цефиксим и др.) (Таблица 18). Амоксицилин/клавуланат или респираторни флуорохинолони (левофлоксацин или моксифлоксацин) се препоръчват като средства от първа линия при пациенти с тежки екзацербации на ХОББ и рискови фактори (B, 2++). При висок риск от инфекция с P. aeruginosa, ципрофлоксацин и други лекарства с антипсевдомонална активност (B, 2++).
Кислородна терапия
Хипоксемията представлява реална заплаха за живота на пациента, така че кислородната терапия е приоритет при лечението на ARF на фона на ХОББ (B, 2++). Целта на кислородната терапия е постигане на PaO2 в диапазона 55-65 mm Hg. Изкуство. и SaO2 88-92%. При ARF при пациенти с ХОББ най-често се използват назални зъбци или маска на Вентури за доставяне на O2. Когато O2 се прилага чрез канюла, поток от O2 от 1–2 L/min е достатъчен за повечето пациенти (D, 3). Маската на Вентури се счита за предпочитан метод за доставяне на O2, тъй като позволява да се осигурят доста точни стойности на фракцията O2 в инхалираната смес (FiO2), независимо от минутната вентилация и инспираторния поток на пациента. Средно кислородната терапия с FiO2 24% повишава PaO2 с 10 mmHg. чл., а с FiO2 28% - с 20 mm Hg. Изкуство. След започване или промяна на режима на кислородна терапия в рамките на следващите 30-60 минути. препоръчва се газов анализ на артериална кръв за проследяване на PaCO2 и pH (D, 3).
NVL
NVL - провеждане на вентилационни ползи без поставяне на изкуствени дихателни пътища. Разработването на тази нова линия за респираторна подкрепа прави възможно безопасно и ефективно разтоварване на дихателните мускули, възстановяване на газообмена и намаляване на диспнеята при пациенти с ARF. По време на NIV връзката между пациента и респиратора се осъществява с помощта на назални или лицеви маски (по-рядко каски и мундщуци), пациентът е в съзнание, като правило не се изисква употребата на седативи и мускулни релаксанти. Друго важно предимство на NIV е възможността за бързото му прекратяване, както и незабавно възобновяване, ако е необходимо. Показания и противопоказания за NIV са дадени по-долу.
Критериите за включване на NIV за ARF на фона на ХОББ са:
1. Симптоми и признаци на ARF:
- изразен задух в покой;
- дихателна честота>24, участие в дишането на спомагателната дихателна мускулатура, абдоминален парадокс.
2. Признаци на нарушен газообмен:
- PaCO2 >45 mmHg Арт., pH<7,35;
- PaO2/FiO2<200 мм рт. ст.
Критериите за изключване на NIV за ARF са:
1. Спрете дишането.
2. Нестабилна хемодинамика (хипотония, неконтролирани аритмии или миокардна исхемия).
3. Невъзможност за защита на дихателните пътища (нарушена кашлица и преглъщане).
4. Прекомерна бронхиална секреция.
5. Признаци на нарушено съзнание (възбуда или депресия), неспособност на пациента да сътрудничи на медицинския персонал.
Пациентите с ARF, изискващи спешна трахеална интубация и инвазивна респираторна поддръжка, се считат за неподходящи кандидати за този метод на респираторна поддръжка (C, 2+). NIV е единствената доказана терапия, която може да намали смъртността при пациенти с ХОББ с ARF (A, 1++).
Инвазивна респираторна поддръжка
Механичната вентилация е показана при пациенти с ХОББ с ОБН, при които медикаментозната или друга консервативна терапия (НИВ) не води до по-нататъшно подобрение на състоянието (В, 2++). Индикациите за вентилация трябва да вземат предвид не само липсата на ефект от консервативните методи на терапия, тежестта на функционалните показатели, но и скоростта на тяхното развитие и потенциалната обратимост на процеса, причинил ARF.
Абсолютни показания за механична вентилация при ARF на фона на обостряне на ХОББ са:
1) спиране на дишането;
2) изразени нарушения на съзнанието (ступор, кома);
3) нестабилна хемодинамика (SBP<70 мм рт. ст., частота сердечных сокращений <50/мин. или >160/мин);
4) умора на дихателните мускули.
Относителни показания за механична вентилация при ARF на фона на обостряне на ХОББ са:
1) дихателна честота >35/мин.;
2) pH на артериалната кръв<7,25;
3) PaO2<45 мм рт. ст., несмотря на проведение кислородотерапии.
По правило при предписване на респираторна поддръжка се извършва цялостна клинична и функционална оценка на състоянието на пациента. Отбиването от механична вентилация трябва да започне възможно най-рано при пациенти с ХОББ (B, 2++), тъй като всеки допълнителен ден инвазивна респираторна поддръжка значително увеличава риска от усложнения на механичната вентилация, особено като пневмония, свързана с вентилация (A, 1+).
Методи за мобилизиране и отстраняване
бронхиален секрет
Свръхпродукцията на секреция и лошата евакуация на дихателните пътища могат да бъдат сериозен проблем за много пациенти с тежка екзацербация на ХОББ.
Според последните проучвания терапията с мукоактивни лекарства (ацетилцистеин, карбоцистеин, ердостеин) ускорява разрешаването на екзацербациите на ХОББ и има допълнителен принос за намаляване на тежестта на системното възпаление (C, 2+).
При обостряне на ХОББ може да се постигне значително подобрение на състоянието, като се използват специални методи за подобряване на дренажната функция на дихателните пътища. Например, високочестотната перкусионна вентилация е метод на дихателна терапия, при който малки обеми въздух („перкусии“) се доставят на пациента с висока регулируема честота.
(60-400 цикъла/мин.) и контролирано ниво на налягане чрез специална отворена дихателна верига (фазитрон). "Перкусия" може да се прилага чрез маска, мундщук, ендотрахеална тръба и трахеостома. Друг метод са високочестотни трептения (колебания) на гръдната стена, които се предават през гръдния кош към дихателните пътища и преминаващия през тях газов поток. Високочестотните вибрации се създават с помощта на надуваема жилетка, която приляга плътно около гърдите и е свързана с въздушен компресор.
11. ХОББ и съпътстващи заболявания
ХОББ, наред с хипертонията, исхемичната болест на сърцето и диабета, съставляват водещата група хронични заболявания - те съставляват повече от 30% от всички останали човешки патологии. ХОББ често се комбинира с тези заболявания, което може значително да влоши прогнозата при пациентите.
Най-честите съпътстващи заболявания при ХОББ са представени в таблица 20.
При пациенти с ХОББ рискът от смърт нараства с увеличаване на броя на съпътстващите заболявания и не зависи от стойността на FEV1 (фиг. 3).
Всички причини за смърт при пациенти с ХОББ са показани в таблица 21.
Според големи популационни проучвания рискът от смърт от ССЗ при пациенти с ХОББ се увеличава 2-3 пъти в сравнение с пациенти от същите възрастови групи и без ХОББ и е приблизително 50% от общия брой смъртни случаи.
Сърдечно-съдовата патология е основната патология, която придружава ХОББ. Това е може би групата на най-честите и най-сериозни заболявания, съпътстващи ХОББ. Сред тях трябва да се разграничат коронарната артериална болест, хроничната сърдечна недостатъчност, предсърдното мъждене, хипертонията, която очевидно е най-честият спътник на ХОББ.
Често лечението на такива пациенти става противоречиво: лекарства (инхибитори на ангиотензин-конвертиращия ензим, β-блокери), използвани за коронарна артериална болест и / или хипертония, могат да влошат хода на ХОББ (риск от развитие на кашлица, задух, появата или увеличаване на бронхиалната обструкция) и лекарства, предписани за ХОББ (бронходилататори, кортикостероиди), могат да повлияят неблагоприятно на хода на сърдечно-съдовите заболявания (риск от развитие на сърдечна аритмия, повишено кръвно налягане). Въпреки това, лечението на ССЗ при пациенти с ХОББ трябва да се провежда в съответствие със стандартните препоръки, тъй като няма доказателства, че те трябва да бъдат лекувани по различен начин при наличие на ХОББ. Ако е необходимо да се предписват β-блокери на пациенти с ХОББ със съпътстваща сърдечно-съдова патология, трябва да се даде предпочитание на селективните β-блокери.
Остеопорозата и депресията са важни съпътстващи заболявания, които често не се диагностицират. Те обаче са свързани с влошаване на здравословното състояние и лоша прогноза. Трябва да се избягва назначаването на повтарящи се курсове на системни кортикостероиди за екзацербации, тъй като тяхната употреба значително увеличава риска от остеопороза и фрактури.
През последните години зачестиха случаите на комбинация от метаболитен синдром и диабет при пациенти с ХОББ. ЗД оказва значително влияние върху хода на ХОББ и влошава прогнозата на заболяването. При пациенти с ХОББ в комбинация с диабет тип 2, DN е по-изразен, екзацербациите са по-чести, отбелязват се по-тежък ход на коронарната болест на сърцето, хронична сърдечна недостатъчност и хипертония, белодробната хипертония се увеличава с по-малка тежест на хиперинфлацията.
При пациенти с лека ХОББ най-честата причина за смърт е ракът на белия дроб. При пациенти с тежка ХОББ намалената белодробна функция значително ограничава възможността за операция за рак на белия дроб.
12. Рехабилитация и обучение на пациенти
Един от препоръчваните допълнителни методи за лечение на пациенти с ХОББ, като се започне от II стадий на заболяването, е белодробната рехабилитация. Доказано е, че е ефективен при подобряване на толерантността към упражнения (A, 1++), ежедневната активност, намаляване на усещането за диспнея (A, 1++), тревожност и депресия (A, 1+) и намаляване на броя и продължителност на хоспитализациите (A, 1 ++), времето за възстановяване след изписване от болницата и като цяло повишаване на QoL (A, 1++) и преживяемостта (B, 2++).
Белодробната рехабилитация е цялостна програма от интервенции, базирана на терапия, ориентирана към пациента, която включва, в допълнение към физическото обучение, образователни и психосоциални програми, предназначени да подобрят физическото и емоционалното състояние на пациентите и да осигурят дългосрочно придържане на пациента към поведение, насочено към при поддържане на здравето.
Съгласно препоръките на ERS/ATS от 2013 г., рехабилитационният курс трябва да продължи
6-12 седмици (най-малко 12 урока, 2 рубли / седмица, с продължителност 30 минути или повече) и включват следните компоненти:
1) физическа подготовка;
2) корекция на хранителния статус;
3) обучение на пациентите;
4) психосоциална подкрепа.
Тази програма може да се провежда както амбулаторно, така и в болнични условия.
Основният компонент на белодробната рехабилитация е физическото обучение, което може да повиши ефективността на дългодействащите бронходилататори (B, 2++). Особено важен е интегрираният подход към тяхното изпълнение, съчетаващ упражнения за сила и издръжливост: ходене, трениране на мускулите на горните и долните крайници с помощта на разширители, дъмбели, степ машини, упражнения на велоергометър. По време на тези тренировки в работата се включват и различни групи стави, развиват се фините двигателни умения на ръката.
Всички упражнения трябва да се комбинират с дихателни упражнения, насочени към развиване на правилния модел на дишане, което носи допълнителни ползи (C, 2+). В допълнение, респираторната гимнастика трябва да включва използването на специални симулатори (прагови PEP, IMT), които диференцирано включват в работата дихателните мускули на вдишването и издишването.
Корекцията на хранителния статус трябва да е насочена към поддържане на мускулната сила с достатъчно протеини и витамини в диетата.
В допълнение към физическата рехабилитация трябва да се обърне голямо внимание на дейности, насочени към промяна на поведението на пациентите, като ги обучават на умения за саморазпознаване на промените в хода на заболяването и методи за тяхното коригиране.
* Хронични заболявания на дихателните пътища, Ръководство за лекари от първичната медицинска помощ, 2005 г.