Mjehur. ljudski mjehur
To je organ koji pohranjuje urin prikupljen u bubrezima u tijelu prije nego što se izbaci iz tijela. Mjehur je šuplji mišićno-elastični organ koji se nalazi na dnu zdjelice. Mokraća ulazi u mjehur kroz uretere, a izlazi kroz uretru. Ne postoje točni podaci o volumenu mokraćnog mjehura, ali prema raznim studijama on se kreće od 500 do 1000 ml.
Budite oprezni u uvjetima visoka temperatura. Najčešći nuspojave su suha usta i zatvor. Pacijenti bi uvijek trebali potražiti liječnički savjet o nuspojavama od svog liječnika. Informacije o proizvodu navedene na ovoj stranici namijenjene su samo stanovnicima Sjedinjenih Država. Proizvodi o kojima se ovdje govori mogu imati različite oznake proizvoda u različitim zemljama.
Zdravstvene informacije sadržane ovdje dane su samo u obrazovne svrhe i nisu namijenjene zamjeni razgovora s pružateljem usluga medicinske usluge. Sve odluke u vezi s njegom pacijenta moraju se donijeti s pružateljem zdravstvenih usluga, uzimajući u obzir jedinstvene karakteristike pacijenta.
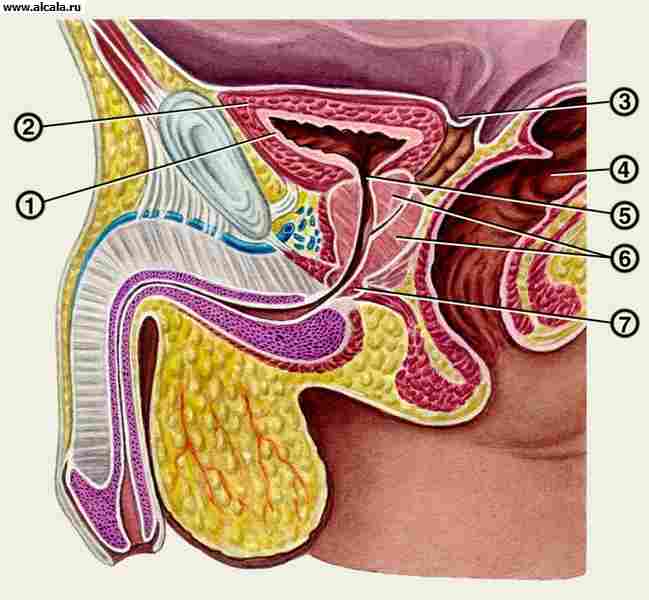
Dijelovi mjehura su tijelo mjehura, vrh mjehura, dno mokraćnog mjehura i vrat mjehura. Stijenka mokraćnog mjehura sastoji se od nekoliko membrana: sluznice, adventicije i mišića. Djelomično je prisutna i serozna membrana. Sluznica mjehura ima veliki broj nabora, obložena je prijelaznim epitelom. Prednji mjehur ima tri otvora, od kojih su dva ulazi u uretere, a treći je izlaz u mokraćnu cijev. Između ovih otvora nalazi se sluznica koja nema submukoznu bazu i nabore, srasla s mišićnom membranom. Ova membrana se naziva trokut uretera.
Svi odjednom u WC. Ne nikako, nego odmah. Mnogi stariji ljudi to doživljavaju. Svatko tko se obrati liječniku u ranoj fazi može izbjeći neugodne situacije. Što se urina tiče, što manje muškaraca stvarno više razmišlja. Sve dok nemaju problema sa zalijevanjem. Javlja se uglavnom kod starijih, ali ponekad i kod mlađih osoba. Žrtve tada trebaju toalet. S druge strane nije kako bi trebalo biti, nego samo dribling. Obje su tipične i raširene pritužbe, ali nitko to ne bi trebao jednostavno tolerirati.
“Neki muškarci zbog godina imaju problema s ispiranjem,” kaže Frank Sommer, predsjednik Njemačkog društva za muškarce i zdravlje i prvi svjetski profesor muškog zdravlja u Sveučilišnoj bolnici Hamburg-Eppendorf. Što su muškarci stariji, to imaju više pritužbi. "Sa 80, 80% svih muškaraca je pogođeno."
Mišićna membrana mokraćnog mjehura ima tri usko povezana sloja glatkih mišićnih vlakana: vanjski i unutarnji uzdužni i srednji kružni. Srednji sloj mišićne ovojnice mokraćnog mjehura u predjelu vrata formira sfinkter oko otvora koji je izlaz u mokraćnu cijev.
Mišić detruzor je sloj stijenke mjehura, sastoji se od glatkih mišićnih vlakana raspoređenih spiralno, uzdužno i u kružnom ligamentu.
Uzroci slabog mjehura
Dva su glavna razloga za promjenu. Prostata raste s godinama, što je normalno, kaže Sommer. Ne samo da se širi prema van, već i sužava uretru, koja prolazi kroz prostatu. “S ovim pritiskom, protok urina postaje slabiji, morate jače pritisnuti, a mjehuru je potrebno više vremena da se isprazni.”
Drugi razlog može biti nestabilan ili preaktivan mjehur. “Mokraćni mjehur ima senzore koji pokazuju mozgu kada je pun i treba ga isprazniti”, objašnjava Wolfgang Bühmann iz Njemačke udruge za urologiju u Düsseldorfu. Međutim, ako su ti senzori previše osjetljivi na smetnje rad živaca također otpuštaju nagon za mokrenjem kada mjehur još nije pun. – Tada često morate iznenada otići na WC, ponekad čak i baciti nekoliko kapi u hlače.
Tijekom distenzije mokraćnog mjehura u parasimpatikumu živčani sustav postoje signali za kontrakciju mišića detruzora. To stimulira mjehur da izbaci urin kroz uretru. Istraživanja su pokazala da položaj pri mokrenju na određeni način utječe na aktivnost mišića mjehura. Dakle, ako muškarac isprazni mjehur u sjedećem položaju, tada se mišić detruzor bolje kontrahira.
Događa se i mladim ljudima, ali se povećava s godinama. Kada se mokraćna cijev suzi, simptomi se obično javljaju polako. Isprva su ljudi primijetili da je protok mokraće nešto slabiji, ali nije toliko blistav, kaže Frank Christoph, urolog iz Berlina. Kasnije, međutim, ponekad imaju problema s mokrenjem.
Preostali urin uzrokuje rast i upalu
Osim toga, mokraćni mjehur nije ispravno ispražnjen. “To može dovesti, s jedne strane, do onih koji završe u WC-u češće nego prije.” Često su morali izlaziti i više puta tijekom noći. "S druge strane, rezidualni urin može se lakše razmnožiti i izazvati upalu u mjehuru ili čak u bubrezima." Osim toga, nakupljanje urina može vršiti pritisak na bubrege i uzrokovati štetu, što u najgorem slučaju zahtijeva dijalizu.
Baza mjehura je njegovo dno, koje se nalazi u njegovoj stražnjoj stijenci. Limfno ga dreniraju vanjski ilijakalni limfni čvorovi. Peritoneum se nalazi iznad dna.
Prokrvljenost mjehura
Mokraćni mjehur prima krv iz gornje i donje vezikalne arterije koje dolaze iz umbilikalne i unutarnje ilijačne arterije, redom, anatomski jedna prema drugoj. Također, opskrba krvlju mokraćnog mjehura odvija se kroz obturatorske i srednje rektalne arterije i pudendalnu arteriju, od koje polazi nekoliko grana. Krv otječe iz mokraćnog mjehura kroz vene u vezikalni venski pleksus. Donja i gornja vezikalna vena izlaze iz ovog pleksusa i ulijevaju se u unutarnju ilijačnu venu.
Ali oni koji su patili to ne bi trebali prihvatiti. “U slučaju blage nelagode noću, možete piti manje kako biste smanjili nagon za noćnim mokrenjem”, savjetuje Sommer. Ipak, trebali biste paziti da pijete dovoljno tekućine tijekom dana. “To su pokazala i istraživanja tjelesna aktivnost renderira pozitivan učinak i smanjuje simptome. Hodanje ili vožnja bicikla može povećati cirkulaciju krvi u području zdjelice, što pomaže u izbjegavanju problema s mokrenjem.
Lijekovi za slabe žuljeve
Ako simptomi počnu, mogu pomoći sjemenke bundeve, ekstrakt ploda maline ili drugi lijekovi koji se izdaju bez recepta. ljekovito bilje. Za teže tegobe koriste se dvije skupine lijekova, kaže Sommer. Takozvani blokatori alfa-1 receptora učinili su tkivo prostate mekšim tako da je manje pritiskalo mokraćnu cijev. "Inhibitor 5-alfa reduktaze, s druge strane, je hormonski lijek, što opet smanjuje prostatu." Međutim, prvi se učinci mogu osjetiti tek nakon tri ili više mjeseci.
Inervacija mjehura
Motorna inervacija mokraćnog mjehura dolazi iz simpatičkih vlakana, od kojih većina dolazi iz hipogastričnog pleksusa i živaca, kao i parasimpatičkih vlakana iz zdjeličnih organa, celijakalnih živaca i inferiornog hipogastričnog pleksusa. Signali iz mokraćnog mjehura prenose se u središnji živčani sustav duž zajedničkih visceralnih aferentnih vlakana. Ova vlakna na gornjoj površini slijede tijek simpatičkih aferentnih živaca natrag u središnji živčani sustav. Također vlakna na donjem dijelu mokraćnog mjehura prate tijek parasimpatičkih eferenata.
Nestabilan mjehur također može pomoći u liječenju. "Oni napadaju mišićne receptore u mjehuru i smiruju ih", kaže Byuman. Zbog toga nema jake impulse i manju želju za mokrenjem. Neki pacijenti nemaju simptome.
Međutim, mnogima je neugodno govoriti o svojim problemima s mokrenjem. Strah od terorističke inkontinencije je prevelik. Ali vrijedi konzultirati liječnika u ranoj fazi pritužbe. “Kad je krv u urinu, ipak morate posjetiti liječnika kako biste isključili bolest bubrega, mjehura ili prostate”, kaže urolog Christophe. Ponekad se krv u urinu pojavljuje kada je prostata povećana i stoga ima jaču cirkulaciju krvi.
Urin koji napušta mjehur zahtijeva autonomnu kontrolu unutarnjeg sfinktera mjehura, kao i svjesnu kontrolu vanjskog sfinktera. Problemi s tim mišićima dovode do urinarne inkontinencije.
Bolesti mjehura
Bolesti mjehura uključuju urođene bolesti ili anomalije razvoja, specifične i nespecifične upalne bolesti i ozljeda mjehura.
Ali čak i bez krvi, kvaliteta života bila bi prije ograničena, čak i da muškarci nisu htjeli ustati. “Tada liječnik može pomoći”, naglašava Christophe. “Za liječenje je moguće ublažiti simptome ili ih čak potpuno ukloniti i tako izbjeći neugodne situacije.”
Bolni simptomi Izazivaju povezani s iznenadnim mokrenjem, koje se često događa u kratkim intervalima i, posebno, s niskim punjenjem mjehura, prisiljavajući žrtvu na neposrednu mogućnost odlaska na WC. Inkontinencija se javlja kada se simptomi nagona ne mogu odgoditi, a ponekad i dođe nevoljno mokrenje a da nije ni stigao do zahoda. Stoga se može dogoditi da dotična osoba mora ići na zahod nekoliko sati i 24 sata dnevno nekoliko puta kako bi ispustila samo malu količinu urina.
Cistitis- upala sluznice mokraćnog mjehura uzrokovana čimbenicima kao što su hipotermija, stagnacija i zadržavanje urina, tumori i kamenje mokraćnog mjehura, konzumacija začinjene hrane i alkohola, razvojne anomalije, upale drugih susjednih organa, kršenje osobne higijene. Promatrajte akutni i kronični cistitis.
Kod preaktivnog mokraćnog mjehura, osim simptoma hitnosti i urinarne inkontinencije, mogu se dodati bolovi u mokraćnom mjehuru i donjem dijelu trbuha. Na primjer, remećenjem vodljivosti živaca, ali i budućim tumorima. Kako bi se utvrdio točan uzrok i započelo odgovarajuće liječenje, na raspolaganju su specijalisti u certificiranim "centrima za apstinenciju" poput Urološke sveučilišne bolnice Heidelberg. U takozvanom "treningu mjehura" ponovno učenje, u kojem se nadziru osobe koje pate od kontrole mjehura.
rak mjehura- pojava u sluznici ili u stijenci mjehura maligne neoplazme. Rak mjehura čini oko 3% svih karcinoma kod ljudi. Rizik od razvoja raka mokraćnog mjehura povećan je kod osoba s kroničnim cistitisom i kod osoba koje su stalno pod utjecajem aromatskih amina.
Ostali oboljeli uključuju učenje kontrole zadržavanja urina i izbjegavanje nehotičnog gubitka urina. Osim toga, promjene u navikama pijenja i prehrane mogu biti korisne. Mogu se koristiti potporni i lijekovi. Najčešće se koriste "antiholinergici" koji vlaže mjehur i smanjuju učestalost mokrenja, au nekim slučajevima povećavaju kapacitet mjehura. Tako je moguće zadržati više urina kako bi se povećali intervali mokrenja i postali kontinent pacijentu.
Antikolinergici razvijaju svoje djelovanje u obliku tableta, zalijepljenih kao flaster na kožu ili umetnutih kao tekućina medicinski proizvod lokalno u mjehuru. Ako su konzervativne mjere koje stručnjaci koriste ponekad u kombinaciji neispravne, radi se o operativnim terapijskim postupcima. Terapija botulinum toksinom povećava neuromodulaciju mokraćnog mjehura i zamjenu mokraćnog mjehura.
Najčešći oblik raka mokraćnog mjehura je karcinom prijelaznih stanica. Ovaj oblik raka razvija se iz prijelaznog epitela koji se nalazi u urinarnom traktu. Najrjeđe su adenokarcinom i rak pločastih stanica Mjehur.
Tijekom raka opažaju se papilarne izrasline s malignom ili invazijom ulceriranog tumora. Određeni oblici raka mokraćnog mjehura metastaziraju u jetru, pluća i kosti.
Dakle, plavi mjehurić želi se otvoriti javnosti
Steiners zaključuje: "To je traljavo, bez brige." Podržava je arhitekt Niels Johnhans, sada profesor u Nürnbergu, a već u izgradnji Kunsthhausa s Colinom Fournierom i Peterom Cookom, kao i arhitekt iz Graza Gerhard Eder. Osobe sa slabim mjehurom stalno traže najbliži WC.
Slab mjehur uvijek uzrokuje pogođenu osobu. Teška su i mala putovanja jer i najstrpljiviji suputnik zastenje čim partner dosade jednostavno potraži sljedeće mirno mjesto. Slabost mokraćnog mjehura smanjuje kvalitetu života. Ali: žrtve nemaju što izgubiti! Stoga na ovu temu treba gledati ofenzivno, informirati se i razgovarati s liječnikom o problemu, savjetuju iz informativnog centra inkontinencije.
Mjehur
šuplji mišićni organ koji ima funkciju nakupljanja mokraće koja dolazi kroz uretere i izlučivanja kroz mokraćnu cijev. Nalazi se u maloj zdjelici iza pubične simfize, od koje je odvojen retropubičnim rastresitim vezivnim tkivom ( riža. 12 ). M.p. oblik varira ovisno o svom sadržaju i položaju susjednih organa. Razlikujemo dno, vrh, tijelo i vrat L. str. Vrat L.p., sužavajući se, prelazi u mokraćnu cijev. Vrh M. str. prekriven peritoneumom, koji sa svoje stražnje površine prelazi u muškaraca na prednju površinu rektuma, tvoreći rektovezikalno udubljenje, au žena na prednju površinu maternice, tvoreći vezikouterino udubljenje. Prazan njegova sluznica je naborana, s izuzetkom trokutastog područja na dnu (trokut mokraćnog mjehura, Lietov trokut), smještenog između ušća mokraćovoda i unutarnjeg otvora uretre.
Neki slabi mjehurići mogu se prevladati u mnogim slučajevima dosljednim zamahima. Prvi korak je uvijek odgoditi toalet. Ako ne odete na WC odmah nakon prvog nagona za mokrenjem, naučit ćete produžiti razmake između dva toaleta. Vraća kontrolu nad svojim mjehurom.
Budući da održavanje mokraće u početku može biti vrlo frustrirajuće, stručnjaci savjetuju da sjednete i pričekate nagon za mokrenjem. Tek tada idite na WC. Naravno, lakše je vježbati kod kuće i na slobodi nego na putu ili na poslu. Obuka također uključuje dobar plan učenje.
Zid M. str. sastoji se od sluznice, submukoze, mišićne membrane i serozne membrane koja je djelomično prekriva. Sluznica L.p. boja ružičasta, prekriven prijelaznim epitelom, sadrži žlijezde i limfne folikule, tvori interureteralni nabor, ograničavajući retroureteralnu fosu ispred. U mišićnoj opni razlikuju se tri sloja koji su međusobno isprepleteni u jedan mišić koji izbacuje mokraću - detruzor. Na unutarnjem otvoru uretre najrazvijeniji je prstenasti sloj detruzora koji tvori sfinkter mokraćnog mjehura.
U cilju praćenja uspješnosti treninga u Svakidašnjica, prikladan je strogo kontrolirani protokol za toalet i piće. Crno-bijeli vidljiv uspjeh uvijek vas potiče da nastavite! Zanimaju li vas aktualne vijesti o zdravlju? Isprobajte besplatnu pretplatu na newsletter sa stranice i ne propuštajte više.
Nobelova nagrada za medicinu za unutarnji sat
Oni koji jednostavno izostave lijek imaju povećan rizik od srčanih bolesti.
Unatoč dobrim očima
U razdoblju prije demencije mogu se pojaviti određeni poremećaji vida. Zašto zubi samo bole noću. Postoje tri razloga zašto je bol posebno jaka kada želite spavati.Mjehur se opskrbljuje krvlju iz gornje i donje vezikalne arterije, koje polaze iz umbilikalnih arterija i grana unutarnjeg ilijačne arterije. Vene T.p. tvore vezikalni venski pleksus, iz kojeg se krv odvodi u unutarnje ilijačne vene. Prednji venski pleksus L.p. anastomoze s genitalnim venskim pleksusom, iza - s venskim pleksusom rektuma. Limfa se ulijeva u unutarnju ilijaku Limfni čvorovi.
Divertikul mokraćnog mjehura je kila sluznice mokraćnog mjehura kroz mišićna vlakna detruzora. Obično nastaje kao posljedica infrapreliminarne opstrukcije kao što je hipertrofija prostate, koju uvijek treba tražiti. Njegovom zidu nedostaje muskulatura, što ga lišava svake kontraktilne funkcije. Dakle, kvaliteta pražnjenja divertikuluma ovisi o promjeru i mjestu implantacije vrata. Kada su divertikuli asimptomatski, kao što je često slučaj, preferira se terapijska apstinencija.
Inervacija L. str. provode gornji i donji hipogastrični pleksusi. Eferentna parasimpatička vlakna počinju na razini II-IV sakralnih segmenata leđna moždina, reguliraju kontrakciju detruzora i opuštanje sfinktera L. p., a simpatički živci - opuštanje detruzora i kontrakciju sfinktera L. p. Aferentni putovi prolaze kroz inferiorni mezenterični, gornji i donji hipogastrični pleksus, kao i zdjelične splanhničke živce.
M.p. funkcija sastoji se u nakupljanju i zadržavanju urina (funkcija rezervoara), kao iu njegovom uklanjanju (funkcija evakuacije). Normalni kapacitet T.p. kreće se od 200 do 400 ml. Međutim, ovisno o raznim čimbenicima (temperatura i vlaga okoliš, emocionalno stanje) može fluktuirati u širokom rasponu. Funkcija evakuacije M.p. se ostvaruje kada se mjehur kontrahira kao odgovor na rastezanje njegovih stijenki (vidi Mokrenje).
Metode istraživanja
Prilikom razgovora s pacijentima sa moguća patologija T.t. obratite pozornost na lokalizaciju i prirodu boli, učestalost mokrenja. Na primjer, često bolno mokrenje danju karakteristika kamena M. str. i cervikalni cistitis, uglavnom noću - za adenom prostate. Istraživanje M.p. uključuje kliničke i instrumentalne metode (vidi Pregled bolesnika, nefrološki i urološki). Do kliničke metode uključuju inspekciju (s prepunom L. p., možete otkriti izbočenje njegove stijenke iznad stidnog zgloba), perkusiju (omogućuje vam da utvrdite stupanj punjenja L. p. i njegovih granica), palpaciju (s ispunjen mjehur, možete odrediti njegove granice i stupanj ispunjenosti). Digitalni rektalni pregled i bimanuelna palpacija L.p. (jednom rukom kroz prednju stranu trbušni zid a u isto vrijeme kažiprst s druge strane kroz vaginu kod žena i kroz rektum kod muškaraca i djevojaka) omogućuju vam da dobijete Dodatne informacije o stanju M. str. i susjednih organa. Pregledom svježe izlučene mokraće (mokraće) moguće je otkriti u njoj primjesu gnoja (piurija), krvi (hematurija), komadića tkiva i krvnih ugrušaka kod tumora L. p.
Dijagnoza se pojašnjava uz pomoć instrumentalnih istraživačkih metoda - kateterizacija L. p. (Kateterizacija), cistoskopija (Cistoskopija), cistografija (Cistografija). U bolestima popraćenim poremećenim pražnjenjem mjehura, provodi se cistomanometrija - mjerenje intravezikalnog tlaka. Stanje aparata za zatvaranje L. str. procjenjuje se na temelju intrauretralnog tlaka dobivenog nakon uklanjanja katetera iz uretre. Kontraktilnost detruzora i otpor vezikouretralnog segmenta određuju se uroflowmetrijom (Uroflowmetry).
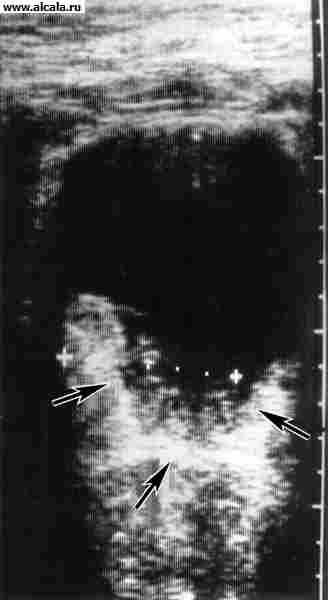
Veliku ulogu u proučavanju M. str. Igraju se obična radiografija zdjelice i specijalne rendgenske metode. Dakle, za određivanje stadija raka L. str. napraviti arteriografiju zdjelice i venografiju zdjelice (vidi Angiografija), ultrazvuk(vidi Ultrazvučna dijagnostika u urologiji). Radionuklidna studija M.p. (radioizotopna renocistografija i cistorenografija, radioizotopsko određivanje količine rezidualnog urina) provodi se radi proučavanja funkcionalno stanje mokraćni sustav. Za procjenu širenja tumorskog procesa u L. str. koristi se radionuklidna donja venografija. U cilju dijagnosticiranja bolesti L. str. ponekad pribjegavaju endovezikalnoj biopsiji.
Patologija
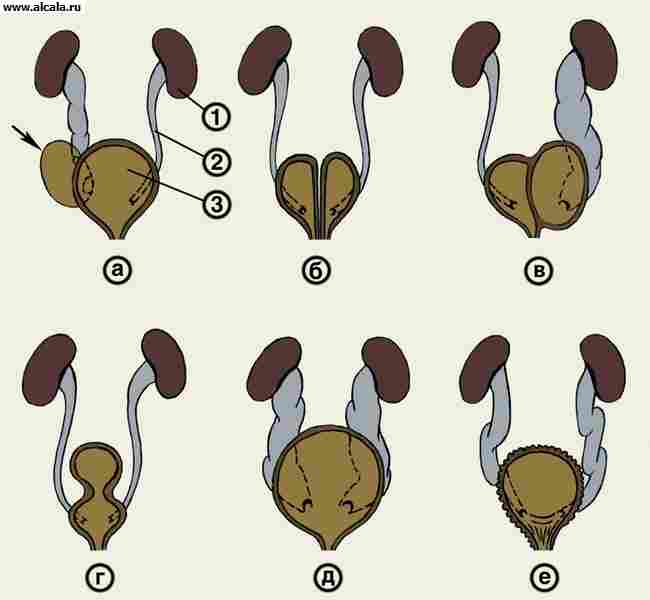
Defekti u razvoju. Najčešći divertikuli su pojedinačne sakularne izbočine zidova L. p., koje komuniciraju s njegovom šupljinom ( riža. 3, a ). Karakterističan klinički znak je dvostruko mokrenje zbog zadržavanja mokraće u divertikulu velikog volumena. Kako bi se razjasnila dijagnoza, provode se cistografija i cistoskopija. Upala u stijenci divertikula (divertikulitis) očituje se terminalnom piurijom – oslobađanjem gnoja na kraju mokrenja. Liječenje divertikuluma L. str. operativni.
Do teških malformacija L. str. uključuju njegovu ekstrofiju, u kojoj se odsutnost prednjeg zida mjehura kombinira s defektom prednjeg trbušnog zida i potpunom epispadijom (Epispadias). U isto vrijeme, usta uretera nalaze se između dubokih nabora sluznice L. p. Konstantno izlučivanje mokraće prati maceracija kože bedara i međice. Kod ekstrofije postoji dijastaza između stidnih kostiju, koja doseže nekoliko centimetara. Liječenje se provodi u specijalizirana bolnica. Za izradu prednjeg zida M.p. provesti plastične operacije s lokalnim tkivima. odvode mokraću u crijevo, stvaraju izolirani L.p. iz dijela crijeva ili dovesti uretere do kože. Ageneza (odsutnost) mjehura je vrlo rijetka. U pravilu se kombinira s drugim malformacijama, čiji kompleks dovodi do smrti fetusa.
Za rijetke malformacije L. p. također se odnose na njegovu hipoplaziju - značajno smanjenje kapaciteta mjehura u kombinaciji s stanjivanjem njegovih zidova. Očituje se urinarnom inkontinencijom i vezikoureteralnim refluksom, Liječenje je operativno, usmjereno na stvaranje antirefluksnog mehanizma.
Udvostručenje M.p. u kombinaciji s udvostručenjem vanjskih genitalija i drugim malformacijama. Razlikovati potpuno i nepotpuno udvostručenje M. str. Potpuno udvostručenje ( riža. 3b ) karakterizira prisutnost dviju šupljina L.p., u svaku od kojih se ulijeva jedan ureter i postoji udvostručenje uretre. Često se ova malformacija kombinira s udvostručenjem penisa i bifurkacijom skrotuma kod dječaka, udvostručenjem vagine i dvorogom maternicom kod djevojčica. udvostručenje distalnog crijeva ili analna atrezija. Liječenje se sastoji u postupnoj kirurškoj korekciji malformacija. S nepotpunim udvostručenjem M.p. podijeljena je do vrata, ima sedlasti oblik. Ušća uretera obično se nalaze, ali se mogu preklapati razdvajajući L. p. fold, koji krši urodinamiku i popraćen je hidroureteronefrozom. Kirurško liječenje (izrezivanje razdjelnog nabora).
Za udvostručenje T.p. također uključuju sagitalne i frontalne pregrade, potpuno ili djelomično odvajajući njegovu šupljinu ( riža. 3, u ). Najveću opasnost predstavljaju potpune pregrade koje blokiraju otjecanje mokraće iz uretera i pripadajućeg bubrega. Za vraćanje urodinamike izvodi se nefrostomija (vidi Bubrezi, operacije) nakon čega slijedi izrezivanje septuma.
Mokraćni mjehur u obliku pješčanog sata podijeljen je na dva kata zadebljanim pojasom detruzora ( riža. 3, g ). Ureteri se obično prazne u donji kat. Smanjenje detruzora popraćeno je zadržavanjem dijela urina u gornjem katu L. p., što dovodi do razvoja cistitisa i uzlaznog pijelonefritisa. Dijagnoza se temelji na rezultatima cistoskopije i cistografije. Kirurško liječenje sastoji se u eksciziji hiperplastične trake detruzora.
Megacystis - povećanje kapaciteta M.p. 2-4 puta uz nesmetano otjecanje mokraće. Često je ova malformacija popraćena masivnim bilateralnim vezikoureteralnim refluksom - megaureter-megacistis sindromom ( riža. 3, d ). Javlja se pretežno kod djevojčica. Karakterizira mokrenje 2-3 puta dnevno u velikim obrocima. S vremenom se pojavljuje rezidualni urin, razvija kronični pijelonefritis. Da bi se razjasnila dijagnoza, izvode se cistografija, cistomanometrija i uroflowmetrija. NA rani stadiji bolesti preporučuju imenovanje prisilnog dnevnog mokrenja svaka 2 sata i protuupalnu terapiju. U teškim slučajevima nužna je operacija.
Hipertrofija interureteralnog ligamenta ( riža. 3, e ) uzrokuje kroničnu retenciju urina tipa paradoksalna ishurija. Razvija se disurija, cistitis i pijelonefritis. Dijagnoza se temelji na podacima cistoskopije, koja otkriva trabekularnost L. p., mnogo lažnih divertikula, izbočenje interureteralnog ligamenta ili cijelog mokraćnog trokuta. Liječenje - operativno.
Cista trokuta mokraćnog mjehura je zaobljena prozirna formacija prekrivena urotelom. Uz značajno povećanje ciste, disurije, zadržavanja urina, simptoma infekcija mokraćnog sustava. Dijagnoza se postavlja na temelju podataka iz ekskretorne urografije, koja otkriva defekt punjenja u donjem dijelu L. p., i cistoskopije. Kirurško liječenje - ekscizija membrana ciste.
Vezikovaginalna fistula obično je povezana s teškim malformacijama bubrega i uretera. Klinički se očituje stalnim istjecanjem urina iz rodnice. Neovisno mokrenje praktički je odsutno. Primjećuje se maceracija kože perineuma i bedara, razvija se vulvovaginitis, cistitis, uzlazni pijelonefritis. Kapacitet M.p. smanjen zbog kronične upale postupno dolazi do skleroze njegove stijenke. Kako bi se razjasnila dijagnoza, provode se cistografija, cisto- i vaginoskopija. Liječenje je operativno.
Prognoza za većinu malformacija L. str. ovisi o težini strukturnih promjena, pravovremenoj dijagnozi i ispravnoj taktici liječenja. Često s malformacijama L. str. infekcija se pridružuje mokraćni putšto dovodi do postupnog razvoja zatajenja bubrega(zatajenja bubrega).
Ozljeda mjehura mogu biti skriveni ili otvoreni. Razlikuju modricu, nepotpuno (neprodorno) i potpuno (prodorno) oštećenje stijenke mjehura. Kontuzije i nepenetrantne lezije mogu se manifestirati blagom disurijom ili hematurijom i vjerojatnije je da će ostati neprepoznate. Probojna oštećenja M. str. su jednostavne (ekstraperitonealne ili intraperitonealne), mješovite (intra- i ekstraperitonealne rupture) i kombinirane (s prijelomima kostiju zdjelice ili s oštećenjem drugih organa). Predisponirajući faktor za zatvorene ozljede L. str. preplavljen je urinom. Ekstraperitonealna ruptura L.p. često se javlja s prijelomom kostiju zdjelice. Ponekad intraperitonealna ruptura L. str. javlja se s neopreznom kateterizacijom, cistoskopijom, bougienageom, elektrokoagulacijom.
Klinički ruptura L. str. manifestira se bolovima u suprapubičnoj regiji, otežanim mokrenjem, hematurijom. Uz ekstraperitonealnu rupturu L. str. postoje znakovi curenja mokraće u perivezikalno i zdjelično tkivo - curenje mokraće (curenje mokraće), a kod intraperitonealnog peritonitisa nastaje zbog prodora mokraće u trbušnu šupljinu.
Uz ekstraperitonealnu rupturu L. str. uz pomoć palpacije otkriva se bol, napetost mišića u donjem dijelu trbuha i infiltracija u ilijačnoj regiji. Perkusijom se otkriva tupost iznad pubisa, koja nema jasnih granica, ne pomiče se s promjenom položaja tijela i ne nestaje nakon pražnjenja L.p. Za rektalno ili vaginalni pregled obratiti pažnju na pastoznost perivezikalnog i zdjeličnog tkiva zbog njegove infiltracije urinom. Kroz kateter umetnut u mjehur, urin se ne izlučuje ili istječe u slabom mlazu, sadrži primjesu krvi.
Intraperitonealna ruptura L.p. može se posumnjati ako se karakteristična tupost ne utvrdi perkusijom nad stidnom spojnicom u bolesnika koji prije toga dulje vrijeme nije mokrio. U tom slučaju, nakon 12-24 sata u trbušnoj šupljini, slobodna tekućina. Digitalnim pregledom uočava se nadvišenje prednjeg zida rektuma zbog nakupljanja urina u rektovezikalnom recesusu. Kod kateterizacije L. str. oslobađa se velika količina mutne, krvave mokraće koja sadrži 10 g/l ili više proteina.
Dijagnoza zatvoreno oštećenje T.t. na temelju kliničkih znakova i podataka objektivni pregled- palpacija, perkusija, rektalni pregled, kateterizacija L. p., cistoskopija, cistografija i laparoskopija (Laparoskopija).
Pacijent sa sumnjom na oštećenje L. str. potrebna je hitna hospitalizacija u kirurškom ili urološkom odjelu. Kod ekstraperitonealne rupture prikazana je revizija L. p. i šivanje njegove stijenke u kombinaciji s drenažom L. str. i karlične šupljine. S zatvorenom intraperitonealnom ozljedom L. str. izvršiti laparotomiju, reviziju trbušne šupljine, šivanje rane L. str. i epicistostoma. Kod gnojnog peritonitisa u trbušnoj šupljini ostavlja se drenaža za davanje antibiotika.
Otvorene (ekstra- i intraperitonealne) lezije L. str. često se javljaju kao posljedica pada na oštre predmete koji prodiru u mjehur kroz prednji trbušni zid, perineum, rektum, vaginu. Ozljede M.p. mogu biti povezani s oštećenjem drugih organa. Postoje rezani, okrhnuti, prostrijelne rane T.t. Oni su prolazni, slijepi, tangentni, neizravni (sekundarni). Često prati šok, peritonitis, infiltracija mokraćnog tkiva, osteomijelitis zdjelice, pijelonefritis.
Dijagnostika otvorenih ozljeda L.p. obično ne uzrokuje probleme. Kako bi se to razjasnilo, provode se testovi s bojama. S otvorenim ekstraperitonealnim ozljedama L. str. obavljati primarni kirurško liječenje rane, šivanje stijenke L. p., epicistostoma, drenaža male zdjelice. S otvorenom intraperitonealnom ozljedom L. str. nakon izvođenja bolesnika iz stanja šoka ili istovremeno nakon laparotomije, revizija trbušnih organa zašivena rana L. p. i nametnuti epicistostomu.
Opekline mokraćnog mjehura - toplinske, kemijske, zračenje, u pravilu, posljedica ili komplikacija medicinski postupci, praćeni su cistitisom, čija težina ovisi o stupnju opekline i infekcije.
bolesti. Najčešća bolest L. str. je cistitis. Cystalgia, opažena pretežno kod žena, karakterizirana je čestim i bolnim nagonom za mokrenjem u odsutnosti promjena u urinu i znakova upale L. str. (vidi Cystalgia).
Jedan od oblika disfunkcije L. str. je urinarna inkontinencija. Tuberkuloza L.p. uvijek sekundarni proces koji se najčešće javlja kod tuberkuloze bubrega, mnogo rjeđe kao posljedica širenja uzročnika infekcije iz primarnih žarišta u genitalnim organima (vidi Izvanplućna tuberkuloza (Izvanplućna tuberkuloza), tuberkuloza mokraćnih organa).
neurogeni mjehur- sindrom karakteriziran poremećajima mokrenja koji se javljaju kada živčani centri i putovi inerviraju L. p. i osiguravanje funkcije voljnog mokrenja. Uzroci ovog stanja mogu biti urođeni ili stečeni (trauma, tumori leđne moždine i dr.).
Postoje refleksni, hiperrefleksni, hiporefleksni, arefleksni i sklerotični oblici sindroma. Refleksni oblik karakterizira normalan volumen mjehura sa smanjenim, normalnim ili povišenim tonusom detruzora. Pražnjenje L.p. može biti potpuna ili nepotpuna. Ovaj oblik sindroma najčešće se opaža s djelomičnim visokim oštećenjem leđne moždine. U hiperrefleksnom obliku primjećuje se refleksno mokrenje s malim (manje od 200 ml) punjenjem L. p. Ponekad je moguća spontana kontrakcija detruzora uz napetost mišića trbušnog zida. Ovaj oblik sindroma često se javlja kod ozljeda kralježnične moždine u vratnom dijelu i prsni. S hiporefleksnim oblikom, mokrenje se javlja kada je L. ispunjen, značajno premašujući normalno. U ovom slučaju, volumen rezidualnog urina je uvijek značajan. Maksimalno pražnjenje L.p. moguće samo uz dodatni pritisak na prednji trbušni zid. Zbog velike količine rezidualnog urina i rastezanja stijenki L. str. atrofični proces u detruzoru je jako pogoršan. Hiporefleksni oblik se razvija kada je leđna moždina oštećena u sakralnoj regiji. Arefleksni oblik sindroma karakterizira odsutnost refleksa na mokrenje, njegovo potpuno kašnjenje. Pražnjenje L.p. može nastaviti tek kada se povrati refleks na mokrenje. Sklerotični oblik (microcystis) - teška, nepovratna lezija L. p. kao rezultat njezina dugotrajnog prenaprezanja, upalnih i degenerativnih promjena zbog neurogene disfunkcije. Kapacitet L.p. u isto vrijeme, to je beznačajno, elastičnost njegovih zidova je izgubljena, nema refleksa na mokrenje.
Dijagnoza se postavlja na temelju uroloških i neurološki pregledi. Za dijagnozu su odlučujući rezultati pregledne i ekskretorne urografije, radioizotopne renografije, cistomanometrije, uroflowmetrije, elektrocistometrije, cistoskopije. Cistomanometrija je jedina metoda koja vam omogućuje utvrđivanje oblika neurogenog poremećaja L. p. Diferencijalna dijagnoza se provodi s adenomom i rakom prostate, sklerozom vrata mokraćnog mjehura (Marionova bolest), strikturom uretre, tumorom vrata mokraćnog mjehura.
Liječenje je usmjereno na osiguranje pouzdane evakuacije urina i održavanje dovoljnog kapaciteta L. p.; uključuje utjecaj na upalni proces u M.p. i prevencija stvaranja kamenaca. Povremeno se provodi kateterizacija L. p., ritmička evakuacija urina iz mokraćnog mjehura pomoću Monroe sustava i radiofrekventna stimulacija mokraćnog mjehura. Iz kirurške metode koristite nametanje epicistostomije, reinnervaciju L. str. segment tanko crijevo, transuretralna sfinkterotomija i resekcija cerviksa L.p.
Za filarijazu L.p. (Filariasis) karakteriziraju lezije limfni sustav te ulazak limfe u mokraću – hilurija. Ponekad, zbog primjesa krvi, urin ima krem ili čak smeđu boju - hematochiluria. Dijagnoza se temelji na otkrivanju filarija u krvi i urinu. Liječenje je simptomatsko, preporučuje se dijeta s ograničenim unosom masti i ditrazin citrat.
Ehinokokoza L.p. je rijetka. Klinički simptomi ovisi o mjestu ciste. Kirurško liječenje - uklanjanje ciste s perivezikalnim tkivom i resekcija zahvaćenog područja stijenke mjehura.
Trihomonijaza L.p. manifestira se disurijom, piurijom, hematurijom. Dijagnoza se potvrđuje otkrivanjem Trichomonasa u drugom dijelu urina ili u iscjetku iz uretre, vagine. Složeni tretman - antibiotici širok raspon djelovanja, metronidazol (flagil), ispiranje M.p. otopine živinog oksicijanida, srebrnog nitrata i sl. Djelotvoran je samo u prevenciji reinfekcije saniranjem žarišta u genitalijama i istodobno liječenjem spolnog partnera.
Kamenje u mjehuru mogu biti primarni, ali češće se prvo stvaraju u bubrezima, a zatim idu u L.p., povećavajući se zbog naslojavanja urinarnih soli - sekundarnih kamenaca (vidi. Bolest urolitijaze). Dijagnoza se temelji na rezultatima kateterizacije, cistoskopije, anketne i ekskretorne urografije, pneumocistografije. Tretman - drobljenje kamena i rezanje kamena.
Strana tijela T.t. Češći su u žena i podliježu uklanjanju transuretralnim ili kirurškim putem.
Malakoplakija mokraćnog mjehura- meki plak, lokaliziran najčešće u području vezikalnog trokuta i dalje stražnji zid T.t. Etiologija nije razjašnjena. Češće malakoplakija L. str. promatrana kod žena, popraćena dugotrajnim trenutnim cistitisom. Cistoskopijom se otkrivaju bijelo-žute tvorbe koje se uzdižu iznad sluznice, često se međusobno spajaju. Dijagnoza se postavlja na temelju biopsije sumnjivog područja L. p. Liječenje je simptomatsko, u nekim slučajevima provodi se elektroresekcija mokraćnog mjehura.
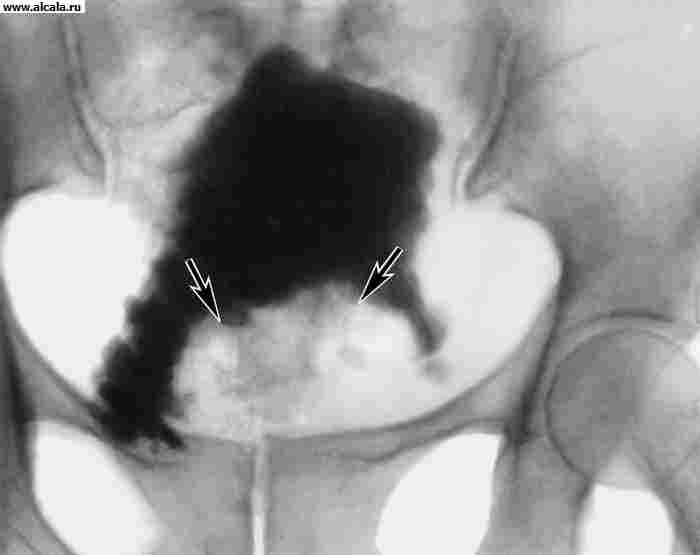
Tumori T.t. (benigni i maligni) razvijaju se uglavnom u muškaraca, u većini slučajeva lokalizirani su u vratu ili trokutu mjehura. Među benigni tumori papilomi su češći. karakteristika klinički znakovi dobroćudni tumori L.p. su hematurija, disurija ili njihova kombinacija. Papilomi L. p., iako su benigni tumori, nakon uklanjanja često recidiviraju. Istodobno, njihova se diferencijacija često mijenja i polimorfizam stanica se povećava s kasnijim razvojem raka L. p. U dijagnostici benignih tumora L. str. koristiti ekskretornu urografiju s silaznom cistografijom, ultrazvukom i kompjutoriziranom tomografijom. Kako bi se razjasnila dijagnoza, provodi se cistoskopija i, ako je potrebno, biopsija.
Liječenje ovisi o histološka struktura tumori. Nanesite transuretralnu elektrokoagulaciju i resekciju tumora, u rijetkim slučajevima - resekciju L. p. S više papiloma provodi se intravezikalna kemoterapija i imunoterapija.
Među malignim novotvorinama L. str. prevladavaju epitelni: karcinom prijelaznih stanica, karcinom skvamoznih stanica, adenokarcinom. Neepitelni rabdomiosarkom, koji se razvija uglavnom u djetinjstvu, je češći. U etiologiji raka L. str. kontakt s onkogenim tvarima igra važnu ulogu. To uključuje aromatske amino spojeve, koji su međuprodukti u proizvodnji sintetskih boja. Ove tvari, prodirući u tijelo kroz kožu, pluća i gastrointestinalni trakt, izlučuju se urinom u obliku parnih spojeva - estera sumporne i glukuronske kiseline. Pod djelovanjem enzima iz njih se u urinu oslobađa aktivni karcinogen. Profesionalni rak mokraćnog mjehura uzrokovan njima može se naći kod radnika zaposlenih u proizvodnji anilinskih boja. U nekim slučajevima, rak mokraćnog mjehura može se pojaviti u pozadini leukoplakije, kroničnog, često rekurentnog cistitisa.
Glavni klinički simptom L. str. je hematurija, koja može biti terminalna ili potpuna sa ili bez bezobličnih krvnih ugrušaka. Kod tumora koji je lokaliziran u području vrata Lp, javlja se disurija. Urin sadrži gnoj i komadiće raspadajućeg tkiva. S prijelazom procesa na paravezikalno tkivo i susjedne organe, pojavljuje se stalna bol u pubičnom zglobu, u perineumu, sakrumu i bedrima. Ponekad se bolest javlja u pozadini povremenih egzacerbacija pijelonefritisa zbog kompresije ušća uretera i poremećenog odljeva urina iz gornjeg urinarnog trakta. Metastaze se javljaju relativno kasno. Prije svega su zahvaćeni regionalni ilijakalni limfni čvorovi, zatim jetra, pluća, kosti.
Vodeće mjesto u dijagnostici raka L. p. zauzima cistoskopiju, koja je moguća ambulantno i treba je izvesti u svakom slučaju velike hematurije. Ako to tehnički nije moguće zbog suženja uretre, adenoma prostate, tamponade mokraćnog mjehura ili drugih razloga, tada bolesnika treba hospitalizirati na odjelu urologije radi detaljnog pregleda. Kako bi se razjasnila dijagnoza, provodi se citološki pregled sedimenta urina, biopsija, ekskretorna urografija s descendentnom cistografijom (slika 4), ultrazvuk i kompjutorizirana tomografija (slika 5). Diferencijalna dijagnoza se provodi s benignim neoplazmama L. str. Treba uzeti u obzir mogućnost sekundarne uključenosti u tumorski proces L. str. s rakom sigmoidnog debelog crijeva, jajnika, prostate.
Liječenje raka L.p. mogu biti kombinirani, kompleksni i palijativni. Izbor metode je individualan i ovisi o stadiju procesa i stupnju malignosti tumora, njegovoj lokalizaciji, dobi bolesnika, popratnim bolestima itd. Od kirurške intervencije napraviti transuretralnu resekciju, transvezikalnu elektroeksciziju, L. p. resekciju, cistektomiju. Terapija zračenjem raka L.p. Može se koristiti kao samostalna metoda liječenja ili kao komponenta kombinirane. U nekim slučajevima potpuna ili djelomična regresija tumorskog procesa može se postići polikemoterapijom (metotreksat, vinblastin, adriamicin, cisplatin).
Prognoza za rak L. str. nepovoljan. Neoperirani bolesnici umiru od anemije, zatajenja bubrega, kaheksije ili urosepse i prije pojave metastaza u udaljenim organima.
Prevencija profesionalnih tumora na temelju najstrože higijenske kontrole proizvodni procesi u industriji anilinskih boja i stalni medicinski nadzor radnika, uključujući i cistoskopiju. preventivna mjera je pravodobno liječenje upalnih i drugih bolesti L. p., protiv kojih se može razviti rak. U prevenciji recidiva raka L. str. i njihovoj ranoj dijagnozi važnu ulogu ima pravovremeni odlazak liječniku u slučaju hematurije. Bolesnici koji su bili podvrgnuti resekciji L. str. ili liječiti od papiloma L. p., treba biti pod stalnim nadzorom urologa.
Operacije
Operativni pristup M.p. provodi se kroz prednji trbušni zid, rjeđe kroz perineum i vaginu. Najčešći je uzdužni rez na središnjoj liniji trbuha. Nanesite suprapubičnu punkciju, ekstra- i intraperitonealni rez, divertikulektomiju, šivanje zida L. p., plastična operacija s urogenitalnim fistulama, plastika vrata L. p., otvorena i transuretralna elektrokoagulacija, elektroekscizija i kriodestrukcija, resekcija L. p., cistektomija sa zamjenom mokraćnog mjehura segmentom crijeva ili preusmjeravanjem urina u sigmoidni kolon itd. Od posebne je važnosti u ambulantnoj praksi punkcijska drenaža L. str. Indicirana je suprapubična perkutana punkcija mokraćnog mjehura akutno kašnjenje urina, kada je kateterizacija nemoguća L. str. a nema uvjeta za izvođenje cistostome ili kada postoje kontraindikacije za kateterizaciju kao što je akutni cistitis. Punkcija L. str. provodi se češće s akutnom retencijom mokraće zbog adenoma prostate, s traumom uretre, ozljedom leđne moždine (neurogeni mjehur), kada je potrebna česta kateterizacija. Suprapubična punkcija se izvodi ili tzv. kapilarnom punkcijom ili punkcijom troakarom. Za kapilarnu punkciju duž središnje linije trbuha 1,5-2 cm iznad pubične simfize, nakon obrade kože, ubrizgava se debela igla okomito na uzdužnu os tijela pacijenta. Prestanak otpora uvođenju igle ukazuje na to da je njen vrh u mjehuru. Mokraća počinje teći niz iglu. Zatim se iz mjehura štrcaljkom usisava što je moguće više urina. Po potrebi ponoviti kapilarnu punkciju. Punkcija troakara L. str. izvedena u svrhu njenog dugotrajnog odvodnjavanja. Nakon obrade kože u lokalnoj anesteziji duž središnje linije abdomena, 1,5-2 cm iznad pubične spojnice, ubrizgavaju se okomito na vrh troakara u smjeru L.p. Nakon prodiranja kraja troakara u slobodni kavitet, mandrin se uklanja i kanila se, bez ispuštanja urina, ubrizgava u L.p. drenažna cijev. Držeći ga, uklanja se kanila troakara. Slobodni kraj cjevčice se fiksira na kožu ljepljivom trakom. Nakon ove manipulacije obavezna je cistografija.
Bibliografija Zedgenidze G.A., Kulikov V.A. i Mardynsky Yu.S. Dijagnostika zračenja i terapija zračenjem raka mokraćnog mjehura, M., 1984, bibliogr.; Lopatkin N.A. i Lyulko A.V. anomalije genitourinarni sustav, sa. 221, Kijev, 1987.; Lopatkin N.A. i Pugačev A.G. Pedijatrijska urologija, str. 207, M., 1986; Luvanidze D.D. i Vozianov A.V. Osnove praktične urologije dječje dobi, Kijev, 1984; Operativna urologija, ur. Lopatkin i I.P. Ševcova, str. 186, L., 1986.; Shipilov V.I. Rak mjehura, M., 1983, bibliogr.
šuplji mišićni organ mokraćnog sustava, smješten u maloj zdjelici; služi za nakupljanje urina koji teče iz bubrega i povremeno ga uklanja kroz uretru.
Enciklopedijski rječnik medicinskih naziva M. SE-1982-84, PMP: BRE-94, MME: ME.91-96
