Mali mjehur. Bolesti mjehura i narodni lijekovi. Bolesti mjehura
Mjehur- Ovo je šuplji organ koji se nalazi u zdjelici. Veći dio mokraćnog mjehura nalazi se iza stidne kosti. Međutim, kada je organ ispunjen urinom, on strši u donje dijelove trbušne šupljine. Glavna funkcija mjehura je pohranjivanje urina, koji se odvodi iz bubrega pomoću šupljih cijevi koje se nazivaju ureteri. Mokraćovodi polaze iz bubrega (po jedan sa svake strane) i otvaraju se u lumen mjehura. Mokraćni mjehur je rezervoar niskog tlaka koji se postupno širi dok se puni urinom. Kod muškaraca, prostata se nalazi uz bazu mokraćnog mjehura, na mjestu početka uretre (ili uretre). Mišićne stijenke mjehura povremeno se kontrahiraju, što omogućuje izbacivanje nakupljenog urina kroz mokraćnu cijev.
Limfna drenaža mokraćnog mjehura nalazi se u obturatoru, vanjskom ileumu, unutarnjem ileumu i zajedničkim ilijakalnim limfnim čvorovima. Kao i kod bilo kojeg drugog dijela tijela, prethodna operacija može promijeniti limfnu drenažu regije. Unutarnji ilijak Limfni čvorovi obično su glavno mjesto limfadenopatije povezane s patologijom mokraćnog mjehura.
Mjehur u odnosu na susjedne strukture
U muškaraca, sjemeni mjehurići, duktalne klice, ureteri i rektum graniče s donjim ljudskim dijelom mjehura i prostate. Kupola i stražnja površina mjehura prekriveni su parijetalnim peritoneumom, koji najbolje odražava sjemene mjehuriće i nastavlja se s prednjim rektalnim peritoneumom. U žena, stražnji peritonealni odraz nastavlja se s maternicom i vaginom i naziva se prednji puffin ili vezikula. Dakle, donji ljudski dio mokraćnog mjehura počiva na prednjem zidu vagine kroz koji prolaze kanali uretre.
Koji su slojevi stijenke mjehura?
Stijenka mokraćnog mjehura sastoji se od tri sloja. Najdublji sloj, koji je stalno u kontaktu s urinom koji se nakuplja u mjehuru, naziva se sluznica. Građena je od specijaliziranih stanica čiji slojevi nastaju prijelazni epitel. Te se stanice nalaze samo u mokraćnom sustavu. Oni čine sluznicu uretera, bubrega i dijela uretre. Prijelazni epitel je vodootporan, što sprječava prodiranje urina u slojeve ispod njega.
Potpuna anatomija ženska zdjelica. Stijenka mokraćnog mjehura je najorganiziranija na vratu mokraćnog mjehura, gdje se uočavaju 3 relativno različita sloja. Vanjski uzdužni mišićni sloj daje neka prednja vlakna mišićima pupka, koji završavaju na stražnjem pubisu. Straga, vanjska uzdužna mišićna vlakna međusobno djeluju s dubokim trigonalnim mišićnim vlaknima i samim mišićem detruzorom. Duboko do sluznice u trigonu se nalaze 2 mišićna sloja. Površinski sloj povezuje se s uzdužnim mišićima uretre.
Duboki mišićni sloj spaja se s vlaknima detruzora. Također se pričvršćuje na Waldeyerove membrane ili fibromuskularne ovojnice intramuskularnih uretera. Ovdje mišićna vlakna imaju uzdužnu orijentaciju. Sluznica mokraćnog mjehura je prijelazni epitel i labavo je povezana s mišićnom stijenkom mokraćnog mjehura pomoću lamelarnog propija koji služi kao sloj vezivnog tkiva. Submukoza mokraćnog mjehura ili laminarna proprivacija bogata je mikrocirkulacijom i prekriva mišić detruzor.
Srednji sloj mokraćnog mjehura naziva se vlastiti rekord(lat. "lamina propria"), koja čini granični sloj stanica između sluznice i vanjske mišićni sloj. Ovaj sloj sadrži mrežu krvnih žila i živčanih pleksusa i važan je orijentir u određivanju stadija raka mokraćnog mjehura.
Vanjski sloj mokraćnog mjehura naziva se mišićni i tvori tzv detruzor(mišić koji izbacuje mokraću). To je najdeblji sloj stijenke mjehura. Njegova glavna funkcija je postupno opuštanje kako se mjehur puni, omogućujući skladištenje urina pod niskim tlakom. Zatim, tijekom čina mokrenja, detruzor se kontrahira, što omogućuje slobodno otjecanje mokraće u mokraćnu cijev. Vani mjehur okružen je dovoljnom količinom masnog tkiva, koje djeluje poput amortizera i odvaja mjehur od okolnih organa, poput rektuma, mišića i kostiju zdjelice.
Na trigonu epitel čvršće prianja uz mišić ispod. Pokriva sloj masnog vezivnog tkiva najviše prednji i lateralni mjehur u retropubičnom prostoru i mogu se vidjeti cistoskopski u slučaju perforacije mjehura. Peritoneum zatvara mjehur straga i odvaja ga od prednjeg slijepog crijeva ili vezikule mjehura i abdominalnog sadržaja. Sloj glikozaminoglikana prekriva luminalnu površinu sluznice mjehura.
Postoji važna klinička potreba za autolognim tkivom za zamjenu ili povećanje mokraćnog mjehura. Temeljno znanstveni rad je dovela do uspješnog rasta urotelnih i glatkih mišića mokraćnog mjehura u laboratoriju, koji su implantirani u kliničkim ispitivanjima. Međutim, održivost i upotreba ovih tkiva često je ograničena nedostatkom lamina propiona i vašim vaskularnim kapacitetom. Ovo čini razvoj pravog troslojnog nadomjestka tkiva mokraćnog mjehura koji ne sadrži samo urotel i glatke mišiće, već i robusnu snagu lamina.
Mjehur
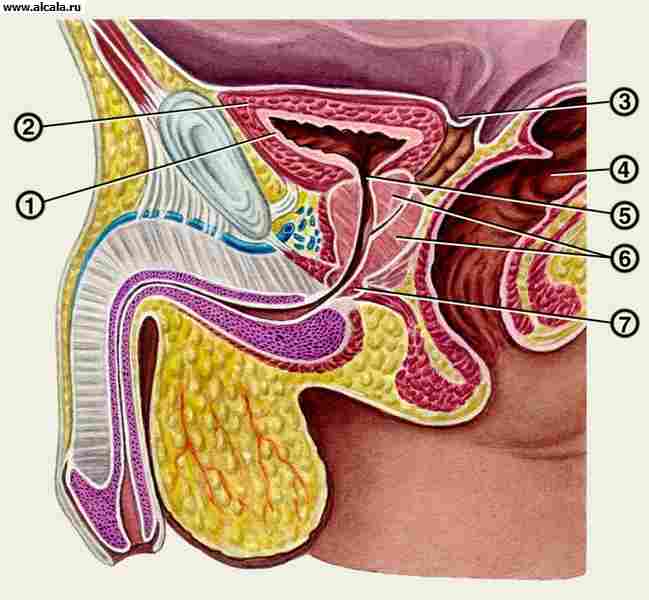
šuplji mišićni organ koji ima funkciju nakupljanja mokraće koja dolazi kroz uretere i izlučivanja kroz mokraćnu cijev. Nalazi se u maloj zdjelici iza pubične simfize, od koje je odvojen retropubičnim rastresitim vezivnim tkivom ( riža. 12 ). M.p. oblik varira ovisno o svom sadržaju i položaju susjednih organa. Razlikujemo dno, vrh, tijelo i vrat L. str. Vrat L.p., sužavajući se, prelazi u mokraćnu cijev. Vrh M. str. prekriven peritoneumom, koji sa svoje stražnje površine prelazi u muškaraca na prednju površinu rektuma, tvoreći rektovezikalno udubljenje, au žena na prednju površinu maternice, tvoreći vezikouterino udubljenje. Prazan njegova sluznica je naborana, s izuzetkom trokutastog područja na dnu (trokut mokraćnog mjehura, Lietov trokut), smještenog između ušća mokraćovoda i unutarnjeg otvora uretre.
Informacije i informacije za suradnika
Međutim, istražuju se mnoge metode koje to mogu ublažiti. Anatomija donjeg mokraćni put, rektuma i dna zdjelice. . Otkrivanje: Nemojte ništa otkrivati. Gest, profesor Zavoda za anatomiju Fakulteta medicinsko obrazovanje, Sveučilišni centar Texas Tech medicinske znanosti, Medicinski fakultet Paul L Foster. Ekstrofija mokraćnog mjehura je složen, rijedak poremećaj koji se javlja rano dok se fetus razvija u maternici.
Zid M. str. sastoji se od sluznice, submukoze, mišićne membrane i serozne membrane koja je djelomično prekriva. Sluznica L.p. Ružičasta boja, prekriven prijelaznim epitelom, sadrži žlijezde i limfne folikule, tvori interureteralni nabor, ograničavajući retroureteralnu fosu ispred. U mišićnoj opni razlikuju se tri sloja koji su međusobno isprepleteni u jedan mišić koji izbacuje mokraću - detruzor. Na unutarnjem otvoru uretre najrazvijeniji je prstenasti sloj detruzora koji tvori sfinkter mokraćnog mjehura.
Kad se mokraćni mjehur razvije, trbušna stijenka je nepotpuno formirana, ostavljajući stidne kosti odvojene, a mjehur izložen vanjskoj površini kože kroz otvor u donjem dijelu trbušne stijenke. Budući da mjehur i uretra nisu zatvoreni, mjehur ne može pohraniti urin. Urin koji proizvode bubrezi otječe u ovo otvoreno područje.
Ova slika prikazuje i žensku i mušku bebu s otvorom mjehur uzrokovana ekstrofijom mjehura. Poremećaj se može pojaviti u različitim stupnjevima i može zahvatiti druge organe, uključujući crijeva, vanjske genitalije i kosti zdjelice.
Mjehur se opskrbljuje krvlju iz gornje i donje vezikalne arterije, koje izlaze iz umbilikalnih arterija i grana unutarnjih ilijačnih arterija. Vene T.p. tvore vezikalni venski pleksus, iz kojeg se krv odvodi u unutarnje ilijačne vene. Prednji venski pleksus L.p. anastomoze s genitalnim venskim pleksusom, iza - s venskim pleksusom rektuma. Odljev limfe ide u unutarnje ilijačne limfne čvorove.
Liječenje ekstrofije mokraćnog mjehura uključuje kirurški zahvat. Cilj liječenja je optimizirati kontrolu mokrenja, održati normalnu funkciju bubrega i optimizirati izgled i funkcije vanjskih spolnih organa. Ako se ne liječi, normalna koncentracija ne pojavljuje se urin, a normalna spolna funkcija je poremećena.
Znakovi i simptomi ekstrofije mjehura
U dječjoj bolnici u Philadelphiji, vaše će dijete dobiti koordinirano liječenje specijalizirana pomoć iz multidisciplinarnog tima s bogatim iskustvom u liječenju djece s ekstrofijom mokraćnog mjehura. Znakovi i simptomi ekstrofije mokraćnog mjehura mogu se razlikovati od djeteta do djeteta, ali mogu uključivati.
Inervacija L. str. provode gornji i donji hipogastrični pleksusi. Eferentna parasimpatička vlakna počinju na razini II-IV sakralnih segmenata leđna moždina, reguliraju kontrakciju detruzora i opuštanje sfinktera L. p., a simpatički živci - opuštanje detruzora i kontrakciju sfinktera L. p. Aferentni putovi prolaze kroz inferiorni mezenterični, gornji i donji hipogastrični pleksus, kao i zdjelične splanhničke živce.
Abnormalni razvoj mjehura: mjehur je otvoren sprijeda i izložen na trbušnoj stijenci. Vrat mjehura nije se pravilno razvio i sam mjehur je obično malen. Ovi čimbenici ometaju mjehur u početku nakon korektivnog kirurškog zahvata, sve dok mjehur nema vremena za rast i razvoj. Epispadija: Uretra, koja je šuplja cijev koja odvodi urin iz mokraćnog mjehura prema vanjskoj površini tijela, nije potpuno oblikovana. U djevojčica se uretralni otvor može nalaziti dalje između podijeljenog klitorisa i malih usana. Proširenje stidnih kostiju: stidne kosti obično se spajaju kako bi zaštitile i poduprle mjehur, uretru i trbušne mišiće. U djece s ekstrofijom, stidne kosti se ne spajaju, ostavljajući širok otvor. To uzrokuje okretanje bokova prema van. Vezikureteralni refluks: normalno bubrezi stvaraju urin, a ureteri se ulijevaju u mjehur. Može se razviti nakon što se mjehur zatvori. Abnormalni razvoj genitalija: Dječaci: Penis se može činiti kraćim i zakrivljenim prema gore. Moguće je da testisi nisu u svom normalnom položaju u skrotumu, te se može pojaviti hernija. Djevojčice: mitre klitorisa i stidnih usana razdvojene i razbacane; rodnica i uretra su kraći. Maternica, jajovodi i jajnici obično su normalni. Kod muškaraca je uretra otvorena na vrhu penisa, a ne na vrhu. . Ekstrofija mjehura obično se može dijagnosticirati fetalnim ultrazvukom prije rođenja djeteta.
M.p. funkcija sastoji se u nakupljanju i zadržavanju urina (funkcija rezervoara), kao iu njegovom uklanjanju (funkcija evakuacije). Normalni kapacitet T.p. kreće se od 200 do 400 ml. Međutim, ovisno o raznim čimbenicima (temperatura i vlaga okoliš, emocionalno stanje) može fluktuirati u širokom rasponu. Funkcija evakuacije M.p. se ostvaruje kada se mjehur kontrahira kao odgovor na rastezanje njegovih stijenki (vidi Mokrenje).
Na mokrenje mjehura se sumnja kada ultrazvuk pokaže da se djetetov mjehur niti puni niti prazni. Stručnjaci za snimanje fetusa tražit će nekoliko drugih pokazatelja za potvrdu dijagnoze, uključujući nisku pupkovinu s trbušnom izbočinom ispod umetnute vrpce i nejasne muške ili ženske genitalije. Ekstrofija mjehura obično nije povezana s drugim ultrazvučnim nalazima ili kromosomskim ili genetskim sindromima. Međutim, za određivanje spola može se preporučiti amniocenteza.
Metode istraživanja
Prilikom razgovora s pacijentima sa moguća patologija T.t. obratite pozornost na lokalizaciju i prirodu boli, učestalost mokrenja. Na primjer, često bolno mokrenje danju karakteristika kamena M. str. i cervikalni cistitis, uglavnom noću - za adenom prostate. Istraživanje M.p. uključuje kliničke i instrumentalne metode (vidi Pregled bolesnika, nefrološki i urološki). Do kliničke metode uključuju inspekciju (s prepunom L. p., možete otkriti izbočenje njegove stijenke iznad stidnog zgloba), perkusiju (omogućuje vam da utvrdite stupanj punjenja L. p. i njegovih granica), palpaciju (s ispunjen mjehur, možete odrediti njegove granice i stupanj ispunjenosti). Digitalni rektalni pregled i bimanuelna palpacija L.p. (jednom rukom kroz prednju stranu trbušni zid a u isto vrijeme kažiprst s druge strane kroz vaginu kod žena i kroz rektum kod muškaraca i djevojaka) omogućuju vam da dobijete Dodatne informacije o stanju M. str. i susjednih organa. Pregledom svježe izlučene mokraće (mokraće) moguće je otkriti u njoj primjesu gnoja (piurija), krvi (hematurija), komadića tkiva i krvnih ugrušaka kod tumora L. p.
Ako eksplantacija mokraćnog mjehura nije podvrgnuta prenatalnoj dijagnostici, defekt mokraćnog mjehura se lako vidi nakon rođenja. Ekstratrofija mokraćnog mjehura može biti teška dijagnoza za roditelje, ali naš tim je tu da vam pruži podršku od rođenja do rođenja i dalje.
Ako liječnici vjeruju da vaše nerođeno dijete ima ekstrofiju mokraćnog mjehura, planiramo napraviti sveobuhvatnu prenatalnu procjenu u Centru za dijagnostiku i liječenje fetusa. Prije rođenja Vaše bebe susrest ćete se i sa timom za ekstrofiju na Odjelu urologije.
Dijagnoza je potvrđena s instrumentalne metode istraživanje - kateterizacija M.p. (Kateterizacija), cistoskopija (Cistoskopija), cistografija (Cistografija). U bolestima popraćenim poremećenim pražnjenjem mjehura, provodi se cistomanometrija - mjerenje intravezikalnog tlaka. Stanje aparata za zatvaranje L. str. procjenjuje se na temelju intrauretralnog tlaka dobivenog nakon uklanjanja katetera iz uretre. Kontraktilnost detruzora i otpor vezikouretralnog segmenta određuju se uroflowmetrijom (Uroflowmetry).
Tijekom vaše prenatalne procjene, proći ćete kroz niz dijagnostičkih testova, koji mogu uključivati. Fetalni ehokardiogram Konzultacije sa specijalistom opstetričarom i pedijatrijskim urologom. Tim će se sastati s vama kako bi pregledali sva istraživanja i osmislili plan prilagođen vašim jedinstvenim potrebama. Pružit ćemo opširne informacije o stanju vaše bebe i odgovoriti na vaša pitanja o dijagnozi, prenatalnoj njezi i porodu, što očekivati prije i poslije operacije i dugoročnim planovima za naknadnu njegu.
Prenatalna dijagnoza ekstrofije mokraćnog mjehura obično ne mijenja prenatalnu skrb, rutinsko planiranje poroda, vrijeme poroda ili način poroda. Naš iskusni tim za prenatalnu skrb pružat će vam smjernice tijekom cijele trudnoće i dok planirate.
Veliku ulogu u proučavanju M. str. Igraju se obična radiografija zdjelice i specijalne rendgenske metode. Dakle, za određivanje stadija raka L. str. napraviti arteriografiju zdjelice i venografiju zdjelice (vidi Angiografija), ultrazvučni postupak(cm. Ultrazvučna dijagnostika u urologiji). Radionuklidna studija M.p. (radioizotopna renocistografija i cistorenografija, radioizotopsko određivanje količine rezidualnog urina) provodi se radi proučavanja funkcionalno stanje mokraćni sustav. Za procjenu širenja tumorskog procesa u L. str. koristi se radionuklidna donja venografija. U cilju dijagnosticiranja bolesti L. str. ponekad pribjegavaju endovezikalnoj biopsiji.
O mogućnostima poroda razgovarat ćemo tijekom vašeg posjeta prije porođaja. Naš multidisciplinarni pristup njezi djece s ekstrofijom mokraćnog mjehura omogućuje lagani prijelaz s prenatalne dijagnoze na porođaj i postporođajnu operaciju, optimizirajući šanse za najbolje kirurške i socijalne ishode za vaše dijete.
Liječenje ekstrofije mjehura
Ciljevi liječenja ekstrofije mokraćnog mjehura su poboljšati kvalitetu života, očuvanje tijela i sliku tijela u djece rođene s ekstrofijom mokraćnog mjehura. Djeca koja dođu u Dječju bolnicu u Philadelphiji na popravak ekstrofije mokraćnog mjehura imat će pristup Konzorciju za više ustanova.
Patologija
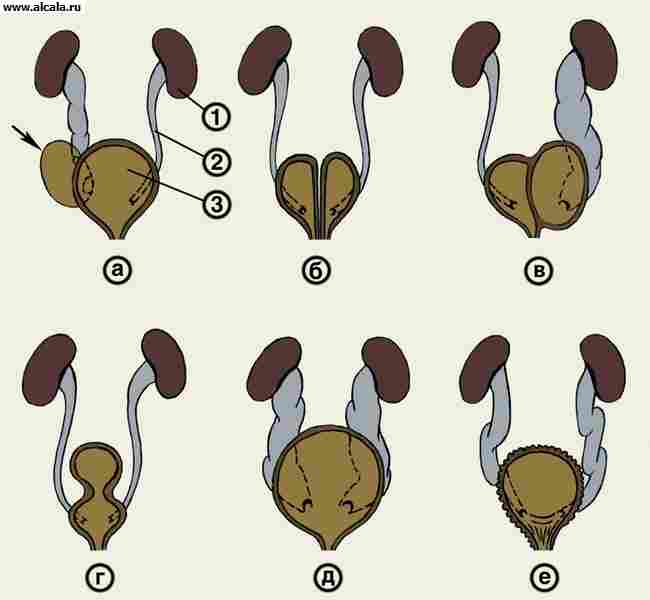
Defekti u razvoju. Najčešći divertikuli su pojedinačne sakularne izbočine zidova L. p., koje komuniciraju s njegovom šupljinom ( riža. 3, a ). Karakterističan klinički znak je dvostruko mokrenje zbog zadržavanja mokraće u divertikulu velikog volumena. Kako bi se razjasnila dijagnoza, provode se cistografija i cistoskopija. Upala u stijenci divertikula (divertikulitis) očituje se terminalnom piurijom – oslobađanjem gnoja na kraju mokrenja. Liječenje divertikuluma L. str. operativni.
Potpuni primarni popravak ekstrofije mjehura
Ekstrofija mjehura može se popraviti rekonstruktivnom operacijom. Ako se vaše dijete liječi u Dječjoj bolnici u Philadelphiji, njegova operacija bit će izvedena korištenjem pristupa koji se naziva potpuni primarni popravak ekstrofije. Zatvaranje mjehura Popravak epispadije s rekonstrukcijom genitalija Rekonstrukcija vrata mjehura Osteotomija zdjelice. Rano zatvaranje mjehura omogućuje ciklus mjehura, što potiče rast i razvoj mjehura.
Do teških malformacija L. str. uključuju njegovu ekstrofiju, u kojoj se odsutnost prednjeg zida mokraćnog mjehura kombinira s defektom prednjeg trbušnog zida i potpunom epispadijom (Epispadias). U isto vrijeme, usta uretera nalaze se između dubokih nabora sluznice L. p. Konstantno izlučivanje mokraće prati maceracija kože bedara i međice. Kod ekstrofije postoji dijastaza između stidnih kostiju, koja doseže nekoliko centimetara. Liječenje se provodi u specijalizirana bolnica. Za izradu prednjeg zida M.p. provesti plastične operacije s lokalnim tkivima. odvode mokraću u crijevo, stvaraju izolirani L.p. iz dijela crijeva ili dovesti uretere do kože. Ageneza (odsutnost) mjehura je vrlo rijetka. U pravilu se kombinira s drugim malformacijama, čiji kompleks dovodi do smrti fetusa.
Operacija se obično radi unutar 6-12 tjedana nakon poroda. To daje roditeljima priliku da se povežu sa svojim novorođenčetom i omogućuju bebi da odraste zdravo i snažno. Preferiramo ovaj pristup jer vjerujemo da potpuni primarni popravak što je prije moguće nakon rođenja omogućuje ranije početak normalnijeg rada mokraćnog mjehura i daje vašem djetetu najbolje šanse za dugotrajnu apstinenciju koja traje do odrasle dobi.
Od tada su djeca koja su bila podvrgnuta ovom popravku pokazala izvrsne rezultate. Nakon operacije, vaše će dijete biti hospitalizirano oko tri tjedna kako bi se moglo liječiti. Za to vrijeme vaše će dijete biti u bedrima, koja su prepolovljena za pristup kirurški rezovi, kože i prepona. Većina beba će biti budna oko četiri tjedna.
Za rijetke malformacije L. p. također se odnose na njegovu hipoplaziju - značajno smanjenje kapaciteta mjehura u kombinaciji s stanjivanjem njegovih zidova. Očituje se urinarnom inkontinencijom i vezikoureteralnim refluksom, Liječenje je operativno, usmjereno na stvaranje antirefluksnog mehanizma.
Udvostručenje M.p. u kombinaciji s udvostručenjem vanjskih genitalija i drugim malformacijama. Razlikovati potpuno i nepotpuno udvostručenje M. str. Potpuno udvostručenje ( riža. 3b ) karakterizira prisutnost dviju šupljina L.p., u svaku od kojih se ulijeva jedan ureter i postoji udvostručenje uretre. Često se ova malformacija kombinira s udvostručenjem penisa i bifurkacijom skrotuma kod dječaka, udvostručenjem vagine i dvorogom maternicom kod djevojčica. udvostručenje distalnog crijeva ili analna atrezija. Liječenje se sastoji u postupnoj kirurškoj korekciji malformacija. Na nepotpuno udvostručenje T.t. podijeljena je do vrata, ima sedlasti oblik. Ušća uretera obično se nalaze, ali se mogu preklapati razdvajajući L. p. fold, koji krši urodinamiku i popraćen je hidroureteronefrozom. Kirurško liječenje (izrezivanje razdjelnog nabora).
Za udvostručenje T.p. također uključuju sagitalne i frontalne pregrade, potpuno ili djelomično odvajajući njegovu šupljinu ( riža. 3, u ). Najveću opasnost predstavljaju potpune pregrade koje blokiraju otjecanje mokraće iz uretera i pripadajućeg bubrega. Za vraćanje urodinamike izvodi se nefrostomija (vidi Bubrezi, operacije) nakon čega slijedi izrezivanje septuma.
Mokraćni mjehur u obliku pješčanog sata podijeljen je na dva kata zadebljanim pojasom detruzora ( riža. 3, g ). Ureteri se obično prazne u donji kat. Smanjenje detruzora popraćeno je zadržavanjem dijela urina u gornjem katu L. p., što dovodi do razvoja cistitisa i uzlaznog pijelonefritisa. Dijagnoza se temelji na rezultatima cistoskopije i cistografije. Kirurško liječenje sastoji se u eksciziji hiperplastične trake detruzora.
Megacystis - povećanje kapaciteta M.p. 2-4 puta uz nesmetano otjecanje mokraće. Često je ova malformacija popraćena masivnim bilateralnim vezikoureteralnim refluksom - megaureter-megacistis sindromom ( riža. 3, d ). Javlja se pretežno kod djevojčica. Karakterizira mokrenje 2-3 puta dnevno u velikim obrocima. S vremenom se pojavljuje rezidualni urin, razvija kronični pijelonefritis. Da bi se razjasnila dijagnoza, izvode se cistografija, cistomanometrija i uroflowmetrija. U ranim stadijima bolesti preporučuje se imenovanje prisilnog dnevnog mokrenja svaka 2 sata i protuupalne terapije. U teškim slučajevima nužna je operacija.
Hipertrofija interureteralnog ligamenta ( riža. 3, e ) uzrokuje kroničnu retenciju urina tipa paradoksalna ishurija. Razvija se disurija, cistitis i pijelonefritis. Dijagnoza se temelji na podacima cistoskopije, koja otkriva trabekularnost L. p., mnogo lažnih divertikula, izbočenje interureteralnog ligamenta ili cijelog mokraćnog trokuta. Liječenje - operativno.
Cista trokuta mokraćnog mjehura je zaobljena prozirna formacija prekrivena urotelom. Uz značajno povećanje ciste, disurije, zadržavanja urina, pojavljuju se simptomi infekcije mokraćnog sustava. Dijagnoza se postavlja na temelju podataka iz ekskretorne urografije, koja otkriva defekt punjenja u donjem dijelu L. p., i cistoskopije. Kirurško liječenje - ekscizija membrana ciste.
Vezikovaginalna fistula obično je povezana s teškim malformacijama bubrega i uretera. Klinički se očituje stalnim istjecanjem urina iz rodnice. Neovisno mokrenje praktički je odsutno. Primjećuje se maceracija kože perineuma i bedara, razvija se vulvovaginitis, cistitis, uzlazni pijelonefritis. Kapacitet M.p. smanjen zbog kronične upale postupno dolazi do skleroze njegove stijenke. Kako bi se razjasnila dijagnoza, provode se cistografija, cisto- i vaginoskopija. Liječenje je operativno.
Prognoza za većinu malformacija L. str. ovisi o težini strukturnih promjena, pravovremenoj dijagnozi i ispravnoj taktici liječenja. Često s malformacijama L. str. infekcija se pridružuje mokraćni put, što uzrokuje postupni razvoj zatajenja bubrega (zatajenje bubrega).
Ozljeda mjehura mogu biti skriveni ili otvoreni. Razlikuju modricu, nepotpuno (neprodorno) i potpuno (prodorno) oštećenje stijenke mjehura. Kontuzije i nepenetrantne lezije mogu se manifestirati blagom disurijom ili hematurijom i vjerojatnije je da će ostati neprepoznate. Probojna oštećenja M. str. su jednostavne (ekstraperitonealne ili intraperitonealne), mješovite (intra- i ekstraperitonealne rupture) i kombinirane (s prijelomima kostiju zdjelice ili s oštećenjem drugih organa). Predisponirajući faktor za zatvorene ozljede L. str. preplavljen je urinom. Ekstraperitonealna ruptura L.p. često se javlja s prijelomom kostiju zdjelice. Ponekad intraperitonealna ruptura L. str. javlja se s neopreznom kateterizacijom, cistoskopijom, bougienageom, elektrokoagulacijom.
Klinički ruptura L. str. manifestira se bolovima u suprapubičnoj regiji, otežanim mokrenjem, hematurijom. Uz ekstraperitonealnu rupturu L. str. postoje znakovi curenja mokraće u perivezikalno i zdjelično tkivo - curenje mokraće (curenje mokraće), a kod intraperitonealnog peritonitisa nastaje zbog prodora mokraće u trbušnu šupljinu.
Uz ekstraperitonealnu rupturu L. str. uz pomoć palpacije otkriva se bol, napetost mišića u donjem dijelu trbuha i infiltracija u ilijačnoj regiji. Perkusijom se otkriva tupost iznad pubisa, koja nema jasnih granica, ne pomiče se s promjenom položaja tijela i ne nestaje nakon pražnjenja L.p. Za rektalno ili vaginalni pregled obratiti pažnju na pastoznost perivezikalnog i zdjeličnog tkiva zbog njegove infiltracije urinom. Kroz kateter umetnut u mjehur, urin se ne izlučuje ili istječe u slabom mlazu, sadrži primjesu krvi.
Intraperitonealna ruptura L.p. može se posumnjati ako se karakteristična tupost ne utvrdi perkusijom nad pubičnim zglobom u bolesnika koji prije toga dulje vrijeme nije mokrio. U tom slučaju nakon 12-24 sata nalazi se slobodna tekućina u trbušnoj šupljini. Digitalnim pregledom uočava se nadvišenje prednjeg zida rektuma zbog nakupljanja urina u rektovezikalnom recesusu. Kod kateterizacije L. str. oslobađa se velika količina mutne, krvave mokraće koja sadrži 10 g/l ili više proteina.
Dijagnoza zatvoreno oštećenje T.t. na temelju kliničkih znakova i podataka objektivni pregled- palpacija, perkusija, rektalni pregled, kateterizacija L. p., cistoskopija, cistografija i laparoskopija (Laparoskopija).
Pacijent sa sumnjom na oštećenje L. str. potrebna je hitna hospitalizacija u kirurškom ili urološkom odjelu. Kod ekstraperitonealne rupture prikazana je revizija L. p. i šivanje njegove stijenke u kombinaciji s drenažom L. str. i karlične šupljine. S zatvorenom intraperitonealnom ozljedom L. str. izvršiti laparotomiju, reviziju trbušne šupljine, šivanje rane L. str. i epicistostoma. Na gnojni peritonitis u trbušnoj šupljini ostavlja se dren za davanje antibiotika.
Otvorene (ekstra- i intraperitonealne) lezije L. str. često se javljaju kao posljedica pada na oštre predmete koji prodiru u mjehur kroz prednji trbušni zid, perineum, rektum, vaginu. Ozljede M.p. mogu biti povezani s oštećenjem drugih organa. Postoje rezani, okrhnuti, prostrijelne rane T.t. Oni su prolazni, slijepi, tangentni, neizravni (sekundarni). Često prati šok, peritonitis, infiltracija mokraćnog tkiva, osteomijelitis zdjelice, pijelonefritis.
Dijagnostika otvorenih ozljeda L.p. obično ne uzrokuje probleme. Kako bi se to razjasnilo, provode se testovi s bojama. S otvorenim ekstraperitonealnim ozljedama L. str. obavljati primarni kirurško liječenje rane, šivanje stijenke L. p., epicistostoma, drenaža male zdjelice. S otvorenom intraperitonealnom ozljedom L. str. nakon izvođenja bolesnika iz stanja šoka ili istovremeno nakon laparotomije, revizija trbušnih organa zašivena rana L. p. i nametnuti epicistostomu.
Opekline mokraćnog mjehura - toplinske, kemijske, zračenje, u pravilu, posljedica ili komplikacija medicinski postupci, praćeni su cistitisom, čija težina ovisi o stupnju opekline i infekcije.
bolesti. Najčešća bolest L. str. je cistitis. Cystalgia, opažena pretežno kod žena, karakterizirana je čestim i bolnim nagonom za mokrenjem u odsutnosti promjena u urinu i znakova upale L. str. (vidi Cystalgia).
Jedan od oblika disfunkcije L. str. je urinarna inkontinencija. Tuberkuloza L.p. uvijek sekundarni proces koji se najčešće javlja kod tuberkuloze bubrega, mnogo rjeđe kao posljedica širenja uzročnika infekcije iz primarnih žarišta u genitalnim organima (vidi Izvanplućna tuberkuloza (Izvanplućna tuberkuloza), tuberkuloza mokraćnih organa).
neurogeni mjehur- sindrom karakteriziran poremećajima mokrenja koji se javljaju kada živčani centri i putovi inerviraju L. p. i osiguravanje funkcije voljnog mokrenja. Uzroci ovog stanja mogu biti urođeni ili stečeni (trauma, tumori leđne moždine i dr.).
Postoje refleksni, hiperrefleksni, hiporefleksni, arefleksni i sklerotični oblici sindroma. Refleksni oblik karakterizira normalan volumen mjehura sa smanjenim, normalnim ili povišenim tonusom detruzora. Pražnjenje L.p. može biti potpuna ili nepotpuna. Ovaj oblik sindroma najčešće se opaža s djelomičnim visokim oštećenjem leđne moždine. U hiperrefleksnom obliku primjećuje se refleksno mokrenje s malim (manje od 200 ml) punjenjem L. p. Ponekad je moguća spontana kontrakcija detruzora uz napetost mišića trbušnog zida. Ovaj oblik sindroma često se javlja kod ozljeda kralježnične moždine u vratnom dijelu i prsni. S hiporefleksnim oblikom, mokrenje se javlja kada je L. ispunjen, značajno premašujući normalno. U ovom slučaju, volumen rezidualnog urina je uvijek značajan. Maksimalno pražnjenje L.p. moguće samo uz dodatni pritisak na prednji trbušni zid. Zbog velike količine rezidualnog urina i rastezanja stijenki L. str. atrofični proces u detruzoru je jako pogoršan. Hiporefleksni oblik se razvija kada je leđna moždina oštećena u sakralnoj regiji. Arefleksni oblik sindroma karakterizira odsutnost refleksa na mokrenje, njegovo potpuno kašnjenje. Pražnjenje L.p. može nastaviti tek kada se povrati refleks na mokrenje. Sklerotični oblik (microcystis) - teška, nepovratna lezija L. p. kao rezultat njezina dugotrajnog prenaprezanja, upalnih i degenerativnih promjena zbog neurogene disfunkcije. Kapacitet L.p. u isto vrijeme, to je beznačajno, elastičnost njegovih zidova je izgubljena, nema refleksa na mokrenje.
Dijagnoza se temelji na podacima uroloških i neuroloških pregleda. Za dijagnozu su odlučujući rezultati pregledne i ekskretorne urografije, radioizotopne renografije, cistomanometrije, uroflowmetrije, elektrocistometrije, cistoskopije. Cistomanometrija je jedina metoda koja vam omogućuje utvrđivanje oblika neurogenog poremećaja L. p. Diferencijalna dijagnoza provodi se s adenomom i rakom prostate, sklerozom vrata mjehura (Marionova bolest), strikturom uretre, tumorom vrata mjehura.
Liječenje je usmjereno na osiguranje pouzdane evakuacije urina i održavanje dovoljnog kapaciteta L. p.; uključuje utjecaj na upalni proces u M.p. i prevencija stvaranja kamenaca. Povremeno se provodi kateterizacija L. p., ritmička evakuacija urina iz mokraćnog mjehura pomoću Monroe sustava i radiofrekventna stimulacija mokraćnog mjehura. Iz kirurške metode koristite nametanje epicistostomije, reinnervaciju L. str. segment tanko crijevo, transuretralna sfinkterotomija i resekcija cerviksa L.p.
Za filarijazu L.p. (Filariasis) karakteriziraju lezije limfni sustav te ulazak limfe u mokraću – hilurija. Ponekad, zbog primjesa krvi, urin ima krem ili čak smeđu boju - hematochiluria. Dijagnoza se temelji na otkrivanju filarija u krvi i urinu. Liječenje je simptomatsko, preporučuje se dijeta s ograničenim unosom masti i ditrazin citrat.
Ehinokokoza L.p. je rijetka. Klinički simptomi ovisi o mjestu ciste. Kirurško liječenje - uklanjanje ciste s perivezikalnim tkivom i resekcija zahvaćenog područja stijenke mjehura.
Trihomonijaza L.p. manifestira se disurijom, piurijom, hematurijom. Dijagnoza se potvrđuje otkrivanjem Trichomonasa u drugom dijelu urina ili u iscjetku iz uretre, vagine. Složeni tretman - antibiotici širok raspon djelovanja, metronidazol (flagil), ispiranje M.p. otopine živinog oksicijanida, srebrnog nitrata i sl. Djelotvoran je samo u prevenciji reinfekcije saniranjem žarišta u genitalijama i istodobno liječenjem spolnog partnera.
Kamenje u mjehuru mogu biti primarni, ali češće se prvo stvaraju u bubrezima, a zatim idu u L.p., povećavajući se zbog naslojavanja urinarnih soli - sekundarnih kamenaca (vidi. Bolest urolitijaze). Dijagnoza se temelji na rezultatima kateterizacije, cistoskopije, anketne i ekskretorne urografije, pneumocistografije. Tretman - drobljenje kamena i rezanje kamena.
Strana tijela T.t. Češći su u žena i podliježu uklanjanju transuretralnim ili kirurškim putem.
Malakoplakija mokraćnog mjehura- meki plak, lokaliziran najčešće u području vezikalnog trokuta i dalje stražnji zid T.t. Etiologija nije razjašnjena. Češće malakoplakija L. str. promatrana kod žena, popraćena dugotrajnim trenutnim cistitisom. Cistoskopijom se otkrivaju bijelo-žute tvorbe koje se uzdižu iznad sluznice, često se međusobno spajaju. Dijagnoza se postavlja na temelju biopsije sumnjivog područja L. p. Liječenje je simptomatsko, u nekim slučajevima provodi se elektroresekcija mokraćnog mjehura.
Tumori T.t. (benigni i maligni) razvijaju se uglavnom u muškaraca, u većini slučajeva lokalizirani su u vratu ili trokutu mjehura. Među benigni tumori papilomi su češći. Karakteristični klinički znakovi dobroćudnih tumora L. str. su hematurija, disurija ili njihova kombinacija. Papilomi L. p., iako su benigni tumori, nakon uklanjanja često recidiviraju. Istodobno, njihova se diferencijacija često mijenja i polimorfizam stanica se povećava s kasnijim razvojem raka L. p. U dijagnostici benignih tumora L. str. koristiti ekskretornu urografiju s silaznom cistografijom, ultrazvukom i kompjutoriziranom tomografijom. Kako bi se razjasnila dijagnoza, provodi se cistoskopija i, ako je potrebno, biopsija.
Liječenje ovisi o histološka struktura tumori. Nanesite transuretralnu elektrokoagulaciju i resekciju tumora, u rijetkim slučajevima - resekciju L. p. S više papiloma provodi se intravezikalna kemoterapija i imunoterapija.
Među maligne neoplazme T.t. prevladavaju epitelni: karcinom prijelaznih stanica, karcinom skvamoznih stanica, adenokarcinom. Neepitelni rabdomiosarkom, koji se razvija uglavnom u djetinjstvu, je češći. U etiologiji raka L. str. kontakt s onkogenim tvarima igra važnu ulogu. To uključuje aromatske amino spojeve, koji su međuprodukti u proizvodnji sintetskih boja. Ove tvari, prodirući u tijelo kroz kožu, pluća i gastrointestinalni trakt, izlučuju se urinom u obliku parnih spojeva - estera sumporne i glukuronske kiseline. Pod djelovanjem enzima iz njih se u urinu oslobađa aktivni karcinogen. Profesionalni rak mokraćnog mjehura uzrokovan njima može se naći kod radnika zaposlenih u proizvodnji anilinskih boja. U nekim slučajevima, rak mokraćnog mjehura može se pojaviti u pozadini leukoplakije, kroničnog, često rekurentnog cistitisa.
Glavni klinički simptom rak L. str. je hematurija, koja može biti terminalna ili potpuna sa ili bez bezobličnih krvnih ugrušaka. Kod tumora koji je lokaliziran u području vrata Lp, javlja se disurija. Urin sadrži gnoj i komadiće raspadajućeg tkiva. S prijelazom procesa na paravezikalno tkivo i susjedne organe, pojavljuje se stalna bol u pubičnom zglobu, u perineumu, sakrumu i bedrima. Ponekad se bolest javlja u pozadini povremenih egzacerbacija pijelonefritisa zbog kompresije ušća uretera i poremećenog odljeva urina iz gornjeg urinarnog trakta. Metastaze se javljaju relativno kasno. Prije svega su zahvaćeni regionalni ilijakalni limfni čvorovi, zatim jetra, pluća, kosti.
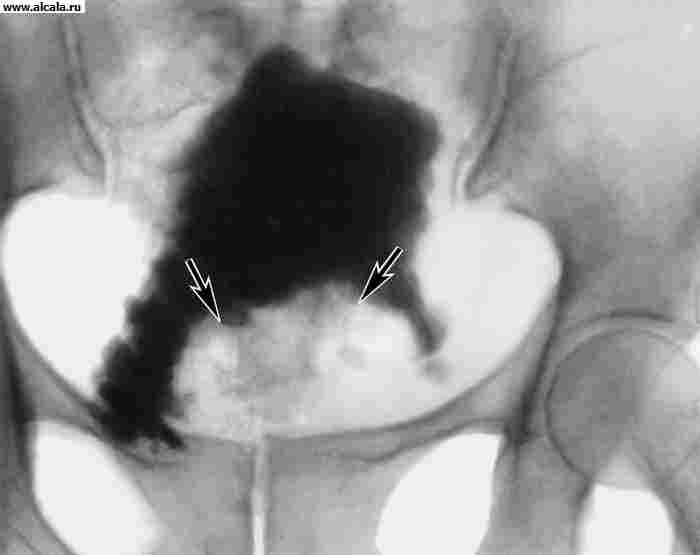
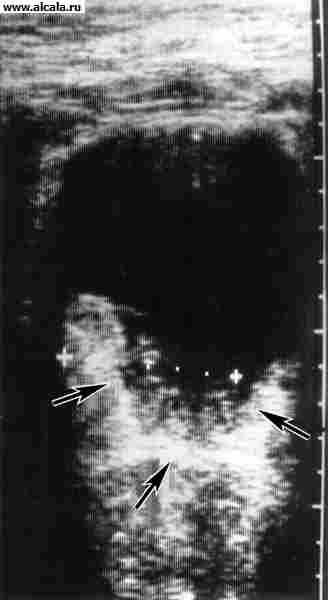
Vodeće mjesto u dijagnostici raka L. p. zauzima cistoskopiju, koja je moguća ambulantno i treba je izvesti u svakom slučaju velike hematurije. Ako to tehnički nije moguće zbog suženja uretre, adenoma prostate, tamponade mokraćnog mjehura ili drugih razloga, tada bolesnika treba hospitalizirati na odjelu urologije radi detaljnog pregleda. Da bi se razjasnila dijagnoza, provodi se citološki pregled sedimenta urina, biopsija, ekskretorna urografija s descendentnom cistografijom (slika 4), ultrazvuk i kompjutorizirana tomografija (slika 5). Diferencijalna dijagnoza se provodi sa benigne neoplazme T.t. Treba uzeti u obzir mogućnost sekundarne uključenosti u tumorski proces L. str. s rakom sigmoidnog debelog crijeva, jajnika, prostate.
Liječenje raka L.p. mogu biti kombinirani, kompleksni i palijativni. Izbor metode je individualan i ovisi o stadiju procesa i stupnju malignosti tumora, njegovoj lokalizaciji, dobi bolesnika, popratnim bolestima itd. Od kirurške intervencije napraviti transuretralnu resekciju, transvezikalnu elektroeksciziju, L. p. resekciju, cistektomiju. Terapija zračenjem raka L.p. Može se koristiti kao samostalna metoda liječenja ili kao komponenta kombinirane. U nekim slučajevima potpuna ili djelomična regresija tumorskog procesa može se postići polikemoterapijom (metotreksat, vinblastin, adriamicin, cisplatin).
Prognoza za rak L. str. nepovoljan. Neoperirani bolesnici umiru od anemije, zatajenja bubrega, kaheksije ili urosepse i prije pojave metastaza u udaljenim organima.
Prevencija profesionalnih tumora na temelju najstrože higijenske kontrole proizvodni procesi u industriji anilinskih boja i stalni medicinski nadzor radnika, uključujući i cistoskopiju. Preventivna mjera je pravodobno liječenje upalnih i drugih bolesti L. p., protiv kojih se može razviti rak. U prevenciji recidiva raka L. str. i njihovoj ranoj dijagnozi važnu ulogu ima pravovremeni odlazak liječniku u slučaju hematurije. Bolesnici koji su bili podvrgnuti resekciji L. str. ili liječiti od papiloma L. p., treba biti pod stalnim nadzorom urologa.
Operacije
Operativni pristup M.p. provodi se kroz prednji trbušni zid, rjeđe kroz perineum i vaginu. Najčešći je uzdužni rez na središnjoj liniji trbuha. Nanesite suprapubičnu punkciju, ekstra- i intraperitonealni rez, divertikulektomiju, šivanje zida L. p., plastična operacija s genitourinarnim fistulama, plastika vrata L. p., otvorena i transuretralna elektrokoagulacija, elektroekscizija i kriodestrukcija, resekcija L. p., cistektomija sa zamjenom mjehura segmentom crijeva ili preusmjeravanjem urina u sigmoidni kolon itd. Od posebne je važnosti u ambulantnoj praksi punkcijska drenaža L. str. Indicirana je suprapubična perkutana punkcija mokraćnog mjehura akutno kašnjenje urina, kada je kateterizacija nemoguća L. str. a nema uvjeta za izvođenje cistostome ili kada postoje kontraindikacije za kateterizaciju kao što je akutni cistitis. Punkcija L. str. provodi se češće s akutnom retencijom mokraće zbog adenoma prostate, s traumom uretre, ozljedom leđne moždine (neurogeni mjehur), kada je potrebna česta kateterizacija. Suprapubična punkcija se izvodi ili tzv. kapilarnom punkcijom ili punkcijom troakarom. Za kapilarnu punkciju duž središnje linije trbuha 1,5-2 cm iznad pubične simfize, nakon obrade kože, ubrizgava se debela igla okomito na uzdužnu os tijela pacijenta. Prestanak otpora uvođenju igle ukazuje na to da je njen vrh u mjehuru. Mokraća počinje teći niz iglu. Zatim se iz mjehura štrcaljkom usisava što je moguće više urina. Po potrebi ponoviti kapilarnu punkciju. Punkcija troakara L. str. izvedena u svrhu njenog dugotrajnog odvodnjavanja. Nakon obrade kože u lokalnoj anesteziji duž središnje linije abdomena, 1,5-2 cm iznad pubične spojnice, ubrizgavaju se okomito na vrh troakara u smjeru L.p. Nakon prodiranja kraja troakara u slobodni kavitet, mandrin se uklanja i kanila se, bez ispuštanja urina, ubrizgava u L.p. drenažna cijev. Držeći ga, uklanja se kanila troakara. Slobodni kraj cjevčice se fiksira na kožu ljepljivom trakom. Nakon ove manipulacije obavezna je cistografija.
Bibliografija Zedgenidze G.A., Kulikov V.A. i Mardynsky Yu.S. Radijacijska dijagnostika i terapija radijacijom rak mokraćnog mjehura, M., 1984, bibliogr.; Lopatkin N.A. i Lyulko A.V. anomalije genitourinarni sustav, sa. 221, Kijev, 1987.; Lopatkin N.A. i Pugačev A.G. Pedijatrijska urologija, str. 207, M., 1986; Luvanidze D.D. i Vozianov A.V. Osnove praktične urologije djetinjstvo, Kijev, 1984.; Operativna urologija, ur. Lopatkin i I.P. Ševcova, str. 186, L., 1986.; Shipilov V.I. Rak mjehura, M., 1983, bibliogr.
šuplji mišićni organ mokraćnog sustava, smješten u maloj zdjelici; služi za nakupljanje urina koji teče iz bubrega i povremeno ga uklanja kroz uretru.
enciklopedijski rječnik medicinski pojmovi M. SE-1982-84, PMP: BRE-94, MME: ME.91-96
