علاج مرض الانسداد الرئوي المزمن المستقر. الإرشادات السريرية: الدلائل الإرشادية الفيدرالية لمرض الانسداد الرئوي المزمن
تصنيف مرض الانسداد الرئوي المزمن واسع النطاق ويتضمن وصفًا للمراحل الأكثر شيوعًا للمرض والمتغيرات التي يحدث فيها. وعلى الرغم من عدم تقدم جميع المرضى في مرض الانسداد الرئوي المزمن وفقًا لنفس السيناريو ولا يمكن تحديد جميعهم كنوع معين ، إلا أن التصنيف يظل دائمًا ذا صلة: معظم المرضى يتناسبون معه.
مراحل مرض الانسداد الرئوي المزمن
تم اقتراح التصنيف الأول (تصنيف COPD spirographic) ، الذي حدد مراحل مرض الانسداد الرئوي المزمن ومعاييرها ، في عام 1997 من قبل مجموعة من العلماء متحدون في لجنة تسمى المبادرة العالمية لمرض الانسداد الرئوي المزمن (باللغة الإنجليزية ، يبدو الاسم "المبادرة العالمية للأمراض المزمنة مرض الانسداد الرئوي "والمختصر بالذهب). وفقًا لها ، هناك أربع مراحل رئيسية ، يتم تحديد كل منها بشكل أساسي بواسطة FEV - أي حجم تدفق الزفير القسري في الثانية الأولى:
- لا يختلف مرض الانسداد الرئوي المزمن من الدرجة الأولى أعراض خاصة. تضيق تجويف القصبات الهوائية قليلاً ، كما أن تدفق الهواء محدود أيضًا بشكل غير ملحوظ. لا يعاني المريض من صعوبات في الحياة اليومية ، ولا يعاني من ضيق في التنفس إلا أثناء ممارسة النشاط البدني النشط ، و سعال رطب- فقط في بعض الأحيان ، مع احتمال كبير في الليل. في هذه المرحلة ، قلة من الناس يذهبون إلى الطبيب ، عادة بسبب أمراض أخرى.
- تصبح درجة مرض الانسداد الرئوي المزمن 2 أكثر وضوحًا. يبدأ ضيق التنفس فورًا عند محاولة الانخراط في نشاط بدني ، ويظهر السعال في الصباح ، مصحوبًا بإفرازات بلغم ملحوظة - قيحية في بعض الأحيان. يلاحظ المريض أنه أصبح أقل صلابة ، ويبدأ في المعاناة من أمراض الجهاز التنفسي المتكررة - من سارس بسيط إلى التهاب الشعب الهوائية والالتهاب الرئوي. إذا لم يكن سبب الذهاب إلى الطبيب هو الاشتباه في الإصابة بمرض الانسداد الرئوي المزمن ، فسيظل المريض عاجلاً أم آجلاً يصل إليه بسبب الالتهابات المصاحبة.
- يوصف مرض الانسداد الرئوي المزمن من الدرجة الثالثة بأنه مرحلة صعبة - إذا كان المريض يتمتع بالقوة الكافية ، فيمكنه التقدم بطلب للحصول على إعاقة والانتظار بثقة حتى يتم إصدار شهادة له. يظهر ضيق التنفس حتى مع المجهود البدني البسيط - حتى صعود الدرج. المريض يشعر بالدوار ، داكن اللون في عينيه. يظهر السعال في كثير من الأحيان ، على الأقل مرتين في الشهر ، ويصبح منتقبا بطبيعته ويصاحبه آلام في الصدر. في الوقت نفسه ، يتغير المظهر - يتمدد الصدر ، وتنتفخ الأوردة على الرقبة ، ويتغير لون الجلد إلى الزرقة أو الوردي. وزن الجسم إما ينخفض بشكل حاد أو ينخفض بشكل حاد.
- تعني المرحلة 4 من مرض الانسداد الرئوي المزمن أنه يمكنك نسيان أي قدرة على العمل - حيث لا يتجاوز تدفق الهواء الداخل إلى رئتي المريض ثلاثين بالمائة من الحجم المطلوب. أي مجهود بدني - حتى تغيير الملابس أو إجراءات النظافة - يسبب ضيقًا في التنفس ، وأزيزًا في الصدر ، ودوخة. التنفس نفسه ثقيل ومجهد. يجب على المريض استخدام اسطوانة أكسجين باستمرار. في أسوأ الحالات ، يلزم الاستشفاء.
ومع ذلك ، في عام 2011 ، خلص GOLD إلى أن هذه المعايير غامضة للغاية ، ومن الخطأ إجراء التشخيص فقط على أساس قياس التنفس (الذي يحدد حجم الزفير). علاوة على ذلك ، لم يصاب جميع المرضى بالمرض بشكل تسلسلي ، من المرحلة الخفيفة إلى المرحلة الشديدة - في كثير من الحالات ، كان تحديد مرحلة مرض الانسداد الرئوي المزمن مستحيلًا. تم تطوير استبيان CAT ، والذي يملأه المريض بنفسه ويسمح لك بتحديد الحالة بشكل كامل. في ذلك ، يحتاج المريض إلى تحديد ، على مقياس من واحد إلى خمسة ، مدى وضوح أعراضه:
- السعال - واحد يتوافق مع عبارة "لا سعال" ، خمسة "باستمرار" ؛
- البلغم - واحد "لا بلغم" ، وخمسة "البلغم يخرج باستمرار" ؛
- شعور بضيق في الصدر - "لا" و "قوي جدًا" ، على التوالي ؛
- ضيق في التنفس - من "عدم وجود ضيق في التنفس على الإطلاق" إلى "ضيق في التنفس مع أدنى مجهود" ؛
- نشاط الأسرة - من "بدون قيود" إلى "محدود للغاية" ؛
- مغادرة المنزل - من "الثقة بدافع الضرورة" إلى "حتى بسبب الضرورة" ؛
- حلم - من " حلم جيد»إلى« الأرق »؛
- الطاقة - من "مليء بالطاقة" إلى "لا طاقة على الإطلاق".
يتم تحديد النتيجة عن طريق التهديف. إذا كان هناك أقل من عشرة منهم ، فإن المرض ليس له أي تأثير تقريبًا على حياة المريض. أقل من عشرين ، ولكن أكثر من عشرة - له تأثير معتدل. أقل من ثلاثين - له تأثير قوي. أكثر من ثلاثين - له تأثير كبير على الحياة.
تؤخذ أيضًا في الاعتبار المؤشرات الموضوعية لحالة المريض ، والتي يمكن تسجيلها باستخدام الأدوات. أهمها توتر الأكسجين وتشبع الهيموجلوبين. في الشخص السليم ، لا تقل القيمة الأولى عن الثمانين ، ولا تقل القيمة الثانية عن التسعين. في المرضى ، حسب شدة الحالة ، تختلف الأرقام:
- مع معتدل نسبيًا - ما يصل إلى ثمانين وتسعين في وجود الأعراض ؛
- في الدورة معتدل- ما يصل إلى ستين وثمانين ؛
- في الحالات الشديدة - أقل من أربعين وحوالي خمسة وسبعين.
 بعد عام 2011 ، وفقًا لـ GOLD ، لم يعد مرض الانسداد الرئوي المزمن له مراحل. لا توجد سوى درجات الشدة ، والتي تشير إلى كمية الهواء التي تدخل الرئتين. والاستنتاج العام حول حالة المريض لا يبدو أنه "في مرحلة معينة من مرض الانسداد الرئوي المزمن" ، ولكن "كما هو الحال في مجموعة معرضة لخطر تفاقم المرض والآثار السلبية والوفاة بسبب مرض الانسداد الرئوي المزمن". هناك أربعة في المجموع.
بعد عام 2011 ، وفقًا لـ GOLD ، لم يعد مرض الانسداد الرئوي المزمن له مراحل. لا توجد سوى درجات الشدة ، والتي تشير إلى كمية الهواء التي تدخل الرئتين. والاستنتاج العام حول حالة المريض لا يبدو أنه "في مرحلة معينة من مرض الانسداد الرئوي المزمن" ، ولكن "كما هو الحال في مجموعة معرضة لخطر تفاقم المرض والآثار السلبية والوفاة بسبب مرض الانسداد الرئوي المزمن". هناك أربعة في المجموع.
- المجموعة أ - مخاطر منخفضة ، أعراض قليلة. ينتمي المريض إلى المجموعة إذا لم يكن لديه أكثر من نوبة واحدة في السنة ، وسجل أقل من عشر نقاط على CAT ، وضيق التنفس يحدث فقط أثناء المجهود.
- المجموعة ب - مخاطر منخفضة ، العديد من الأعراض. ينتمي المريض إلى المجموعة إذا لم يكن هناك أكثر من تفاقم واحد ، ولكن يحدث ضيق في التنفس بشكل متكرر ، وتم تسجيل أكثر من عشر نقاط على CAT.
- المجموعة ج - مخاطر عالية ، أعراض قليلة. ينتمي المريض إلى المجموعة إذا كان لديه أكثر من تفاقم واحد في السنة ، وضيق التنفس يحدث أثناء التمرين ، ودرجة CAT أقل من عشر نقاط.
- المجموعة د - مخاطر عالية ، أعراض كثيرة. أكثر من تفاقم ، يحدث ضيق في التنفس مع أدنى مجهود ، وأكثر من عشر نقاط على CAT.
التصنيف ، على الرغم من أنه تم إجراؤه بطريقة تأخذ في الاعتبار حالة مريض معين قدر الإمكان ، إلا أنه لم يتضمن مؤشرين مهمين يؤثران على حياة المريض ويشار إليهما في التشخيص. هذه هي الأنماط الظاهرية لمرض الانسداد الرئوي المزمن والأمراض المصاحبة.
الأنماط الظاهرية لمرض الانسداد الرئوي المزمن
 في مرض الانسداد الرئوي المزمن ، هناك نوعان من الأنماط الظاهرية التي تحدد شكل المريض وكيف يتطور المرض.
في مرض الانسداد الرئوي المزمن ، هناك نوعان من الأنماط الظاهرية التي تحدد شكل المريض وكيف يتطور المرض.
نوع التهاب الشعب الهوائية:
- موجه. والسبب في ذلك هو التهاب الشعب الهوائية المزمن الذي تحدث انتكاساته لمدة عامين على الأقل.
- تغييرات في الرئتين. يُظهر التصوير الفلوري أن جدران القصبات الهوائية سميكة. في قياس التنفس ، يمكن ملاحظة أن تدفق الهواء يضعف ويدخل جزئيًا فقط إلى الرئتين.
- العصر الكلاسيكي للاكتشاف هو خمسون عامًا أو أكثر.
- ملامح مظهر المريض. يكون لون جلد المريض مزرقًا واضحًا ، والصدر على شكل برميل ، ويزداد وزن الجسم عادةً بسبب زيادة الشهية وقد يقترب من حدود السمنة.
- العرض الرئيسي هو السعال الانتيابي مع وفرة من البلغم صديدي.
- العدوى - في كثير من الأحيان ، لأن القصبات الهوائية غير قادرة على تصفية العامل الممرض.
- تشوه عضلة القلب من نوع "القلب الرئوي" - غالبًا.
يعتبر القلب الرئوي أحد الأعراض المصاحبة التي يتضخم فيها البطين الأيمن ويتسارع معدل ضربات القلب - بهذه الطريقة يحاول الجسم تعويض نقص الأكسجين في الدم:
- الأشعة السينية. يمكن ملاحظة أن القلب مشوه ومتضخم ، وأن نمط الرئتين قد تحسن.
- سعة انتشار الرئتين - أي الوقت الذي تستغرقه جزيئات الغاز في الدم. في العادة ، إذا انخفض ، فلن يكون كثيرًا.
- تنبؤ بالمناخ. وفقًا للإحصاءات ، فإن نوع التهاب الشعب الهوائية لديه معدل وفيات أعلى.
يسمي الناس نوع التهاب الشعب الهوائية "الوذمة الزرقاء" وهذا وصف دقيق إلى حد ما - فالمريض المصاب بهذا النوع من مرض الانسداد الرئوي المزمن عادة ما يكون لونه أزرق شاحبًا ، ويعاني من زيادة الوزن ، ويسعل باستمرار ، ولكنه يقظ - لا يؤثر ضيق التنفس عليه بقدر تأثيره على المرضى الذين يعانون من مرض الانسداد الرئوي المزمن. نوع اخر.
 نوع انتفاخ الرئة:
نوع انتفاخ الرئة:
- موجه. السبب هو انتفاخ الرئة المزمن.
- تغييرات في الرئتين. في التصوير الفلوري ، من الواضح أن الفواصل بين الحويصلات الهوائية قد دمرت وتشكلت تجاويف مملوءة بالهواء - الفقاعات. باستخدام قياس التنفس ، يتم تسجيل فرط التنفس - يدخل الأكسجين إلى الرئتين ، ولكن لا يتم امتصاصه في الدم.
- العصر الكلاسيكي للاكتشاف هو ستين سنة أو أكثر.
- ملامح مظهر المريض. لون جلد المريض وردي اللون ، والصدر أيضًا على شكل برميل ، وتنتفخ الأوردة على الرقبة ، وينخفض وزن الجسم بسبب انخفاض الشهية وقد يقترب من حدود القيم الخطرة.
- العرض الرئيسي هو ضيق التنفس ، والذي يمكن ملاحظته حتى عند الراحة.
- العدوى نادرة ، لأن الرئتين لا تزالان تتعاملان مع التصفية.
- من النادر حدوث تشوه من النوع "cor pulmonale" ، كما أن نقص الأكسجين ليس واضحًا.
- الأشعة السينية. الصورة توضح الفقاعات وتشوه القلب.
- القدرة على الانتشار - من الواضح أنها انخفضت بشكل كبير.
- تنبؤ بالمناخ. وفقًا للإحصاءات ، فإن هذا النوع له متوسط عمر أطول.
يُطلق على النوع المنتفخ اسم "المنتفخ الوردي" وهذا أيضًا دقيق تمامًا: فالمريض الذي يعاني من هذا النوع من الكومة عادة ما يكون نحيفًا ولون بشرته وردي غير طبيعي ، ويختنق باستمرار ويفضل عدم مغادرة المنزل مرة أخرى.
إذا كان لدى المريض علامات من كلا النوعين ، فإنهم يتحدثون عن نمط ظاهري مختلط لمرض الانسداد الرئوي المزمن - يحدث غالبًا في مجموعة متنوعة من الاختلافات. ايضا في السنوات الاخيرةحدد العلماء عدة أنواع فرعية:
- مع التفاقم المتكرر. يتم ضبطه إذا تم إرسال المريض إلى المستشفى مع التفاقم أربع مرات على الأقل في السنة. يحدث في المرحلتين C و D.
- مع الربو القصبي. يحدث في ثلث الحالات - مع كل أعراض مرض الانسداد الرئوي المزمن ، يشعر المريض بالراحة إذا استخدم أدوية لمكافحة الربو. كما أنه يعاني من نوبات الربو.
- بدايه مبكره. يتميز بالتقدم السريع ويفسره الاستعداد الوراثي.
- في سن مبكرة. مرض الانسداد الرئوي المزمن هو مرض يصيب كبار السن ، ولكنه يمكن أن يؤثر أيضًا على الشباب. في هذه الحالة ، كقاعدة عامة ، يكون أكثر خطورة ولديه معدل وفيات مرتفع.
الأمراض المصاحبة
 مع مرض الانسداد الرئوي المزمن ، يتمتع المريض بفرصة كبيرة ليس فقط من الانسداد نفسه ، ولكن أيضًا من الأمراض المصاحبة له. بينهم:
مع مرض الانسداد الرئوي المزمن ، يتمتع المريض بفرصة كبيرة ليس فقط من الانسداد نفسه ، ولكن أيضًا من الأمراض المصاحبة له. بينهم:
- أمراض القلب والأوعية الدموية ، من أمراض القلب التاجية إلى قصور القلب. تحدث في نصف الحالات تقريبًا ويتم شرحها ببساطة شديدة: مع نقص الأكسجين في الجسم ، يعاني نظام القلب والأوعية الدموية من إجهاد كبير: يتحرك القلب بشكل أسرع ، ويتدفق الدم بشكل أسرع عبر الأوردة ، ويضيق تجويف الأوعية. بعد مرور بعض الوقت ، يبدأ المريض في ملاحظة آلام في الصدر وتقلب النبض والصداع وزيادة ضيق التنفس. ثلث المرضى الذين يصاحب مرض الانسداد الرئوي المزمن أمراض القلب والأوعية الدموية يموتون بسببهم.
- هشاشة العظام. يحدث في ثلث الحالات. ليست قاتلة ، ولكنها مزعجة للغاية وأيضًا ناتجة عن نقص الأكسجين. من أهم أعراضه هشاشة العظام. نتيجة لذلك ، ينثني العمود الفقري للمريض ، وتتدهور الوضعية ، ويلاحظ إصابة الظهر والأطراف ، وتشنجات ليلية في الساقين وضعف عام. انخفاض القدرة على التحمل ، وحركة الأصابع. يشفى أي كسر لفترة طويلة جدًا ويمكن أن يكون قاتلاً. في كثير من الأحيان هناك مشاكل مع الجهاز الهضمي- الإمساك والإسهال الناجمين عن ضغط العمود الفقري المنحني على الأعضاء الداخلية.
- كآبة. يحدث في ما يقرب من نصف المرضى. غالبًا ما تظل مخاطره أقل من الواقع ، بينما يعاني المريض في الوقت نفسه من ضعف النغمة ونقص الطاقة والتحفيز والأفكار الانتحارية ، زيادة القلقالشعور بالوحدة ومشاكل التعلم. كل شيء يُرى في ضوء قاتم ، المزاج مكتئب باستمرار. والسبب هو نقص الأكسجين وتأثير مرض الانسداد الرئوي المزمن على حياة المريض. الاكتئاب ليس قاتلاً ، لكن من الصعب علاجه ويقلل بشكل كبير من المتعة التي يمكن أن يحصل عليها المريض من الحياة.
- الالتهابات. تحدث في سبعين بالمائة من المرضى وتسبب الوفاة في ثلث الحالات. ويفسر ذلك حقيقة أن الرئتين المصابة بمرض الانسداد الرئوي المزمن معرضتان بشدة لأي عامل ممرض ، ومن الصعب إزالة الالتهاب فيها. علاوة على ذلك ، فإن أي زيادة في إنتاج البلغم هي انخفاض في تدفق الهواء وخطر الإصابة بفشل الجهاز التنفسي.
- متلازمة توقف التنفس أثناء النوم. مع انقطاع النفس ، يتوقف المريض عن التنفس ليلا لمدة تزيد عن عشر ثوان. نتيجة لذلك ، يعاني من حالة مستمرة تجويع الأكسجينوقد يموت حتى من فشل الجهاز التنفسي.
- جراد البحر. يحدث بشكل متكرر ويسبب الوفاة في حالة واحدة من كل خمس حالات. يفسر ، مثل الالتهابات ، ضعف الرئتين.
عند الرجال ، غالبًا ما يكون مرض الانسداد الرئوي المزمن مصحوبًا بالعجز الجنسي ، وفي كبار السن يسبب إعتام عدسة العين.
التشخيص والعجز
 تتضمن صياغة تشخيص مرض الانسداد الرئوي المزمن صيغة كاملة يتبعها الأطباء:
تتضمن صياغة تشخيص مرض الانسداد الرئوي المزمن صيغة كاملة يتبعها الأطباء:
- اسم المرض مرض رئوي مزمن.
- النمط الظاهري لمرض الانسداد الرئوي المزمن - مختلط ، التهاب الشعب الهوائية ، انتفاخ الدم.
- شدة انسداد الشعب الهوائية - من خفيفة إلى شديدة للغاية ؛
- شدة أعراض مرض الانسداد الرئوي المزمن - التي تحددها CAT ؛
- تواتر التفاقم - أكثر من اثنين متكرر ، وأقل ندرة ؛
- الأمراض المصاحبة.
نتيجة لذلك ، عند الانتهاء من الفحص وفقًا للخطة ، يتلقى المريض تشخيصًا يبدو ، على سبيل المثال ، مثل: "مرض الانسداد الرئوي المزمن من نوع التهاب الشعب الهوائية ، الدرجة الثانية من انسداد الشعب الهوائية مع الأعراض الشديدة ، التفاقم المتكرر ، تفاقمت بسبب هشاشة العظام. "
بناءً على نتائج الفحص يتم وضع خطة علاج ويمكن للمريض التقدم بطلب للحصول على إعاقة - كلما زادت حدة مرض الانسداد الرئوي المزمن ، زادت احتمالية تسليم المجموعة الأولى.
وعلى الرغم من عدم علاج مرض الانسداد الرئوي المزمن ، يجب على المريض بذل كل ما في وسعه للحفاظ على صحته عند مستوى معين - ومن ثم ستزداد جودة ومدة حياته. الشيء الرئيسي هو أن تظل متفائلاً في العملية وعدم إهمال نصيحة الأطباء.
يمكن تقسيم أهداف علاج مرض الانسداد الرئوي المزمن إلى 4 مجموعات رئيسية:
تخفيف الأعراض وتحسين نوعية الحياة ؛
تقليل المخاطر المستقبلية ، إلخ ؛ منع التفاقم.
إبطاء تطور المرض.
انخفاض معدل الوفيات.
يشمل علاج مرض الانسداد الرئوي المزمن الأساليب الدوائية وغير الدوائية. تشمل العلاجات الدوائية موسعات الشعب الهوائية ، وتوليفات من ICS وموسعات الشعب الهوائية طويلة المفعول (LABD) ، ومثبطات الفوسفوديستراز -4 ، والثيوفيلين ، وتلقيح الأنفلونزا و عدوى المكورات الرئوية.
تشمل الطرق غير الدوائية الإقلاع عن التدخين ، وإعادة التأهيل الرئوي ، والعلاج بالأكسجين ، ودعم الجهاز التنفسي ، و الجراحة.
يعتبر علاج تفاقم مرض الانسداد الرئوي المزمن بشكل منفصل.
3.1 العلاج المحافظ.
الإقلاع عن التدخين.
يوصى بالإقلاع عن التدخين لجميع مرضى الانسداد الرئوي المزمن.تعليقات.الإقلاع عن التدخين هو التدخل الأكثر فاعلية وله أكبر تأثير على تطور مرض الانسداد الرئوي المزمن. تؤدي نصيحة الطبيب المعتادة إلى الإقلاع عن التدخين في 7.4٪ من المرضى (2.5٪ أكثر من المجموعة الضابطة) ، ونتيجة لاستشارة مدتها 3-10 دقائق ، يصل معدل الإقلاع عن التدخين إلى حوالي 12٪. مع مزيد من الوقت والتدخلات الأكثر تعقيدًا ، بما في ذلك تنمية المهارات والتدريب على حل المشكلات والدعم النفسي والاجتماعي ، يمكن أن تصل معدلات الإقلاع عن التدخين إلى 20-30٪.
في حالة عدم وجود موانع ، يوصى باستخدام العوامل الدوائية لعلاج الاعتماد على التبغ لدعم جهود الإقلاع عن التدخين.
تعليقات.العلاج الدوائي يدعم بشكل فعال جهود الإقلاع عن التدخين. تشمل عقاقير الخط الأول لعلاج الاعتماد على التبغ الفارينيكلين ، والبوبروبيون ممتد المفعول ، والأدوية البديلة للنيكوتين.
ينتج عن مزيج من نصائح الطبيب ومجموعات الدعم وتنمية المهارات والعلاج ببدائل النيكوتين 35٪ من الإقلاع عن التدخين بعد عام واحد ، بينما يظل 22٪ غير مدخنين بعد 5 سنوات.
مبادئ العلاج الدوائي لمرض الانسداد الرئوي المزمن المستقر.
يتم عرض الفئات الدوائية للأدوية المستخدمة في علاج مرض الانسداد الرئوي المزمن في الجدول. خمسة.
الجدول 5الفئات الدوائية للأدوية المستخدمة في علاج مرض الانسداد الرئوي المزمن.
| فئة الدوائية | الاستعدادات |
| KDBA | سالبوتامول فينوتيرول |
| DDBA | Vilanterol Indacaterol Salmeterol Olodaterol Formoterol |
| KDAH | بروميد الابراتروبيوم |
| DDAH | بروميد أكليدينيوم بروميد جليكوبيرونيوم بروميد تيوتروبيوم بروميد أوميكليدينيوم |
| IGCS | بيكلوميثازون بوديزونيد موميتازون فلوتيكاسون فلوتيكاسون فوروات سيكلسونيد |
| مجموعات ثابتة DDAH / DDBA | بروميد جليكوبيرونيوم / إنداكاتيرول تيوتروبيوم بروميد / أولوداتيرول أوميكليدينيوم بروميد / فيلانتيرول أكليدينيوم بروميد / فورموتيرول |
| مجموعات ثابتة من ICS / LABA | بيكلوميثازون / فورموتيرول بوديزونيد / فورموتيرول فلوتيكاسون / سالميتيرول فلوتيكاسون فوروات / فيلانتيرول |
| مثبطات الفوسفوديستيراز -4 | روفلوميلاست |
| آخر | ثيوفيلين |
ملحوظة. SABA - ناهضات β2 قصيرة المفعول ، KDAH - مضادات الكولين قصيرة المفعول ، LABA - ناهضات β2 طويلة المفعول ، DDAC - مضادات الكولين طويلة المفعول.
عند وصف العلاج الدوائي ، يوصى بالسعي لتحقيق السيطرة على الأعراض وتقليل المخاطر المستقبلية - td ؛ تفاقم مرض الانسداد الرئوي المزمن والوفيات (الملحق D5).
تعليقات.يوصى بقرار متابعة العلاج أو إنهائه بناءً على تقليل المخاطر المستقبلية (التفاقم). ويرجع ذلك إلى حقيقة أنه من غير المعروف كيف يمكن الارتباط المنتجات الطبيةتحسين وظائف الرئة أو تقليل الأعراض من خلال قدرته على تقليل مخاطر تفاقم مرض الانسداد الرئوي المزمن. حتى الآن ، لا يوجد دليل قوي على أن أي علاج دوائي معين يبطئ تقدم المرض (كما تم قياسه بمتوسط معدل الانخفاض في الحوض الصغير FEV1) أو يقلل الوفيات ، على الرغم من نشر البيانات الأولية التي تشير إلى مثل هذه الآثار.
موسعات الشعب الهوائية.
تشمل موسعات الشعب الهوائية ناهضات البيتا 2 ومضادات الكولين ، بما في ذلك الأدوية قصيرة المفعول (مدة التأثير 3-6 ساعات) والأدوية طويلة المفعول (مدة التأثير 12-24 ساعة).
يوصى بإعطاء جميع مرضى الانسداد الرئوي المزمن موسعات قصبية قصيرة المفعول لاستخدامها حسب الحاجة.
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
تعليقات.من الممكن أيضًا استخدام موسعات الشعب الهوائية قصيرة المفعول عند الطلب في المرضى الذين عولجوا بـ LABD. في الوقت نفسه ، فإن الاستخدام المنتظم لجرعات عالية من موسعات الشعب الهوائية قصيرة المفعول (بما في ذلك من خلال البخاخات) في المرضى الذين يتلقون DDBD ليس له ما يبرره ، ويجب اللجوء إليه فقط في الحالات الأكثر صعوبة. في مثل هذه الحالات ، من الضروري إجراء تقييم شامل للحاجة إلى استخدام DDBD وقدرة المريض على إجراء الاستنشاق بشكل صحيح.
ناهضات β2.
لعلاج مرض الانسداد الرئوي المزمن ، يوصى باستخدام ناهضات مستقبلات بيتا -2 طويلة المفعول التالية (LABA): فورموتيرول ، سالميتيرول ، إنداكاتيرول ، أولوداتيرول (الملحق د 6).
مستوى قوة التوصية A (مستوى الدليل - 1).
تعليقات.التأثير على FEV1 وضيق التنفس ، indacaterol و olodaterol جيدة على الأقل مثل فورموتيرول ، سالميتيرول ، وبروميد تيوتروبيوم. من حيث تأثيرها على مخاطر التفاقم المعتدل / الشديد ، فإن LABA (إنداكاتيرول ، سالميتيرول) أدنى من بروميد تيوتروبيوم.
في علاج المرضى الذين يعانون من مرض الانسداد الرئوي المزمن الذين يعانون من أمراض القلب والأوعية الدموية المصاحبة ، يوصى بتقييم مخاطر الإصابة بمضاعفات القلب والأوعية الدموية قبل وصف LABA.
تعليقات.من المفترض أن يؤدي تنشيط مستقبلات بيتا الأدرينالية للقلب تحت تأثير ناهضات البيتا 2 إلى نقص التروية وفشل القلب وعدم انتظام ضربات القلب ويزيد أيضًا من خطر الموت المفاجئ. ومع ذلك ، في التجارب السريرية الخاضعة للرقابة في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن ، لم يتم الحصول على بيانات عن زيادة تواتر عدم انتظام ضربات القلب أو القلب والأوعية الدموية أو الوفيات الكلية باستخدام ناهضات البيتا.
في علاج مرض الانسداد الرئوي المزمن ، على عكس الربو ، يمكن استخدام ناهضات بيتا طويلة المفعول كعلاج وحيد (بدون ICS).
أدوية مضادات الكولين.
لعلاج مرض الانسداد الرئوي المزمن ، يوصى باستخدام مضادات الكولين طويلة المفعول التالية (LDACs): بروميد تيوتروبيوم ، أكليدينيوم بروميد ، جليكوبيرونيوم بروميد ، أوميكليدينيوم بروميد (الملحق د 6).
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
تعليقات.بروميد تيوتروبيوم لديه أكبر قاعدة دليل بين DDAC. يزيد بروميد Tiotropium من وظائف الرئة ، ويخفف الأعراض ، ويحسن نوعية الحياة ، ويقلل من خطر تفاقم مرض الانسداد الرئوي المزمن.
بروميد Aclidinium و glycopyrronium bromide يعملان على تحسين وظائف الرئة ونوعية الحياة وتقليل الحاجة إلى أدوية الإنقاذ. في الدراسات التي تصل إلى عام واحد ، قلل بروميد الأكليدينيوم وبروميد الجليكوبيرونيوم وبروميد أوميكليدينيوم من خطر تفاقم مرض الانسداد الرئوي المزمن ، ولكن الدراسات طويلة الأجل التي استمرت لأكثر من عام واحد ، على غرار دراسات بروميد تيوتروبيوم ، لم يتم إجراؤها حتى الآن.
مضادات الكولين المستنشقة بشكل عام جيدة التحمل والأحداث الضائرة (AEs) نادرة نسبيًا مع استخدامها.
في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن وأمراض القلب والأوعية الدموية المصاحبة ، يوصى باستخدام DDAC.
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
تعليقات.يشتبه في أن مضادات الكولين قصيرة المفعول (SACs) تسبب AEs القلب ، ولكن لا توجد تقارير عن زيادة حدوث AEs القلبي فيما يتعلق بـ DDACs. في دراسة UPLIFT التي استمرت 4 سنوات ، كان لدى المرضى الذين عولجوا ببروميد تيوتروبيوم عدد أقل بشكل ملحوظ من أحداث القلب والأوعية الدموية وكان معدل الوفيات الإجمالي بينهم أقل من مجموعة الدواء الوهمي. في دراسة TIOSPIR (متوسط مدة العلاج 2.3 سنة) ، أثبت بروميد التيوتروبيوم في جهاز الاستنشاق السائل أنه آمن للغاية ، مع عدم وجود اختلافات مع بروميد تيوتروبيوم في جهاز الاستنشاق بالمسحوق الجاف من حيث الوفيات ، و AEs القلبية الخطيرة ، وتفاقم مرض الانسداد الرئوي المزمن.
تركيبات قصبي.
يوصى بمزيج من موسعات الشعب الهوائية مع آليات عمل مختلفة لتحقيق توسع قصبي أكبر وتخفيف الأعراض.
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
تعليقات.على سبيل المثال ، يؤدي الجمع بين CAAC و CABA أو LABA إلى تحسين FEV1 إلى حد أكبر من أي من المكونات الأحادية. يمكن إعطاء SABA أو LABA بالاشتراك مع DDAC إذا كان DDAA وحده لا يوفر تخفيفًا كافيًا للأعراض.
لعلاج مرض الانسداد الرئوي المزمن ، يوصى باستخدام تركيبات ثابتة من DDAH / LABA: غليكوبيرونيوم بروميد / إنداكاتيرول ، بروميد تيوتروبيوم / أولوداتيرول ، أوميكليدينيوم بروميد / فيلانتيرول ، أكليدينيوم بروميد / فورموتيرول.
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
تعليقات.أظهرت هذه المجموعات ميزة على الدواء الوهمي ومكوناتها الأحادية من حيث التأثير على الحد الأدنى من FEV1 وضيق التنفس ونوعية الحياة ، وليس أقل منها من حيث السلامة. عند المقارنة مع بروميد تيوتروبيوم ، أظهرت جميع تركيبات DDAC / LABA تأثيرات فائقة على وظائف الرئة ونوعية الحياة. من حيث التأثير على ضيق التنفس ، لم يتم إثبات أي فائدة لتوليفة بروميد أوميكليدينيوم / فيلانتيرول ، وفقط بروميد تيوتروبيوم / أولوداتيرول كان متفوقًا بشكل كبير على العلاج ببروميد تيوتروبيوم الأحادي من حيث التأثير على PHI.
في الوقت نفسه ، لم تظهر تركيبات DDAC / LABA بعد مزايا أكثر من العلاج الأحادي ببروميد تيوتروبيوم من حيث تأثيرها على خطر التفاقم المعتدل / الشديد لمرض الانسداد الرئوي المزمن.
الستيرويدات القشرية السكرية المستنشقة وتوليفاتها مع ناهضات بيتا 2.
يوصى باستخدام الكورتيكوستيرويدات المستنشقة فقط بالإضافة إلى العلاج المستمر بـ DDBD في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن الذين لديهم تاريخ من BA ومع فرط الحمضات في الدم (محتوى الحمضات في الدم دون تفاقم هو أكثر من 300 خلية لكل 1 ميكرولتر).
مستوى إقناع التوصيات B (مستوى الدليل - 1).
تعليقات.في مرض الزهايمر ، تعتمد التأثيرات العلاجية وغير المرغوب فيها لـ ICS على الجرعة المستخدمة ، ولكن في مرض الانسداد الرئوي المزمن لا يوجد مثل هذا الاعتماد على الجرعة ، وفي الدراسات طويلة المدى فقط تم استخدام جرعات متوسطة وعالية من ICS. لا يمكن التنبؤ باستجابة مرضى الانسداد الرئوي المزمن لعلاج ICS بناءً على الاستجابة للكورتيكوستيرويدات الفموية ، أو نتائج اختبار توسع القصبات ، أو وجود فرط استجابة الشعب الهوائية.
يُنصح أيضًا المرضى الذين يعانون من مرض الانسداد الرئوي المزمن والتفاقم المتكرر (2 أو أكثر من التفاقم المعتدل في غضون سنة واحدة أو على الأقل تفاقم شديد يتطلب دخول المستشفى) لوصف ICS بالإضافة إلى LABD.
مستوى إقناع التوصيات B (مستوى الدليل - 1).
تعليقات.العلاج طويل الأمد (6 أشهر) مع ICS ومجموعات من ICS / LABA يقلل من تواتر تفاقم مرض الانسداد الرئوي المزمن ويحسن نوعية حياة المرضى.
يمكن استخدام ICS كعلاج ثنائي (LABA / IGCS) أو ثلاثي (LAAA / LABA / IGCS). تمت دراسة العلاج الثلاثي في الدراسات حيث أدت إضافة مزيج من ICS / LABA إلى علاج تيوتروبيوم بروميد إلى تحسن وظيفة الرئة، ونوعية الحياة وانخفاض إضافي في وتيرة التفاقم ، وخاصة الحادة منها. ومع ذلك ، يتطلب العلاج الثلاثي مزيدًا من الدراسة في دراسات أطول.
في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن مع وجود مخاطر عالية للتفاقم وبدون فرط الحمضات في الدم ، بنفس الدرجة من الأدلة ، يوصى بوصف LAAC أو IGCS / LABA.
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
تعليقات.التأثير الرئيسي المتوقع لتعيين ICS في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن هو تقليل مخاطر التفاقم. في هذا الصدد ، لا يتفوق ICS / LABA على العلاج الأحادي DDAH (بروميد تيوتروبيوم). تظهر الدراسات الحديثة أن ميزة توليفات ICS / LABA على موسعات الشعب الهوائية من حيث التأثير على مخاطر التفاقم هي فقط في المرضى الذين يعانون من فرط الحمضات في الدم.
لا ينصح المرضى الذين يعانون من مرض الانسداد الرئوي المزمن مع وظائف الرئة المحفوظة وليس لديهم تاريخ من التفاقم المتكرر باستخدام ICS.
مستوى إقناع التوصيات B (مستوى الدليل - 1).
تعليقات.لا يؤثر العلاج بـ ICS وتوليفات ICS / LABA على معدل الانخفاض في FEV1 والوفيات في مرض الانسداد الرئوي المزمن.
نظرًا لخطر الآثار الضارة الخطيرة ، لا ينصح باستخدام ICS في مرض الانسداد الرئوي المزمن كجزء من العلاج الأولي.
مستوى إقناع التوصيات B (مستوى الدليل - 1).
تعليقات.تشمل التأثيرات غير المرغوب فيها لـ ICS داء المبيضات الفموي وبحة في الصوت. هناك دليل على زيادة خطر الإصابة بالالتهاب الرئوي وهشاشة العظام والكسور مع مجموعات ICS و ICS / LABA. يزداد خطر الإصابة بالالتهاب الرئوي عند المرضى المصابين بمرض الانسداد الرئوي المزمن مع استخدام ليس فقط فلوتيكاسون ، ولكن أيضًا ICS الأخرى. ترافق بدء علاج ICS مع زيادة خطر الإصابة بداء السكري في المرضى الذين يعانون من أمراض الجهاز التنفسي.
روفلوميلاست.
يثبط Roflumilast المرتبط بمرض الانسداد الرئوي المزمن استجابة التهابيةعن طريق تثبيط إنزيم phosphodiesterase-4 وزيادة المحتوى داخل الخلايا من الأدينوزين أحادي الفوسفات الدوري.
يوصى باستخدام Roflumilast لمرضى الانسداد الرئوي المزمن الذين يعانون من FEV1< 50% от должного, с хроническим бронхитом и частыми обострениями, несмотря на применение ДДБД для уменьшения частоты среднетяжелых и тяжелых обострений .
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
لا ينصح باستخدام Roflumilast لعلاج أعراض مرض الانسداد الرئوي المزمن.
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
تعليقات. Roflumilast ليس موسع قصبي ، على الرغم من أنه أثناء العلاج طويل الأمد في المرضى الذين يتلقون السالميتيرول أو بروميد تيوتروبيوم ، يزيد roflumilast أيضًا من FEV1 بمقدار 50-80 مل.
تأثير roflumilast على نوعية الحياة والأعراض ضعيف. يسبب الدواء تأثيرات غير مرغوب فيها كبيرة ، نموذجية من بينها اضطرابات الجهاز الهضميوالصداع ، وكذلك فقدان الوزن.
الكورتيكوستيرويدات عن طريق الفم.
يوصى بتجنب العلاج طويل الأمد بالكورتيكوستيرويدات عن طريق الفم في المرضى المصابين بمرض الانسداد الرئوي المزمن ، لأن مثل هذا العلاج قد يؤدي إلى تفاقم تشخيصهم على المدى الطويل.
تعليقات.على الرغم من أن جرعة عالية من الكورتيكوستيرويدات عن طريق الفم (تساوي 30 مجم بريدنيزولون عن طريق الفم يوميًا) تحسن وظائف الرئة على المدى القصير ، إلا أن البيانات المتعلقة بفوائد الاستخدام طويل الأمد للكورتيكوستيرويدات عن طريق الفم بجرعات منخفضة أو متوسطة أو عالية غير متوفرة مع زيادة كبيرة في مخاطر AE. ومع ذلك ، فإن هذه الحقيقة لا تمنع تعيين الكورتيكوستيرويدات عن طريق الفم أثناء التفاقم.
تسبب الكورتيكوستيرويدات عن طريق الفم عددًا من الآثار الخطيرة غير المرغوب فيها ؛ يعد الاعتلال العضلي الستيرويدي من أهم أعراضه فيما يتعلق بمرض الانسداد الرئوي المزمن ، والذي تتمثل أعراضه في ضعف العضلات وانخفاض النشاط البدني وفشل الجهاز التنفسي لدى مرضى الانسداد الرئوي المزمن الشديد الخطورة.
ثيوفيلين.
لا يزال الجدل قائمًا بشأن الآلية الدقيقة لعمل الثيوفيلين ، لكن هذا الدواء له نشاط موسع للقصبات ومضاد للالتهابات. يحسن الثيوفيلين بشكل كبير وظائف الرئة في مرض الانسداد الرئوي المزمن وربما يحسن وظيفة عضلات الجهاز التنفسي ، ولكنه يزيد من خطر الإصابة بالعدوى. هناك دليل على أن الجرعات المنخفضة من الثيوفيلين (100 مجم 2 ص / يوم) تقلل بشكل كبير إحصائيًا من وتيرة تفاقم مرض الانسداد الرئوي المزمن.
يوصى باستخدام الثيوفيلين لعلاج مرض الانسداد الرئوي المزمن كعلاج مساعد في المرضى الذين يعانون من أعراض حادة.
تعليقات.تأثير الثيوفيلين على وظائف الرئة وأعراض مرض الانسداد الرئوي المزمن أقل وضوحًا من تأثير LABA فورموتيرول وسالميتيرول.
المدة الدقيقة لعمل الثيوفيلين ، بما في ذلك الأدوية الحديثةمع إطلاق بطيء ، في مرض الانسداد الرئوي المزمن غير معروف.
عند وصف الثيوفيلين ، يوصى بمراقبة تركيزه في الدم وضبط جرعة الدواء اعتمادًا على النتائج التي يتم الحصول عليها.
مستوى إقناع التوصيات C (مستوى الدليل - 3).
تعليقات.تتميز الحرائك الدوائية للثيوفيلين بالاختلافات بين الأفراد والميل إلى التفاعلات الدوائية. يحتوي الثيوفيلين على نطاق تركيز علاجي ضيق ويمكن أن يؤدي إلى تسمم. تشمل أكثر الاضطرابات المعوية شيوعًا تهيج المعدة ، والغثيان ، والقيء ، والإسهال ، وزيادة إدرار البول ، وعلامات تحفيز الجهاز العصبي المركزي (الصداع ، والعصبية ، والقلق ، والإثارة) ، وعدم انتظام ضربات القلب.
الأدوية المضادة للبكتيريا.
يوصى بتعيين الماكروليدات (أزيثروميسين) في نظام العلاج طويل الأمد للمرضى الذين يعانون من مرض الانسداد الرئوي المزمن الذين يعانون من توسع القصبات وتفاقم صديدي متكرر.
مستوى قوة التوصية C (مستوى الدليل - 2).
تعليقات.أظهر تحليل تلوي حديث أن العلاج طويل الأمد بالماكروليدات (إريثروميسين ، كلاريثروميسين وأزيثروميسين) في 6 دراسات استمرت من 3 إلى 12 شهرًا أدى إلى انخفاض بنسبة 37 ٪ في حدوث تفاقم مرض الانسداد الرئوي المزمن مقارنة مع الدواء الوهمي. بالإضافة إلى ذلك ، انخفض عدد حالات دخول المستشفى بنسبة 21٪. الاستخدام الواسع النطاق للماكروليدات محدود بسبب خطر زيادة المقاومة البكتيرية لها والآثار الجانبية (فقدان السمع ، السمية القلبية).
الأدوية ذات التأثير المخاطي.
تتضمن هذه المجموعة عدة مواد ذات آليات عمل مختلفة. تمت دراسة الاستخدام المنتظم للحالات المخاطية في مرض الانسداد الرئوي المزمن في العديد من الدراسات مع نتائج متضاربة.
يوصى بتعيين N-acetylcysteine و carbocysteine للمرضى الذين يعانون من مرض الانسداد الرئوي المزمن مع النمط الظاهري لالتهاب الشعب الهوائية والتفاقم المتكرر ، خاصةً إذا لم يتم علاج ICS.
مستوى قوة التوصية C (مستوى الدليل - 3).
تعليقات.قد يظهر N-aceticysteine و carbocysteine خصائص مضادة للأكسدة وقد يقللان من التفاقم ، لكنهما لا يحسنان وظيفة الرئة أو نوعية الحياة لدى مرضى الانسداد الرئوي المزمن.
اختيار جهاز الاستنشاق.
يوصى بتثقيف المرضى المصابين بمرض الانسداد الرئوي المزمن حول الاستخدام الصحيح لأجهزة الاستنشاق في بداية العلاج ثم مراقبة استخدامها في الزيارات اللاحقة.تعليقات.نسبة كبيرة من المرضى يرتكبون أخطاء عند استخدام أجهزة الاستنشاق. عند استخدام جهاز الاستنشاق بالجرعات المقننة (DPI) ، لا يلزم التنسيق بين الضغط على الزر والاستنشاق ، ولكن يلزم بذل جهد شهيق كافٍ لإنشاء تدفق شهيق كافٍ. عند استخدام جهاز الاستنشاق بالجرعات المقننة (MAI) ، لا يلزم تدفق الشهيق العالي ، ولكن يجب أن يكون المريض قادرًا على تنسيق تنشيط جهاز الاستنشاق مع بدء الشهيق.
يوصى باستخدام الفواصل عند وصف PDIs للقضاء على مشكلة التنسيق وتقليل ترسب الدواء في الجهاز التنفسي العلوي.
مستوى إقناع التوصيات أ (مستوى الدليل - 3).
في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن الحاد ، يوصى بإعطاء الأفضلية لـ PDI (بما في ذلك مع مباعد) أو جهاز الاستنشاق السائل.
مستوى إقناع التوصيات أ (مستوى الدليل - 3).
تعليقات.تستند هذه التوصية إلى حقيقة أن تدفق الشهيق لا يكفي دائمًا في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن الحاد باستخدام DPI.
تم وصف المبادئ الأساسية لاختيار جهاز الاستنشاق الصحيح في الملحق G7.
إدارة مرض الانسداد الرئوي المزمن المستقر.
يُنصح جميع المرضى الذين يعانون من مرض الانسداد الرئوي المزمن بتنفيذ تدابير غير دوائية ، ووصف موسع قصبي قصير المفعول للاستخدام حسب الحاجة ، والتطعيم ضد عدوى الأنفلونزا والمكورات الرئوية ، وعلاج الأمراض المصاحبة.تعليقات.تشمل التدخلات غير الدوائية الإقلاع عن التدخين ، وتقنية الاستنشاق والتدريب على الإدارة الذاتية ، ولقاحات الأنفلونزا والمكورات الرئوية ، والتشجيع على النشاط البدني ، وتقييم الحاجة إلى العلاج بالأكسجين طويل الأمد (VCT) والتهوية غير الغازية (NIV).
يُنصح جميع المرضى الذين يعانون من مرض الانسداد الرئوي المزمن بوصف DDBD - مزيج من DDAC / LABA أو أحد هذه الأدوية في العلاج الأحادي (الملحق ب).
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
إذا كان المريض يعاني من أعراض شديدة (mMRC ≥ 2 أو CAT 10) ، فمن المستحسن وصف مزيج من LAAD / LABA فور تحديد تشخيص مرض الانسداد الرئوي المزمن.
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
تعليقات.يعاني معظم المرضى المصابين بمرض الانسداد الرئوي المزمن من أعراض شديدة مثل ضيق التنفس وانخفاض تحمل التمارين الرياضية. يسمح تعيين مزيج من DDAH / LABA ، بسبب الحد الأقصى من توسع الشعب الهوائية ، بالتخفيف من ضيق التنفس ، وزيادة تحمل التمرينات وتحسين نوعية حياة المرضى.
يوصى ببدء العلاج الأحادي باستخدام موسع قصبي طويل المفعول (LABA أو LABA) في المرضى الذين لا يعانون من أعراض (mMRC< 2 или САТ.
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
تعليقات.ميزة DDAH لها تأثير أكثر وضوحًا على خطر التفاقم.
مع استمرار الأعراض (ضيق التنفس وانخفاض تحمل التمرينات) على خلفية العلاج الأحادي باستخدام LABD وحده ، يوصى بزيادة علاج موسع القصبات - التحويل إلى مزيج من DDAH / LABA (الملحق ب).
يوصى أيضًا بتعيين توليفة من DDAH / LABA بدلاً من العلاج الأحادي في حالات التفاقم المتكررة (2 أو أكثر من النوبات المعتدلة في غضون سنة واحدة أو على الأقل تفاقم حاد يتطلب دخول المستشفى) في المرضى الذين ليس لديهم مؤشرات على الربو وبدون فرط الحمضات في الدم (الملحق ب) .
مستوى إقناع التوصيات أ (مستوى الدليل - 2).
تعليقات.أدى الجمع بين DDAC / LABA glycopyrronium bromide / indacaterol في دراسة FLAME إلى تقليل مخاطر التفاقم المعتدل / الشديد لمرض الانسداد الرئوي المزمن بشكل أكثر فعالية من الجمع بين ICS / LABA (فلوتيكاسون / سالميتيرول) في مرضى COPD الذين يعانون من FEV1 بنسبة 25-60٪ متوقعة وبدون فرط الحمضات في الدم.
في حالة حدوث نوبات متكررة من التفاقم لدى مريض مصاب بمرض الانسداد الرئوي المزمن ومرض BA أو فرط الحمضات في الدم أثناء العلاج باستخدام ناهضات بيتا طويلة المفعول وحدها ، يُنصح المريض بوصف LABA / ICS (الملحق ب).
مستوى إقناع التوصيات أ (مستوى الدليل - 2).
تعليقات.معيار فرط الحمضات في الدم هو محتوى الحمضات في الدم (بدون تفاقم) 300 خلية لكل 1 ميكرولتر.
إذا حدثت نوبات تفاقم متكررة في مرضى الانسداد الرئوي المزمن المصابين بالربو أو فرط الحمضات أثناء العلاج بمزيج من DDAC / LABA ، يوصى بإضافة ICS للمريض (الملحق ب).
مستوى إقناع التوصيات أ (مستوى الدليل - 2).
تعليقات.قد يأتي المريض أيضًا إلى علاج ثلاثي مع فعالية غير كافية لعلاج IGCS / LABA ، عند إضافة LAAA إلى العلاج.
يمكن حاليًا إدارة العلاج الثلاثي مع LAAA / LABA / IGCS بطريقتين: 1) باستخدام تركيبة ثابتة من LAAA / LABA وجهاز استنشاق منفصل ICS ؛ 2) استخدام تركيبة ثابتة من LABA / IGCS وجهاز استنشاق DDAH منفصل. يعتمد الاختيار بين هذه الطرق على العلاج الأولي والامتثال لأجهزة الاستنشاق المختلفة وتوافر الأدوية.
في حالة التفاقم المتكرر للعلاج بمزيج من LAAA / LABA في مريض لا يعاني من الربو وفرط الحمضات أو انتكاس التفاقم على العلاج الثلاثي (LAHA / LABA / IGCS) ، يوصى بتوضيح النمط الظاهري لمرض الانسداد الرئوي المزمن ووصف النمط الظاهري المحدد العلاج (roflumilast ، N-acetylcysteine ، azithromycin ، إلخ ؛ - الملحق B).
مستوى إقناع التوصيات ب (مستوى الدليل - 3).
لا ينصح بتقليل حجم العلاج بتوسيع القصبات (في حالة عدم وجود AEs) حتى في حالة الحد الأقصى من تخفيف الأعراض.
قوة التوصية A (مستوى الدليل -2).
تعليقات.ويرجع ذلك إلى حقيقة أن مرض الانسداد الرئوي المزمن هو مرض تدريجي ، لذا فإن التطبيع الكامل لوظيفة الرئة غير ممكن.
في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن دون نوبات تفاقم متكررة ومع الحفاظ على وظائف الرئة (FEV1 50 ٪ من المتوقع) ، يوصى بإلغاء ICS تمامًا ، بشرط وصف DDBD.
مستوى قوة التوصية B (مستوى الدليل -2).
تعليقات.إذا رأى الطبيب أن المريض لا يحتاج إلى مواصلة العلاج بـ ICS ، أو حدثت AEs من هذا العلاج ، فيمكن عندئذٍ إلغاء ICS دون زيادة خطر التفاقم.
في المرضى الذين يعانون من FEV1< 50% от должного, получающих тройную терапию, рекомендуется постепенная отмена ИГКС со ступенчатым уменьшением его дозы в течение 3 месяцев .
قوة التوصية A (مستوى الدليل -3).
تعليقات.قيمة FEV1< 50% ранее считалось фактором риска частых обострений ХОБЛ и рассматривалось как показание к назначению комбинации ИГКС/ДДБА. В настоящее время такой подход не рекомендуется, поскольку он приводит к нежелательным эффектам и неоправданным затратам , хотя в реальной практике ИГКС и комбинации ИГКС/ДДБА назначаются неоправданно часто.
3.2 العلاج الجراحي.
يوصى بإجراء جراحة تصغير حجم الرئة لمرضى الانسداد الرئوي المزمن الذين يعانون من انتفاخ الرئة في الفص العلوي وضعف تحمل التمارين.مستوى إقناع التوصيات C (مستوى الدليل - 3).
تعليقات.يتم إجراء جراحة تصغير حجم الرئة عن طريق إزالة جزء من الرئة لتقليل الانتفاخ المفرط وتحقيق ضخ أكثر كفاءة لعضلات الجهاز التنفسي. في الوقت الحاضر ، لتقليل حجم الرئة ، من الممكن أيضًا استخدام طرق أقل توغلاً - انسداد القصبات الهوائية باستخدام الصمامات ، والغراء الخاص ، وما إلى ذلك ؛
يوصى بزراعة الرئة لعدد من المرضى الذين يعانون من مرض الانسداد الرئوي المزمن الشديد في وجود المؤشرات التالية: مؤشر BODE 7 نقاط (BODE - B - مؤشر كتلة الجسم (مؤشر كتلة الجسم) ، O - انسداد (انسداد) D - ضيق التنفس ( ضيق في التنفس) ، E - تحمل التمرين (تحمل النشاط البدني)) ، FEV1< 15% от должных, ≥ 3 обострений в предшествующий год, 1 обострение с развитием острой гиперкапнической дыхательной недостаточности (ОДН), среднетяжелая-тяжелая легочная гипертензия (среднее давление в легочной артерии ≥35 мм) .
مستوى إقناع التوصيات C (مستوى الدليل - 3).
تعليقات.يمكن أن يؤدي زرع الرئة إلى تحسين نوعية الحياة والأداء الوظيفي في مرضى تم اختيارهم بعناية يعانون من مرض الانسداد الرئوي المزمن.
3.3 علاجات أخرى.
العلاج بالأكسجين طويل الأمد.
يعد الفشل التنفسي المزمن (CRF) أحد أخطر مضاعفات مرض الانسداد الرئوي المزمن الذي يتطور في مراحله الأخيرة (النهائية). يتمثل العرض الرئيسي للفشل الكلوي المزمن في تطور نقص الأكسجة في الدم ، وما إلى ذلك ؛ انخفاض في محتوى الأكسجين في الدم الشرياني (PaO2).يعد VCT حاليًا أحد العلاجات القليلة التي يمكن أن تقلل من معدل الوفيات لدى مرضى الانسداد الرئوي المزمن. لا يؤدي نقص تأكسج الدم إلى تقصير عمر مرضى مرض الانسداد الرئوي المزمن فحسب ، بل له أيضًا عواقب وخيمة أخرى: تدهور نوعية الحياة ، وتطور كثرة الحمر ، وزيادة خطر عدم انتظام ضربات القلب أثناء النوم ، وتطور ارتفاع ضغط الدم الرئوي وتطوره. يمكن أن تقلل VCT أو تقضي على كل هذه الآثار السلبية لنقص الأكسجة في الدم.
يوصى باستخدام VCT لمرضى الانسداد الرئوي المزمن المصابين بقصور كلوي مزمن (انظر الملحق D8 للحصول على مؤشرات).
قوة التوصية A (مستوى الدليل -1).
تعليقات.يجب التأكيد على وجود علامات سريرية قلب رئوييقترح التعيين المبكر لـ VCT.
يعد تصحيح نقص الأكسجة في الدم بالأكسجين أكثر الطرق التي تم إثباتها من الناحية الفيزيولوجية المرضية لعلاج CRD. على عكس الصف ظروف طارئة(الالتهاب الرئوي ، الوذمة الرئوية ، الصدمة) ، يجب أن يكون استخدام الأكسجين في المرضى الذين يعانون من نقص تأكسج الدم المزمن ثابتًا وطويلًا ويتم إجراؤه عادةً في المنزل ، وهذا هو السبب في أن هذا النوع من العلاج يسمى VCT.
يوصى بتقييم معلمات تبادل الغازات ، التي تستند إليها مؤشرات VCT ، فقط خلال الحالة المستقرة للمرضى ، وما إلى ذلك ؛ 3-4 أسابيع بعد تفاقم مرض الانسداد الرئوي المزمن.
مستوى إقناع التوصيات C (مستوى الدليل - 3).
تعليقات.هذا هو الوقت المطلوب لاستعادة تبادل الغازات ونقل الأكسجين بعد فترة من ODN. قبل وصف VCT للمرضى الذين يعانون من مرض الانسداد الرئوي المزمن ، يوصى بالتأكد من استنفاد إمكانيات العلاج الدوائي وأن العلاج الممكنلا يؤدي إلى زيادة في PaO2 فوق القيم الحدودية.
عند وصف العلاج بالأكسجين ، يوصى بالسعي لتحقيق قيم PaO2 60 مم و SaO2 90٪.
مستوى إقناع التوصيات C (مستوى الدليل - 3).
لا ينصح باستخدام VCT لمرضى الانسداد الرئوي المزمن الذين يستمرون في التدخين ؛ عدم تلقي العلاج الدوائي المناسب الذي يهدف إلى التحكم في مسار مرض الانسداد الرئوي المزمن (موسعات الشعب الهوائية ، ICS) ؛ عدم وجود دوافع كافية لهذا النوع من العلاج.
مستوى إقناع التوصيات C (مستوى الدليل - 3).
يُنصح معظم مرضى الانسداد الرئوي المزمن بإجراء VCT لمدة 15 ساعة على الأقل في اليوم مع فترات قصوى بين الجلسات لا تتجاوز ساعتين على التوالي ، مع تدفق الأكسجين من 1-2 لتر / دقيقة.
مستوى إقناع التوصيات B (مستوى الدليل - 2).
تهوية منزلية طويلة.
فرط ثنائي أكسيد الكربون (TD ؛ زيادة التوتر الجزئي لثاني أكسيد الكربون في الدم الشرياني - PaCO2 ≥ 45 مم) هو علامة على انخفاض احتياطي التهوية مع المراحل النهائيةأمراض الرئة ويعمل أيضًا كعامل تنبؤ سلبي للمرضى المصابين بمرض الانسداد الرئوي المزمن. يغير فرط ثنائي أكسيد الكربون الليلي من حساسية مركز الجهاز التنفسي إلى ثاني أكسيد الكربون ، مما يؤدي إلى ارتفاع مستويات PaCO2 أثناء النهار ، مما يؤدي إلى عواقب سلبيةلوظيفة القلب والدماغ وعضلات الجهاز التنفسي. يؤدي الخلل الوظيفي في عضلات الجهاز التنفسي ، جنبًا إلى جنب مع الحمل العالي المقاومة والمرن والعتبة على الجهاز التنفسي ، إلى تفاقم فرط ثنائي أكسيد الكربون في مرضى الانسداد الرئوي المزمن ، مما يؤدي إلى ظهور "حلقة مفرغة" لا يمكن كسرها إلا عن طريق الدعم التنفسي (التهوية الرئوية).في مرضى الانسداد الرئوي المزمن المصابين بفشل كلوي مزمن مستقر والذين لا يحتاجون عناية مركزة، من الممكن إجراء دعم تنفسي طويل الأمد بشكل مستمر في المنزل - ما يسمى بالتهوية المنزلية طويلة الأمد للرئتين (LHVL).
يترافق استخدام DDWL في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن مع عدد من التأثيرات الفيزيولوجية المرضية الإيجابية ، وأهمها تحسين معايير تبادل الغازات - زيادة في PaO2 وانخفاض في PaCO2 ، وتحسين وظيفة عضلات الجهاز التنفسي ، زيادة في تحمل التمارين ، وتحسين نوعية النوم ، وانخفاض في LHI. أظهرت الدراسات الحديثة أنه مع وجود معايير مختارة بشكل مناسب لتهوية الرئة غير الغازية (NIV) ، من الممكن حدوث تحسن كبير في بقاء المرضى الذين يعانون من مرض الانسداد الرئوي المزمن المعقد بسبب فرط نشاط CRD.
يوصى باستخدام DDWL للمرضى الذين يعانون من مرض الانسداد الرئوي المزمن الذين يستوفون المعايير التالية:
- وجود أعراض الفشل الكلوي المزمن: الضعف ، ضيق التنفس ، صداع الصباح.
- وجود واحد مما يلي: PaCO2 55 ملم ، PaCO2 50-54 ملم وحلقات من إزالة التشبع الليلي (SaO2< 88% в течение более 5 мин во время O2-терапии 2 л/мин), PaCO2 50-54 мм и частые госпитализации вследствие развития повторных обострений (2 и более госпитализаций за 12 мес).
مستوى إقناع التوصيات أ (مستوى الدليل - 1).
جمعية الجهاز التنفسي الروسية
انسداد رئوي مزمن
تشوتشالين الكسندر جريجوريفيتش |
مدير مؤسسة الموازنة الحكومية الفيدرالية "معهد أبحاث أمراض الرئة" FMBA |
روسيا رئيس المجلس الروسي |
|
جمعية الجهاز التنفسي ، رئيس |
|
أخصائي أمراض الرئة بالقطعة |
|
وزارة الصحة في الاتحاد الروسي ، أكاديمي في الأكاديمية الروسية للعلوم الطبية ، أستاذ ، |
|
ايسانوف زوربيك رمضانوفيتش |
رئيس قسم علم وظائف الأعضاء الإكلينيكي |
و الأبحاث السريرية FSBI "NII |
|
أفديف سيرجي نيكولايفيتش |
نائب مدير ل عمل علمي, |
رئيس القسم السريري لمؤسسة الميزانية الفيدرالية للدولة "NII |
|
أمراض الرئة "FMBA من روسيا ، أستاذ ، دكتوراه في الطب |
|
بيلفسكي أندري |
أستاذ قسم أمراض الرئة SBEI HPE |
ستانيسلافوفيتش |
سميت الجامعة الروسية الوطنية للبحوث الطبية باسم N.I. بيروجوفا ، رأس |
معمل إعادة تأهيل مؤسسة الموازنة الحكومية الفيدرالية "NII |
|
طب الرئة "FMBA من روسيا ، أستاذ ، د. |
|
ليششينكو إيغور فيكتوروفيتش |
أستاذ بقسم Phthisology و |
طب الرئة GBOU VPO USMU ، رئيس |
|
أخصائي أمراض الرئة المستقل بوزارة الصحه |
|
منطقة سفيردلوفسك وإدارتها |
|
الرعاية الصحية ايكاترينبرج العلمية |
|
رئيس العيادة "طبى |
|
جمعية "المستشفى الجديد" ، أستاذ ، |
|
دكتوراه في العلوم الطبية ، دكتوراه فخرية من روسيا ، |
|
ميشرياكوفا ناتاليا نيكولايفنا |
أستاذ مشارك في قسم أمراض الرئة ، الجامعة الروسية الوطنية للبحوث الطبية |
سميت باسم ن. بيروجوفا ، باحث رئيسي |
|
مختبر إعادة التأهيل لمؤسسة الموازنة الفيدرالية للدولة "NII |
|
طب الرئة "FMBA of Russia، Ph.D. |
|
أوفشارينكو سفيتلانا إيفانوفنا |
استاذ قسم العلاج بالكلية رقم. |
1 كلية الطب GBOU VPO First |
|
MGMU لهم. هم. سيتشينوف ، أستاذ دكتور ، |
|
دكتوراه فخرية من الاتحاد الروسي |
|
شميلف يفغيني إيفانوفيتش |
رئيس قسم التفاضل |
تشخيص مرض السل CNIIT RAMS ، طبيب |
|
عسل. علوم ، أستاذ ، dms ، معلب |
|
عامل العلم من الاتحاد الروسي. |
المنهجية |
||
تعريف مرض الانسداد الرئوي المزمن وعلم الأوبئة |
||
الصورة السريرية لمرض الانسداد الرئوي المزمن |
||
مبادئ التشخيص |
||
الاختبارات الوظيفية في التشخيص والمراقبة |
||
مسار مرض الانسداد الرئوي المزمن |
||
التشخيص التفريقي لمرض الانسداد الرئوي المزمن |
||
التصنيف الحديث لمرض الانسداد الرئوي المزمن. مدمج |
||
تقييم شدة التيار. |
||
علاج مرض الانسداد الرئوي المزمن المستقر |
||
تفاقم مرض الانسداد الرئوي المزمن |
||
علاج لتفاقم مرض الانسداد الرئوي المزمن |
||
مرض الانسداد الرئوي المزمن والأمراض المصاحبة |
||
إعادة التأهيل وتثقيف المرضى |
||
1. المنهجية
الطرق المستخدمة لجمع / اختيار الأدلة:
البحث في قواعد البيانات الإلكترونية.
وصف الطرق المستخدمة لجمع / اختيار الأدلة:
الطرق المستخدمة لتقييم جودة الأدلة وقوتها:
إجماع الخبراء ؛
وصف |
||||||
دليل |
||||||
التحليلات التلوية جودة عالية، مراجعات منهجية |
||||||
التجارب المعشاة ذات الشواهد (RCTs) أو |
||||||
RCT مع مخاطر منخفضة للغاية من التحيز |
||||||
التحليلات الفوقية التي أجريت نوعيًا ، أو منهجية ، أو |
||||||
RCT مع مخاطر منخفضة من التحيز |
||||||
التحليلات التلوية أو المنهجية أو عالية المخاطر |
||||||
أخطاء منهجية |
||||||
جودة عالية |
مراجعات منهجية |
ابحاث |
||||
تحت السيطرة |
الفوج |
ابحاث. |
||||
مراجعات عالية الجودة لدراسات الحالات والشواهد أو |
||||||
دراسات أترابية ذات مخاطر منخفضة جدًا للتأثيرات |
||||||
الاختلاط أو الأخطاء المنهجية ومتوسط الاحتمال |
||||||
التسبب بالشىء |
||||||
دراسات وضبط الحالات التي أجريت بشكل جيد أو |
||||||
دراسات الأتراب مع متوسط مخاطر الآثار المربكة |
||||||
أو أخطاء منهجية ومتوسط احتمال السببية |
||||||
الترابط |
||||||
مراقبة الحالة أو دراسات الأتراب مع |
||||||
مخاطر عالية من الآثار المربكة أو الجهازية |
||||||
الأخطاء ومتوسط احتمال وجود علاقة سببية |
||||||
دراسات غير تحليلية (على سبيل المثال ، أوصاف الحالة, |
||||||
سلسلة من الحالات) |
||||||
رأي الخبراء |
||||||
الطرق المستخدمة لتحليل الأدلة:
المراجعات المنهجية مع جداول الأدلة.
وصف الطرق المستخدمة لتحليل الأدلة:
عند اختيار المنشورات كمصادر محتملة للأدلة ، تتم مراجعة المنهجية المستخدمة في كل دراسة للتأكد من صحتها. تؤثر نتائج الدراسة على مستوى الأدلة المخصصة للنشر ، والتي بدورها تؤثر على قوة التوصيات التي تليها.
تستند الدراسة المنهجية إلى عدة أسئلة أساسية تركز على سمات تصميم الدراسة التي لها تأثير كبير على صحة النتائج والاستنتاجات. قد تختلف هذه الأسئلة الرئيسية اعتمادًا على أنواع الدراسات والاستبيانات المستخدمة لتوحيد عملية تقييم النشر. استخدمت التوصيات استبيان MERGE الذي طورته وزارة الصحة في نيو ساوث ويلز. يهدف هذا الاستبيان إلى إجراء تقييم مفصل والتكيف وفقًا لمتطلبات جمعية الجهاز التنفسي الروسية (RRS) من أجل الحفاظ على التوازن الأمثل بين الدقة المنهجية والتطبيق العملي.
يمكن بالطبع أن تتأثر عملية التقييم بالعامل الذاتي. لتقليل الأخطاء المحتملة ، تم تقييم كل دراسة بشكل مستقل ، أي. عضوين مستقلين على الأقل من مجموعة العمل. تمت مناقشة أي اختلافات في التقييمات بالفعل من قبل المجموعة بأكملها في في قوة كاملة. إذا كان من المستحيل التوصل إلى توافق في الآراء ، يشارك خبير مستقل.
جداول الإثبات:
تم ملء جداول الأدلة من قبل أعضاء مجموعة العمل.
الأساليب المستخدمة لصياغة التوصيات:
وصف |
|
ما لا يقل عن تحليل تلوي واحد أو مراجعة منهجية أو معشاة ذات شواهد |
|
إثبات استدامة النتائج |
|
تم تقييم مجموعة الأدلة بما في ذلك نتائج الدراسة |
|
الاستدامة الشاملة للنتائج |
|
أدلة مستقرأة من الدراسات المصنفة 1 ++ |
|
تم تقييم مجموعة الأدلة بما في ذلك نتائج الدراسة |
|
الاستدامة الشاملة للنتائج ؛ |
|
أدلة مستقرأة من الدراسات المصنفة 2 ++ |
|
المستوى 3 أو 4 من الأدلة ؛ |
|
أدلة مستقرأة من الدراسات المصنفة 2+ |
نقاط الممارسة الجيدة (GPPs):
تحليل إقتصادي:
لم يتم إجراء تحليل التكلفة ولم يتم تحليل المنشورات المتعلقة باقتصاديات الدواء.
مراجعة الأقران الخارجية ؛
مراجعة الأقران الداخلية.
تمت مراجعة مسودة المبادئ التوجيهية هذه من قبل خبراء مستقلين طُلب منهم التعليق بشكل أساسي على المدى الذي يمكن فيه فهم تفسير الأدلة التي تقوم عليها التوصيات.
تم تلقي تعليقات من أطباء الرعاية الأولية ومعالجي المنطقة فيما يتعلق بوضوح عرض التوصيات وتقييمهم لأهمية التوصيات كأداة عمل في الممارسة اليومية.
تم إرسال المسودة أيضًا إلى مراجع غير طبي للتعليق من منظور المريض.
وقد تم تنظيم التعليقات الواردة من الخبراء بعناية ومناقشتها من قبل الرئيس وأعضاء الفريق العامل. تمت مناقشة كل بند وتم تسجيل التغييرات الناتجة على التوصيات. إذا لم يتم إجراء أي تغييرات ، فسيتم تسجيل أسباب رفض إجراء التغييرات.
التشاور وتقييم الخبراء:
تم نشر نسخة المسودة للمناقشة العامة على موقع RPO على الويب حتى يتمكن المشاركون من غير أعضاء المؤتمر من المشاركة في المناقشة وتحسين التوصيات.
فريق العمل:
من أجل المراجعة النهائية ومراقبة الجودة ، أعيد تحليل التوصيات من قبل أعضاء مجموعة العمل ، الذين توصلوا إلى استنتاج مفاده أن جميع تعليقات وتعليقات الخبراء قد تم أخذها في الاعتبار ، وخطر حدوث أخطاء منهجية في تطوير تم تصغير التوصيات.
2. تعريف مرض الانسداد الرئوي المزمن وعلم الأوبئة
تعريف
مرض الانسداد الرئوي المزمن هو مرض يمكن الوقاية منه وعلاجه ويتميز بحدوث استمرار لتدفق الهواء والذي عادة ما يكون تقدميًا ويرتبط باستجابة التهابية مزمنة ملحوظة للرئتين للجزيئات أو الغازات المسببة للأمراض. في بعض المرضى ، يمكن أن تؤثر التفاقمات والأمراض المصاحبة على الشدة الكلية لمرض الانسداد الرئوي المزمن (GOLD 2014).
تقليديا ، مرض الانسداد الرئوي المزمن يجمع بين التهاب الشعب الهوائية المزمن وانتفاخ الرئة. وعادة ما يعرف التهاب الشعب الهوائية المزمن سريريا على أنه وجود سعال مع
إنتاج البلغم لمدة 3 أشهر على الأقل خلال العامين المقبلين.
يُعرَّف انتفاخ الرئة شكليًا على أنه وجود توسع دائم في الممرات الهوائية البعيدة عن القصيبات الطرفية ، مرتبطًا بتدمير الجدران السنخية ، غير المرتبط بالتليف.
في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن ، غالبًا ما توجد كلتا الحالتين ، وفي بعض الحالات يكون من الصعب جدًا التمييز بينهما سريريًا في المراحل المبكرة من المرض.
لا يشمل مفهوم مرض الانسداد الرئوي المزمن الربو القصبي والأمراض الأخرى المرتبطة بانسداد الشعب الهوائية الذي يمكن عكسه بشكل سيئ (التليف الكيسي ، توسع القصبات ، التهاب القصيبات المسد).
علم الأوبئة
انتشار
مرض الانسداد الرئوي المزمن حاليًا مشكلة عالمية. في بعض أجزاء العالم ، يكون انتشار مرض الانسداد الرئوي المزمن مرتفعًا جدًا (أكثر من 20٪ في تشيلي) ، وفي مناطق أخرى يكون أقل (حوالي 6٪ في المكسيك). أسباب هذا التباين هي الاختلافات في طريقة حياة الناس وسلوكهم واتصالهم بالعديد من العوامل الضارة.
قدمت إحدى الدراسات العالمية (مشروع BOLD) فرصة فريدة لتقدير انتشار مرض الانسداد الرئوي المزمن باستخدام استبيانات موحدة واختبارات وظائف الرئة في السكان البالغين الذين تزيد أعمارهم عن 40 عامًا ، في كل من البلدان المتقدمة والنامية. كان معدل انتشار مرض الانسداد الرئوي المزمن من المرحلة الثانية وما فوق (GOLD 2008) ، وفقًا لدراسة BOLD ، بين الأشخاص الذين تزيد أعمارهم عن 40 عامًا 10.1 ± 4.8 ٪ ؛ بما في ذلك للرجال - 11.8 ± 7.9٪ وللنساء - 8.5 ± 5.8٪. وفقًا لدراسة وبائية حول انتشار مرض الانسداد الرئوي المزمن في منطقة سامارا (السكان الذين تبلغ أعمارهم 30 عامًا وما فوق) ، كان معدل انتشار مرض الانسداد الرئوي المزمن في العينة الإجمالية 14.5٪ (الرجال - 18.7٪ ، النساء - 11.2٪). وفقًا لنتائج دراسة روسية أخرى أجريت في منطقة إيركوتسك ، كان معدل انتشار مرض الانسداد الرئوي المزمن بين الأشخاص الذين تزيد أعمارهم عن 18 عامًا بين سكان الحضر 3.1 ٪ ، بين الريف 6.6 ٪. زاد انتشار مرض الانسداد الرئوي المزمن مع تقدم العمر: في الفئة العمرية من 50 إلى 69 عامًا ، عانى 10.1٪ من الرجال في المدينة و 22.6٪ في المناطق الريفية من المرض. تم تشخيص مرض الانسداد الرئوي المزمن بين كل ثانية تقريبًا من الرجال الذين تزيد أعمارهم عن 70 عامًا ويعيشون في المناطق الريفية.
معدل الوفيات
وفقًا لمنظمة الصحة العالمية ، يعد مرض الانسداد الرئوي المزمن حاليًا رابع سبب رئيسي للوفاة في العالم. يموت حوالي 2.75 مليون شخص كل عام بسبب مرض الانسداد الرئوي المزمن ، وهو ما يمثل 4.8 ٪ من جميع أسباب الوفاة. في أوروبا ، يختلف معدل الوفيات من مرض الانسداد الرئوي المزمن اختلافًا كبيرًا ، من 0.20 لكل 100،000 من السكان في اليونان والسويد وأيسلندا والنرويج ، إلى 80 لكل 100،000.
في أوكرانيا ورومانيا.
في الفترة من 1990 إلى 2000 الفتك منأمراض القلب والأوعية الدموية
في بشكل عام ومن السكتة الدماغية انخفض بنسبة 19.9٪ و 6.9٪ على التوالي ، بينما ارتفع معدل الوفيات من مرض الانسداد الرئوي المزمن بنسبة 25.5٪. لوحظ زيادة واضحة بشكل خاص في معدل الوفيات من مرض الانسداد الرئوي المزمن بين النساء.
تنبؤات الوفيات في مرضى الانسداد الرئوي المزمن هي عوامل مثل الشدة انسداد الشعب الهوائية، الحالة التغذوية (مؤشر كتلة الجسم) ، التحمل البدني حسب اختبار المشي لمدة 6 دقائق وشدة ضيق التنفس ، تواتر وشدة التفاقم ، ارتفاع ضغط الدم الرئوي.
الأسباب الرئيسية للوفاة عند مرضى الانسداد الرئوي المزمن هي فشل الجهاز التنفسي ، سرطان الرئةوأمراض القلب والأوعية الدموية وأورام التوطين الأخرى.
الأهمية الاجتماعية والاقتصادية لمرض الانسداد الرئوي المزمن
في في البلدان المتقدمة ، تحتل التكاليف الاقتصادية الإجمالية المرتبطة بمرض الانسداد الرئوي المزمن في هيكل أمراض الرئةالثاني بعد سرطان الرئة والأول
من حيث التكاليف المباشرة ، والتي تتجاوز التكاليف المباشرة للربو القصبي بمقدار 1.9 مرة. التكاليف الاقتصادية لكل مريض مرتبطة بمرض الانسداد الرئوي المزمن أعلى بثلاث مرات من تلك التي يتحملها مريض الربو القصبي. تشير التقارير القليلة عن التكاليف الطبية المباشرة لمرض الانسداد الرئوي المزمن إلى أن أكثر من 80٪ من الموارد المادية مخصصة لرعاية المرضى الداخليين وأقل من 20٪ لرعاية المرضى الخارجيين. وقد ثبت أن 73٪ من التكاليف تخص 10٪ من المرضى الذين يعانون من مسار حاد من المرض. أكبر ضرر اقتصادي ناتج عن علاج تفاقم مرض الانسداد الرئوي المزمن. في روسيا ، العبء الاقتصادي لمرض الانسداد الرئوي المزمن ، مع الأخذ في الاعتبار التكاليف غير المباشرة ، بما في ذلك التغيب (التغيب) والحاضر (عمل أقل فعالية بسبب سوء الحالة الصحية) ، هو 24.1 مليار روبل.
3. الصورة السريرية لمرض الانسداد الرئوي المزمن
في ظل ظروف التعرض لعوامل الخطر (التدخين ، كل من الملوثات النشطة والسلبية ، والملوثات الخارجية ، والوقود الحيوي ، وما إلى ذلك) ، يتطور مرض الانسداد الرئوي المزمن ببطء ويتطور تدريجيًا. خصوصية الصورة السريرية هي أن وقت طويليستمر المرض دون مظاهر سريرية واضحة (3 ، 4 ؛ د).
العلامات الأولى التي تدل على أن المرضى يلتمسون العناية الطبية هي السعال ، وغالبًا ما يكون مصحوبًا بإفراز بلغم و / أو ضيق في التنفس. تظهر هذه الأعراض بشكل أكبر في الصباح. خلال مواسم البرد ، تحدث "نزلات برد متكررة". هذه هي الصورة السريرية للظهور الأول للمرض ، والتي يعتبرها الطبيب مظهرًا من مظاهر التهاب الشعب الهوائية للمدخنين ، ولا يتم تشخيص مرض الانسداد الرئوي المزمن عمليًا في هذه المرحلة.
السعال المزمن ، الذي عادة ما يكون أول أعراض مرض الانسداد الرئوي المزمن ، غالبًا ما يقلل المرضى من تقديره لأنه يعتبر نتيجة متوقعة للتدخين و / أو التعرض لعوامل بيئية ضارة. عادة ، ينتج المرضى كمية صغيرة من البلغم اللزج. تحدث زيادة في إنتاج البلغم والسعال في أغلب الأحيان في أشهر الشتاء ، أثناء تفاقم العدوى.
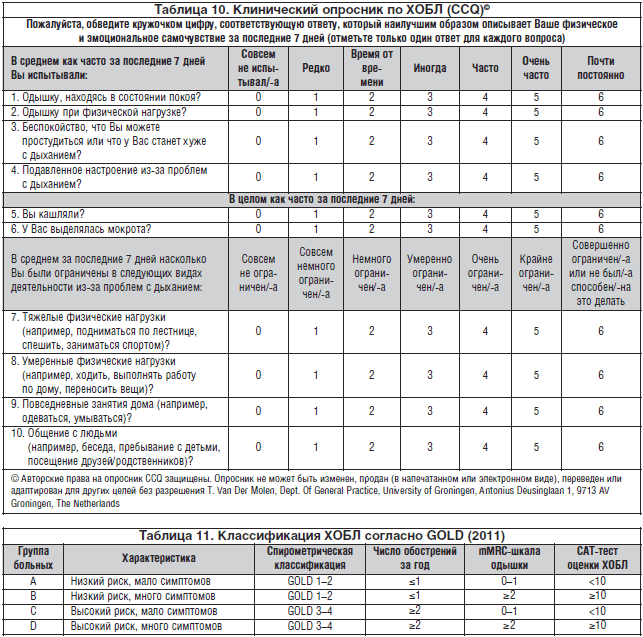
ضيق التنفس هو أهم أعراض مرض الانسداد الرئوي المزمن (4 ؛ د). غالبًا ما يكون بمثابة سبب لطلب المساعدة الطبية والسبب الرئيسي الذي يحد من نشاط عمل المريض. يتم تقييم تأثير ضيق التنفس على الصحة باستخدام استبيان المجلس الطبي البريطاني (MRC). في البداية ، يُلاحظ ضيق التنفس بمستوى عالٍ نسبيًا من النشاط البدني ، مثل الجري على أرض مستوية أو المشي على السلالم. مع تقدم المرض ، يزداد ضيق التنفس سوءًا وقد يحد حتى من النشاط اليومي ، ويحدث لاحقًا أثناء الراحة ، مما يجبر المريض على البقاء في المنزل (الجدول 3). بالإضافة إلى ذلك ، فإن تقييم ضيق التنفس على مقياس MRC هو أداة حساسة للتنبؤ ببقاء المرضى الذين يعانون من مرض الانسداد الرئوي المزمن.
الجدول 3. تقييم ضيق التنفس وفقا لمقياس مجلس البحوث الطبية (MRC) ضيق التنفس.
وصف |
|||
أشعر بضيق في التنفس فقط مع قوة جسدية |
|||
حمل |
|||
أتنفس عندما أمشي بسرعة على أرض مستوية أو |
|||
تسلق تل لطيف |
|||
بسبب ضيق التنفس ، أمشي ببطء أكثر على أرض مستوية ، |
|||
من الناس في نفس العمر ، أو يمنعني |
|||
أتنفس بينما أسير على أرض مستوية في المعتاد |
|||
tempe بالنسبة لي |
عند وصف عيادة مرض الانسداد الرئوي المزمن ، من الضروري مراعاة السمات المميزة لهذا المرض المعين: بدايته الإكلينيكية ، وغيابه أعراض محددةالتقدم المطرد للمرض.
تختلف شدة الأعراض تبعًا لمرحلة مسار المرض (مسار مستقر أو تفاقم). يجب اعتبار المستقرة الحالة التي لا تتغير فيها شدة الأعراض بشكل ملحوظ خلال أسابيع أو حتى أشهر ، وفي هذه الحالة ، لا يمكن اكتشاف تطور المرض إلا من خلال المراقبة الديناميكية طويلة المدى (6-12 شهرًا). مريض.
تفاقم المرض له تأثير كبير على الصورة السريرية - تدهور الحالة المتكرر (يستمر لمدة 2-3 أيام على الأقل) ، مصحوبًا بزيادة في شدة الأعراض و اضطرابات وظيفية. أثناء التفاقم ، هناك زيادة في شدة التضخم المفرط وما يسمى. مصائد هوائية مع انخفاض تدفق الزفير ، مما يؤدي إلى زيادة ضيق التنفس ، والذي عادة ما يكون مصحوبًا بظهور أو تكثيف الأزيز عن بعد ، والشعور بالضغط في الصدر ، وانخفاض تحمل التمرين. بالإضافة إلى ذلك ، هناك زيادة في شدة السعال ، وكمية البلغم ، وطبيعة فصله ، وتغير اللون واللزوجة (زيادة أو نقصان حاد). في الوقت نفسه ، تتدهور مؤشرات الأداء التنفس الخارجيوغازات الدم: تنخفض مؤشرات السرعة (FEV1 ، إلخ) ، وقد يحدث نقص تأكسج الدم وحتى فرط ثنائي أكسيد الكربون.
إن مسار مرض الانسداد الرئوي المزمن هو تناوب لمرحلة مستقرة وتفاقم للمرض ، ولكنه يحدث بشكل مختلف في الأشخاص المختلفين. ومع ذلك ، فإن تطور مرض الانسداد الرئوي المزمن أمر شائع ، خاصة إذا استمر المريض في التعرض لجزيئات أو غازات مستنشقة.
تعتمد الصورة السريرية للمرض أيضًا بشكل خطير على النمط الظاهري للمرض ، والعكس صحيح ، يحدد النمط الظاهري خصائص المظاهر السريرية لمرض الانسداد الرئوي المزمن. لسنوات عديدة ، كان هناك تقسيم للمرضى إلى أنماط ظاهرية منتفخة والتهاب الشعب الهوائية.
يتميز نوع التهاب الشعب الهوائية بغلبة علامات التهاب الشعب الهوائية (السعال والبلغم). يكون انتفاخ الرئة في هذه الحالة أقل وضوحًا. في النوع النفاخ ، على العكس من ذلك ، يعتبر انتفاخ الرئة هو المظهر المرضي الرئيسي ، وضيق التنفس يسود على السعال. ومع ذلك ، في الممارسة السريرية ، من النادر جدًا التمييز بين النمط الظاهري لانتفاخ الرئة أو التهاب الشعب الهوائية من مرض الانسداد الرئوي المزمن فيما يسمى. شكل "نقي" (سيكون من الأصح الحديث عن التهاب الشعب الهوائية السائد أو النمط الظاهري السائد للمرض). يتم عرض ميزات الأنماط الظاهرية بمزيد من التفصيل في الجدول 4.
الجدول 4. السمات السريرية والمخبرية لنمطين رئيسيين من مرض الانسداد الرئوي المزمن.
الخصائص |
خارجي |
قلة التغذية |
||||
بشرة وردية |
زراق منتشر |
|||||
الأطراف - برد |
أطرافه دافئة |
|||||
الأعراض السائدة |
||||||
هزيلة - مخاطية في كثير من الأحيان |
وفيرة - مخاطية في كثير من الأحيان |
|||||
عدوى الشعب الهوائية |
||||||
القلب الرئوي |
||||||
المرحلة النهائية |
||||||
التصوير الشعاعي |
تضخم مفرط |
يكسب |
رئوي |
|||
صدر |
فقاعي |
التغييرات ، |
يزيد |
|||
قلب "عمودي" |
حجم القلب |
|||||
الهيماتوكريت ،٪ |
||||||
PaO2 |
||||||
PaCO2 |
||||||
انتشار |
صغير |
|||||
قدرة |
انخفاض |
|||||
إذا كان من المستحيل تمييز غلبة نمط ظاهري واحد أو آخر ، يجب أن يتحدث المرء عن نمط ظاهري مختلط. في البيئات السريرية ، يكون المرضى المصابون بنوع مختلط من المرض أكثر شيوعًا.
بالإضافة إلى ما سبق ، يتم حاليًا تمييز الأنماط الظاهرية الأخرى للمرض. بادئ ذي بدء ، يشير هذا إلى ما يسمى النمط الظاهري المتداخل (مزيج من مرض الانسداد الرئوي المزمن و BA). على الرغم من أنه من الضروري التمييز بعناية بين مرضى الانسداد الرئوي المزمن والربو القصبي والاختلاف الكبير في الالتهاب المزمن في هذه الأمراض ، فقد يكون هناك بعض مرضى الانسداد الرئوي المزمن والربو في نفس الوقت. يمكن أن يتطور هذا النمط الظاهري في المرضى المدخنين الذين يعانون من الربو القصبي. إلى جانب ذلك ، ونتيجة للدراسات واسعة النطاق ، فقد تبين أن حوالي 20-30 ٪ من مرضى الانسداد الرئوي المزمن قد يكون لديهم انسداد في الشعب الهوائية قابل للعكس ، وفي التركيب الخلويتظهر الحمضات أثناء الالتهاب. يمكن أيضًا أن يُعزى بعض هؤلاء المرضى إلى النمط الظاهري لمرض الانسداد الرئوي المزمن + BA. هؤلاء المرضى يستجيبون بشكل جيد للعلاج بالكورتيكوستيرويد.
النمط الظاهري الآخر الذي تمت مناقشته مؤخرًا هو المرضى الذين يعانون من تفاقم متكرر (2 أو أكثر من التفاقم في السنة ، أو واحد أو أكثر من التفاقم مما يؤدي إلى الاستشفاء). يتم تحديد أهمية هذا النمط الظاهري من خلال حقيقة أن المريض يخرج من التفاقم مع انخفاض المعلمات الوظيفية للرئتين ، وتكرار التفاقم يؤثر بشكل مباشر على متوسط العمر المتوقع للمرضى ويتطلب نهجًا فرديًا للعلاج. يتطلب تحديد العديد من الأنماط الظاهرية الأخرى مزيدًا من التوضيح. لفتت العديد من الدراسات الحديثة الانتباه إلى الاختلاف في الاعراض المتلازمةمرض الانسداد الرئوي المزمن بين الرجال والنساء. كما اتضح فيما بعد ، تتميز النساء بفرط نشاط أكثر وضوحًا في الشعب الهوائية ، ويلاحظن ضيقًا أكثر وضوحًا في التنفس عند نفس مستويات انسداد الشعب الهوائية كما هو الحال عند الرجال ، إلخ. مع نفس المؤشرات الوظيفية عند النساء ، يحدث الأوكسجين بشكل أفضل من الرجال. ومع ذلك ، فإن النساء أكثر عرضة للإصابة بالتفاقم ، إلا أنهن يظهرن تأثيرًا أقل. تدريب جسديفي برامج إعادة التأهيل ، قم بتقييم نوعية الحياة الأقل وفقًا للاستبيانات القياسية.
من المعروف أن المرضى الذين يعانون من مرض الانسداد الرئوي المزمن لديهم العديد من المظاهر خارج الرئة للمرض بسبب التأثير الجهازي للمرض المزمن.
5
1 FGBOU VO RNIMU لهم. ن. بيروجوف من وزارة الصحة الروسية ، موسكو
2 معهد أبحاث أمراض الرئة ، الوكالة الفيدرالية الطبية والبيولوجية لروسيا ، موسكو
3 المؤسسة التعليمية الفيدرالية للميزانية الحكومية للتعليم العالي USMU التابعة لوزارة الصحة الروسية ، يكاترينبرج
4 FGAOU VO جامعة موسكو الطبية الحكومية الأولى. I. M. Sechenov من وزارة الصحة في روسيا (جامعة Sechenov) ، موسكو
5 FGBNU "TsNIIT" ، موسكو
للاقتباس: Chuchalin A.G. ، Aisanov Z.R. ، Avdeev S.N. ، Leshchenko IV ، Ovcharenko S.I. ، Shmelev E.I. المبادئ التوجيهية السريرية الفيدرالية لتشخيص وعلاج مرض الانسداد الرئوي المزمن // قبل الميلاد. 2014. رقم 5. ص 331
1. المنهجية
1. المنهجية
الطرق المستخدمة لجمع / اختيار الأدلة:
. البحث في قواعد البيانات الإلكترونية.
وصف الطرق المستخدمة لجمع / اختيار الأدلة:
. قاعدة الأدلة للتوصيات هي المنشورات المدرجة في مكتبة كوكرين ، وقواعد بيانات EMBASE و MEDLINE. كان عمق البحث 5 سنوات.
الطرق المستخدمة لتقييم جودة الأدلة وقوتها:
. إجماع الخبراء
. تقييم الأهمية وفقًا لمخطط التصنيف (الجدول 1).
الطرق المستخدمة لتحليل الأدلة:
. مراجعات التحليلات الوصفية المنشورة ؛
. المراجعات المنهجية مع جداول الأدلة.
وصف الطرق المستخدمة لتحليل الأدلة.
عند اختيار المنشورات كمصادر محتملة للأدلة ، تتم مراجعة المنهجية المستخدمة في كل دراسة للتأكد من صحتها. تؤثر نتائج الدراسة على مستوى الأدلة المخصصة للنشر ، والتي بدورها تؤثر على قوة التوصيات التي تليها.
تستند الدراسة المنهجية إلى عدة أسئلة أساسية تركز على سمات تصميم الدراسة التي لها تأثير كبير على صحة النتائج والاستنتاجات. قد تختلف هذه الأسئلة الرئيسية اعتمادًا على أنواع الدراسات والاستبيانات المستخدمة لتوحيد عملية تقييم النشر. استخدمت التوصيات استبيان MERGE الذي طورته وزارة الصحة في نيو ساوث ويلز. يهدف هذا الاستبيان إلى إجراء تقييم مفصل والتكيف وفقًا لمتطلبات جمعية الجهاز التنفسي الروسية من أجل الحفاظ على التوازن الأمثل بين الدقة المنهجية وإمكانية التطبيق العملي.
يمكن بالطبع أن تتأثر عملية التقييم بالعامل الذاتي. لتقليل الأخطاء المحتملة ، تم تقييم كل دراسة بشكل مستقل ، أي من قبل عضوين مستقلين على الأقل من مجموعة العمل. تمت مناقشة أي اختلافات في التقييمات بالفعل من قبل المجموعة بأكملها. إذا كان من المستحيل التوصل إلى توافق في الآراء ، يشارك خبير مستقل.
جداول الإثبات:
. تم ملء جداول الأدلة من قبل أعضاء مجموعة العمل.
الأساليب المستخدمة لصياغة التوصيات:
. إجماع الخبراء.
التوصيات الرئيسية:
يتم إعطاء قوة التوصيات (A-D) ، ومستويات الأدلة (1 ++ ، 1+ ، 1- ، 2 ++ ، 2+ ، 2 ، 3 ، 4) ومؤشرات الممارسة الجيدة (نقاط الممارسة الجيدة) عند تقديم نص التوصيات (الجدول 1). 1 و 2).
2. تعريف مرض الانسداد الرئوي المزمن (COPD) وعلم الأوبئة
تعريف:
مرض الانسداد الرئوي المزمن هو مرض يتميز بخلل في التنفس الانسدادي القابل للانعكاس جزئيًا والذي عادة ما يكون تقدميًا ويرتبط بزيادة الاستجابة الالتهابية المزمنة للرئتين لعمل الجسيمات أو الغازات المسببة للأمراض. في بعض المرضى ، يمكن أن تؤثر التفاقمات والأمراض المصاحبة على الشدة الكلية لمرض الانسداد الرئوي المزمن.
تقليديا ، مرض الانسداد الرئوي المزمن يجمع بين التهاب الشعب الهوائية المزمن وانتفاخ الرئة.
عادة ما يتم تعريف التهاب الشعب الهوائية المزمن سريريًا على أنه وجود سعال مع إفراز البلغم لمدة 3 أشهر على الأقل. على مدى العامين المقبلين. يُعرَّف انتفاخ الرئة شكليًا على أنه وجود توسع دائم في الممرات الهوائية البعيدة عن القصيبات الطرفية ، مرتبطًا بتدمير الجدران السنخية ، غير المرتبط بالتليف. في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن ، غالبًا ما توجد كلتا الحالتين ومن الصعب التمييز بينهما سريريًا.
لا يشمل مفهوم مرض الانسداد الرئوي المزمن الربو القصبي (BA) والأمراض الأخرى المرتبطة بانسداد الشعب الهوائية الذي يمكن عكسه بشكل سيئ (التليف الكيسي ، توسع القصبات ، التهاب القصيبات المسد).
علم الأوبئة
انتشار
يعتبر مرض الانسداد الرئوي المزمن مشكلة عالمية حاليًا. في بعض أجزاء العالم ، يكون انتشار مرض الانسداد الرئوي المزمن مرتفعًا جدًا (أكثر من 20٪ في تشيلي) ، وفي مناطق أخرى يكون أقل (حوالي 6٪ في المكسيك). أسباب هذا التباين هي الاختلافات في طريقة حياة الناس وسلوكهم واتصالهم بالعديد من العوامل الضارة.
قدمت إحدى الدراسات العالمية (مشروع BOLD) فرصة فريدة لتقدير انتشار مرض الانسداد الرئوي المزمن باستخدام استبيانات موحدة واختبارات وظائف الرئة في السكان البالغين الذين تزيد أعمارهم عن 40 عامًا في كل من البلدان المتقدمة والنامية. كان معدل انتشار مرض الانسداد الرئوي المزمن من المرحلة الثانية وما فوق (GOLD 2008) ، وفقًا لدراسة BOLD ، بين الأشخاص الذين تزيد أعمارهم عن 40 عامًا 10.1 ± 4.8٪ ، بما في ذلك الرجال - 11.8 ± 7.9٪ وللنساء - 8.5 ± 5.8٪. وفقًا لدراسة وبائية حول انتشار مرض الانسداد الرئوي المزمن في منطقة سامارا (السكان الذين تبلغ أعمارهم 30 عامًا وما فوق) ، كان معدل انتشار مرض الانسداد الرئوي المزمن في العينة الإجمالية 14.5٪ (بين الرجال - 18.7٪ ، بين النساء - 11.2٪). وفقًا لنتائج دراسة روسية أخرى أجريت في منطقة إيركوتسك ، كان معدل انتشار مرض الانسداد الرئوي المزمن بين الأشخاص الذين تزيد أعمارهم عن 18 عامًا بين سكان الحضر 3.1 ٪ ، بين سكان الريف - 6.6 ٪. زاد انتشار مرض الانسداد الرئوي المزمن مع تقدم العمر: في الفئة العمرية من 50 إلى 69 عامًا ، عانى 10.1٪ من الرجال في المدينة و 22.6٪ في المناطق الريفية من المرض. تم تشخيص مرض الانسداد الرئوي المزمن بين كل ثانية تقريبًا من الرجال الذين تزيد أعمارهم عن 70 عامًا ويعيشون في المناطق الريفية.
معدل الوفيات
وفقًا لمنظمة الصحة العالمية ، يعد مرض الانسداد الرئوي المزمن حاليًا رابع سبب رئيسي للوفاة في العالم. يموت حوالي 2.75 مليون شخص كل عام بسبب مرض الانسداد الرئوي المزمن ، وهو ما يمثل 4.8 ٪ من جميع أسباب الوفاة. في أوروبا ، يختلف معدل الوفيات من مرض الانسداد الرئوي المزمن اختلافًا كبيرًا: من 0.2 لكل 100 ألف من السكان في اليونان والسويد وأيسلندا والنرويج إلى 80 لكل 100 ألف في أوكرانيا ورومانيا.
بين عامي 1990 و 2000 ، انخفض معدل الوفيات من أمراض القلب والأوعية الدموية (CVD) بشكل عام والسكتة الدماغية بنسبة 19.9 ٪ و 6.9 ٪ على التوالي ، في حين ارتفع معدل الوفيات من مرض الانسداد الرئوي المزمن بنسبة 25.5 ٪. لوحظ زيادة واضحة بشكل خاص في معدل الوفيات من مرض الانسداد الرئوي المزمن بين النساء.
تنبؤات الوفيات في مرضى الانسداد الرئوي المزمن هي عوامل مثل شدة انسداد الشعب الهوائية ، والحالة التغذوية (مؤشر كتلة الجسم (BMI)) ، والتحمل البدني وفقًا لاختبار المشي لمدة 6 دقائق وشدة ضيق التنفس ، وتكرار وشدة التفاقم ، ارتفاع ضغط الشريان الرئوي.
الأسباب الرئيسية للوفاة في مرضى الانسداد الرئوي المزمن هي فشل الجهاز التنفسي (RF) وسرطان الرئة والأمراض القلبية الوعائية والأورام الموضعية الأخرى.
الأهمية الاجتماعية والاقتصادية لمرض الانسداد الرئوي المزمن
في البلدان المتقدمة ، تحتل التكاليف الاقتصادية الإجمالية المرتبطة بمرض الانسداد الرئوي المزمن ، في هيكل أمراض الرئة ، المرتبة الثانية بعد سرطان الرئة والمركز الأول من حيث التكاليف المباشرة ، متجاوزة التكاليف المباشرة لمرض الانسداد الرئوي المزمن بمقدار 1.9 مرة. التكاليف الاقتصادية لكل مريض مرتبطة بمرض الانسداد الرئوي المزمن أعلى بثلاث مرات من التكاليف الاقتصادية لكل مريض مصاب بالربو. تشير التقارير القليلة عن التكاليف الطبية المباشرة لمرض الانسداد الرئوي المزمن إلى أن أكثر من 80٪ من الموارد المادية مخصصة لرعاية المرضى الداخليين وأقل من 20٪ لرعاية المرضى الخارجيين. وقد ثبت أن 73٪ من التكاليف تخص 10٪ من المرضى الذين يعانون من مسار حاد من المرض. أكبر ضرر اقتصادي ناتج عن علاج تفاقم مرض الانسداد الرئوي المزمن. في روسيا ، العبء الاقتصادي لمرض الانسداد الرئوي المزمن ، مع الأخذ في الاعتبار التكاليف غير المباشرة ، بما في ذلك التغيب (التغيب) والحاضر (عمل أقل فعالية بسبب سوء الحالة الصحية) ، هو 24.1 مليار روبل.
3. الصورة السريرية لمرض الانسداد الرئوي المزمن
في ظل ظروف التعرض لعوامل الخطر (التدخين ، كل من الملوثات النشطة والسلبية ، والملوثات الخارجية ، والوقود الحيوي ، وما إلى ذلك) ، يتطور مرض الانسداد الرئوي المزمن ببطء ويتطور تدريجيًا. خصوصية الصورة السريرية هي أن المرض يستمر لفترة طويلة دون مظاهر سريرية واضحة (3 ، 4 ؛ د).
العلامات الأولى التي تدل على أن المرضى يلتمسون العناية الطبية هي السعال ، المصحوب غالبًا بإفراز البلغم و / أو ضيق التنفس. تظهر هذه الأعراض بشكل أكبر في الصباح. خلال مواسم البرد ، تحدث "نزلات برد متكررة". هذه هي الصورة السريرية لظهور المرض.
السعال المزمن - عادة ما يكون أول أعراض مرض الانسداد الرئوي المزمن - غالبًا ما يستخف به المرضى والأطباء ، لأنه يعتبر نتيجة متوقعة للتدخين و / أو التعرض لعوامل بيئية ضارة. عادة ، ينتج المرضى كمية صغيرة من البلغم اللزج. تحدث زيادة في إنتاج البلغم والسعال في أغلب الأحيان في أشهر الشتاء ، أثناء تفاقم العدوى.
ضيق التنفس هو أهم أعراض مرض الانسداد الرئوي المزمن (4 ؛ د). غالبًا ما يكون بمثابة سبب لطلب المساعدة الطبية والسبب الرئيسي الذي يحد من نشاط عمل المريض. يتم تقييم الأثر الصحي لضيق التنفس باستخدام استبيان مجلس البحوث الطبية البريطاني (mMRC). في البداية ، يُلاحظ ضيق التنفس بمستوى عالٍ نسبيًا من النشاط البدني - على سبيل المثال ، الجري على أرض مستوية أو المشي على السلالم. مع تقدم المرض ، يزداد ضيق التنفس سوءًا وقد يحد حتى من النشاط اليومي ، ويحدث لاحقًا أثناء الراحة ، مما يجبر المريض على البقاء في المنزل (الجدول 3). بالإضافة إلى ذلك ، فإن تقييم ضيق التنفس على مقياس mMRC هو أداة حساسة للتنبؤ ببقاء المرضى الذين يعانون من مرض الانسداد الرئوي المزمن.
عند وصف عيادة مرض الانسداد الرئوي المزمن ، من الضروري مراعاة السمات المميزة لهذا المرض المعين: بدايته الإكلينيكية ، وغياب الأعراض المحددة ، والتقدم المطرد للمرض.
تختلف شدة الأعراض تبعًا لمرحلة مسار المرض (مسار مستقر أو تفاقم). يجب اعتبار الحالة المستقرة الحالة التي لا تتغير فيها شدة الأعراض بشكل كبير لأسابيع أو حتى أشهر ، وفي هذه الحالة ، لا يمكن اكتشاف تطور المرض إلا من خلال المراقبة الديناميكية طويلة المدى (6-12 شهرًا) مريض.
يكون لتفاقم المرض تأثير خاص على الصورة السريرية - التدهور المتكرر للحالة (يستمر لمدة 2-3 أيام على الأقل) ، مصحوبًا بزيادة في شدة الأعراض والاضطرابات الوظيفية. أثناء التفاقم ، هناك زيادة في شدة التضخم المفرط وما يسمى بـ "مصائد الهواء" مع انخفاض تدفق الزفير ، مما يؤدي إلى زيادة ضيق التنفس ، والذي يصاحب عادة ظهور أو تكثيف الصفير عند التنفس عن بعد ، الشعور بضغط في الصدر ، وانخفاض في تحمل التمرينات. بالإضافة إلى ذلك ، هناك زيادة في شدة السعال ، وكمية البلغم ، وطبيعة فصله ، وتغير اللون واللزوجة (زيادة أو نقصان حاد). في الوقت نفسه ، تسوء مؤشرات وظيفة التنفس الخارجية (RF) وغازات الدم: تنخفض مؤشرات السرعة (حجم الزفير القسري في ثانية واحدة (FEV1) ، وما إلى ذلك) ، وقد يحدث نقص تأكسج الدم وحتى فرط ثنائي أكسيد الكربون. يمكن أن تبدأ التفاقم تدريجيًا ، تدريجيًا ، أو يمكن أن تتميز بتدهور سريع في حالة المريض مع تطور فشل تنفسي حاد ، وغالبًا ما يكون فشل البطين الأيمن.
إن مسار مرض الانسداد الرئوي المزمن هو تناوب لمرحلة مستقرة وتفاقم للمرض ، ولكنه يحدث بشكل مختلف في الأشخاص المختلفين. ومع ذلك ، فإن تطور مرض الانسداد الرئوي المزمن أمر شائع ، خاصة إذا استمر المريض في التعرض لجزيئات أو غازات مستنشقة. تعتمد الصورة السريرية للمرض أيضًا بشكل خطير على النمط الظاهري للمرض ، والعكس صحيح ، يحدد النمط الظاهري خصائص المظاهر السريرية لمرض الانسداد الرئوي المزمن. لسنوات عديدة ، كان هناك تقسيم للمرضى إلى أنماط ظاهرية منتفخة والتهاب الشعب الهوائية.
يتميز نوع التهاب الشعب الهوائية بغلبة علامات التهاب الشعب الهوائية (السعال والبلغم). يكون انتفاخ الرئة في هذه الحالة أقل وضوحًا. في النوع النفاخ ، على العكس من ذلك ، يعتبر انتفاخ الرئة هو المظهر المرضي الرئيسي ، وضيق التنفس يسود على السعال. ومع ذلك ، في الممارسة السريرية ، من النادر جدًا التمييز بين النمط الظاهري لانتفاخ الدم أو التهاب الشعب الهوائية من مرض الانسداد الرئوي المزمن في ما يسمى بالشكل "النقي" (سيكون من الأصح التحدث عن التهاب الشعب الهوائية السائد أو النمط الظاهري الغالب للمرض). يتم عرض ميزات الأنماط الظاهرية بمزيد من التفصيل في الجدول 4.
إذا كان من المستحيل تمييز غلبة نمط ظاهري واحد أو آخر ، يجب أن يتحدث المرء عن نمط ظاهري مختلط. في البيئات السريرية ، يكون المرضى المصابون بنوع مختلط من المرض أكثر شيوعًا.
بالإضافة إلى ما سبق ، يتم حاليًا تمييز الأنماط الظاهرية الأخرى للمرض. بادئ ذي بدء ، يشير هذا إلى ما يسمى النمط الظاهري المتداخل (مزيج من مرض الانسداد الرئوي المزمن و BA). من الضروري التفريق الدقيق بين مرضى الانسداد الرئوي المزمن والربو. ولكن على الرغم من الاختلافات الكبيرة في الالتهاب المزمن في هذه الأمراض ، فقد يكون هناك بعض المرضى من مرض الانسداد الرئوي المزمن والربو في نفس الوقت. قد يتطور هذا النمط الظاهري لدى المدخنين المصابين بالربو. إلى جانب ذلك ، ونتيجة للدراسات واسعة النطاق ، تبين أن حوالي 20-30٪ من مرضى الانسداد الرئوي المزمن يمكن أن يكون لديهم انسداد قصبي قابل للعكس ، وتظهر الحمضات في التركيب الخلوي أثناء الالتهاب. يمكن أيضًا أن يُعزى بعض هؤلاء المرضى إلى النمط الظاهري لمرض الانسداد الرئوي المزمن + BA. هؤلاء المرضى يستجيبون بشكل جيد للعلاج بالكورتيكوستيرويد.
النمط الظاهري الآخر الذي تمت مناقشته مؤخرًا هو المرضى الذين يعانون من التفاقم المتكرر (2 أو أكثر من التفاقم في السنة أو نوبة أو أكثر مما يؤدي إلى الاستشفاء). يتم تحديد أهمية هذا النمط الظاهري من خلال حقيقة أن المريض يخرج من تفاقم مع انخفاض المعلمات الوظيفية للرئتين ، وتكرار التفاقم يؤثر بشكل مباشر على متوسط العمر المتوقع للمرضى ، ومن الضروري اتباع نهج فردي للعلاج. يتطلب تحديد العديد من الأنماط الظاهرية الأخرى مزيدًا من التوضيح. لفتت العديد من الدراسات الحديثة الانتباه إلى الاختلافات في المظاهر السريرية لمرض الانسداد الرئوي المزمن بين الرجال والنساء. كما اتضح ، تتميز النساء بفرط نشاط الجهاز التنفسي بشكل أكثر وضوحًا ، ويلاحظن ضيقًا أكثر وضوحًا في التنفس عند نفس مستويات انسداد الشعب الهوائية كما هو الحال عند الرجال ، وما إلى ذلك. مع نفس المؤشرات الوظيفية ، يكون الأوكسجين عند النساء أفضل منه في رجال. ومع ذلك ، فإن النساء أكثر عرضة للإصابة بالتفاقم ، ويظهرن تأثيرًا أقل للتدريب البدني في برامج إعادة التأهيل ، ويصنفن جودة حياتهن (QoL) بشكل أقل وفقًا للاستبيانات القياسية.
من المعروف أن مرضى الانسداد الرئوي المزمن لديهم العديد من المظاهر خارج الرئة للمرض بسبب التأثير الشامل للالتهاب المزمن المتأصل في مرض الانسداد الرئوي المزمن. بادئ ذي بدء ، يتعلق هذا بخلل في عضلات الهيكل العظمي المحيطية ، مما يساهم بشكل كبير في تقليل تحمل التمرين. يلعب الالتهاب المزمن المستمر دورًا مهمًا في تلف بطانة الأوعية الدموية وتطور تصلب الشرايين لدى مرضى الانسداد الرئوي المزمن ، والذي يساهم بدوره في نمو أمراض القلب والأوعية الدموية (ارتفاع ضغط الدم الشرياني (AH) ، وأمراض القلب التاجية (CHD) ، واحتشاء عضلة القلب الحاد). AMI) ، قصور القلب (HF)) عند مرضى الانسداد الرئوي المزمن ويزيد من خطر الوفاة. تتجلى التغييرات في الحالة التغذوية بوضوح. في المقابل ، يمكن أن تكون الحالة التغذوية المنخفضة بمثابة عامل خطر مستقل لوفاة المرضى. يساهم الالتهاب الجهازي أيضًا في الإصابة بهشاشة العظام. المرضى الذين يعانون من مرض الانسداد الرئوي المزمن لديهم علامات أكثر وضوحا لهشاشة العظام مقارنة مع نفس الفئات العمرية للأشخاص غير المصابين بمرض الانسداد الرئوي المزمن. في الآونة الأخيرة ، تم الاهتمام بحقيقة أنه بالإضافة إلى كثرة الحمر ، يحدث فقر الدم في 10-20 ٪ من مرضى الانسداد الرئوي المزمن. سببها غير مفهوم تمامًا ، ولكن هناك سبب للاعتقاد بأنه نتيجة لتأثير جهازي للالتهاب المزمن في مرض الانسداد الرئوي المزمن.
تؤثر الاضطرابات العصبية والنفسية تأثيرا كبيرا على الصورة السريرية للمرض ، ويتجلى ذلك في فقدان الذاكرة ، والاكتئاب ، وظهور "المخاوف" واضطراب النوم.
يتميز مرضى الانسداد الرئوي المزمن بالتطور المتكرر للأمراض المصاحبة التي تحدث في المرضى المسنين ، بغض النظر عن وجود مرض الانسداد الرئوي المزمن، ولكن إذا كان موجودًا ، فمن الأرجح (أمراض الشرايين التاجية ، ارتفاع ضغط الدم ، تصلب الشرايين في أوعية الأطراف السفلية ، إلخ). آخر الأمراض المصاحبة(داء السكري (DM) ، مرض الجزر المعدي المريئي ، الورم الحميد في البروستاتا ، التهاب المفاصل) قد تتعايش مع مرض الانسداد الرئوي المزمن لأنها جزء من عملية الشيخوخة ولها أيضًا تأثير كبير على الصورة السريرية لمريض الانسداد الرئوي المزمن.
في عملية طبيعية تطور مرض الانسداد الرئوي المزمنقد تتغير الصورة السريرية مع الأخذ في الاعتبار المضاعفات الناشئة للمرض: الالتهاب الرئوي ، استرواح الصدر ، DN الحاد (ARN) ، الانسداد الرئوي (PE) ، توسع القصبات ، النزف الرئوي ، تطور القلب الرئوي وتعاوضه مع فشل الدورة الدموية الحاد.
تلخيصًا لوصف الصورة السريرية ، يجب التأكيد على أن شدة المظاهر السريرية للمرض تعتمد على العديد من العوامل المذكورة أعلاه. كل هذا ، إلى جانب شدة التعرض لعوامل الخطر ، فإن معدل تطور المرض يخلق مظهر المريض في فترات مختلفة من حياته.
4. مبادئ التشخيص
من أجل التشخيص الصحيح لمرض الانسداد الرئوي المزمن ، من الضروري أولاً الاعتماد على الأحكام الأساسية (الأساسية) الناشئة عن تعريف المرض. يجب أن يؤخذ في الاعتبار تشخيص مرض الانسداد الرئوي المزمن في جميع المرضى الذين يعانون من السعال أو إنتاج البلغم أو ضيق التنفس ويتم تحديد عوامل الخطر لمرض الانسداد الرئوي المزمن. في الحياه الحقيقيهفي المراحل الأولى من المرض ، لا يعتبر المدخن نفسه مريضًا ، لأنه يقيّم السعال على أنه حالة طبيعية، إذا نشاط العمللم يتم كسرها بعد. حتى ظهور ضيق التنفس الذي يحدث أثناء المجهود البدني يعتبره عنده نتيجة الشيخوخة أو التقليل.
العامل الرئيسي الذي يساعد على تشخيص مرض الانسداد الرئوي المزمن هو إثبات حقيقة التعرض للاستنشاق للأعضاء التنفسية للعوامل المسببة للأمراض ، في المقام الأول دخان التبغ. عند تقييم حالة التدخين ، يُشار دائمًا إلى مؤشر الشخص المُدخِّن (سنوات العبوة). عند جمع سوابق المريض ، ينبغي أيضًا إيلاء اهتمام كبير لتحديد نوبات التدخين السلبي. وهذا ينطبق على جميع الفئات العمرية بما في ذلك تعرض الجنين لدخان التبغ في الرحم نتيجة التدخين من قبل المرأة الحامل نفسها أو من حولها. يعتبر التعرض للاستنشاق المهني ، إلى جانب التدخين ، من العوامل المساهمة في ظهور مرض الانسداد الرئوي المزمن. يتعلق الأمر أشكال مختلفةتلوث الهواء في مكان العمل ، بما في ذلك الغازات والهباء الجوي ، والتعرض للدخان من الوقود الأحفوري.
وبالتالي ، يجب أن يشمل تشخيص مرض الانسداد الرئوي المزمن المجالات التالية:
- تحديد عوامل الخطر ؛
- تجسيد أعراض الانسداد ؛
- مراقبة الوظيفة التنفسية للرئتين.
ويترتب على ذلك أن تشخيص مرض الانسداد الرئوي المزمن يعتمد على تحليل عدد من المراحل:
- إنشاء صورة لفظية للمريض على أساس المعلومات المستقاة من محادثة معه (جمع دقيق لسجلات الذاكرة) ؛
- الفحص الموضوعي (الجسدي) ؛
- نتائج الدراسات المختبرية والأدوات. يجب دائمًا تأكيد تشخيص مرض الانسداد الرئوي المزمن عن طريق قياس التنفس. قيم FEV1 بعد توسع القصبات / السعة الحيوية القسرية (FVC)<70% - обязательный признак ХОБЛ, который существует на всех стадиях заболевания.
نظرًا لحقيقة أن مرض الانسداد الرئوي المزمن ليس له مظاهر محددة وأن معيار التشخيص هو مؤشر قياس التنفس ، يمكن أن يظل المرض غير مشخص لفترة طويلة. ترتبط مشكلة نقص التشخيص أيضًا بحقيقة أن العديد من الأشخاص المصابين بمرض الانسداد الرئوي المزمن لا يشعرون بالمرض بسبب ضيق التنفس في مرحلة معينة من تطور المرض ولا يقعون في مجال رؤية الطبيب. ويترتب على ذلك أنه في الغالبية العظمى من الحالات يتم تشخيص مرض الانسداد الرئوي المزمن في مراحل الإعاقة من المرض.
ستساهم المحادثة التفصيلية مع كل مريض مدخن في الكشف المبكر عن المرض ، حيث يمكن تحديد العلامات المميزة لتطور الالتهاب المزمن في القصبات ، وخاصة السعال ، من خلال الاستجواب النشط وغياب الشكاوى.
أثناء المحادثة مع المريض ، يمكنك استخدام الاستبيان لتشخيص مرض الانسداد الرئوي المزمن * (الجدول 5).
في عملية تكوين تغييرات لا رجعة فيها في شجرة الشعب الهوائية وحمة الرئة ، يظهر ضيق في التنفس (في محادثة مع المريض ، من الضروري تقييم شدته ، والاتصال بالنشاط البدني ، وما إلى ذلك).
في المراحل المبكرة من المرض (إذا كان المريض في هذا الوقت لا يزال يلفت انتباه الطبيب لسبب ما) ، لا يكشف الفحص عن أي تشوهات مميزة لمرض الانسداد الرئوي المزمن ، لكن عدم وجود أعراض سريرية لا يستبعد وجوده. مع زيادة في انتفاخ الرئة ومكون لا رجعة فيه من انسداد الشعب الهوائية ، يمكن أن يحدث الزفير من خلال شفاه مغلقة بإحكام أو مطوية ، مما يشير إلى انهيار الزفير الواضح في القصبات الصغيرة ويبطئ معدل تدفق هواء الزفير ، مما يخفف من حالة المرضى. قد تكون العلامات الأخرى للتضخم المفرط عبارة عن صندوق على شكل برميل ، واتجاه أفقي للأضلاع ، وانخفاض في بلادة القلب.
يعد تضمين عضلات Scalenae و Sternocleidomastoideus في فعل التنفس مؤشرًا على زيادة تفاقم انتهاك آليات التنفس وزيادة الحمل على الجهاز التنفسي. قد تكون علامة أخرى هي الحركة المتناقضة للجدار الأمامي لتجويف البطن - تراجعها أثناء الشهيق ، مما يشير إلى إجهاد الحجاب الحاجز. يؤدي تسطيح الحجاب الحاجز إلى تراجع الضلوع السفلية أثناء الشهيق (علامة هوفر) وتوسيع الزاوية الحدابية القصية. مع إرهاق عضلات الجهاز التنفسي ، غالبًا ما يحدث فرط ثنائي أكسيد الكربون ، الأمر الذي يتطلب تقييمًا مناسبًا.
أثناء الفحص البدني للمرضى ، من الممكن تحديد وجود انسداد في الشعب الهوائية من خلال الاستماع إلى صفير جاف ، وأثناء الإيقاع ، يؤكد صوت قرع محاصر وجود تضخم مفرط.
من بين طرق التشخيص المخبرية ، تشمل الدراسات الإلزامية فحص الدم السريري والفحص الخلوي للبلغم. في حالة انتفاخ الرئة الحاد والمريض الشاب ، يجب تحديد α1-antitrypsin. مع تفاقم المرض ، تكون كثرة الكريات البيض العدلات مع تحول طعنة وزيادة في ESR هي الأكثر شيوعًا. وجود زيادة عدد الكريات البيضاء بمثابة حجة إضافية لصالح عامل معدي كسبب لتفاقم مرض الانسداد الرئوي المزمن. يمكن الكشف عن كل من فقر الدم (نتيجة لمتلازمة التهابية عامة) وكثرة الحمر. متلازمة كثرة الكريات الحمر (زيادة عدد خلايا الدم الحمراء ، ارتفاع مستوى الهيموجلوبين -
> 16 جم / ديسيلتر عند النساء و> 18 جم / ديسيلتر عند الرجال ، قد تشير الزيادة في نسبة الهيماتوكريت> 47٪ عند النساء و> 52٪ عند الرجال) إلى وجود نقص أكسجين حاد وطويل الأمد.
يوفر الفحص الخلوي للبلغم معلومات عن الطبيعة العملية الالتهابيةودرجة تعبيره. يزيد تحديد الخلايا غير النمطية من يقظة الأورام ويتطلب استخدام طرق فحص إضافية.
ثقافي البحوث الميكروبيولوجيةيُنصح بإجراء البلغم مع التقدم غير المنضبط للعملية المعدية واستخدامه لاختيار العلاج بالمضادات الحيوية المنطقية. لنفس الغرض ، الفحص البكتيريولوجيمحتويات الشعب الهوائية التي تم الحصول عليها عن طريق تنظير القصبات.
يجب إجراء تصوير الصدر بالأشعة السينية لجميع المرضى الذين يشتبه في إصابتهم بمرض الانسداد الرئوي المزمن. هذه الطريقة ليست أداة حساسة لإجراء التشخيص ، ولكنها تسمح باستبعاد الأمراض الأخرى المصحوبة بأعراض سريرية مماثلة (الورم ، والسل ، وفشل القلب الاحتقاني ، وما إلى ذلك) ، وفي فترة التفاقم - للكشف عن الالتهاب الرئوي ، والانصباب الجنبي ، استرواح الصدر العفوي ، إلخ. بالإضافة إلى ذلك ، يمكن الكشف عن العلامات الإشعاعية التالية لانسداد الشعب الهوائية: تسطيح القبة وتقييد حركة الحجاب الحاجز في حركات التنفس، تغيير في الحجم الأمامي الخلفي لتجويف الصدر ، توسيع الفضاء خلف القص ، الموقع الرأسي للقلب.
يعتبر فحص تنظير القصبات وسيلة إضافية لتشخيص مرض الانسداد الرئوي المزمن لاستبعاد الأمراض والحالات الأخرى التي تحدث مع أعراض مماثلة.
يتم إجراء تخطيط كهربية القلب وتخطيط صدى القلب لاستبعاد الأصل القلبي لأعراض الجهاز التنفسي وللتعرف على علامات تضخم القلب الأيمن.
يجب على جميع المرضى المشتبه في إصابتهم بمرض الانسداد الرئوي المزمن إجراء قياس التنفس.
5. الاختبارات التشخيصية الوظيفية
مراقبة مسار مرض الانسداد الرئوي المزمن
قياس التنفس هو الطريقة الرئيسية لتشخيص وتوثيق التغيرات في وظائف الرئة في مرض الانسداد الرئوي المزمن. على أساس مؤشرات قياس التنفس ، تم تصنيف مرض الانسداد الرئوي المزمن وفقًا لشدة اضطرابات التنفس الانسدادي. يسمح لك باستبعاد الأمراض الأخرى ذات الأعراض المماثلة.
قياس التنفس هو الدراسة الأولية المفضلة لتقييم وجود وشدة انسداد مجرى الهواء.
المنهجية
. هناك العديد من التوصيات لاستخدام قياس التنفس كوسيلة لتشخيص وتحديد شدة مرض الانسداد الرئوي.
. يمكن اعتبار دراسة الوظيفة الرئوية بطريقة قياس التنفس القسري مكتملة إذا تم الحصول على 3 مناورات تنفسية مقبولة تقنيًا. في الوقت نفسه ، يجب أن تكون النتائج قابلة للتكرار: يجب ألا تختلف مؤشرات FVC القصوى والتالية ، بالإضافة إلى مؤشرات FEV1 القصوى والتالية ، بما لا يزيد عن 150 مل. في الحالات التي لا تتجاوز فيها قيمة FVC 1000 مل ، يجب ألا يتجاوز الحد الأقصى للفرق المسموح به في كل من FVC و FEV1 100 مل.
. إذا لم يتم الحصول على نتائج قابلة للتكرار بعد 3 محاولات ، فيجب مواصلة مناورات التنفس حتى 8 محاولات. يمكن أن تؤدي المزيد من مناورات التنفس إلى إجهاد المريض ، وفي حالات نادرة ، انخفاض في FEV1 أو FVC.
. إذا انخفضت القيم بأكثر من 20٪ من القيمة الأولية نتيجة للمناورات القسرية المتكررة ، فيجب إيقاف المزيد من الاختبارات لصالح سلامة المرضى ، ويجب أن تنعكس ديناميكيات المؤشرات في التقرير. يجب أن يقدم التقرير نتائج رسومية وقيم عددية لثلاث محاولات على الأقل.
. يمكن استخدام نتائج المحاولات المقبولة تقنيًا ولكن غير القابلة للتكرار في كتابة استنتاج يشير إلى أنها غير قابلة للتكرار.
مظاهر قياس التنفس لمرض الانسداد الرئوي المزمن
أثناء قياس التنفس ، يتجلى مرض الانسداد الرئوي المزمن من خلال تقييد تدفق الهواء الزفير بسبب زيادة مقاومة مجرى الهواء (الشكل 1).
يتميز النوع الانسدادي لاضطرابات التهوية بانخفاض نسبة FEV1 / FVC<0,7.
هناك انخفاض في الجزء الزفيري لمنحنى حجم التدفق ، وتأخذ ركبته الهابطة شكلًا مقعرًا. يعد فقدان الخطية في النصف السفلي من منحنى حجم التدفق سمة مميزة لاضطرابات التهوية المسدودة ، حتى عندما تكون نسبة FEV1 / FVC> 0.7. شدة التغييرات تعتمد على شدة اضطرابات الانسداد.
مع تطور انسداد الشعب الهوائية ، هناك انخفاض إضافي في تدفق الزفير ، وزيادة في "مصائد الهواء" والتضخم المفرط للرئتين ، مما يؤدي إلى انخفاض في FVC. لاستبعاد اضطرابات الانسداد المقيدة المختلطة ، من الضروري قياس سعة الرئة الكلية (TLC) عن طريق تخطيط تحجم الجسم.
لتقييم شدة انتفاخ الرئة ، يجب فحص REL ونشر DSL.
اختبار الانعكاس (اختبار توسع القصبات)
إذا تم تسجيل علامات انسداد الشعب الهوائية أثناء دراسة قياس التنفس الأولية ، فمن المستحسن إجراء اختبار الانعكاس (اختبار موسع القصبات) من أجل تحديد درجة قابلية الانعكاس للانسداد تحت تأثير أدوية موسعات الشعب الهوائية.
لدراسة إمكانية عكس الانسداد ، يتم إجراء اختبارات باستخدام موسعات الشعب الهوائية المستنشقة ، وتقييم تأثيرها على FEV1. لا يوصى باستخدام المؤشرات الأخرى لمنحنى حجم التدفق ، والتي يتم اشتقاقها وحسابها بشكل أساسي من FVC.
المنهجية
. عند إجراء الاختبار ، يوصى باستخدام موسعات الشعب الهوائية قصيرة المفعول في الحد الأقصى للجرعة المفردة:
- لمنبهات β2 - سالبوتامول 400 ميكروغرام ؛
- للأدوية المضادة للكولين - إبراتروبيوم بروميد 160 ميكروغرام.
. في بعض الحالات ، من الممكن استخدام مزيج من مضادات الكولين ومنبهات البيتا 2 فعل قصيرفي الجرعات المحددة. يجب استخدام أجهزة الاستنشاق بالجرعات المقننة مع مباعد.
. يجب إجراء دراسة قياس التنفس المتكررة بعد 15 دقيقة. بعد الاستنشاق
ناهضات β2 أو بعد 30-45 دقيقة. بعد استنشاق مضادات الكولين أو توليفها
ناهضات β2.
معايير الاستجابة الإيجابية
يعتبر اختبار توسع القصبات موجبًا إذا وصل معامل توسع القصبات (CBD) أو تجاوز 12٪ بعد استنشاق موسع قصبي ، وكانت الزيادة المطلقة 200 مل أو أكثر:
CBD \ u003d (FEV1 بعد (مل) - مرجع FEV1 (مل) / مرجع FEV1 (مل)) × 100٪
زيادة مطلقة (مل) = FEV1 بعد (مل) - FEV1 المرجع. (مل)
حيث FEV1 المرجع. - قيمة مؤشر قياس التنفس قبل استنشاق موسع القصبات ، FEV1 بعد - قيمة المؤشر بعد استنشاق موسع القصبات.
لاستنتاج اختبار موسع قصبي إيجابي ، يجب استيفاء كلا المعيارين.
عند تقييم اختبار توسع القصبات ، من المهم أن تأخذ في الاعتبار ردود الفعل السلبية من من نظام القلب والأوعية الدموية: تسرع القلب ، عدم انتظام ضربات القلب ، ارتفاع ضغط الدم ، وكذلك ظهور أعراض مثل الهياج أو الرعشة.
يمكن التقليل من التباين التقني لنتائج قياس التنفس من خلال معايرة المعدات المنتظمة ، وتعليمات المريض الدقيقة ، وتدريب الموظفين.
القيم الصحيحة
تعتمد القيم الصحيحة على معلمات القياسات البشرية ، وخاصة الطول والجنس والعمر والعرق. ومع ذلك ، ينبغي أيضًا مراعاة التباين الفردي. لذلك ، في الأشخاص الذين لديهم مؤشرات أساسية أعلى من المستوى المتوسط ، مع تطور أمراض الرئة ، ستنخفض هذه المؤشرات مقارنة بالمؤشرات الأولية ، ولكن لا يزال من الممكن أن تظل ضمن المعيار السكاني.
المراقبة (دراسات متسلسلة)
تعكس مراقبة مؤشرات قياس التنفس (FEV1 و FVC) بشكل موثوق ديناميكيات التغيرات في وظائف الرئة أثناء المتابعة طويلة المدى ، ومع ذلك ، من الضروري مراعاة إمكانية التباين التقني والبيولوجي للنتائج.
في الأفراد الأصحاء ، تعتبر التغييرات في FVC و FEV1 مهمة سريريًا إذا تجاوز الفرق 5 ٪ أثناء الدراسات المتكررة في غضون يوم واحد ، و 12 ٪ في غضون عدة أسابيع.
الزيادة في معدل التدهور في وظائف الرئة (أكثر من 40 مل / سنة) ليست علامة إلزامية لمرض الانسداد الرئوي المزمن. بالإضافة إلى ذلك ، لا يمكن تأكيدها بشكل فردي ، لأن المستوى المقبول لتغير FEV1 في دراسة واحدة يتجاوز هذه القيمة بشكل كبير ويبلغ 150 مل.
مراقبة ذروة تدفق الزفير (PEF)
يستخدم PSV لاستبعاد التباين اليومي المتزايد في المؤشرات ، وأكثر خصائص الربو والاستجابة للعلاج الدوائي.
مسجل أفضل مؤشربعد 3 محاولات لإجراء مناورة إجبارية مع توقف مؤقت لا يتجاوز ثانيتين بعد الإلهام. تتم المناورة جالسًا أو واقفًا. يتم أخذ المزيد من القياسات إذا تجاوز الفرق بين قيمتي PSV القصوى 40 لترًا / دقيقة.
يستخدم PEF لتقدير تقلبات تدفق الهواء عبر قياسات متعددة تم أخذها على مدار أسبوعين على الأقل. يمكن تسجيل التباين المتزايد بقياسات مزدوجة خلال يوم واحد. القياسات الأكثر تواترا تحسن التقدير. يتم تحقيق زيادة في دقة القياس في هذه الحالة على وجه الخصوص في المرضى الذين يعانون من انخفاض الامتثال.
من الأفضل احتساب متغير PSV على أنه الفرق بين القيم القصوى والدنيا كنسبة مئوية من متوسط أو أقصى قيمة PSV اليومية.
يبلغ الحد الأعلى للقيم العادية للتغير من المؤشر الأقصى حوالي 20٪ عند إجراء 4 قياسات أو أكثر في غضون يوم واحد. ومع ذلك ، قد يكون أقل عند استخدام القياسات المزدوجة.
يمكن زيادة تقلب PSV في الأمراض التي غالبًا ما يتم تمييزها. لذلك ، في الممارسة السريرية ، هناك مستوى أقل من الخصوصية لزيادة التباين في PSV مقارنة بالدراسات السكانية.
يجب تفسير قيم PEF مع الأخذ في الاعتبار الحالة السريرية. دراسة PSV قابلة للتطبيق فقط لمراقبة المرضى الذين لديهم تشخيص محدد بالفعل لمرض الانسداد الرئوي المزمن.
6. التشخيص التفريقي لمرض الانسداد الرئوي المزمن
تتمثل المهمة الرئيسية للتشخيص التفريقي لمرض الانسداد الرئوي المزمن في استبعاد الأمراض ذات الأعراض المماثلة. على الرغم من الاختلافات الواضحة بين BA و COPD في آليات التطور والمظاهر السريرية ومبادئ الوقاية والعلاج ، فإن هذين المرضين لهما بعض السمات المشتركة. بالإضافة إلى ذلك ، يمكن أيضًا الجمع بين هذه الأمراض في شخص واحد.
يعتمد التشخيص التفريقي لـ BA و COPD على تكامل البيانات السريرية الأساسية ونتائج الاختبارات الوظيفية والمخبرية. تظهر ملامح الالتهاب في مرض الانسداد الرئوي المزمن و BA في الشكل 2.
ويرد في الجدول 6 نقاط الدخول الرائدة للتشخيص التفريقي لهذه الأمراض.
في مراحل معينة من تطور مرض الانسداد الرئوي المزمن ، وخاصة في أول لقاء مع المريض ، يصبح من الضروري تمييزه عن عدد من الأمراض ذات الأعراض المتشابهة. تظهر السمات المميزة الرئيسية لها في الجدول 7.
التشخيص التفريقي في مراحل مختلفة من تطور مرض الانسداد الرئوي المزمن له خصائصه الخاصة. في حالة مرض الانسداد الرئوي المزمن الخفيف ، فإن الشيء الرئيسي هو تحديد الاختلافات عن الأمراض الأخرى المرتبطة بعوامل العدوان البيئي التي تحدث تحت الإكلينيكي أو مع أعراض قليلة. بادئ ذي بدء ، هذا ينطبق على خيارات مختلفة التهاب الشعب الهوائية المزمن. تنشأ صعوبة عند القيام تشخيص متباينفي المرضى الذين يعانون من مرض الانسداد الرئوي المزمن الشديد. لا يتم تحديده فقط من خلال شدة حالة المريض ، وشدة التغيرات التي لا رجعة فيها ، ولكن أيضًا من خلال مجموعة كبيرة من الأمراض المصاحبة (IHD ، ارتفاع ضغط الدم ، أمراض التمثيل الغذائي ، إلخ).
7. التصنيف الحديث لمرض الانسداد الرئوي المزمن.
تقييم شامل لشدة مسار المرض
استند تصنيف مرض الانسداد الرئوي المزمن (الجدول 8) في السنوات الأخيرة إلى مؤشرات الحالة الوظيفية للرئتين ، بناءً على قيم ما بعد توسع القصبات لـ FEV1 ، وتم تمييز 4 مراحل من المرض فيه.
تخلت لجنة الخبراء في برنامج GOLD 2011 عن استخدام مصطلح "مراحل" ، لأن هذا المؤشر يعتمد فقط على قيمة FEV1 ولم يكن كافياً لوصف شدة المرض. أظهرت الدراسات الحديثة أن التدريج غير متوفر في جميع حالات المرض. لا يوجد دليل على الوجود الحقيقي لمراحل مرض الانسداد الرئوي المزمن (الانتقال من مرحلة إلى أخرى باستخدام العلاج الحديث). في الوقت نفسه ، تظل قيم FEV1 ذات صلة ، لأنها تعكس الدرجة (من المرحلة الخفيفة 1 ، على التوالي ، إلى شديدة للغاية - المرحلة الرابعة) من شدة الحد من تدفق الهواء. يتم استخدامها في تقييم شامل لشدة مرضى الانسداد الرئوي المزمن.
في مراجعة وثيقة GOLD في عام 2011 ، تم اقتراح ذلك تصنيف جديد، بناءً على تقييم متكامل لشدة مرضى الانسداد الرئوي المزمن. لا يأخذ في الاعتبار فقط شدة انسداد الشعب الهوائية (درجة ضعف سالكية الشعب الهوائية) وفقًا لنتائج دراسة قياس التنفس ، ولكن أيضًا البيانات السريرية حول المريض: عدد حالات تفاقم مرض الانسداد الرئوي المزمن سنويًا وشدة الأعراض السريرية وفقًا لنتائج mMRC (الجدول 3) واختبار تقييم مرض الانسداد الرئوي المزمن (CAT) (الجدول 9).
من المعروف أن "المعيار الذهبي" لتقييم تأثير الأعراض على جودة الحياة هي نتائج الاستبيان التنفسي لمستشفى سانت جورج (SGRQ) ، مقياس "الأعراض". في الممارسة السريرية ، وجد اختبار تقييم CAT استخدامًا أوسع ، ومؤخراً ، استبيان مرض الانسداد الرئوي المزمن (CCQ).
في GOLD 2013 ، تم توسيع تقييم الأعراض بشكل أكبر بسبب استخدام مقياس CCQ ، مما يجعل من الممكن تحديد الأعراض ليوم واحد وللأسبوع الماضي ومنحها ليس فقط خاصية نوعية ، ولكن أيضًا خاصية سريرية ( الجدول 10).
يتم احتساب الدرجة النهائية من مجموع الدرجات التي تم الحصول عليها عند الإجابة على جميع الأسئلة ، وتقسيمها على 10. بقيمتها<1 симптомы оцениваются как невыраженные, а при ≥1 - выраженные, т. е. оказывающие влияние на жизнь пациента. Вместе с тем еще окончательно не установлены значения CCQ, соответствующие выраженному влиянию симптомов на КЖ, эквивалентные значениям SGRQ. Пограничными значениями отличия выраженных от невыраженных симптомов предлагаются значения 1,0-1,5 (GOLD 2014).
يتم عرض تصنيف مرض الانسداد الرئوي المزمن بناءً على توصيات برنامج GOLD في الجدول 11.
عند تقييم درجة الخطر ، يوصى بتحديد أعلى درجة وفقًا لمحدودية تدفق الهواء من GOLD أو تاريخ التفاقم.
في الإصدار الجديد من GOLD 2013 ، تمت إضافة شرط أنه إذا كان المريض يعاني من تفاقم واحد في العام السابق أدى إلى دخول المستشفى (أي تفاقم شديد) ، فيجب تصنيف المريض على أنه شديد الخطورة.
وبالتالي ، فإن التقييم المتكامل لتأثير مرض الانسداد الرئوي المزمن على مريض معين يجمع بين تقييم الأعراض وتصنيف قياس التنفس مع تقييم مخاطر التفاقم.
مع وضع ما سبق في الاعتبار ، قد يبدو تشخيص مرض الانسداد الرئوي المزمن كما يلي:
"مرض الانسداد الرئوي المزمن ..." متبوعًا بتقييم:
- شدة (I-IV) انسداد الشعب الهوائية.
- شدة الأعراض السريرية: شديدة (CAT ≥10 ، mMRC ≥2 ، CCQ ≥1) ، غير معبر عنها (CAT<10, mMRC <2, CCQ <1);
- تواتر التفاقم: نادر (0-1) ، متكرر (2) ؛
- النمط الظاهري لمرض الانسداد الرئوي المزمن (إن أمكن) ؛
- الأمراض المصاحبة.
إن دور الأمراض المصاحبة مهم للغاية في تقييم شدة مرض الانسداد الرئوي المزمن ، ومع ذلك ، حتى في أحدث توصية GOLD لعام 2013 ، لم تجد مكانًا مناسبًا في التصنيف أعلاه.
8. علاج مرض الانسداد الرئوي المزمن المستقر
الهدف الرئيسي من العلاج هو منع تطور المرض. يتم وصف أهداف العلاج في الجدول 12.
الاتجاهات الرئيسية للعلاج:
أولاً: التأثيرات غير الدوائية:
- الحد من تأثير عوامل الخطر ؛
- برامج تعليمية.
يتم عرض طرق التعرض غير الدوائية في الجدول 13.
في المرضى الذين يعانون من مرض شديد (GOLD 2-4) ، يجب استخدام إعادة التأهيل الرئوي كإجراء ضروري.
ثانيًا. العلاج الطبي
يعتمد اختيار حجم العلاج الدوائي على شدة الأعراض السريرية وقيمة FEV1 بعد توسع القصبات وتواتر تفاقم المرض (الجداول 14 ، 15).
مخططات العلاج الدوائي للمرضى الذين يعانون من مرض الانسداد الرئوي المزمن ، تم تجميعها مع مراعاة التقييم الشامل لشدة مرض الانسداد الرئوي المزمن (تواتر تفاقم المرض ، وشدة الأعراض السريرية ، ومرحلة مرض الانسداد الرئوي المزمن ، التي تحددها درجة ضعف سالكية الشعب الهوائية) ، ترد في الجدول 16.
تشمل العلاجات الأخرى العلاج بالأكسجين ودعم الجهاز التنفسي والعلاج الجراحي.
العلاج بالأوكسجين
وجد أن إعطاء الأكسجين على المدى الطويل (O2) (> 15 ساعة / يوم) يزيد من البقاء على قيد الحياة في المرضى الذين يعانون من DN المزمن ونقص تأكسج الدم الشديد أثناء الراحة (B ، 2 ++).
دعم الجهاز التنفسي
تستخدم التهوية غير الغازية (NIV) على نطاق واسع في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن الشديد المستقر.
قد يكون الجمع بين NIV والعلاج بالأكسجين طويل الأمد فعالاً في مرضى مختارين ، خاصة في وجود فرط ثنائي أكسيد الكربون الصريح أثناء النهار.
جراحة
جراحة تصغير حجم الرئة (LUL)
يتم إجراء RULA عن طريق إزالة جزء من الرئة لتقليل التضخم المفرط وتحقيق ضخ أكثر كفاءة لعضلات الجهاز التنفسي. يتم استخدامه في المرضى الذين يعانون من انتفاخ الرئة في الفص العلوي وانخفاض تحمل التمارين.
زرع الرئة
يمكن أن يؤدي زرع الرئة إلى تحسين جودة الحياة والأداء الوظيفي في المرضى الذين تم اختيارهم بعناية والذين يعانون من مرض الانسداد الرئوي المزمن الشديد. معايير الاختيار هي FEV1<25% от должной величины, РаО2 <55 мм рт. ст., РаСО2 >50 مم زئبق فن. عند تنفس هواء الغرفة وارتفاع ضغط الدم الرئوي (Pra> 40 مم زئبق).
9. تفاقم مرض الانسداد الرئوي المزمن
تعريف ومعنى تفاقم مرض الانسداد الرئوي المزمن
تطور التفاقم هو سمة مميزة لمسار مرض الانسداد الرئوي المزمن. كما حدده GOLD (2013): "تفاقم مرض الانسداد الرئوي المزمن هو حدث حاد يتميز بتفاقم أعراض الجهاز التنفسي التي تتجاوز التقلبات اليومية العادية وتؤدي إلى تغيير في نظام العلاج المستخدم".
يعد تفاقم مرض الانسداد الرئوي المزمن أحد أكثر الأسباب شيوعًا وراء طلب المرضى للرعاية الطبية الطارئة. يؤدي التطور المتكرر للتفاقم لدى مرضى الانسداد الرئوي المزمن إلى تدهور طويل الأمد (يصل إلى عدة أسابيع) في وظيفة الجهاز التنفسي وتبادل الغازات ، وتطور أسرع للمرض ، وانخفاض كبير في نوعية حياة المرضى ويرتبط ذلك تكاليف اقتصادية كبيرة للعلاج. علاوة على ذلك ، تفاقم مرض الانسداد الرئوي المزمن يؤدي إلى تعويض الأمراض المزمنة المصاحبة. التفاقم الشديد لمرض الانسداد الرئوي المزمن هو السبب الرئيسي للوفاة بين المرضى. في الأيام الخمسة الأولى من بداية التفاقم ، يزداد خطر الإصابة بالـ AMI بأكثر من مرتين.
تصنيف تفاقم مرض الانسداد الرئوي المزمن
أحد أشهر تصنيفات شدة تفاقم مرض الانسداد الرئوي المزمن ، والذي اقترحه فريق عمل تفاقم مرض الانسداد الرئوي المزمن ، معروض في الجدول 17.
ستير وآخرون. طور مقياسًا جديدًا لتقييم تشخيص المرضى الذين يعانون من تفاقم مرض الانسداد الرئوي المزمن الذين تم إدخالهم إلى المستشفى. تم تحديد أقوى 5 مؤشرات للنتيجة المميتة: 1) شدة ضيق التنفس على مقياس eMRCD ؛ 2) قلة الكريات البيض في الدم المحيطي (<0,05 клеток x109/л); 3) признаки консолидации паренхимы легких по данным рентгенографии грудной клетки; 4) ацидоз крови (pH <7,3) и 5) мерцательная аритмия. Перечисленные признаки были объединены в шкалу DECAF (по аббревиатуре первых букв в английской транскрипции) (табл. 17).
أظهر هذا المقياس قدرة تمييزية ممتازة للتنبؤ بالوفاة أثناء تفاقم مرض الانسداد الرئوي المزمن.
أسباب التفاقم
الأسباب الأكثر شيوعًا لتفاقم مرض الانسداد الرئوي المزمن هي التهابات الجهاز التنفسي البكتيرية والفيروسية وملوثات الهواء ، ولكن لا يمكن تحديد أسباب ما يقرب من 20-30 ٪ من حالات التفاقم.
من بين البكتيريا التي تؤدي إلى تفاقم مرض الانسداد الرئوي المزمن ، تلعب المستدمية النزلية غير القابلة للنمط والعقدية الرئوية والموراكسيلا النزلية الدور الأكبر. أظهرت الدراسات التي شملت المرضى الذين يعانون من التفاقم الشديد لمرض الانسداد الرئوي المزمن أن البكتيريا المعوية سالبة الجرام و Pseudomonas aeruginosa قد تكون أكثر شيوعًا في مثل هؤلاء المرضى (الجدول 18).
تعد الفيروسات الأنفية أحد الأسباب الأكثر شيوعًا للعدوى الفيروسية التنفسية الحادة وقد تكون سببًا مهمًا لتفاقم مرض الانسداد الرئوي المزمن. يُلاحظ أن تفاقم مرض الانسداد الرئوي المزمن يحدث غالبًا في أشهر الخريف والشتاء. قد تترافق الزيادة في عدد حالات تفاقم مرض الانسداد الرئوي المزمن مع زيادة انتشار الالتهابات الفيروسية التنفسية في أشهر الشتاء وزيادة حساسية ظهارة الجهاز التنفسي العلوي تجاهها في موسم البرد.
تشمل الحالات التي قد تشبه و / أو تفاقم التفاقم الالتهاب الرئوي ، والـ PE ، وفشل القلب الاحتقاني ، وعدم انتظام ضربات القلب ، واسترواح الصدر ، والانصباب الجنبي. يجب التمييز بين هذه الشروط والتفاقم ، وإذا وجدت ، يجب إجراء العلاج المناسب.
10. علاج تفاقم مرض الانسداد الرئوي المزمن
يتم عرض تكتيكات إدارة المرضى الذين يعانون من مرض الانسداد الرئوي المزمن بدرجات متفاوتة من التفاقم في الجدول 19.
استنشاق موسعات الشعب الهوائية
يعد تعيين موسعات الشعب الهوائية المستنشقة أحد الروابط الرئيسية في علاج تفاقم مرض الانسداد الرئوي المزمن (A ، 1 ++). تقليديا ، يتم وصف المرضى الذين يعانون من تفاقم مرض الانسداد الرئوي المزمن إما منبهات البيتا-2 سريعة المفعول (سالبوتامول ، فينوتيرول) أو مضادات الكولين سريعة المفعول (إبراتروبيوم بروميد). فعالية ناهضات β2 وبروميد الإبراتروبيوم في تفاقم مرض الانسداد الرئوي المزمن هي نفسها تقريبًا (B ، 2 ++) ، وميزة β2-agonists هي بداية أسرع للعمل ، والأدوية المضادة للكولين - سلامة عالية وتحمل جيد. اليوم ، يعتبر العديد من الخبراء العلاج المركب β2-agonist / ipratropium bromide بمثابة الاستراتيجية المثلى لإدارة تفاقم مرض الانسداد الرئوي المزمن (B ، 2 ++) ، خاصة في علاج مرضى الانسداد الرئوي المزمن الذين يعانون من التفاقم الشديد.
GKS
وفقًا للدراسات السريرية حول تفاقم مرض الانسداد الرئوي المزمن الذي يتطلب دخول المستشفى ، فإن الكورتيكوستيرويدات الجهازية تقلل من وقت بداية الهدوء ، وتحسن وظائف الرئة (FEV1) وتقلل من نقص الأكسجة في الدم (PaO2) ، ويمكن أن تقلل أيضًا من خطر الانتكاس المبكر وفشل العلاج ، وتقليل الطول البقاء في المستشفى (أ ، 1+). يوصى عمومًا بدورة بريدنيزولون عن طريق الفم 30-40 مجم / يوم لمدة 5-14 يومًا (B ، 2 ++). وفقًا للبيانات الحديثة ، فإن المرضى الذين يعانون من تفاقم مرض الانسداد الرئوي المزمن وفرط الحمضات في الدم> 2 ٪ لديهم أفضل استجابة للكورتيكوستيرويدات الجهازية (C ، 2+).
البديل الأكثر أمانًا للكورتيكوستيرويدات الجهازية في حالات تفاقم مرض الانسداد الرئوي المزمن هو الكورتيكوستيرويدات المستنشقة ، وخاصة الكورتيكوستيرويدات المرذاذ (B ، 2 ++).
العلاج المضاد للبكتيريا (ABT)
نظرًا لأن البكتيريا هي سبب بعيد كل البعد عن جميع تفاقم مرض الانسداد الرئوي المزمن (50 ٪) ، فمن المهم تحديد مؤشرات وصف ABT في تطور التفاقم. توصي الدلائل الإرشادية الحالية بالمضادات الحيوية للمرضى الذين يعانون من أشد حالات تفاقم مرض الانسداد الرئوي المزمن ، مثل أولئك الذين يعانون من تفاقم أنثونيزن من النوع الأول (على سبيل المثال ، إذا كان هناك زيادة في ضيق التنفس ، وزيادة حجم البلغم ودرجة قيحية) أو النوع الثاني (وجود 2 من 3 علامات مدرجة) ) (ب ، ++ 2). في المرضى الذين يعانون من سيناريوهات مماثلة لتفاقم مرض الانسداد الرئوي المزمن ، تكون المضادات الحيوية أكثر فعالية ، لأن سبب هذه التفاقم هو عدوى بكتيرية. يوصى أيضًا باستخدام المضادات الحيوية للمرضى الذين يعانون من التفاقم الشديد لمرض الانسداد الرئوي المزمن الذي يتطلب تدخلًا جائرًا أو NIV (D ، 3). يساعد استخدام المؤشرات الحيوية مثل بروتين سي التفاعلي (CRP) في تحسين تشخيص وإدارة المرضى الذين يعانون من تفاقم مرض الانسداد الرئوي المزمن (C ، 2+). تعتبر زيادة مستويات بروتين سي التفاعلي (CRP) 15 مجم / لتر أثناء تفاقم مرض الانسداد الرئوي المزمن علامة حساسة على وجود عدوى بكتيرية.
يعتمد اختيار أنسب المضادات الحيوية لعلاج تفاقم مرض الانسداد الرئوي المزمن على العديد من العوامل ، مثل شدة مرض الانسداد الرئوي المزمن ، وعوامل الخطر للنتائج السلبية للعلاج (على سبيل المثال ، التقدم في السن ، وانخفاض قيم FEV1 ، والتفاقم المتكرر السابق ، والأمراض المصاحبة للمضادات الحيوية السابقة العلاج (د ، 3)).
في حالات التفاقم الخفيف والمتوسط لمرض الانسداد الرئوي المزمن بدون عوامل خطر ، يوصى بتعيين الماكروليدات الحديثة (أزيثروميسين ، كلاريثروميسين) ، السيفالوسبورين (سيفيكسيم ، إلخ) (الجدول 18). يوصى باستخدام أموكسيسيلين / كلافولانات أو فلوروكينولونات الجهاز التنفسي (ليفوفلوكساسين أو موكسيفلوكساسين) كعوامل الخط الأول للمرضى الذين يعانون من تفاقم مرض الانسداد الرئوي المزمن وعوامل الخطر (ب ، 2 ++). معرضون لخطر الإصابة بعدوى المتصورة الزنجارية والسيبروفلوكساسين والأدوية الأخرى ذات النشاط المضاد للخلايا (B ، 2 ++).
العلاج بالأوكسجين
يشكل نقص الأكسجين في الدم تهديدًا حقيقيًا لحياة المريض ، لذا فإن العلاج بالأكسجين يمثل أولوية في علاج ARF على خلفية مرض الانسداد الرئوي المزمن (B ، 2 ++). الهدف من العلاج بالأكسجين هو تحقيق PaO2 في حدود 55-65 ملم زئبق. فن. و SaO2 88-92٪. في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن ، يتم استخدام الشوكات الأنفية أو قناع الفنتوري بشكل شائع لإعطاء O2 في مرضى ARF. عندما يتم إعطاء O2 عبر قنية ، يكون تدفق O2 من 1 إلى 2 لتر / دقيقة كافياً لمعظم المرضى (D ، 3). يعتبر قناع الفنتوري هو الطريقة المفضلة لتوصيل O2 ، لأنه يسمح بتوفير قيم دقيقة إلى حد ما لجزء O2 في الخليط المستنشق (FiO2) ، بغض النظر عن التهوية الدقيقة وتدفق الشهيق للمريض. في المتوسط ، يؤدي العلاج بالأكسجين باستخدام FiO2 24٪ إلى زيادة PaO2 بمقدار 10 ملم زئبق. الفن ، ومع FiO2 28٪ - بمقدار 20 ملم زئبق. فن. بعد بدء أو تغيير نظام العلاج بالأكسجين خلال 30-60 دقيقة القادمة. يوصى بإجراء تحليل غازات الدم الشرياني لمراقبة PaCO2 ودرجة الحموضة (D ، 3).
NVL
NVL - إجراء فوائد التهوية دون ضبط مجاري الهواء الاصطناعية. إن تطوير هذا الخط الجديد من الدعم التنفسي يجعل من الممكن تفريغ عضلات الجهاز التنفسي بشكل آمن وفعال ، واستعادة تبادل الغازات وتقليل ضيق التنفس لدى مرضى ARF. خلال NIV ، تتم العلاقة بين المريض وجهاز التنفس باستخدام أقنعة الأنف أو الوجه (في كثير من الأحيان الخوذات وأبواق الفم) ، يكون المريض واعيًا ، كقاعدة عامة ، لا يلزم استخدام المهدئات ومرخيات العضلات. ميزة أخرى مهمة لـ NIV هي إمكانية الإنهاء السريع ، وكذلك الاستئناف الفوري ، إذا لزم الأمر. يتم إعطاء مؤشرات وموانع لـ NIV أدناه.
معايير إدراج NIV لـ ARF على خلفية مرض الانسداد الرئوي المزمن هي:
1. أعراض وعلامات الحمى الروماتيزمية:
- ضيق واضح في التنفس عند الراحة.
- معدل التنفس> 24 ، المشاركة في تنفس عضلات الجهاز التنفسي المساعدة ، مفارقة البطن.
2. علامات ضعف تبادل الغازات:
- PaCO2> 45 مم زئبق الفن. ، الرقم الهيدروجيني<7,35;
- PaO2 / FiO2<200 мм рт. ст.
معايير الاستبعاد لـ NIV لـ ARF هي:
1. توقف عن التنفس.
2. ديناميكا الدم غير المستقرة (انخفاض ضغط الدم ، عدم انتظام ضربات القلب أو نقص تروية عضلة القلب).
3. عدم القدرة على حماية الجهاز التنفسي (ضعف السعال والبلع).
4. الإفراط في إفراز الشعب الهوائية.
5. علامات ضعف الوعي (الهياج أو الاكتئاب) ، وعدم قدرة المريض على التعاون مع الطاقم الطبي.
يعتبر المرضى الذين يعانون من ARF الذين يحتاجون إلى التنبيب الرغامي الطارئ ودعم الجهاز التنفسي الغازي مرشحين غير مناسبين لهذه الطريقة من الدعم التنفسي (C ، 2+). NIV هو العلاج الوحيد المثبت الذي يمكن أن يقلل الوفيات في مرضى الانسداد الرئوي المزمن المصابين بـ ARF (A ، 1 ++).
دعم الجهاز التنفسي الغازية
يشار إلى التهوية الميكانيكية لمرضى الانسداد الرئوي المزمن الذين يعانون من ARF ، حيث لا يؤدي العلاج الطبي أو العلاج المحافظ الآخر (NIV) إلى مزيد من التحسن في الحالة (B ، 2 ++). يجب أن تأخذ مؤشرات التهوية في الاعتبار ليس فقط نقص تأثير طرق العلاج المحافظة ، وشدة المؤشرات الوظيفية ، ولكن أيضًا سرعة تطورها والانعكاس المحتمل للعملية التي تسببت في ARF.
المؤشرات المطلقة للتهوية الميكانيكية في ARF على خلفية تفاقم مرض الانسداد الرئوي المزمن هي:
1) توقف التنفس.
2) اضطرابات واضحة في الوعي (ذهول ، غيبوبة) ؛
3) ديناميكا الدم غير المستقرة (SBP<70 мм рт. ст., частота сердечных сокращений <50/мин. или >160 / دقيقة) ؛
4) إجهاد عضلات الجهاز التنفسي.
المؤشرات النسبية للتهوية الميكانيكية في ARF على خلفية تفاقم مرض الانسداد الرئوي المزمن هي:
1) معدل التنفس> 35 / دقيقة ؛
2) درجة حموضة الدم الشرياني<7,25;
3) PaO2<45 мм рт. ст., несмотря на проведение кислородотерапии.
كقاعدة عامة ، عند وصف الدعم التنفسي ، يتم إجراء تقييم سريري ووظيفي شامل لحالة المريض. يجب أن يبدأ الفطام عن التهوية الميكانيكية في أقرب وقت ممكن في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن (ب ، 2 ++) ، لأن كل يوم إضافي من الدعم التنفسي الغازي يزيد بشكل كبير من خطر حدوث مضاعفات التهوية الميكانيكية ، خاصة مثل الالتهاب الرئوي المصاحب لجهاز التنفس الصناعي (أ ، 1+).
طرق التعبئة والإزالة
إفرازات الشعب الهوائية
يمكن أن يكون الإفراز المفرط وسوء إخلاء مجرى الهواء مشكلة خطيرة للعديد من المرضى الذين يعانون من تفاقم حاد لمرض الانسداد الرئوي المزمن.
وفقًا للدراسات الحديثة ، فإن العلاج بالعقاقير ذات التأثير المخاطي (أسيتيل سيستئين ، كاربوسيستين ، إردوستئين) يسرع من حل تفاقم مرض الانسداد الرئوي المزمن ويساهم بشكل إضافي في تقليل شدة الالتهاب الجهازي (C ، 2+).
مع تفاقم مرض الانسداد الرئوي المزمن ، يمكن تحقيق تحسن كبير في الحالة باستخدام طرق خاصة لتعزيز وظيفة الصرف في الجهاز التنفسي. على سبيل المثال ، تعتبر تهوية الإيقاع عالية التردد طريقة علاج تنفسي يتم فيها توصيل كميات صغيرة من الهواء ("الإيقاعات") إلى المريض بتردد عالٍ قابل للتعديل.
(60-400 دورة / دقيقة) ومستوى ضغط متحكم فيه من خلال دائرة تنفس خاصة مفتوحة (فازترون). يمكن إعطاء "الإيقاع" من خلال القناع ، وقطعة الفم ، والأنبوب الرغامي وفغر الرغامي. طريقة أخرى هي التذبذبات عالية التردد (التذبذبات) لجدار الصدر ، والتي تنتقل عبر الصدر إلى الجهاز التنفسي ويمر تدفق الغاز عبرها. يتم إنشاء اهتزازات عالية التردد باستخدام سترة قابلة للنفخ تتناسب بإحكام حول الصدر ومتصلة بضاغط هواء.
11. مرض الانسداد الرئوي المزمن والأمراض المصاحبة
يشكل مرض الانسداد الرئوي المزمن ، إلى جانب ارتفاع ضغط الدم ومرض الشريان التاجي ومرض السكري ، المجموعة الرائدة من الأمراض المزمنة - فهي مسؤولة عن أكثر من 30٪ من جميع الأمراض البشرية الأخرى. غالبًا ما يتم دمج مرض الانسداد الرئوي المزمن مع هذه الأمراض ، مما قد يؤدي إلى تفاقم التشخيص بشكل كبير لدى المرضى.
يتم عرض الأمراض المصاحبة الأكثر شيوعًا في مرض الانسداد الرئوي المزمن في الجدول 20.
في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن ، يزداد خطر الوفاة مع زيادة عدد الأمراض المصاحبة ولا يعتمد على قيمة FEV1 (الشكل 3).
جميع أسباب الوفاة لدى مرضى الانسداد الرئوي المزمن موضحة في الجدول 21.
وفقًا لدراسات سكانية كبيرة ، يزداد خطر الوفاة من أمراض القلب والأوعية الدموية لدى مرضى الانسداد الرئوي المزمن بمقدار 2-3 مرات مقارنة بالمرضى من نفس الفئات العمرية وبدون مرض الانسداد الرئوي المزمن ، وهو ما يقرب من 50 ٪ من إجمالي عدد الوفيات.
علم أمراض القلب والأوعية الدموية هو علم الأمراض الرئيسي الذي يصاحب مرض الانسداد الرئوي المزمن. ربما تكون هذه هي مجموعة الأمراض الأكثر شيوعًا والأكثر خطورة التي تتعايش مع مرض الانسداد الرئوي المزمن. من بينها ، يجب التمييز بين مرض الشريان التاجي ، وفشل القلب المزمن ، والرجفان الأذيني ، وارتفاع ضغط الدم ، والذي يبدو أنه الرفيق الأكثر شيوعًا لمرض الانسداد الرئوي المزمن.
في كثير من الأحيان ، يصبح علاج هؤلاء المرضى مثيرًا للجدل: الأدوية (مثبطات الإنزيم المحول للأنجيوتنسين ، حاصرات بيتا) المستخدمة لمرض الشريان التاجي و / أو ارتفاع ضغط الدم يمكن أن تؤدي إلى تفاقم مسار مرض الانسداد الرئوي المزمن (خطر الإصابة بالسعال وضيق التنفس والمظهر أو زيادة انسداد الشعب الهوائية) ، والأدوية الموصوفة لحوالي مرض الانسداد الرئوي المزمن (موسعات الشعب الهوائية ، الكورتيكوستيرويدات) ، يمكن أن تؤثر سلبًا على مسار أمراض القلب والأوعية الدموية (خطر الإصابة بعدم انتظام ضربات القلب ، ارتفاع ضغط الدم). ومع ذلك ، يجب أن يتم علاج الأمراض القلبية الوعائية في مرضى الانسداد الرئوي المزمن وفقًا للتوصيات القياسية ، حيث لا يوجد دليل على أنه يجب علاجهم بشكل مختلف في وجود مرض الانسداد الرئوي المزمن. إذا كان من الضروري وصف حاصرات بيتا لمرضى الانسداد الرئوي المزمن الذين يعانون من أمراض القلب والأوعية الدموية المصاحبة ، فيجب إعطاء الأفضلية لحاصرات بيتا الانتقائية.
هشاشة العظام والاكتئاب من الأمراض المصاحبة الهامة التي لا يتم تشخيصها كثيرًا. ومع ذلك ، فهي مرتبطة بتدهور الحالة الصحية وضعف التشخيص. يجب تجنب تعيين الدورات المتكررة من الكورتيكوستيرويدات الجهازية للتفاقم ، لأن استخدامها يزيد بشكل كبير من خطر الإصابة بهشاشة العظام والكسور.
في السنوات الأخيرة ، أصبحت حالات الجمع بين متلازمة التمثيل الغذائي والسكري لدى مرضى الانسداد الرئوي المزمن أكثر تواترًا. يؤثر مرض السكري بشكل كبير على مسار مرض الانسداد الرئوي المزمن ويزيد من سوء تشخيص المرض. في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن مع مرض السكري من النوع 2 ، يكون DN أكثر وضوحًا ، والتفاقم أكثر شيوعًا ، ويلاحظ مسار أكثر شدة لمرض القلب التاجي ، وفشل القلب المزمن وارتفاع ضغط الدم ، ويزداد ارتفاع ضغط الدم الرئوي مع انخفاض شدة فرط التضخم.
في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن الخفيف ، فإن السبب الأكثر شيوعًا للوفاة هو سرطان الرئة. في المرضى الذين يعانون من مرض الانسداد الرئوي المزمن الحاد ، يحد انخفاض وظائف الرئة بشكل كبير من إمكانية إجراء جراحة لسرطان الرئة.
12. التأهيل وتثقيف المريض
إعادة التأهيل الرئوي هي إحدى طرق العلاج الإضافية الموصى بها لمرضى الانسداد الرئوي المزمن ، بدءًا من المرحلة الثانية من المرض. لقد ثبت أنه فعال في تحسين تحمل التمرينات (أ ، 1 ++) ، والنشاط اليومي ، وتقليل الإحساس بضيق التنفس (أ ، 1 ++) ، والقلق والاكتئاب (أ ، 1+) ، وتقليل العدد و مدة الاستشفاء (أ ، 1 ++) ، ووقت التعافي بعد الخروج من المستشفى ، وبشكل عام ، زيادة QoL (A ، 1 ++) والبقاء على قيد الحياة (B ، 2 ++).
إعادة التأهيل الرئوي هو برنامج شامل من التدخلات يعتمد على العلاج الذي يركز على المريض ، والذي يتضمن ، بالإضافة إلى التدريب البدني ، برامج تعليمية ونفسية اجتماعية مصممة لتحسين الحالة الجسدية والعاطفية للمرضى وضمان التزام المريض طويل الأمد بالسلوك الهادف. في الحفاظ على الصحة.
وفقًا لتوصيات ERS / ATS لعام 2013 ، يجب مواصلة دورة إعادة التأهيل
6-12 أسبوع (على الأقل 12 درسًا ، 2 روبل في الأسبوع ، تستمر لمدة 30 دقيقة أو أكثر) وتشمل المكونات التالية:
1) التدريب البدني ؛
2) تصحيح الحالة التغذوية.
3) تثقيف المريض.
4) الدعم النفسي والاجتماعي.
يمكن تنفيذ هذا البرنامج في العيادة الخارجية وفي المستشفى.
المكون الرئيسي لإعادة التأهيل الرئوي هو التدريب البدني ، والذي يمكن أن يزيد من فعالية موسعات الشعب الهوائية طويلة المفعول (B، 2 ++). يعد اتباع نهج متكامل لتنفيذها أمرًا مهمًا بشكل خاص ، حيث يجمع بين تمارين القوة والتحمل: المشي ، وتدريب عضلات الأطراف العلوية والسفلية بمساعدة الموسعات ، والأثقال ، وآلات الخطوة ، والتمارين على مقياس سرعة الدراجة. خلال هذه التدريبات ، تشارك أيضًا مجموعات مختلفة من المفاصل في العمل ، وتتطور المهارات الحركية الدقيقة لليد.
يجب دمج جميع التمارين مع تمارين التنفس التي تهدف إلى تطوير نمط التنفس الصحيح ، مما يجلب فوائد إضافية (ج ، 2+). بالإضافة إلى ذلك ، يجب أن تتضمن رياضة الجهاز التنفسي استخدام أجهزة محاكاة خاصة (Threshold PEP ، IMT) ، والتي تشمل بشكل مختلف عضلات الشهيق والزفير في العمل.
يجب أن يهدف تصحيح الحالة التغذوية إلى الحفاظ على قوة العضلات بما يكفي من البروتين والفيتامينات في النظام الغذائي.
بالإضافة إلى إعادة التأهيل الجسدي ، ينبغي إيلاء الكثير من الاهتمام للأنشطة التي تهدف إلى تغيير سلوك المرضى من خلال تعليمهم مهارات التعرف الذاتي على التغيرات في مسار المرض وطرق تصحيحها.
* أمراض الخطوط الجوية المزمنة ، دليل لأطباء الرعاية الأولية ، 2005.