Усложнения на остри възпалителни заболявания на фаринкса. Патологични процеси в гърлото - видове, причини, методи на лечение. Инхалациите като метод на лечение
Възпаление на лигавицата на задната фарингеална стена - фарингит- може да бъде остър или хроничен.
Остър фарингит
- острото възпаление на лигавицата е рядко, като самостоятелно заболяване. По-често е следствие от респираторна вирусна инфекция или резултат от разпространение на бактериална флора от носната кухина, от сливиците или кариозни зъби.
причини,допринасящи за развитието на фарингит, може да бъде следното:
Обща или локална хипотермия;
Дразнене на лигавицата със секрети, изтичащи от параназалните синуси;
излагане на вредни примеси във въздуха - прах, газове, тютюнев дим;
Остри инфекциозни заболявания;
Заболявания вътрешни органи- бъбреци, кръв, стомашно-чревен тракт и др.
Клинични проявленияостър фарингитследното:
Сухота, изпотяване, възпалено гърло;
Умерена болка при преглъщане;
Облъчване на болка в ухото;
Загуба на слуха - "задръстване" на ушите, щракане в ушите, когато процесът се разпространява в назофаринкса и устието на слуховите тръби;
Леки признаци на интоксикация, субфебрилна температура.
С орофарингоскопиябележки:
Хиперемия и умерено подуване на задната фарингеална стена;
Удебелени хиперемирани фоликули, едематозни странични гребени;
Муко-гноен секрет от задната част на фаринкса, ако има такъв бактериален патоген.
Изразените форми на остър фарингит са придружени от регионален лимфаденит.
ЛечениеОстър фарингит включва:
Саниране на огнища на инфекция в носната кухина, назофаринкса,
устна кухина, сливици;
Елиминиране на досадни фактори;
щадяща диета;
Обилна топла напитка;
Топло-влажни инхалации с добавяне на етерични масла, сода;
Напояване на задната стена с топли дезинфекционни разтвори: фурацилин, хлорофилипт, хексорал, повидон йод, билкови отвари;
Аерозолни препарати: "Каметон", "Ингалипт", "Пропосол", IRS19;
Оросептики за резорбция в устната кухина "Фарингосепт", "Септолете", "Стрепсилс", "Ларипрокт", "Лариплюс" и др.
Смазване на задната стена на фаринкса с маслени разтвори, разтвор на Лугол;
Антивирусни средства: интерферон, ремантадин и др.
Предотвратяванесе състои от следните дейности:
закалителни процедури;
Възстановяване на назалното дишане;
Премахване на досадни фактори.
Хроничен фарингит
в зависимост от природата
възпалителният процес се разделя на катарален(прост), хипертрофичен(гранулиран и страничен) и атрофични и комбинирани(смесени). причиниразвитие на хроничен фарингит:
Външни дразнещи фактори;
Наличието на огнища на инфекция в носа, параназалните синуси, устната кухина и сливиците;
Нарушение на метаболитните процеси (диатеза при деца, диабет при възрастни и др.);
Застой при заболявания на вътрешните органи.
Субективни признациразличните форми на фарингит са до голяма степен идентични:
Сухота, парене, сърбеж в гърлото
Болезненост с "празно гърло";
Усещане за чуждо тяло;
Облъчване на болка в ушите;
Особено натрупване на вискозен лигавичен секрет
сутринта.
Диагностика на хроничен фарингитПоставя се главно въз основа на данни от фарингоскопия:
- с катараленима хиперемия на лигавицата, нейното удебеляване, повишен съдов модел;
- с хипертрофична форма- върху оточната и хиперемирана лигавица на задната фарингеална стена се виждат отделни червени зърна (гранули), увеличение и подуване на страничните гребени;
- с атрофична формалигавицата е суха, изтънена, лъскава, бледа, понякога покрита с вискозна слуз или корички.
Лечениезависи от формата и стадия на заболяването и преди всичко трябва да е насочено към премахване на причините за заболяването.
Локално лечениесе състои в назначаването на напояване, вдишване, пръскане и смазване с лекарства, съответстващи на формата на заболяването. С атрофичен фарингитизползвайте алкални и маслени препарати. С хипертрофичен фарингитлигавицата се третира с 1-5% разтвор на коларгол, протаргол или лапис, новокаинова блокада. При тежка хипертрофия, криотерапия(замразяване) на гранули и странични ролки.
Резултатът от лечението с тези методи често не удовлетворява лекаря и пациента. През последните години се появи нов метод за лечение на остър и хроничен фарингит, който се състои в използването на ваксини, които са лизати на патогени на заболявания на горната респираторен тракт. Такова лекарство е Имудон,който се произвежда във Франция и се използва широко за лечение на заболявания на устната кухина и фаринкса. Лекарството се предлага в таблетки за резорбция в устната кухина. Imudon има локален ефект върху лигавицата, което води до повишаване на фагоцитната активност, количеството на секреторния имуноглобулин А и повишаване на съдържанието на лизозим в слюнката. Максималният ефект при лечението на това лекарство под формата на монотерапия и в комбинация с други лекарства се получава при остър и хроничен катарален и хипертрофичен фарингит. Успешната употреба на Imudon за специфична профилактика и лечение на възпалителни заболявания на устната кухина играе важна роля в профилактиката на заболяванията на фаринкса. Проучванията показват, че употребата на Imudon при лечението на често болни деца води до повишаване на съдържанието на интерферон в слюнката, намаляване на броя на обострянията на заболявания и намаляване на необходимостта от антибиотична терапия.
Остър тонзилит (възпаление на сливиците)- Това е често срещано инфекциозно-алергично заболяване с възпалителен процес в лимфоидната тъкан на небните тонзили. Възпалението може да възникне и в други натрупвания на лимфоидна тъкан на фаринкса - езични, фарингеални, тубарни тонзили, в страничните гребени. За определяне на тези заболявания се използва терминът - ангина, (от лат. Anqo - притискам, задушавам), известен от древността. В руската медицинска литература можете да намерите определението за ангина като "гърлена жаба". Заболяването засяга предимно деца в предучилищна и училищна възраст, както и възрастни на възраст под 40 години. Има изразени сезонни повишения на заболеваемостта през пролетния и есенния период.
Има няколко схеми за класификация на ангина. Те се отличават по етиология, патогенеза, клинично протичане.
Сред различните микробни патогени, основните етиологична роляпринадлежи бета-хемолитичен стрептокок,което се среща според различни автори от 50 до 80% от случаите. Вторият най-често срещан причинител на ангина може да се счита златен стафилокок.Заболявания, причинени от зелен стрептокок.В допълнение, причинителят на ангина може да бъде аденовируси, пръчици, спирохети, гъбички идруги
Може да настъпи проникване на екзогенен патоген по въздушно-капков път, алиментарно и при директен контакт с болен или бацилоносител.По-често заболяването възниква поради автоинфекция с микроби или вируси, които обикновено вегетират върху лигавицата на фаринкса. Възможно разпространение на ендогенна инфекция от кариозни зъби, патологичен фокус в параназалните синуси и др. В допълнение, тонзилитът може да възникне като рецидив на хроничен процес.
Според класификация от I.B. Солдатова(1975) остър тонзилит (тонзилит) се разделя на две групи: първичен и вторичен,
Да се първичен(баналните) тонзилити включват - катарален, фоликуларен, лакунарен, флегмонозен тонзилит.
Втори(специфичен) тонзилит, причинен от специфичен специфичен патоген. Те могат да бъдат признак на инфекциозно заболяване (дифтерия на фаринкса, улцерозен некротичен тонзилит, сифилитичен, херпетичен, гъбичен) или кръвни заболявания.
Първичен (банален) тонзилит
Катарален тонзилит- най-леката форма на заболяването, имаща следното Клинични признаци;
Усещане за парене, сухота, възпалено гърло;
Болезнеността при преглъщане е лека;
Субфебрилна температура;
Умерено изразена интоксикация;
Увеличаване на регионалните лимфни възли;
Продължителността на заболяването е 3-5 дни.
С фарингоскопиядефиниран:
Дифузна хиперемия на сливиците и палатинните дъги;
Леко увеличение на сливиците;
На места се определя филм от мукопурулентен ексудат.
Фоликуларен тонзилитима следните характеристики:
Началото е остро с повишаване на температурата до 38-39 °;
Силна болка в гърлото при преглъщане;
Облъчване на болка в ухото;
Интоксикацията е изразена, особено при деца - загуба на апетит, повръщане, обърканост, менингични явления;
Значителни хематологични промени - неутрофилна левкоцитоза, пробождане, ускорена СУЕ;
Увеличаване и болезненост на регионалните лимфни възли.
Продължителността на заболяването е 5-7 дни. С фарингоскопиядефиниран:
Тежка хиперемия и инфилтрация на мекото небце и арки;
Уголемяване и хиперемия на сливиците, неравна повърхност в първите дни на заболяването;
Множество жълтеникаво-бели точки с размер 1-3 mm (гнойни фоликули) 3-4 ден боледуване.
Лакунарен тонзилитчесто протича по-тежко от фоликулния. Възпалението се развива, като правило, и в двете сливици, но от едната страна може да има картина на фоликуларен тонзилит, а от друга - лакунарен. Това се обяснява с по-дълбока лезия на всички лимфоидни фоликули. Повърхностно разположените фоликули дават картина на фоликуларен тонзилит. Фоликулите, разположени в дълбочината на сливиците, запълват с гнойното си съдържимо съседните празнини. При обширен процес гнойът излиза на повърхността на сливиците под формата на островчета или дренажни набези.
Клинични признациЛакунарен тонзилит са както следва:
Силна болка в гърлото при преглъщане на храна и слюнка;
Облъчване на болка в ухото;
Втрисане, треска до 39-40 °;
Слабост, слабост, нарушение на съня, главоболие;
Болка в долната част на гърба, ставите, в областта на сърцето;
Изразени хематологични промени;
Значително увеличение и болезненост на регионалните лимфни възли и далака.
Продължителността на заболяването е 10-12 дни.
При фарингоскопиясе определят:
Тежка хиперемия и уголемяване на сливиците;
Жълтеникаво-бели плаки, разположени в устията на празнините, които лесно се отстраняват с шпатула;
Острови от гнойни набези, понякога покриващи значителна повърхност на сливиците.
флегмонозни
възпаление на сливицитее сравнително рядък и се характеризира с гнойно сливане на тъкан вътре в сливиците - образуване на флегмон.
причини,допринасящи за формирането на процеса могат да бъдат следните:
Намалени имунни сили на организма;
Вирулентност на патогена;
Нараняване на сливиците от чуждо тяло или по време на медицински процедури;
Развитието на сраствания в дълбочината на сливиците със затруднено изтичане на съдържанието.
Клинични признацифлегмонозният тонзилит може да бъде подобен на проявите на лакунарен тонзилит, малките абсцеси могат да бъдат почти асимптоматични. При по-тежки случаи се наблюдава засилване на болката от една страна, затруднено преглъщане, влошаване на общото състояние.
С фарингоскопиядефиниран:
Уголемяване на едната сливица, хиперемия, напрежение;
Болка при натискане с шпатула;
Наличието на флуктуации в зрелия флегмон.
Подмандибуларните лимфни възли са увеличени и болезнени от страната на лезията.
Лечение на първичен (банален) тонзилиттрябва да бъде етиотропен, комплексен - локален и общ. По правило лечението се провежда у дома и само в тежки случаи или при неблагоприятни социални условия пациентът се настанява в болница. За да потвърдите диагнозата и да изберете подходящо лечение, бактериологично изследванесъдържанието на носа и гърлото. Лечението трябва да включва следните стъпки:
1. Придържане към лечениетозаболявания:
строг режим на легло през първите дни на заболяването;
Санитарно-епидемични стандарти - изолация на пациента, индивидуални продукти за грижа и предмети за лична хигиена;
Диета - механично, термично и химично щадяща диета, богата на витамини, пиене на много вода.
2. Локално лечение:
- гаргара с топли разтвори на калиев перманганат, фурацилин, грамицидин, натриев бикарбонат, хлорофилипт, хексорал, повидон йод, както и отвари от лайка, градински чай, евкалипт;
Третиране на лигавицата на фаринкса с аерозолни препарати: "Каметон", "Евкалипт", "Пропосол", "Биопарокс";
Използването на оросептични средства: "Фарингосепт", "Гексализ", "Лари-плюс", "Ларипронт", "Септолете", "Стрепсилс", "Анти-Ангин" и др .;
Смазване на фарингеалната лигавица с разтвор на Лугол, йодинол;
Ароматерапия: етерични маслаевкалипт, кедър, чаено дърво, лавандула, грейпфрут. 3. Общо лечение:
Сулфаниламидните лекарства се предписват, като се вземе предвид тежестта на хода на заболяването, обикновено в началния стадий;
Антихистамините се препоръчват поради токсично-алергичния характер на заболяването (тавегил, супрастин, диазолин, фенкарол и др.) антибиотична терапиясе предписва в зависимост от тежестта и стадия на заболяването: при млади хора в началния стадий на заболяването не се препоръчва употребата на антибиотици. AT тежки случаи,в стадия на образуване на абсцес или при увреждане на други органи, приложете полусинтетични широкоспектърни лекарства(ампицилин, амоксицилин, амоксиклав, уназин), цефалоспорини от първо поколение(цефалексин, цефалотин, цефалозин), макролиди(еритромицин, ровамицин, рулид). Лечението с антибиотици трябва да бъде придружено от предотвратяване на дисбактерии за - назначаването на нистатин, леворин, дифлукан. При неправилен избор на антибиотици и време на лечение се създават условия за хронифициране на процеса.
При хипертермия се предписват противовъзпалителни средства - парацетамол, ацетилсалицилова киселина, като трябва да се имат предвид страничните им ефекти;
Препоръчва се имуностимулираща терапия под формата на следните препарати: екстракт от тимусна жлеза (вилозен, тимоптин), пирогенал, природни имуностимуланти (женшен, левзея, лайка, прополис, пантокрин, чесън). Използването на имуномодулатор от тип ваксина - лекарството Imudon - дава положителни резултати при лечението на херпесни, гъбични лезии на устната кухина и фаринкса, повишава фагоцитната активност и нивото на лизозима в слюнката.
Физиотерапевтични процедурисе предписват след отстраняване на хипертермия и елиминиране на гнойния процес с продължителен лимфаденит: солукс, UHF върху субмандибуларната област, фонофореза, магнитотерапия.
По време на лечението е необходимо да се следи състоянието на сърдечно-съдовата системапровеждане на многократни изследвания на урина и кръв. След заболяването пациентът трябва да бъде под наблюдението на лекар в продължение на един месец.
Профилактика на остър тонзилиттрябва да включва:
Навременна рехабилитация на огнища на хронична инфекция;
Отстраняване на причините, които затрудняват носното дишане;
Изключване на дразнещи фактори в околната среда;
Правилен режимработа и почивка, процедури за закаляване.
Хората, които често страдат от ангина, подлежат на диспансерно наблюдение.
Паратонзилит в повечето случаи е усложнение на тонзилит при пациенти с хроничен тонзилит и възниква в резултат на проникване на вирулентна инфекция в пери-бадемовата тъкан. Причините за развитието на паратонзилит в повечето случаи са намаляване на имунитета и неадекватно или преждевременно прекратено лечение на ангина. Разпространението на възпалителния процес извън капсулата на сливиците показва прекратяване на защитното му действие, т.е. преход към етапа на декомпенсация.
Клинични прояви на заболяването:
Постоянна болка при преглъщане, влошена при опит за преглъщане на слюнка;
Облъчване на болка в ухото, зъбите, утежнена от отказ от храна и напитки;
възникване тризъм- спазъм на дъвкателните мускули;
Неразвита, назална реч;
Принудително положение на главата (настрани), в резултат на възпаление на мускулите на фаринкса, шията и цервикален лимфаденит;
Тежка интоксикация - главоболие, чувство на слабост, фебрилна температура;
Значителни хематологични промени от възпалителен характер.
Фарингоскопияобикновено трудно поради фиксатор, при преглед има неприятна миризма на гниене от устата. Характерна картина е асиметрията на мекото небце поради изместването на една от сливиците към средната линия. В зависимост от местоположението на абсцеса в пери-бадемовата тъкан се разграничават предно-горни, предно-долни, странични и задни пери-бадемови абсцеси. При предно-горния паратонзилит се наблюдава рязко изпъкване на горния полюс на сливицата, което заедно с дъгите и мекото небце представлява сферично образувание. В областта на най-голямото изпъкналост, флуктуация.
В хода на заболяването има два етапа - инфилтрацияи образуване на абсцес.За да се разреши проблемът с наличието на гной, се извършва диагностична пункция.
Лечениепаратонзилит в инфилтративен стадийпровежда се по схемата, препоръчана при остър тонзилит. Сложният характер на лечението, използването на широкоспектърни антибиотици, назначаването на новокаинови блокади могат да доведат до постепенно отслабване на възпалителния процес и възстановяване на пациента.
Когато абсцес узреене чакайте спонтанното му изпразване. Аутопсията е желателно да се извърши след напръскване на фарингеалната лигавица с 10% разтвор на лидокаин или 2% разтвор на дикаин. Въвеждането на 2-3 ml 1% разтвор на новокаин в областта на дъвкателните мускули близо до ъгъла на долната челюст премахва тризмуса и улеснява манипулацията. Отварянето на абсцеса често се извършва чрез. надбадемова ямка или на мястото на най-голямата издатина със скалпел или форцепс. В следващите дни краищата на раната се разреждат, кухината й се измива с дезинфектанти.
За да се предотвратят възможни рецидиви на процеса и развитието на усложнения, на пациента се отстраняват сливиците - тонзилектомия.Обикновено операцията се извършва седмица след отварянето на паратонзиларния абсцес. В някои случаи, при наличие на хроничен тонзилит, усложнен от паратонзилит, както и при откриване на други усложнения, целият гноен фокус се отстранява на всяко място, което гарантира бързо възстановяванетърпелив.
Ретрофарингеален абсцеспредставлява гнойно възпаление на лимфните възли и рехавата тъкан между фасцията на фаринкса и превертебралната фасция, които персистират при деца до четиригодишна възраст. В по-млада възраст заболяването възниква в резултат на въвеждане на инфекция във фарингеалното пространство с остър ринофарингит, тонзилит, остри инфекциозни заболявания на фона на отслабен имунитет. При по-големи деца причината за ретрофарингеалния абсцес често е травма на задната фарингеална стена.
Клинични прояви на заболяванетозависи от локализацията на абсцеса, неговия размер, състоянието на имунитета, възрастта на детето. Заболяването обаче винаги е тежко, а водещите симптоми са възпалено гърло и затруднено дишане:
- на висока позицияабсцес в назофаринкса изразено затруднено дишане през носа, назалност;
- на средно мястоабсцес се появява шумно стридорно дишане, хъркане, гласът става дрезгав;
- при понижаванеабсцес в ларингофаринкса, дишането става стенотично, с участието на спомагателни мускули, отбелязва се цианоза, редки пристъпи на задушаване, принудително положение на главата с накланяне назад;
Възпалено гърло, отказ от храна, безпокойство и треска са характерни за всички видове локализация на процеса.
С фарингоскопияима хиперемия и подуване със заоблена форма на гърба на фаринкса по средната линия или заема само едната страна. При изразен тризъм при малки деца се извършва цифрово изследване на назофаринкса и орофаринкса, при което се открива инфилтрат с плътна консистенция или флуктуация. Регионалните лимфни възли са силно увеличени и болезнени.
Лечение.В етапа на инфилтрация е назначен консервативно лечение.Когато се появят признаци на абсцес, хирургична интервенция- отваряне на абсцес, което за предотвратяване на аспирация се извършва в хоризонтално положение с предварителна пункция и изсмукване на гной. Прави се разрез на мястото на най-голямата изпъкналост, веднага след дълбоко вдишване и главата на детето се спуска надолу. След отваряне ръбовете на раната се разреждат отново, гърлото се напоява с дезинфектанти и антибактериалното лечение продължава.
Вторичен (специфичен) тонзилитса признаци на кръвни заболявания или са причинени от патогени на инфекциозни заболявания.
Улцеративна мембранозна (некротична) ангина Симановски-Венсънтпричинени от бактериална симбиоза веретенообразни пръчици и спирохети на устната кухина,обикновено са в състояние с ниска вирулентност в гънките на устната лигавица. Фактори, предразполагащи към развитието на заболяванетоса:
Намалена обща и локална реактивност на организма;
Прехвърлени инфекциозни заболявания;
Наличието на кариозни зъби, заболяване на венците.
Клинични проявления,заболявания са както следва:
Телесната температура се повишава до субфебрилни цифри или може да остане нормална;
Няма болки в гърлото, има чувство на неудобство, чуждо тяло при преглъщане;
Гнилостна миризма от устата, повишено слюноотделяне.
С фарингоскопияна едната сливица се откриват патологични промени:
В горния полюс има сивкаво или жълтеникаво покритие;
След отхвърляне на плаката се образува дълбока язва с неравни ръбове и хлабаво дъно.
Регионалните възли са увеличени от засегнатата страна,
умерено болезнено.
Продължителността на заболяването е от 1 до 3 седмици.
Лечениеулцерозен некротичен тонзилит се извършва в инфекциозното отделение на болницата. При постъпване се извършва бактериологично изследване за уточняване на диагнозата.
Локално лечениевключва:
Почистване на язвата от некроза с 3% разтвор на водороден прекис;
Напояване на фаринкса с разтвор на калиев перманганат, фурацилин;
Смазване на язвата с тинктура от йод, смес от 10% суспензия на новарсенол в глицерин;
първичен етапсифилис във фаринкса може да се появи по време на орален секс със следните клинични прояви:
Лека болка при преглъщане от страната на лезията;
На повърхността на сливиците се определя червена ерозия, язва или сливица придобива външен вид, както при остър тонзилит;
Тъканта на сливиците е плътна при палпиране;
Има едностранно увеличение на лимфата
възли.
Вторичен сифилисФаринксът има следните характерни черти:
Разлят медно-червен цвят на лигавицата, вълнуващи арки, меко и твърдо небце;
Папулозен обрив, кръгъл или овален, сиво-бял;
Увеличаване на регионалните лимфни възли.
Третичен сифилиссе явява като ограничен
гумен тумор, който след разпадане образува дълбока язва с гладки ръбове и мазно дъно с по-нататъшно разрушаване на околните тъкани, ако не се лекува.
Лечениеспецифично, локално предписано изплакване с дезинфекционни разтвори (вижте раздел "Хронични специфични заболявания на УНГ органи").
Херпетичен тонзилитсе отнася до заболявания, причинени от аденовируси. Причинителят на херпангината е вирусът Coxsackie от група А. Заболяването има епидемичен характер, през лятото и есента и е силно заразно. Децата са по-често засегнати, особено по-млада възраст.
Клинични проявленияследното:
Повишаване на температурата до 38~40 o C;
Болка в гърлото при преглъщане;
главоболие, болка в мускулитев областта на корема;
повръщане и течни изпражнениянаблюдава се при малки деца.
При възрастни заболяването протича в по-лека форма.
С фарингоскопиядефиниран:
Хиперемия на лигавицата на фаринкса;
Малки везикули върху хиперемирана основа в областта на мекото небце, увулата, палатинните дъги, понякога на задната стена на фаринкса;
Образуването на язви на мястото на отворените везикули на 3-4-ия ден от заболяването.
Лечениеизвършва се у дома и включва:
Изолиране на пациента от другите, спазване на санитарно-хигиенния режим;
Педяща диета, обилно питие, богато на витамини;
Напояване на фаринкса с разтвори на калиев перманганат, фурацилин, повидон йод;
Лечение с антивирусни средства (интерферон);
Противовъзпалителна терапия (парацетамол, нурофен и др.) .);
Детоксикационната терапия е показана при малки деца в тежки случаи, които изискват хоспитализация.
Гъбичен тонзилитвнаскоро получи широко разпространение в следното причини:
Намален имунитет в общата популация;
Провал имунна системапри деца от ранна възраст
възраст;
Минали тежки заболявания, които намаляват неспецифичните защитни сили на организма и променят състава на микрофлората кухи органи;
Дългосрочна употреба на лекарства, които потискат защитните сили на организма (антибиотици, кортикостероиди, имуносупресори).
При бактериологично изследванегъбичен тонзилит, се откриват патогенни дрожди като Candida.
Характерни клинични проявиследното:
Повишаването на температурата не е постоянно;
Болката в гърлото е незначителна, сухота, нарушение на вкусовите усещания;
Явленията на общата интоксикация са слабо изразени.
С фарингоскопиядефиниран:
Уголемяване и лека хиперемия на сливиците, ярко бели, рехави плаки, подобни на извара, които лесно се отстраняват, без да се уврежда подлежащата тъкан.
Регионалните лимфни възли са увеличени, безболезнени.
Лечениесе извършва, както следва:
Отмяна на широкоспектърни антибиотици;
Напояване на фаринкса с разтвор на хинозол, йодинол, хексорал, повидон йод;
Инсуфлация на нистатин, леворин;
Смазване на засегнатите области с 2% водни или алкохолни разтвори на анилинови багрила - метиленово синьо и тинтява виолетово, 5% разтвор на сребърен нитрат;
Нистатин, леворин, дифлукан перорално в доза, подходяща за възрастта;
Големи дози витамини С и група В;
Имуностимулиращи лекарства, imudon;
Ултравиолетово облъчване на сливиците.
Ангина с инфекциозна мононуклеозахарактеризиращ се със следното знаци;
Втрисане, треска до 39-40 С, главоболие
болка;
Увеличаване на палатинните сливици, картина на лакунарен, понякога улцеративен некротичен тонзилит;
Увеличаване и болезненост на цервикалните, субмандибуларните лимфни възли;
Едновременно уголемяване на черния дроб и далака;
При изследване на кръв, увеличаване на броя на мононуклеарните клетки и изместване на формулата вляво.
Лечениепациентите се провеждат в отделението по инфекциозни заболявания, където се предписва:
Почивка на легло, храна, богата на витамини;
- локално лечение:изплакване с дезинфектанти и
адстрингенти;
- общо лечение:прилагане на антибиотици за елиминиране на вторична инфекция, кортикостероиди.
Агранулоцитна ангина
е един от характерните признаци на агранулоцитоза и има следното
клинични проявления:
Втрисане, висока температура - до 4 CGS, общо тежко състояние;
Силно възпалено гърло, отказ от ядене и пиене;
Некротична мръсносива плака, покриваща лигавицата на фаринкса и устната кухина;
Неприятна гниеща миризма от устата;
Разпространение на некротичния процес в дълбините на тъканите;
В кръвта се наблюдава изразена левкопения и изразено изместване на левкоцитната формула надясно.
Лечениеизвършва се в отделението по хематология:
Почивка на легло, щадяща диета;
Внимателна грижа за устната кухина;
Назначаване на кортикостероиди, пентоксил, витаминна терапия;
Трансфер костен мозък;
Борба с вторична инфекция.
Хроничен тонзилит.Тази диагноза се отнася за хронично възпаление на небните сливици, което е по-често от възпалението на всички останали сливици взети заедно. Обикновено заболяването засяга деца в училищна възраст от 12 до 15% и възрастни под 40 години - от 4 до 10%. В основата на тази патология е инфекциозно-алергичен процес, който се проявява чрез повтарящ се тонзилит и причинява увреждане на много органи и системи. Следователно познаването на симптомите на заболяването, навременното му откриване и рационално лечение ще помогне да се избегнат усложненията при пациентите и необходимостта от хирургическа интервенция.
причиниразвитието на хроничен възпалителен процес в палатинните сливици са следните:
Промяна в реактивността на тялото;
Затруднено назално дишане поради изкривяване на носната преграда, хипертрофия на носните раковини, уголемяване на аденоидите;
Хронична фокална инфекция (синуит, аденоидит, кариозни зъби), която е източникът на патогена и допринася за появата на рецидиви на тонзилит;
Прехвърлени детски инфекции, повтарящи се респираторни вирусни заболявания, инфекции на стомашно-чревния тракт, които намаляват устойчивостта на организма;
Наличието на дълбоки празнини в палатинните тонзили, създаващи благоприятни условия за развитие на вирулентна микрофлора;
Асимилация на чужди протеини, токсини от микрофлората и продукти на разпадане на тъканите в празнините, допринасящи за локална и обща алергизация на тялото;
Обширни лимфни и циркулаторни пътища, водещи до разпространение на инфекцията и развитие на усложнения от инфекциозно-алергичен характер.
Хроничният тонзилит трябва да се припише на действителните инфекциозни заболявания, дължащи се в мнозинството автоинфекция.По последни данни
чуждестранни и наши публикации по етиология хроничен тонзилитзаема водеща позиция бета- хемолитичен стафилококус ауреусгрупа А- при деца 30%, в
възрастни 10-15%, след това Staphylococcus aureus, хемолитичен staphylococcus aureus, анаероби, аденовируси, херпесен вирус, хламидия и токсоплазма.
Разнообразието от местни и общи признаци на хроничен тонзилит и тяхната връзка с други органи наложи систематизирането на тези данни. Има няколко класификации на хроничния тонзилит. В момента най-широко приетият класификация от I.B. Солдиера(1975), разделяйки хроничния тонзилит на специфичен(сифилис, туберкулоза, склерома) и неспецифичен,който от своя страна се разделя на компенсирани декомпенсирана форма.Според известната класификация на Б.С. Преображенски се разграничават проста форма на хроничен тонзилит и токсично-алергична форма.
Основата за настройка диагнозахроничен тонзилит са чести болки в гърлото в историята, местни патологични признации общи токсико-алергични явления. Оценка на обективни признаци хронично възпалениепалатинни сливици, препоръчително е да се произвеждат не по-рано от 2-3 седмици след обостряне на заболяването.
Компенсирана форма на хроничен тонзилитхарактеризиращ се със следните характеристики: Оплаквания на пациентите:
Болка в гърлото сутрин, сухота, изтръпване;
Усещане за неудобство или чуждо тяло при преглъщане;
Лош дъх;
Индикация за стенокардия в историята.
Данни от фарингоскопия (местни признаци)възпалителен процес във фаринкса:
Промени в сводовете - хиперемия, ролковидно удебеляване и подуване на ръбовете на предните и задните сводове;
Шипове на палатинните дъги с тонзили в резултат на повтарящ се тонзилит;
Неравномерно оцветяване на сливиците, тяхната разхлабеност, изразен лакунарен модел;
Наличието на гнойно-казеозни запушалки в дълбините на празнините или течната кремообразна гной, които се откриват чрез натискане със шпатула върху основата на предната палатинова дъга;
Хипертрофия на палатинните тонзили при хроничен тонзилит, който се среща предимно при деца;
Увеличаването и болезнеността на регионалните лимфни възли в субмандибуларната област и по протежение на предния ръб на стерноклеидомастоидния мускул е характерен признак на заболяването.
Наличието на 2-3 от изброените признаци дава основание за диагнозата. При компенсирана форма на заболяването в периода между тонзилита общото състояние не се нарушава, няма признаци на интоксикация и алергизация на тялото.
Декомпенсирана формахроничният тонзилит се характеризира с горното местни особеностипатологичен процес в палатинните сливици, наличие на екзацербации 2-4 пъти годишно, както и чести прояви на декомпенсация:
Появата на субфебрилна температура вечер;
Повишена умора, намалена работоспособност;
Периодична болка в ставите, в сърцето;
функционални нарушениянервна, пикочна и други системи;
Наличието, особено по време на периоди на обостряне, заболявания, свързани с хроничен тонзилит- имащи общ етиологичен фактор и взаимни
действие един върху друг.Такива заболявания с инфекциозно-алергичен характер включват: остри и
хроничен тонзилогенен сепсис, ревматизъм, инфекциозен артрит, заболявания на сърцето, отделителната система, менингите и други органи и системи.
Локалните усложнения, които се появяват във фаринкса на фона на повтарящ се тонзилит, са доказателство за декомпенсация на възпалителния процес във фаринкса, те включват: паратонзилит, фарингеален абсцес.
Придружаващи заболяваниянямат единна етиологична и патогенетична основа с хроничния тонзилит, връзката е чрез обща и локална реактивност. Пример за такива заболявания могат да бъдат: хипертония, хипертиреоидизъм, захарен диабет и др.
Лечение на хроничен тонзилит.апоради формата на заболяването компенсирана формаДържани консервативно лечение,при декомпенсирана формапрепоръчително хирургична интервенция- тонзилектомия- пълно отстраняване на палатиналните тонзили.
Консервативно лечение хроничният тонзилит трябва да бъде сложен - местни и общи.Трябва да се предшества от саниране на огнищата на инфекция в устната кухина, носната кухина и параназалните синуси.
Локално лечениевключва следните дейности:
1. Измиване на празнините на сливиците и изплакване с антисептични разтвори (фурацилин, йодинол, диоксидин, хинозол, октенисепт, ектерицид, хлорхексидин и др.)
курс от 10-15 процедури. Измиването на празнините с интерферон стимулира имунологичните свойства на сливиците.
2. Потушаване на лакуните на сливиците с разтвор на Лугол или 30% алкохолна тинктура от прополис.
3. Въведение в лакуните на антисептичните мехлеми и пасти на парафино-балсамова основа.
4. Интраминдални новокаинови блокади.
5. Въвеждането на антибиотици и антисептични лекарства в съответствие с чувствителността на флората.
6. Използването на местни имуностимулиращи лекарства: левамизол, димексид, спленин, IRS 19, рибомунил, имудон и др.
7. Приемане на оросептични лекарства: фарингосепт, хексализа, лариплюс, неоангин, септолете и др.
8. Лечение с апарат Тонзилор, който съчетава ултразвуково въздействие върху сливиците, аспирация на патологично съдържимо от лакуните и джобовете на сливиците и иригация с антисептични разтвори. Курсът на лечение се състои от 5 сесии през ден.
9. Физиотерапевтични методи на лечение: ултравиолетово облъчване, фонофореза на лидаза, витамини, UHF, лазерна терапия, магнитотерапия.
10. Ароматерапия: етерични масла от евкалипт, кедър, чаено дърво, лавандула, грейпфрут и др.
Обща терапияхроничен тонзилитсе извършва, както следва:
1. Антибиотичната терапия се използва при обостряне на хроничен тонзилит след определяне на чувствителността на микрофлората. Лечението с антибиотици трябва да бъде придружено от предотвратяване на дисбактериоза.
2. При остър процес с хиперергична реакция се предписва противовъзпалителна терапия (парацетамол, аспирин и др.)
3. Антихистамините се предписват за предотвратяване на усложнения от инфекциозно-алергичен характер.
4. Имуностимулиращата терапия трябва да се провежда както по време на обостряне, така и извън него. Предписват се препарати с екстракт от тимусната жлеза: тималин, тимоптин, вилозен, тим-увокал; имунокоректори от микробен произход; естествени имуностимуланти: женшен,
ехиноцея, прополис, пантокрин, лайка и др.
5. Антиоксиданти, чиято роля е да подобрят метаболизма, функционирането на ензимните системи, да повишат имунитета: рутинни комплекси, витамини от групи А, Е, С, микроелементи - Zn, Mg, Si, Fe, Ca.
Описаното по-горе лечение се провежда 2-3 пъти годишно, по-често през есенно-пролетния период и дава висок терапевтичен ефект.
Критерият за ефективността на лечениетое:
1. Изчезване на гной и патологично съдържание в палатинните сливици.
2. Намаляване на хиперемията и инфилтрацията на небните дъги и тонзилите.
3. Намаляване и изчезване на регионалните лимфни възли.
При липса на тези резултати или при поява на обостряния на заболяването е показано тонзилектомия.
Лечение на декомпенсирана формасе извършва хроничен тонзилит хирургичнос пълно отстраняване на сливиците заедно с прилежащата капсула.
Противопоказаниеза тонзилектомияе:
Тежка степен на сърдечно-съдова недостатъчност;
Хронична бъбречна недостатъчност;
заболявания на кръвта;
Тежък захарен диабет;
Висока степен на хипертония с възможно развитие
хипертонични кризи и др.
В такива случаи се използват полухирургични методи на лечение. (криотерапиязамразяване на тъкан на сливиците) или консервативно лечение.
Подготовка за операциятаизвършва се амбулаторно и включва:
Саниране на огнища на инфекция;
Кръвен тест за коагулация, съдържание
тромбоцити, протромбинов индекс;
Измерване на кръвно налягане;
Изследване на вътрешни органи.
Операцията се извършва на празен стомах под местна анестезия с помощта на специален набор от инструменти.
Най-често усложнениетонзилектомия е кървене от областта на нишите на сливиците.
Грижа за пациента в следоперативния периодмедицинската сестра трябва да извърши следното: - да постави пациента на дясната му страна върху ниска възглавница;
забранете ставане, активно движение в леглото и говорене;
Поставете пелена под бузата и помолете пациента да не преглъща, а да плюе слюнката;
Наблюдавайте състоянието на пациента и цвета на слюнката в продължение на два часа;
Информирайте лекаря за наличието на кървене, ако е необходимо;
Дайте няколко глътки студена течност следобед;
Хранете пациента течна или пюрирана, хладна храна в продължение на 5 дни след операцията;
Напоявайте гърлото няколко пъти на ден с асептични разтвори.
Предотвратяванехроничният тонзилит е както следва:
Контрол на замърсяването;
Подобряване на хигиенните условия на труд и живот;
Подобряване на социално-икономическия стандарт на живот на населението;
Активно идентифициране на лица с хроничен тонзилит и диспансерно наблюдение на тях;
Навременна изолация на пациентите и назначаване на адекватно лечение;
Индивидуалната профилактика се състои в дезинфекция на огнища на инфекция и повишаване на устойчивостта на организма към вредни ефекти външна среда.
Клиничен прегледпациенти с хроничен тонзилит
е ефективен метод за подобряване на населението. Основни целиклиничните прегледи по оториноларингология са както следва:
Навременно откриване на пациенти с хронични и често рецидивиращи заболявания;
Системно наблюдение на тях и активно лечение;
Идентифициране на причините за това заболяване и провеждане развлекателни дейности;
Оценка на резултатите от свършената работа.
Има три етапа на диспансеризиране:
Етап 1 - регистрация -включва идентифициране на лицата, подлежащи на медицински преглед, съставяне на план за лечение и профилактика и динамично наблюдение. Изборпациенти се извършва по пасивен метод, когато пациентите кандидатстват медицински грижии активни - в процеса на провеждане на превантивни
проверки. Първият етап от диспансеризацията е към своя край медицинска документация и подготовкаспецифичен индивидуален планмедицински про
млечни дейности.
Етап 2 - производителност- изисква дългосрочно проследяване. В същото време са необходими мерки за системно подобряване на санитарната грамотност на населението относно
проследяване на пациенти и провеждане на профилактични курсове на лечение.При хроничен тонзилит е препоръчително да се провеждат такива курсове през пролетта и есента, което съответства на периодите на обостряне.
Етап 3 - оценка на качеството и ефективносттадиспансерно наблюдение. Резултатите от прегледите на пациентите и проведените курсове на лечение са отразени в края на годината в
епикриза. Изчезването на признаците на хроничен тонзилит и обострянията на заболяването в рамките на две години са основа за отстраняване на пациента от диспансера
счетоводствоспоред компенсираната форма на хроничен тонзилит. При липса на ефект от предприетите мерки пациентът се изпраща за хирургично лечение.
За оценка на ефективността на организацията на работа се определят показатели за качеството на клиничния преглед.
Острият фарингит е остро възпаление на лигавицата на всички части на фаринкса. Това заболяване е по-често придружено от респираторни инфекции с вирусна и микробна етиология (грип, аденовирус, кокал).
Пациентът се оплаква от усещане за болезненост или болка във фаринкса, изпотяване, сухота, дрезгав глас, а при преглед има хиперемия на лигавицата на всички части на фаринкса, натрупване на вискозна слуз по задната стена, понякога на хеморагичен характер.
Общите симптоми - слабост, треска, дискомфорт - се дължат на основното заболяване. За лечение на остър фарингит се препоръчват маслено-балсамови капки в носа, смес от равни количества масла от морски зърнастец, вазелин и ментол 3-5 пъти на ден, топли алкални инхалации, смазване на фарингеалната лигавица с разтвор на Лугол. глицерин, аналгетици, аспирин се предписват перорално.
Диференциална диагноза на остър фарингит се извършва с дифтерия, скарлатина, морбили, рубеола и други инфекциозни заболявания.
Ангината е остро възпаление на небните сливици и лигавицата на фаринкса.
Ангината според клиничните данни и фарингоскопската картина се разделя на катарална, фоликуларна, лакунарна, улцерозно-мембранозна и некротична.
Ангината е често срещано неспецифично инфекциозно-алергично заболяване с предимно стрептококова етиология, при което локалните възпалителни промени са най-изразени в лимфаденоидната тъкан на фаринкса, най-често в палатинните тонзили и регионалните лимфни възли.
Клинично се проявява под формата на катарална, фоликуларна и лакунарен тонзилит.
Неспецифична ангинаНеспецифична ангина - катарална, когато е засегната само лигавицата на сливиците, фоликуларна - гнойно увреждане на фоликулите, лакунарна - гной се натрупва в празнините. Обикновено се причинява от стрептококи от група А.
Възниква обаче пневмококова ангина, стафилококов тонзилити ангина, в етиологията на която лежи смесена кокова флора. Разновидност на това възпалено гърло е алиментарно възпалено гърло, причинено от епидемичен стрептокок. Микробът се въвежда, като правило, в случай на нарушение на технологията за готвене от недобросъвестни работници.
Катарална ангиназасяга лигавицата на сливиците и дъгите, докато се отбелязва хиперемия на тези части на фаринкса, но няма набези.
Пациентът отбелязва болка при преглъщане, парене във фаринкса. Има бактериална или вирусна етиология. Температурата е субфебрилна, треската е по-рядка.
Регионалните лимфни възли могат да бъдат умерено увеличени. Заболяването продължава 3-5 дни. Лечение - изплакване със сода, градински чай, смазване на сливиците с йод-глицерин, прием на аспирин.
Катаралната ангина трябва да се разграничава от острия фарингит, при който е засегната цялата лигавица на фаринкса, особено задната му стена.
Фоликуларен и лакунарен тонзилитсе причиняват от едни и същи патогени и са сходни както по клинично протичане, така и по общата реакция на организма и възможните усложнения. Разликата е в различна форманабези по сливиците.
При фоликуларна ангина настъпва нагнояване на фоликулите и мъртвите бели кръвни клетки блестят през лигавицата. При лакунарна ангина възпалението започва с празнини, където се натрупва гной, след което изпъква от празнините към повърхността на сливиците.
След 1-2 дни набезите се разпространяват по цялата повърхност на сливиците и вече не е възможно да се разграничат два вида тонзилит. Пациентите изпитват силна болка при преглъщане, дискомфорт в гърлото, отказват храна.
Шийните лимфни възли рязко се увеличават, температурата се повишава до 39 и дори 40 ° C.
На 2-ри - 3-ти ден прекарват диференциална диагнозас дифтерия. Още при първия преглед пациентът трябва да вземе намазка от дифтериен бацил, да се опита да премахне плаката с памучна четка.
Ако плаката е отстранена, това говори в полза на ангина вулгарис, ако е трудно да се отстрани и на нейно място остава кървяща ерозия, това най-вероятно е дифтерия.
В случай на съмнение е необходимо да се въведе антидифтериен серум.
Лечението на фоликуларен и лакунарен тонзилит се състои в изплакване на фаринкса, цервикален полуалкохолен компрес, предписване на аналгетици, десенсибилизатори (дифенхидрамин, супрастин, тавегил) и мускулно приложение на широкоспектърни антибиотици. На пациентите се препоръчва щадяща диета.
Ангина, причинена от аденовируси, протича под формата на дифузен остър фарингит, въпреки че може да бъде придружен от нападения по сливиците. Характерно за аденовирусна инфекцияшироко разпространено увреждане на лимфните възли и много честа комбинация с конюнктивит.
Това е особено вярно за аденовирус тип 3, който причинява фарингоконюнктивална треска. Подобна картина дава и грипният вирус, но в 10-12% от случаите той може да се комбинира със стрептококов тонзилит.
Остро възпаление на сливиците с друга локализация. Ангината на езиковата сливица има характерни симптоми - болка в дълбокия фаринкс, която се увеличава рязко, когато се опитате да изпъкнете езика.
Диагнозата се поставя чрез индиректна ларингоскопия с помощта на ларингеално огледало.
Ангина на назофарингеалната сливица. Болката е локализирана в назофаринкса, от носа се отделя гъст лигавичен секрет, отбелязва се хрема. При задната риноскопия се вижда едематозна сливица с цианотичен цвят, понякога с набези, гъста слуз тече по задната част на фаринкса.
Ангина като синдром на общи инфекциозни заболяванияАнгина със скарлатинаможе да продължи по различен начин. Най-често това е катарална и лакунарна ангина.
При класическия ход на скарлатината има характерно зачервяване на мекото небце в обиколката на фаринкса, което не излиза извън мекото небце, подуване на шийните лимфни възли и белезникав плътен налеп по езика, последван от почистването му, когато езикът придобие ярък цвят.
За да се постави диагноза, е необходимо да се вземат предвид всички симптоми на заболяването, особено скарлатинният обрив в областта на мастоидния процес и флексорните повърхности на крайниците.
Има тежки форми на скарлатина, протичащи под формата на:
1) псевдомембранозна ангина с образуване на фибринозен ексудат, широко разпространен върху лигавицата на сливиците, фаринкса, назофаринкса и дори бузите под формата на плътен сивкав филм, плътно запоен към подлежащата тъкан. Има ярка хиперемия на фарингеалната обиколка, обривът се появява още в първия ден на заболяването. Прогнозата на тази форма на скарлатина е неблагоприятна;
2) улцерозно-некротична ангина, характеризираща се с появата на сивкави петна по лигавицата, бързо превръщащи се в язви. Може да има дълбока язва с образуване на персистиращи дефекти на мекото небце. Страничните цервикални лимфни възли са засегнати от обширно възпаление;
3) гангренозен тонзилит, който е рядък. Процесът започва с появата на мръсносива плака върху сливиците, последвана от дълбока тъканна деструкция до каротидните артерии.
Ангина с дифтерияможе да се прояви в различни клинични форми. При дифтерия плаките излизат извън арките. За ангина патогномоничната е строгата граница на разпределението на нападенията в рамките на сливиците. Ако нападенията се разпространят извън арките, лекарят трябва да постави под въпрос диагнозата неспецифичен тонзилит. Има проста диагностичен тест. Плаката се отстранява от сливицата с шпатула и се разтваря в чаша студена вода.
Ако водата стане мътна, плаката се разтваря, тогава това е възпалено гърло. Ако водата остане чиста и частиците от плака са се появили на повърхността, тогава това е дифтерия.
Ангина с морбилипротича под маската на катар в продромалния период и по време на обрива.
Във втория случай диагностицирането на морбили не създава затруднения, в продромалния период е необходимо да се следи появата на морбилна енантема под формата на червени петна върху лигавицата на твърдото небце, както и Филатов-Коплик петна по вътрешната повърхност на бузите при отвора на стеноновия канал. Протичането на ангина с морбили рубеола е подобно на морбили.
Ангина с гриппротича по същия начин като катаралния, но дифузната хиперемия улавя сливиците, арките, езика, задна стенагърла.
еризипеле сериозно заболяване, често протичащо заедно с еризипел на лицето. Започва с висока температура и е съпроводено със силна болка при преглъщане. Лигавицата е оцветена в ярко червено с ясно очертани граници на зачервяване, изглежда лакирана поради оток.
Ангина с туларемиязапочва остро - с втрисане, обща слабост, зачервяване на лицето, увеличен далак.
За диференциална диагноза е важно да се установи контакт с гризачи (водни плъхове, домашни мишки и сиви полевки) или кръвосмучещи насекоми (комари, конски мухи, кърлежи).
Ангина с туларемия в повечето случаи възниква при заразяване по храносмилателен път - при пиене на вода, храна след инкубационен период 6-8 дни при инфектиран пациент.
Друг диференциално-диагностичен признак е образуването на бубони - пакети от лимфни възли на шията, понякога достигащи размера на пилешко яйце.
Възможно е нагнояване на лимфните възли. Картината на фаринкса може да прилича на катарална или по-често мембранна ангина, погрешно диагностицирана като дифтерия.
Ангина с кръвни заболяванияМоноцитна ангина(инфекциозна мононуклеоза или болест на Филатов) може клинично да протича по различни начини - от катарален до язвено-некротичен. Етиология тази болестне е окончателно изяснен. Клинично: увеличение на черния дроб и далака (хепатолиенален синдром), наличие на уплътнени и болезнени на допир лимфни възли (цервикални, тилни, субмандибуларни, аксиларни и ингвинални и дори полилимфаденит).
Патогномоничният симптом е появата на периферна кръватипични мононуклеарни клетки.
Агранулоцитна ангинасвързано с пълно или почти пълно изчезване на гранулоцити в периферната кръв със запазване на моноцити и лимфоцити на фона на тежка левкопения. Етиологията на заболяването не е изяснена, счита се за полиетиологично. Заболяването е свързано с прекомерна и неконтролирана употреба лекарства, като аналгин, пирамидон, антипирин, фенацитин, сулфонамиди, антибиотици, хлорамфеникол, енап.
Клиничната картина обикновено е тежка и се състои от симптоми на остър сепсис и некротичен тонзилит, тъй като микробите, които обитават фаринкса, принадлежат към опортюнистичната флора и при изключване на защитата на левкоцитите и други неблагоприятни обстоятелства стават патогенни и проникват в тъканите и кръв. Заболяването протича тежко, с висока температура, стоматит, гингивит, езофагит. Черният дроб е увеличен. Диагнозата се поставя въз основа на кръвен тест: тежка левкопения, под 1000 левкоцити на 1 mm 3 кръв, липса на гранулоцити. Прогнозата е сериозна поради развитието на сепсис, оток на ларинкса, некроза на тъканите на фаринкса с тежко кървене. Лечението се състои в борба с вторична инфекция - предписване на антибиотици, витамини, грижа за гърлото (изплакване, смазване, напояване с антисептични, стягащи, балсамови разтвори), интравенозно преливане на левкоцитна маса. Прогнозата за това заболяване е доста сериозна.
Хранително-токсична алеукияХарактерно е, че за разлика от агранулоцитозата, когато само гранулоцитите (неутрофили, еозинофили) изчезват от периферната кръв, изчезването засяга всички форми на левкоцити. Заболяването е свързано с поглъщането на специална гъба, която се размножава в презимували зърнени култури, оставени неожънати в полетата, и съдържа много токсично вещество - поин, дори много малко количество от което води до контактни лезии под формата на тъканна некроза, хеморагични язви които засягат цялото стомашно-чревния тракт, и дори попадането на изпражнения върху задните части причинява тяхното разязвяване.
Отровата е устойчива на топлина, така че топлинната обработка на брашното (готвене на печива, хляб) не намалява неговата токсичност.
От страна на фаринкса се проявява некротична болка в гърлото, когато сливиците изглеждат като сиви мръсни парцали, а от устата се отделя остра, гадна миризма.
Броят на левкоцитите в периферната кръв е до 1000 или по-малко, докато гранулираните левкоцити липсват напълно. Характеризира се с висока температура, появата на хеморагичен обрив. Лечението на ранен етап се състои от стомашна промивка, клизми, назначаване на слабително, щадяща диета, интравенозни инфузии на физиологичен разтвор с витамини, хормони, глюкоза, кръвопреливане, левкоцитна маса.
В стадия на ангина и некроза се предписват антибиотици. При остри клинични прояви на заболяването прогнозата е неблагоприятна.
Ангина при остра левкемияпротичат с различна степен на тежест в зависимост от стадия на левкемия. Началото на възпалено гърло (обикновено катарално) протича сравнително благоприятно, започва на фона на видимо благополучие и само кръвен тест позволява да се подозира в този ранен стадий на заболяването остра левкемия, което за пореден път доказва задължителното кръвно изследване при стенокардия.
Ангина с развита левкемия, когато броят на левкоцитите в кръвта достигне 20 000 или повече, а броят на еритроцитите спадне до 1-2 милиона, ангината е изключително тежка под формата на язвено-некротични и гангренозни форми с висока температура и тежко общо състояние. Присъединяват се кървене от носа, кръвоизливи в органи и тъкани, увеличаване на всички лимфни възли. Прогнозата е неблагоприятна, пациентите умират след 1-2 години. Лечението на ангина е симптоматично, локално, по-рядко се предписват антибиотици и витамини.
Ангина с инфекциозни грануломи и специфични патогениТуберкулоза на фаринксаможе да протече в две форми - остра и хронична. В острата форма е характерна хиперемия с удебеляване на лигавицата на дъгите, мекото небце, езика, наподобяващо възпалено гърло, телесната температура може да достигне 38 ° C и повече. Има остри болки при преглъщане, появата на сиви туберкули върху лигавицата, след това тяхната язва. Характерна анамнеза, наличието на други форми на туберкулоза помагат при диагностицирането.
От хроничните форми на туберкулозата е по-често улцеративна, развиваща се от инфилтрати, често протичаща без симптоми. Ръбовете на язвата са повдигнати над повърхността, дъното е покрито със сиво покритие, след отстраняването му се откриват сочни гранули. Най-често язви се наблюдават на гърба на фаринкса. Протичането на процесите във фаринкса зависи от много причини: общото състояние на пациента, неговото хранене, режим, социални условия, своевременно и правилно лечение.
При острата милиарна форма на туберкулоза прогнозата е неблагоприятна, процесът се развива много бързо с фатален изход след 2-3 месеца.
Лечението на туберкулозата на фаринкса, както и на другите й форми, стана сравнително успешно след появата на стрептомицин, който се прилага интрамускулно по 1 g на ден в продължение на средно 3 седмици. R-терапията понякога дава добри резултати.
Сифилис на гърлото. Първичният сифилис най-често засяга палатинните сливици. Твърдият шанкър обикновено е безболезнен.
Обикновено върху червен ограничен фон на горната част на сливиците се образува твърд инфилтрат, след това ерозия, превръщаща се в язва, повърхността му има хрущялна плътност. От страната на лезията има увеличени цервикални лимфни възли, безболезнени при палпация.
Първичният сифилис се развива бавно, в продължение на седмици, обикновено върху едната сливица.
Състоянието на пациентите с вторична ангина се влошава, повишава се температурата, появяват се остри болки. При съмнение за сифилис е наложително да се извърши реакцията на Васерман.
Вторичният сифилис се появява 2-6 месеца след инфекцията под формата на еритема, папули. Еритема във фаринкса улавя мекото небце, арки, сливици, устни, повърхност на бузите, език. Диагнозата на сифилис на този етап е трудна до появата на папули от зърно от леща до боб, повърхността им е покрита с плака с лек мазен блясък, обиколката е хиперемирана.
Най-често папулите се локализират на повърхността на сливиците и на арките.
Третичният период на сифилис се проявява под формата на гума, която обикновено се появява няколко години след началото на заболяването. По-често гумите се образуват на гърба на фаринкса и мекото небце. Първо се появява ограничена инфилтрация на фона на ярка хиперемия на фарингеалната лигавица. Оплаквания през този период може да липсват.
При по-нататъшен курс настъпва пареза на мекото небце, храната навлиза в носа. Протичането на третичния сифилис е много променливо, в зависимост от местоположението и скоростта на развитие на гума, която може да засегне костните стени на лицевия череп, езика, главните съдове на шията, причинявайки обилно кървене, расте в средното ухо.
При съмнение за сифилис е необходима консултация с венеролог за изясняване на диагнозата и предписване на рационално лечение.
Фузоспирохетоза. етиологичен факторе симбиоза на веретенообразна пръчка и спирохета в устната кухина. Характерна проява на заболяването е появата на ерозии по повърхността на палатинните сливици, покрити със сивкав, лесно отстраним налеп.
В началния стадий на заболяването няма субективни усещания, язвата прогресира и едва след 2-3 седмици има лека болка при преглъщане, регионалните лимфни възли от страната на лезията могат да се увеличат.
При фарингоскопия през този период се открива дълбока язва на сливицата, покрита със сива зловонна плака, която лесно се отстранява. Общите симптоми обикновено не са изразени.
При диференциална диагноза е необходимо да се изключат дифтерия, сифилис, рак на сливиците, кръвни заболявания, за които се извършва кръвен тест, реакция на Васерман и цитонамазка от дифтериен бацил.
Рядко фарингитът и стоматитът се присъединяват към поражението на сливиците, след което протичането на заболяването става тежко.
Лечението се състои в използването на изплакване с водороден прекис, 10% разтвор на бертолетова сол, калиев перманганат. Най-доброто лечение обаче е обилното смазване на язвата с 10% разтвор на меден сулфат 2 пъти на ден.
Началото на заздравяването на язвата се отбелязва още на третия ден, което от своя страна също служи като диференциална диагноза със сифилис, кръвни заболявания. Прогнозата за навременно лечение е благоприятна.
кандидомикозафаринкса се причинява от гъбички, подобни на дрожди, често при изтощени пациенти или след неконтролиран прием на големи дози антибиотици, които причиняват дисбактериоза в фаринкса и храносмилателния тракт.
Има болки в гърлото, треска, на фона на хиперемия на лигавицата на фаринкса, малки бели плаки се появяват с по-нататъшна обширна некроза на епитела на сливиците, арки, небцето, задната стена на фаринкса под формата на сивкави плаки, след отстраняване на което остава ерозия.
Необходимо е да се диференцира заболяването с дифтерия, фузоспирохетоза, лезии при кръвни заболявания. Диагнозата се поставя въз основа на микроскопия на намазка с покритие от гъбички, подобни на дрожди. Лечението включва задължително премахване на всички антибиотици, напояване на фаринкса със слаб разтвор на сода, смазване на лезиите с разтвор на Лугол върху глицерин.
Това заболяване трябва да се разграничава от фарингомикоза, при която в лакуните на сливиците се образуват остри и твърди шипове, изпъкнали на повърхността. Тъй като няма признаци на възпаление на околните тъкани и субективни усещания, заболяването може да не бъде открито от пациента дълго време. Консервативното лечение е неефективно. По правило е необходимо да се отстранят засегнатите сливици.
Перитонзиларен абсцесМежду капсулата на сливиците и фарингеалната фасция има паратонзиларна тъкан, а зад фарингеалната фасция, странично, е влакното на парафарингеалното пространство. Тези пространства са изпълнени с фибри, чието възпаление, а в крайната фаза - и абсцедиране определят клиниката на посоченото заболяване. Абсцесът най-често се причинява от неспецифична флора в резултат на тонзилогенно разпространение на инфекцията. Заболяването започва остро, с появата на болка при преглъщане, често от едната страна.
Обикновено паратонзиларен абсцес възниква след болки в гърлото по време на възстановителния период. При изследване на фаринкса се наблюдава рязко подуване и хиперемия на тъканите около сливиците (арки, меко небце, увула), изпъкналост на сливиците от нишата, изместване към средната линия.
Един абсцес се образува средно около 2 дни. Честите симптоми са слабост, треска, увеличение на цервикалните лимфни възли от страната на абсцеса. Отбелязва се класическата триада на паратонзиларния абсцес: обилно слюноотделяне, тризъм на дъвкателните мускули и открит назален ход (в резултат на парализа на мускулите на палатинното перде).
Предписва се комбинирано лечение на абсцеси: антибиотици интрамускулно, като се има предвид болката при преглъщане и принудително гладуване, аспирин, аналгетици, полуалкохолен компрес отстрани на шията (от страната на абсцеса), антихистамини.
Едновременно провеждани операция. Има абсцеси предно-задни (гной се натрупва зад предната дъга и мекото небце близо до горния полюс на сливицата), задни (с натрупване на гной в областта на задната дъга), външни (натрупване на гной между капсулата на сливиците и фарингеалната фасция). ). Анестезията, като правило, е локална - смазване на лигавицата с 5% разтвор на кокаин или 2% разтвор на дикаин. Салфетка се навива около скалпела по такъв начин, че върхът да излиза не повече от 2 mm, в противен случай главните съдове на каротидния басейн могат да бъдат наранени.
Разрезът се прави с преден абсцес строго навътре сагитална равнинав средата на разстоянието от задния молар до езика, след това в разреза се вкарва тъпа сонда или хемостатична скоба (Holsted) и краищата на разреза се разделят за по-добро изпразване на абсцеса.
Когато гнойът се отстрани, състоянието на пациента, като правило, се подобрява значително. Ден по-късно ръбовете на разреза отново се отглеждат със скоба, за да се отстрани натрупаната гной. По същия начин задният абсцес се отваря през задната дъга. По-трудно и опасно е отварянето на външен абсцес, който е по-дълбок и изисква повишено внимание поради риск от нараняване на кръвоносните съдове. Помощ за това може да се осигури чрез предварителна пункция със спринцовка с дълга игла, когато, ако се открие гной, разрезът се прави в посока на пункцията. След всеки разрез на фаринкса фурацилинът се изплаква. Много рядко има ретрофарингеален абсцес - натрупване на гной в областта на задната фарингеална стена. При деца това се дължи на наличието на лимфни възли в ретрофарингеалното пространство, при възрастни - като продължение на външния паратонзиларен абсцес.
Възпалителните заболявания на фаринкса могат да се разделят на две основни групи - заболявания на сливиците и заболявания на лигавицата на фаринкса. В първия случай говорим за тонзилит, във втория - за фарингит. Ангината и фарингитът могат да бъдат както независими заболявания, така и съпътстващи.
2.5.1. Остър фарингит (pharyngitis acuta)- остро възпаление на лигавицата на фаринкса. Среща се като самостоятелно заболяване, но по-често придружава катар на горните дихателни пътища.
Етиология - вирусни и бактериални инфекции. Вирусната етиология на острия фарингит се среща в 70% от случаите, бактериалната - в 30%. Предразполагащи фактори са обща и локална хипотермия, патология на носната кухина, параназалните синуси и назофаринкса, чести инфекциозни заболявания, тютюнопушене и злоупотреба с алкохол, заболявания на стомашно-чревния тракт.
Диагнозата не е трудна, но трябва да се има предвид, че дифтерия, катарален тонзилит и други инфекциозни заболявания могат да дадат подобна клинична картина. Микробиологичното изследване на намазка от повърхността на задната фарингеална стена и сливиците ви позволява да изясните диагнозата.
Клиника. Характеризира се с усещане за сухота, парене, болки в гърлото. За разлика от ангината, при остър катарален фарингит болката в гърлото се усеща по-силно при „празен“ фаринкс, т.е. при преглъщане на слюнка. Поглъщането на храна е по-малко болезнено. В допълнение, пациентът показва постоянен поток от слуз по задната част на фаринкса, което го кара да прави чести преглъщащи движения. Общото благосъстояние страда леко, телесната температура не се повишава над 37 ° C.
При фарингоскопия лигавицата на фаринкса е хиперемирана, едематозна, на места се виждат мукопурулентни плаки. Често на задната и страничните стени на фаринкса могат да се наблюдават отделни фоликули под формата на заоблени яркочервени възвишения - гранули (фиг. 82).
Фиг.82. Остър фарингит.
Лечение. Обикновено местни. Топли изплаквания с антисептични разтвори (инфузия на градински чай, лайка, хлорофилипт и др.), Напръскване на фаринкса с различни аерозоли с антибактериални и противовъзпалителни ефекти (биопарокс, хексаспрей, инхалипт и др.), Антихистамини, топли алкални инхалации. Необходимо е да се изключат дразнещи (горещи, студени, кисели, пикантни, солени) храни, тютюнопушене, алкохол и да се спазва щадящ гласов режим.
2.5.2. Ангина или остър тонзилит (tonsillitis acuta)- често срещано остро инфекциозно-алергично заболяване, проявяващо се с остро локално възпаление на палатинните сливици. Много често срещано заболяване, характерно предимно за деца и млади хора; в 75% от случаите страдащите от стенокардия са лица на възраст под 30 години. Ангината (от лат. ango - притискам, задушавам) е позната от древността. В руската медицинска литература можете да намерите определението за ангина като "гърлена жаба". От дефиницията се вижда, че инфекциозният агент играе решаваща роля в развитието и протичането на ангина, следователно е възможно човек да се зарази с въздушни капчици или чрез битови контакти. Като инфекциозно заболяване, ангината трябва да остави след себе си определен имунитет, който предпазва от повторни заболявания от този вид. В случаите, когато тонзилитът продължава да се повтаря няколко пъти през годината, може да се предположи, че имунните сили на организма са намалени. Това обстоятелство трябва да се вземе предвид при избора на метод на лечение.
Неблагоприятните фактори на околната среда, които допринасят за развитието на ангина, са хипотермия на тялото, областта на краката, лигавицата на сливиците.
Етиология и патогенеза. Причинителят на ангината обикновено е хемолитичен стрептокок. В допълнение, причинителите на ангина могат да бъдат спирохети на устната кухина и фузиформен бацил, в някои случаи се засяват стафилококи, вируси, анаеробни патогени.
В патогенезата на ангина определена роля играе намаляването на адаптивните способности на организма към студ, резки сезонни колебания в условията на околната среда, хранителен фактор, нарушение на носното дишане и др., Съчетано с намаляване на устойчивостта на макроорганизъм. Развитието на ангина става според вида на алергично-хиперергичната реакция. Алергичният фактор може да послужи като предпоставка за появата на усложнения като ревматизъм, остър нефрит, полиартрит и други заболявания с инфекциозно-алергичен характер.
Най-често се засягат палатинните сливици, много по-рядко - фарингеалните, езиковите и ларингеалните сливици. Често заболяванията на сливиците са в пряка зависимост от състоянието на зъбите, устната кухина; ангина може да се комбинира с увреждане на лигавицата на венците, бузите, да придружава редица общи сериозни заболявания.
В зависимост от тежестта на заболяването, природата морфологични променисливиците се разграничават няколко вида ангина:
Катарална ангина. Най-леката форма на заболяването. Възпалителният процес се ограничава до увреждане само на лигавицата на палатинните тонзили.
Симптоми. Болки в гърлото при преглъщане на слюнка и храна. Болката не е много силна, като правило еднаква от двете страни; пациентът се оплаква от слабост, главоболие, усещане за болка в крайниците; телесната температура се повишава до 37,0-37,5 ° C. Заболяването започва с усещане за болезненост в гърлото, сухота в него. Катаралната ангина обикновено се комбинира с катарален процес на лигавицата на носната кухина, фаринкса.
клинична картина. Фарингоскопски се определя изразена хиперемия на лигавицата, покриваща сливиците, арки (фиг. 83). Мекото небце и лигавицата на задната фарингеална стена не са променени, което позволява да се разграничи тази форма на ангина от фарингит. Езикът е сух, обложен. Често има леко увеличение на регионалните лимфни възли. Протичането на такова възпалено гърло е благоприятно и заболяването завършва за 3-4 дни.

Фиг.83. Катарална ангина.
Фоликуларна ангина. По-тежка форма на ангина, която протича с участието не само на лигавицата в процеса, но и се простира до фоликулите.
Симптоми. Болестта обикновено започва с повишаване на телесната температура до 38-39 ° C. Има изразена болка в гърлото, която се увеличава при преглъщане, често излъчваща към ухото. Изразено и обща реакциятяло - интоксикация, главоболие, обща слабост, треска, втрисане, понякога болка в долната част на гърба и ставите. В кръвта се отбелязва неутрофилна левкоцитоза, ESR може да се ускори до 30 mm / h.
клинична картина. Фарингоскопски, в допълнение към изразеното подуване и зачервяване на самите палатинни сливици и околните тъкани на фона на тежка хиперемия, се виждат жълтеникаво-бели точки с размери 1-2 mm, съответстващи на гнойни фоликули (фиг. 84). Продължителността на заболяването обикновено е 6-8 дни.

Фиг.84. Фоликуларна ангина.
Лечение. Същото като при лакунарната ангина.
Лакунарна ангина. Тежко заболяване, възпалителният процес улавя по-дълбоките части на сливиците. Под въздействието на стрептококи възниква епителен оток в дълбочината на лакуните на сливиците, последван от некроза на епитела както на повърхността на сливиците, така и в дълбините на лакуните. Настъпва десквамация на епитела, върху лигавицата се появяват раневи повърхности, образуват се фиброзни плаки, разположени по дължината на лакуните и близо до устието им. Оттук и името на този вид ангина - лакунарна.
Симптоми. Силно възпалено гърло при преглъщане на храна и слюнка, главоболие, слабост, слабост, втрисане, нарушение на съня, треска до 38-39 ° C.
клинична картина. При изследване на устната част на фаринкса, едематозни, подути палатинни сливици привличат вниманието, лигавицата на сливиците е хиперемирана, сиво-бели плаки се виждат на повърхността на сливиците близо до устните на празнините (фиг. 85). Палпират се регионални лимфни възли, разположени зад ъгъла на долната челюст, те са болезнени и увеличени. С развитието на заболяването реагират и възли, разположени дълбоко по външната югуларна вена. Често един и същ пациент може едновременно да наблюдава признаци на фоликуларен и лакунарен тонзилит. Продължителността на заболяването е 6-8 дни.

Фиг.85. Лакунарна ангина.
Лечение. Извършва се, като правило, амбулаторно у дома с изолация на пациента и повикване на лекар в къщата. В тежки случаи е показана хоспитализация инфекциозно отделение. Необходимо е да се спазва строг режим на легло в първите дни на заболяването, а след това и у дома, с ограничена физическа активност, което е необходимо както при лечението на самото заболяване, така и при предотвратяването на усложнения. На пациента се дават отделни ястия и предмети за грижа. Децата, като най-податливи на ангина, не се допускат до пациента.
Основата на терапията при лечението на ангина са лекарства от групата на пеницилина, към които стрептококите са най-чувствителни. Необходим е прием на антибиотици поне 10 дни. Най-често предписваните антибиотици са резистентни към бета-лактамази (Аугментин, Амоксиклав). При непоносимост към пеницилин се използват други групи антибиотици, по-специално цефалоспорини и макролиди. Също така е препоръчително да се предписват антихистамини. Препоръчва се обилна топла напитка. Локално е възможно да се използва инхалаторен антибиотик - биопарокс. Предписват се гаргари на фаринкса с топли отвари от билки (градински чай, лайка, невен и др.), Разтвор на сода, фурацилин, затоплящи компреси върху подчелюстната област. Може би назначаването на салицилати (аспирин), аналгетици, муколитици, имуностимулиращи лекарства, мултивитамини. Препоръчва се почивка на легло за 7-8 дни. Периодът на инвалидност е средно 10-12 дни.
Терминът "болести на гърлото" в ежедневието най-често означава УНГ заболявания на фаринкса (отделът на храносмилателната и дихателната система, който свързва носната кухина, устната кухина и ларинкса).
Както и в случая на други органи, заболяванията на гърлото могат да бъдат резултат от инфекция (вирусна, бактериална или гъбична) - както остра, така и хронична, различни наранявания, вредни външни въздействия (разяждащи и токсични вещества, прах, тютюнев дим).
Класификация
УНГ заболяванията на гърлото могат да бъдат разделени на остри възпалителни, хронични възпалителни и техните усложнения.Заболяванията на ларинкса и гърлото също включват хипертрофия на палатинните и фарингеалните тонзили, чужди тела, рани и изгаряния на фаринкса. Нека ги разгледаме по-подробно поотделно.
Симптоми
Остри възпалителни заболявания на фаринкса
Тази група включва почти най-много остър фарингит и различни тонзилити чести заболяваниягърлото при деца.

Острият фарингит е остро възпаление на фарингеалната лигавица, което се развива поради излагане на микроорганизми или вредни фактори на околната среда като тютюнопушене, алкохол и др.
При това заболяване пациентът най-често се оплаква от усещане за парене, сухота, болезненост в гърлото, задушаване, усещанията се описват като „бучка в гърлото“. Температурата обикновено е или болка.
Ангината е често срещано остро инфекциозно-алергично заболяване, което се развива при засягане на лимфоидната тъкан на фарингеалния пръстен. Най-честият причинител е бета-хемолитичен стрептокок от група А.
Има банални форми на ангина (катарална, фоликуларна и лакунарна), атипични форми, както и специфична ангина при някои инфекциозни заболявания и кръвни заболявания.

- най-леката форма, характеризираща се с болка и болки в гърлото, усещане за "кома", лека болка при преглъщане и леко повишаване на температурата.
Фоликуларна ангина- протича по-тежко със силна болка, излъчваща се към ухото, главоболие, слабост, понякога повръщане, задушаване. Температурата може да се повиши до 39 ° C.
Лакунарен - най-тежката от баналните форми. Всички сливици са покрити, празнините са изпълнени с жълтеникаво-бяло покритие, има и болка при преглъщане, треска и симптоми на интоксикация, включително усещане за "кома в гърлото".
При различни инфекциозни заболявания ангината може да се развие и като един от компонентите на основния процес.
С явленията на стенокардия възникват:
- дифтерия (тогава сливиците са покрити с плътно бяло-сиво покритие, възможно е развитието на крупа - задушаване);
- скарлатина;
- дребна шарка;
- агранулоцитоза;
- левкемия;
- херпетично възпалено гърло (с малки везикули по сливиците и едностранен конюнктивит).
Може би присъединяването на гъбична инфекция.
Отделна форма на ангина е Ангина на Симановски-Плаут-Венсънт. Причинява се от симбиоза на вретеновидна бактерия и орална спирохета, което води до образуване на зеленикаво покритие, усещане за „кома“ в гърлото, гнилостен дъх и висока температура.
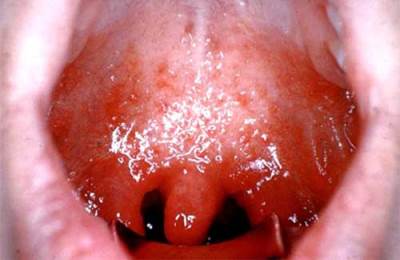
Ангината може да се появи с усложнения като паратонзилит, пара- и ретрофарингеални абсцеси.
Паратонзилитът е възпаление на пери-бадемовата тъкан, проявяващо се в силно повишаване на температурата до 39-40 ° C, невъзможност за хранене и преглъщане на слюнка поради много силна болка, "кома в гърлото", задушаване; характерен е и тризмът - симптом, при който човек не може да отвори напълно устата си поради тоничен спазъм на дъвкателните мускули. В устната кухина в проекцията на сливиците се разкрива голяма изпъкналост.
Парафарингеалният абсцес е нагнояване на парафарингеалната тъкан, а рефарингеалният абсцес е фарингеален абсцес. Техните симптоми са в много отношения подобни на паратонзилита (с изключение на характерното изпъкналост), диференциалната диагноза трябва да се направи от УНГ лекар.
Хипертрофия на сливиците
Този термин се отнася до растежа на лимфаденоидна тъкан. Най-често хипертрофичните процеси се появяват в палатинните и фарингеалните сливици.
Разширените тъкани могат да затруднят дишането, да причинят задушаване, да нарушат дикцията, приема на храна, да причинят усещане за "кома" в гърлото.
Децата с това заболяване не спят добре, кашлят през нощта, някои могат да развият невропсихиатрични разстройства поради това.
Хронични възпалителни заболявания на фаринкса
Те включват хронични форми на фарингит и тонзилит.
Хроничен фарингит- възпаление на фарингеалната лигавица - възниква поради недостатъчно ефективно лечениеостри форми. Има катарална, хипертрофична (странична и гранулирана) и атрофична форма.

Пациентите се оплакват от болезненост, гъделичкане, гъделичкане, "бучка" в гърлото, задушаване, усещане за чуждо тяло, запушени уши.
Температурата може да не се повишава. Често те се нуждаят от глътка вода, за да погълнат нещо.
Хроничен тонзилит- персистиращо инфекциозно-алергично заболяване с локални прояви под формата на възпаление на сливиците. Най-често възниква като усложнение на др инфекциозни процеси(като ангина и кариес).
Простата форма се характеризира с чести (1-2 пъти годишно) тонзилити със съответните оплаквания: болка, "бучка в гърлото", кашлица, треска.
При токсико-алергичната форма към тонзилита се добавят симптоми на интоксикация и алергизация, често се срещат съпътстващи заболявания като ревматизъм, гломерулонефрит, полиартрит, ендокардит и др.
Чужди тела, рани и изгаряния на гърлото
Най-често чуждите тела попадат в гърлото при говорене или смях по време на хранене, както и при децата по време на игри. Понякога чужди тела при възрастните хора са протези. Пациентите се оплакват от буца в гърлото, болка и затруднено дишане и преглъщане.

Раните на гърлото са външни и вътрешни, проникващи и непроникващи, изолирани и комбинирани, слепи и проходни.
Симптомите са най-често кървене, респираторни нарушения, говор, затруднено преглъщане поради "кома", задушаване, синдром на силна болка.
Изгаряния могат да се развият с термични и химични лезии на стената на гърлото. Термични изгарянияпо-често причинява излагане на температури - навлизането на гореща храна и напитки, по-рядко - горещ въздух или пара.
Химически изгаряния възникват при излагане на солна, оцетна, азотна киселина, сода каустик или калий.
Изгарянията могат да бъдат от три степени - от първата, най-лесната, придружена от зачервяване на лигавицата, до третата - с некроза на дълбоки тъканни слоеве.
Изгарянията най-често са придружени от болка, слюноотделяне, обща интоксикация. Поради множеството усложнения, изгарянията на гърлото са животозастрашаващо състояние.
Лечение
Лечението на остър фарингит обикновено се извършва амбулаторно, предписва се от общопрактикуващ лекар или УНГ лекар. Включва изплакване с антисептици (хлорофилипт, инфузия на лайка), аерозоли (полидекса), десенсибилизиращи и имуностимулиращи лекарства. Рядко се предписват антибиотици.

Баналният тонзилит обикновено се лекува амбулаторно от УНГ лекар, в тежки случаи - в болница.
Предписани антибиотици от пеницилиновата група, антихистамини(тавегит, телфаст), инхалации с биопарокс, изплаквания и нестероидни противовъзпалителни средства.
Лечението на инфекциозни заболявания и кръвни заболявания, придружени от симптоми на тонзилит, не трябва да се извършва от УНГ, а от инфекционист или хематолог в съответните болници.
Важно е да запомните! Всяко подозрение за дифтерия е безспорна индикация за преглед и евентуално хоспитализация, тъй като дифтерията е много опасно заболяване.
При ангина на Симановски-Плаут-Винсънт се провежда антибиотична терапия с пеницилинови препарати, възстановителна и витаминна терапия; саниране на устната кухина и почистване на сливиците от некротични огнища.

Лечението на паратонзилит и други абсцеси включва антибиотична терапия и задължително хирургична интервенцияза рехабилитация на гнойни огнища.
Хроничният фарингит се лекува амбулаторно с изключване на излагане на вредни фактори (алкохол, тютюнопушене), инхалации, смазване на гърлото с коларгол (извършва се от УНГ лекар), резорбция на карамели с антисептици (хексализа, фарингосепт). При лечението на хроничен фарингит се използват както консервативни, така и хирургични методи.Първите включват измиване на празнините на сливиците (10-15 процедури), смазване на повърхността им с йодинол или коларгол, изплакване и физиотерапевтични процедури (UHF или микровълнова терапия).
Да се хирургични методинаричана тонзилектомия. Подобни, но по-малко радикален метод- тонзило - или аденотомия, съответно, лекуват хипертрофия на палатинните и езиковите тонзили.

Чуждите тела се отстраняват от УНГ лекар с помощта на специални клещи или примки. Не изваждайте сами чуждото тяло с пинсети, тъй като можете да влошите процеса и да предизвикате асфиксия.
Оперативната обработка на раните се извършва и от УНГ специалист с необходимите инструменти и апаратура, най-често в болнични условия.
Лечението на изгаряния в гърлото е труден и многоетапен процес, включващ както УНГ, така и други специалисти. Първоначално всички дейности обикновено са насочени към спасяване на живота на пациента, след това - за предотвратяване на образуването на сраствания.
В острия период се провеждат противошокови и детоксикационни мерки, провежда се борба с респираторни нарушения, хемостаза и антибиотична терапия.
AT отдалечен периоднай-честата процедура е bougienage - разширяване на лумена на гърлото, за да се възстанови неговата проходимост.
Предотвратяване
Болестите на гърлото са разнообразни, така че тяхната профилактика също е различна. Трябва да избягвате травматични ситуации, да следите храната и напитките, които приемате, и да не говорите по време на хранене.
Също така е необходимо да се лекуват всички остри заболявания навреме, в никакъв случай не оставяйте процеса без лечение.
Активирането на естествения имунитет, например с помощта на Имунитет, също ще има положителен ефект.
Помага за справяне с вирусни и бактериални инфекции само за два дни, помага за активиране на имунната система и премахва токсините от тялото, като съкращава времето за рехабилитация.
ВОЕННО-МЕДИЦИНСКА АКАДЕМИЯ
Отделение по отоларингологияПр. Не._____
„ОДОБРЕНО“
ВрИД Началник отделение по оториноларингология
Полковник от медицинска служба
М. ГОВОРУН
"____" ______________ 2003 г
Преподавател, Катедра по оториноларингология
Кандидат на медицинските науки
майор на медицинската служба Д. Пишни
ЛЕКЦИЯ №18
в отоларингологията
на тема: „Заболявания на фаринкса. Абсцеси на фаринкса»
За студенти от факултета на водещия медицински персонал
Обсъдени и приети на заседание на катедрата
Протокол №______
"___" __________ 2003 г
Актуализиран (актуализиран):
«___» ______________ _____________
Възпалителни заболявания на фаринкса.
Абсцеси на фаринкса.
Литература
Отоларингология / Изд. И. Б. Солдатов и В. Р. Хофман - Санкт Петербург, 2000. - 472 с.: ил.
Еланцев Б.В. Оперативна оториноларингология. - Алма-Ата, 1959, 520 с.
Солдатов И.Б. Лекции по оториноларингология. - М., 1990, 287 с.
Тарасов Д.И., Минковски А.Х., Назарова Г.Ф. Линейка и спешна помощ в оториноларингологията. - М., 1977, 248s.
Шустър М.А. Спешна помощ в оториноларингологията. - М.. 1989, 304 с.
БОЛЕСТИ НА ГЪРЛОТО
Възпалителни заболявания на фаринкса
Ангина
Ангина- остро възпаление на лимфаденоидната тъкан на фаринкса (сливиците), което се счита за често срещано инфекциозно заболяване. Ангината може да бъде тежка и да доведе до различни усложнения. По-чести са тонзилитите на палатиналните тонзили. Тяхната клинична картина е добре известна. Разграничете тези тонзилити от дифтерия, скарлатина, специфични тонзилити и лезии на сливиците при общи инфекциозни, системни и онкологични заболявания, което е много важно за назначаването на адекватна спешна терапия.
Ангина на фарингеалната сливица(остър аденоидит). Това заболяване е типично за детството. По-често се среща едновременно с остри респираторни вирусни заболявания (ОРВИ) или тонзилит и в тези случаи обикновено остава неразпознат. Аденоидитът е придружен от същите промени в общото състояние като ангината. Основните му клинични признаци са внезапно нарушение на свободното носно дишане или неговото влошаване, ако преди това не е било нормално, хрема, усещане за запушени уши. Може да има кашлица и болки в гърлото. При изследване се открива хиперемия на задната фарингеална стена, мукопурулентен секрет, който тече надолу. Фарингеалната сливица се увеличава, набъбва, появява се хиперемия на повърхността й, понякога набези. Към момента на максималното развитие на заболяването, което продължава 5 дни, обикновено се отбелязват промени в регионалните лимфни възли.
Аденоидитът трябва да се диференцира преди всичко от фарингеалния абсцес и дифтерията. Трябва да се помни, че с появата на симптоми на остър аденоидит може да започне морбили, рубеола, скарлатина и магарешка кашлица, а ако се присъедини главоболие, менингит или полиомиелит.
Ангина на езичната сливица. Този вид ангина е много по-рядко срещан от другите му форми. Пациентите се оплакват от болка в областта на корена на езика или в гърлото, както и при преглъщане, изпъкването на езика е болезнено. Езиковата сливица се зачервява и набъбва, по повърхността й могат да се появят набези. По време на фарингоскопията се усеща болка при натиск с шпатула върху гърба на езика. Общите нарушения са същите като при други ангини.
Ако възпалението на езиковата сливица придобие флегмонен характер, тогава заболяването протича по-тежко с висока телесна температура и разпространение на едематозно-възпалителни промени към външните части на ларинкса, предимно към епиглотиса. Лимфните възли на шията се увеличават и стават болезнени. В този случай заболяването трябва да се диференцира от възпаление на киста и ектопична тъкан на щитовидната жлеза в корена на езика.
Лечение. С развитието на всяка възпалено гърло, което е остро инфекциозно заболяване, което може да причини сериозни усложнения, лечението трябва да започне незабавно. Антибиотиците от пеницилиновата серия се предписват перорално (с непоносимост - макролиди), храната трябва да бъде пестяща, трябва да пиете много вода, витамини. При тежка ангина се предписва строг режим на легло и интензивна парентерална антибиотична терапия, предимно с пеницилин в комбинация с десенсибилизиращи лекарства. При необходимост се използват широкоспектърни антибиотици (цефалоспорини, аминогликозиди, флуорохинолони, метрогил).
Що се отнася до локалното лечение, то зависи от локализацията на възпалението. При аденоидит задължително се предписват вазоконстрикторни капки за нос (нафтизин, галазолин,), проторгол. При тонзилит на палатинните и езиковите тонзили, топли превръзки или компреси на шията, изплакване с 2% разтвор на киселина или натриев бикарбонат, разтвор на фурацилин (1: 4000) и др.
Мембранозна язва ангина (Simanovsky). Причинителите на улцерозно-мембранозната ангина са фузиформен бацил и спирохета на устната кухина в симбиоза. След кратка фаза на катарален тонзилит върху сливиците се образуват повърхностни, лесно отстраними белезникаво-жълтеникави плаки. По-рядко такива набези се появяват и в устната кухина и фаринкса. Язвите, обикновено повърхностни, но понякога по-дълбоки, остават на мястото на откъснатите набези. Регионалните лимфни възли от страната на лезията се увеличават. Болката не е силна. Телесната температура е нормална или субфебрилна. Може да има миризма от устата, свързана с некротични промени в дъното на язвите. При оценката на клиничната картина трябва да се има предвид, че понякога има лакунарна форма на заболяването, подобна на обикновена ангина, както и двустранно увреждане на сливиците.
Диагнозата се установява въз основа на откриването на фузоспириларна симбиоза в петна от повърхността на сливиците (отстранени филми, отпечатъци от дъното на язви). Улцерозната мембранна ангина трябва да се диференцира от дифтерия, лезии на сливиците при заболявания на хемопоетичните органи, злокачествени тумори.
За лечение, изплакване с водороден прекис (1-2 супени лъжици на чаша вода), разтвор на риванол (1: 1000), фурацилин (1: 3000), калиев перманганат (1: 2000) и смазване с 5% алкохолен разтвор йод, 50% разтвор на захар, 10% разтвор на салицилова киселина, разреден в равни части глицерин и алкохол, 5% разтвор на формалин. Ако се появят клинични признаци на вторична инфекция, се предписват антибиотици.
Ангина при инфекциозна мононуклеоза. Това е често срещано заболяване с вирусна етиология, което започва остро с висока телесна температура (до 40 ° C) и обикновено болки в гърлото. При повечето пациенти има лезия на сливиците, които значително се увеличават по размер. Често третата и четвъртата сливица също са уголемени, което може да доведе до затруднено дишане. По повърхността на сливиците се образуват плаки с различно естество и цвят, понякога с бучки-съсирен вид, обикновено лесно отстраняеми. Има гниеща миризма от устата. Синдромът на болката е изразен неясно. Увеличават се цервикалните лимфни възли от всички групи, както и далакът, а понякога и лимфните възли в други части на тялото, които стават болезнени.
Диагнозата се установява въз основа на резултатите от кръвен тест, но през първите 3-5 дни може да няма характерни промени в кръвта. В бъдеще, като правило, се открива умерена левкоцитоза, понякога до 20-30 l0 9 / l, неутропения с ядрено изместване вляво и тежка мононуклеоза. В същото време се наблюдава леко увеличение на броя на лимфоцитите и моноцитите, наличието на различни по размер и структура плазматични клетки, с появата на своеобразни мононуклеарни клетки. Висока относителна (до 90%) и абсолютна мононуклеоза с типични мононуклеарни клетки в разгара на заболяването определя диагнозата на това заболяване. Диференцира се от банален тонзилит, дифтерия, остра левкемия.
Лечението е предимно симптоматично, предписва се гаргара с разтвор на фурацилин (1: 4000) 4-6 пъти на ден. Ако се появят признаци на вторична инфекция, се предписват антибиотици.
Ангина с агранулоцитоза. В момента агранулоцитозата се развива най-често в резултат на приемане на цитостатици, салицилати и някои други лекарства.
Заболяването обикновено започва остро и телесната температура се повишава бързо до 40 ° C, отбелязват се втрисане и болки в гърлото. По небните сливици и около тях се образуват мръсносиви плаки с некротичен гангренозен разпад, които често се разпространяват към задната стена на орофаринкса, вътрешната повърхност на бузите, а в по-тежки случаи се появяват в ларинкса или началната част на хранопровода. Понякога има силна миризма от устата. Понякога сливиците напълно некротират. Кръвният тест разкрива левкопения до 1 10 9 / l и по-ниска, рязко намаляване на броя на неутрофилите, еозинофилите и базофилите до тяхното отсъствие с едновременно увеличаване на процента на лимфоцитите и моноцитите.
Трябва да се диференцира от дифтерия, тонзилит на Симановски, лезии на сливиците при кръвни заболявания.
Лечението се състои от интензивна антибиотична терапия (полусинтетични пеницилини), назначаване на кортикостероидни лекарства, пентоксил, витамини от група В, никотинова киселина. В тежки случаи се извършва трансфузия на левкоцитна маса.
дифтерия
Пациентите с дифтерия се нуждаят от спешна помощ поради възможността от развитие на тежки общи усложнения или стеноза в случай на ларингеална локализация на лезията. Дори при съмнение за дифтерия, пациентът трябва незабавно да бъде хоспитализиран в отдела за инфекциозни заболявания. През последните години възрастните са болни от дифтерия не по-рядко и по-тежко от децата.
Най-честата е дифтерията на фаринкса. Трябва да се помни, че леките форми на фарингеална дифтерия могат да се появят под прикритието на лакунарен или дори катарален тонзилит при ниска или нормална (при възрастни) телесна температура. Набезите по повърхността на хиперемираната сливица първоначално са нежни, мембранни, белезникави, лесно се отстраняват, но скоро придобиват характерен вид:
надхвърлят сливиците, стават плътни, дебели, сивкави или жълтеникави. Набезите се отстраняват трудно, след което остава ерозирана повърхност.
С разпространението на дифтерия нарушението на общото състояние на пациента е по-изразено, мембранозни наслагвания също се откриват във фаринкса, назофаринкса, понякога в носа, докато има нарушения на назалното дишане и кърваво изпускане от носа. Но по-често процесът се разпространява надолу с развитието на истинска крупа. Открива се и пастозност на подкожната мастна тъкан на шията.
Токсичната форма на дифтерия започва като обикновено остро инфекциозно заболяване, което протича с рязко повишаване на телесната температура, главоболие и понякога повръщане. Характерна особеност е ранната поява на оток във фаринкса и меките тъкани на шията. Шийните лимфни възли също са увеличени и болезнени. Лицето е бледо, пастообразно, има кървава секреция от носа, лош дъх, напукани устни, назалност. Парезата се развива в късните стадии на заболяването. Хеморагичната форма е рядка и протича много трудно.
Диагнозата обикновено може да се постави от клинична картина, в останалите, които съставляват мнозинството, е необходимо бактериологично потвърждение. Най-добре е да се изследват отстранените плаки и филми, при липса на тях се правят намазки от повърхността на сливиците и от носа (или от ларинкса с ларингеална локализация). Материалът от фаринкса се взема на гладно, като преди това не трябва да се прави гаргара. Понякога дифтериен бацил се открива веднага въз основа само на микроскопия на цитонамазка.
Дифтерията на фаринкса и фаринкса трябва да се диференцира от банален тонзилит, флегмонен тонзилит, млечница, тонзилит на Симановски, некротичен тонзилит, включително скарлатина; хеморагичната форма трябва да се разграничава от лезиите на областта на гърлото, свързани със заболявания на хемопоетичните органи.
Дифтерията на ларинкса (истинска крупа) се среща като изолирана лезия главно при малки деца и е рядка. По-често ларинксът е засегнат от обща форма на дифтерия (низходяща крупа). Първоначално се развива катарален ларингит с нарушение на гласа и лаеща кашлица. Телесната температура става субфебрилна. По-нататък общо състояниепациентът се влошава, развива се афония, кашлицата затихва и се появяват признаци на затруднено дишане - инспираторен стридор с ретракция на "податливи" места на гръдния кош. При повишена стеноза пациентът е неспокоен, кожата е покрита със студена пот, бледа или цианотична, пулсът е ускорен или аритмичен. След това постепенно идва етапът на асфиксия.
Набезите се появяват първо в вестибюла на ларинкса, след това в областта на глотиса, което е основната причина за стеноза. Образуват се филмови белезникаво-жълтеникави или сивкави плаки, но при леки форми на дифтерия на ларинкса те може изобщо да не се появят.
Диагнозата трябва да се потвърди бактериологично, което не винаги е възможно. Дифтерията на ларинкса трябва да се диференцира от фалшива крупа, ларингит и ларинго-трахеит с вирусна етиология, чужди тела, тумори, локализирани на нивото на гласните гънки и по-долу, ретрофарингеален абсцес.
Дифтерията на носа като независима форма е много рядка, главно при малки деца. При някои пациенти се открива само клиничната картина на катарален ринит. Характерни филми, след отхвърляне или отстраняване на които остава ерозия, не винаги се образуват. При повечето пациенти лезията на носа е едностранна, което улеснява диагнозата, която трябва да бъде потвърдена от резултатите от микробиологично изследване. Дифтерията на носа трябва да се диференцира от чужди тела, гноен риносинузит, тумори, сифилис и туберкулоза.
Характеристики на дифтерия на дихателните пътища при възрастни. Заболяването често протича в тежка токсична форма с развитието на крупа, спускаща се в трахеята и бронхите. В същото време в начален периодможе да бъде изтрито и маскирано от други прояви на дифтерия, нейните усложнения или патологични процеси във вътрешните органи, което затруднява навременната диагноза. При крупа при пациенти с токсична форма на дифтерия, особено при низходяща крупа, включваща трахеята (и бронхите), трахеостомията е показана още в ранните етапи и интубацията е непрактична.
Лечение. Ако се открие някаква форма на дифтерия и дори ако се подозира наличието на това заболяване, е необходимо незабавно да се започне лечение - въвеждането на антидифтериен серум. При тежки форми се правят многократни инжекции до регресия на набезите. Серумът се прилага по метода на Безредки: първо се инжектират подкожно 0,1 ml серум, след 30 минути - 0,2 ml и след още 1-1,5 часа - останалата част от дозата. При локализирана лека форма е достатъчна еднократна инжекция от 10 000-30 000 IU, с обща - 40 000 IU, с токсична форма - до 80 000 IU, с дифтерийна низходяща крупа при деца - 20 000-30 000 IU серум. За деца под 2 години дозата се намалява 1,5-2 пъти.
Пациентите с круп се нуждаят от кислородна терапия и корекция на киселинно-алкалното състояние. Препоръчва се парентерално приложение на кортикостероидни хормони (като се има предвид възрастта на пациента) и назначаването на седативи, а поради честите усложнения на пневмония - антибиотици. Ако има стеноза на ларинкса и в следващите няколко часа след началото на лечението с антидифтериен серум няма положителен ефект, тогава е необходима интубация или трахеостомия.
Туберкулоза (фаринкс, корен на езика)
Пациентите с широко разпространена, предимно ексудативно-язвена, туберкулоза на горните дихателни пътища може да се нуждаят от спешна помощ поради тежко възпалено гърло, дисфагия и понякога стеноза на ларинкса. Поражението на горните дихателни пътища винаги е вторично по отношение на туберкулозния процес в белите дробове, но последният не винаги се диагностицира навреме.
Прясна, наскоро развита туберкулоза на лигавиците се характеризира с хиперемия, инфилтрация и често подуване на засегнатите части, в резултат на което съдовият модел изчезва. Получените язви са повърхностни, с назъбени ръбове; дъното им е покрито с тънък слой гноен белезникаво-сивкав секрет. В началото язвите са малки, но скоро площта им се увеличава; сливайки се, те улавят големи площи. В други случаи настъпва разрушаване на засегнатите области с образуване на дефекти в сливиците, увулата или епиглотиса. При засягане на ларинкса гласът се влошава до афония. Състоянието на пациентите е умерено или тежко, телесната температура е висока, ESR се увеличава, има левкоцитоза с увеличаване на броя на неутрофилите; пациентът отбелязва загуба на тегло.
Диагнозата се поставя въз основа на клиничната картина и откриването на туберкулозен процес в белите дробове (рентгеново). С язвени форми по добър нетравматичен начин бърза диагностикае цитологично изследване на изстъргване или отпечатък от повърхността на язва. При отрицателен резултат и неясна клинична картина се прави биопсия.
Туберкулозата (предимно ексудативна язва) на фаринкса и фаринкса трябва да се диференцира от остър банален тонзилит и тонзилит на Симановски, еризипел, агранулоцитен тонзилит. Туберкулозата на ларинкса, която е в същата форма, трябва да се разграничава от грипоподобния субмукозен септичен ларингит и абсцеси на ларинкса, херпес, наранявания, еризипел, остър изолиран пемфигус, лезии при заболявания на хемопоетичните органи.
Целта на спешната помощ е премахване или поне намаляване на болката. За това се извършват интрадермални блокади с 0,25% разтвор на новокаин. Местните анестезиращи мерки се състоят в анестезия на лигавицата с помощта на спрейове или смазване с 2% разтвор на дикаин (10% разтвор на кокаин) с адреналин. След това язвената повърхност се смазва с анестетична смес Zobin (0,1 g ментол, 3 g анестезин, 10 g танин и ректифициран етилов алкохол всеки) или Вознесенски (0,5 g ментол, 1 g формалин, 5 g анестезин, 30 ml дестилирана вода). Преди хранене можете да правите гаргара с 5% разтвор на новокаин.
В същото време започва общо противотуберкулозно лечение: стрептомицин (1 g / ден), виомицин (1 g / ден), рифампицин (0,5 g / ден) интрамускулно; перорално дават изониазид (0,3 g 2 пъти на ден) или протионамид (0,5 g 2 пъти на ден) и т.н. Необходимо е да се предписват най-малко две лекарства от различни групи.
Абсцеси на фаринкса.
Перитонзилит, паратонзиларен абсцес
Паратонзилит на палатинните тонзили. Паратонзилитът е възпаление на тъканта около сливицата, което възниква в повечето случаи в резултат на проникване на инфекцията извън нейната капсула и с усложнение тонзилит. Често това възпаление завършва с образуване на абсцес. Понякога паратонзилитът може да бъде от травматичен, одонтогенен (задни зъби) или отогенен произход при непокътната сливица или да бъде резултат от хематогенно въвеждане на патогени при инфекциозни заболявания.
В своето развитие процесът преминава през етапите на ексудативно-инфилтративен, абсцедообразуващ и инволюционен. В зависимост от това къде се намира зоната на най-интензивното възпаление, се различават предно-горен, предно-долен, заден (ретротонзиларен) и външен (латерален) паратонзилит (абсцеси). Най-честите са предно-задни (супратонзиларни) абсцеси. Понякога те могат да се развият и от двете страни. Тонзиларен флегмонозен процес в пери-бадемовата тъкан може да се развие по време на възпалено гърло или малко след него.
Паратонзилитът (абсцесите) обикновено е придружен от треска, втрисане, обща интоксикация, тежко възпалено гърло, обикновено излъчващо към ухото или зъбите. Някои пациенти поради болка не ядат и не преглъщат слюнката, която тече от устата им, не спят. В допълнение, те могат да развият дисфагия с хвърляне на храна или течност в назофаринкса и носната кухина. Характерен симптом е заключване, което затруднява много изследването на устната кухина и фаринкса; доста често отбелязват и миризмата от устата, принудителното положение на главата с наклон напред и към засегнатата страна. Подмандибуларните лимфни възли се увеличават и стават болезнени при палпация. ESR и левкоцитозата обикновено се увеличават.
При фарингоскопия при пациент с паратонзилит обикновено се установява, че най-изразените възпалителни промени са локализирани в близост до сливиците. Последният е увеличен и изместен, избутвайки назад възпаления, понякога подут език. В процеса се включва и мекото небце, чиято подвижност съответно се нарушава. При преден горен паратонзилит изместената надолу и назад сливица може да бъде покрита от предната дъга.
Задният паратонзиларен абсцес се развива близо до задната палатинална дъга или директно в нея. Възпалява се, уплътнява се, понякога се подува, става почти стъкловидно. Тези промени до известна степен се отнасят за съседна частмеко небце и увула. Регионалните лимфни възли се подуват и стават болезнени, съответният аритеноиден хрущял често набъбва, има дисфагия, тризмът може да бъде по-слабо изразен.
Долният паратонзилит е рядък. Абсцесът на тази локализация е придружен от силна болка при преглъщане и изплезване на езика, излъчващо се към ухото. Най-изразени възпалителни промени се наблюдават в основата на палатоглосалната дъга и в браздата, разделяща палатинната тонзила от корена на езика и езиковата тонзила. Съседната област на езика е рязко болезнена при натискане с шпатула и е хиперемирана. Възпалителният оток със или без оток се простира до предната повърхност на епиглотиса.
Най-опасният външен паратонзиларен абсцес, при който нагнояването се появява странично от сливиците, абсцесната кухина е дълбока и труднодостъпна, по-често, отколкото при други форми, настъпва респираторна декомпенсация. Въпреки това, той, подобно на долния паратонзилит, е рядък. Сливицата и меките тъкани около нея са сравнително слабо променени, но сливицата изпъква навътре. Болка се отбелязва при палпация на шията от съответната страна, принудително положение на главата и тризъм, развива се регионален цервикален лимфаденит.
Паратонзилитът трябва да се диференцира от флегмонозните процеси, които възникват при кръвни заболявания, дифтерия, скарлатина, еризипел на фаринкса, абсцес на езиковата сливица, флегмон на езика и дъното на устата, тумори. При узряване и благоприятен курс паратонзиларният абсцес на 3-5-ия ден може да се отвори сам, въпреки че заболяването често се влачи.
Според V. D. Dragomiretsky (1982) усложненията на паратонзилита се наблюдават при 2% от пациентите. Това са гноен лимфаденит, перифарингит, медиастинит, сепсис, паротит, флегмон на дъното на устната кухина, тромбофлебит, нефрит, пиелит, сърдечни заболявания и др. При всички паратонзилити е показана антибиотична терапия. Препоръчително е да се предписват полусинтетични пеницилини, както и различни комбинации от широкоспектърни антибиотици, метрогил..
Някои особености се характеризират с паратонзилит при деца, които страдат от тях, макар и рядко, започвайки от ранна детска възраст. как по-малко бебе, толкова по-тежко може да протече заболяването: с висока телесна температура, левкоцитоза и повишаване на -ESR, придружено от токсикоза, диария и затруднено дишане. Усложненията се развиват рядко и обикновено протичат благоприятно.
Когато пациент с паратонзилит постъпи в болницата, трябва незабавно да се определи тактиката на лечение. С първичен паратонзилит без признаци на образуване на абсцес, както и с развитието на заболяването при деца ранна възрасте показано медицинско лечение. На такива пациенти се предписват антибиотици в максималните възрастови дози.
Консервативното лечение се препоръчва само в ранните стадии на заболяването. В допълнение към антибиотиците се предписват аналгин, витамини С и група В, калциев хлорид, антихистамини (дифенхидрамин, тавегил, супрастин).
Основният начин за лечение на паратонзилит и задължително - паратонзиларни абсцеси, е тяхното отваряне. При най-честата форма на паратонзилит абсцесът се отваря през горната част на палатоглосалната (предна) дъга.
Разрезът трябва да е достатъчно дълъг (широк), но не по-дълбок от 5 mm. На по-голяма дълбочина е допустимо напредване само по тъп начин с помощта на форцепс към капсулата на сливиците. При задните абсцеси разрезът трябва да се направи вертикално по протежение на небно-фарингеалната дъга, а при предно-долните абсцеси през долната част на небно-глосалната дъга, след което е необходимо да се проникне тъпо навън и надолу с 1 см или да се премине през долния полюс на сливицата.
Обичайно е да се извърши типично отваряне на предни горни абсцеси или в точката на прозрачност на гной, или в средата на разстоянието между ръба на основата на езика и задния зъб на горната челюст от страната на лезия, или в пресечната точка на тази линия с вертикалата, начертана по протежение на палатоглосалната дъга. За да се предотврати нараняване на съдовете, се препоръчва да се увие острието на скалпела на разстояние 1 см от върха с няколко слоя лейкопласт или марля, напоена с разтвор на фурацилин (използва се за тампонада на носната кухина). Трябва да се изреже само лигавицата и да се влезе по-дълбоко по тъп начин. Попадането в абсцеса по време на отварянето му се определя от внезапното спиране на устойчивостта на тъканите към напредването на форцепса.
При отваряне на задните абсцеси се прави вертикален разрез зад сливиците на мястото на най-голямата издатина, но първо трябва да се уверите, че в тази област няма артериална пулсация. Върхът на скалпела не трябва да е насочен към задната страна.
Разрезът обикновено се извършва под повърхностна анестезия, извършва се чрез смазване с 3% разтвор на дикаин, който обаче е неефективен, поради което е препоръчително да се извърши премедикация с промедол. Намалява болката при отваряне на абсцес субмукозно инжектиране на разтвор на новокаин или лидокаин. След отваряне на абсцеса, проходът в него трябва да се разшири, като се избутат клоните на въведените форцепс настрани. По същия начин се разширява направената дупка в случаите, когато в резултат на разреза не се е получила гной.
Радикален метод за лечение на паратонзилит и паратонзиларни абсцеси е абсцестонзилектомия, която се извършва с чести тонзилити в историята или рецидиви на паратонзилити, лош дренаж на отворен абсцес, когато курсът му се забави, ако се появи кървене поради разрез или спонтанно в резултат на съдова ерозия, както и други тонзилогени усложнения [Nazarova G. F., 1977 и др.]. Тонзилектомията е показана за всички странични (външни) абсцеси. След като вече е направен разрез, е необходима тонзилектомия, ако няма положителна динамика през деня след това, ако от разреза продължава обилно отделяне на гной или ако фистулата от абсцеса не е елиминирана. Противопоказание за абсцестонзилектомия е терминално или много тежко състояние на пациента с резки промени в паренхимните органи, церебрална съдова тромбоза, дифузен менингит.
